L'infertilità, intesa come l'incapacità di una coppia di ottenere una gravidanza dopo un anno di rapporti sessuali non protetti e con adeguata frequenza (o dopo sei mesi se la donna ha più di 35 anni o altri fattori di rischio), è una problematica che interessa un numero significativo di individui e coppie che desiderano creare una famiglia (1). Contrariamente a quanto si credeva in passato, la problematica dell'infertilità non riguarda esclusivamente la donna. Sino a poco tempo fa, infatti, se una coppia non riusciva ad avere figli, si riteneva che la donna, e solo lei, avesse dei problemi. In alcune culture, ancora oggi, se una coppia è infertile, la donna può essere ripudiata o abbandonata, poiché la fertilità maschile, identificata spesso con la potenza sessuale, era difficilmente messa in discussione. Tuttavia, la ricerca scientifica ha chiaramente dimostrato che nel 50% dei casi di infertilità di coppia la causa è attribuibile al partner maschile (2, 3), identificando l'infertilità maschile come una ridotta o assente capacità riproduttiva.
Questa condizione, che spesso è dovuta a una insufficiente produzione di spermatozoi, o a problematiche legate alla loro qualità e funzionalità, riguarda circa il 5-10% dei maschi adulti ed è una problematica in incremento. In medicina, si distingue tra infertilità primaria, quando la condizione è presente fin dall'inizio della vita riproduttiva, e infertilità secondaria, nel caso in cui sia insorta dopo un precedente periodo di fertilità e dopo che l'uomo abbia già avuto una gravidanza. La possibilità di individuare precocemente problematiche e prevenire molte di queste patologie rappresenta un approccio fondamentale per la tutela della salute riproduttiva maschile.
Il Declino della Qualità del Liquido Seminale: Un Fenomeno Allarmante
Diversi dati che provengono sia dagli Stati Uniti che dall’Europa evidenziano che la qualità del liquido seminale sta progressivamente peggiorando, configurandosi come un fenomeno di crescente preoccupazione per la salute pubblica. Questo trend è supportato da studi che mostrano un declino significativo nella concentrazione e nella qualità degli spermatozoi nel corso degli ultimi decenni. Ad esempio, una ricerca ha evidenziato che 50 anni fa almeno la metà degli uomini sui 30 anni aveva circa 100 milioni di spermatozoi per millilitro di liquido seminale; trent’anni dopo, solo il 20% dei maschi della stessa età aveva lo stesso numero di spermatozoi. Questo marcato calo suggerisce che fattori ambientali, stili di vita e forse anche genetici, stanno contribuendo a compromettere la fertilità maschile (9, 10), ponendo interrogativi urgenti sulle sue cause e sulle possibili contromisure.
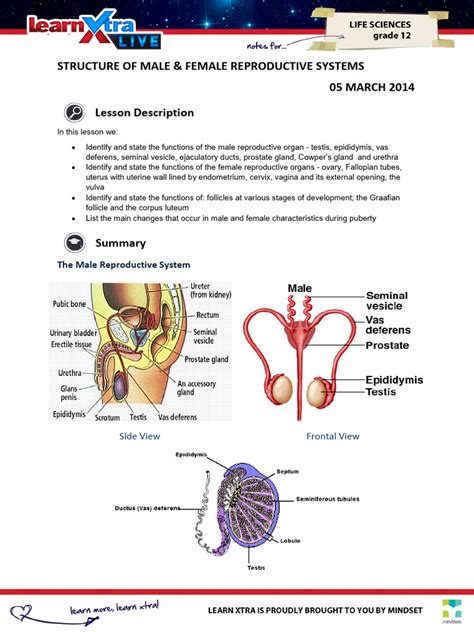
Classificazione delle Cause di Infertilità Maschile
La comprensione delle cause dell'infertilità maschile è complessa, poiché essa può derivare da una molteplicità di fattori che influenzano la produzione, la qualità o il trasporto degli spermatozoi. In generale, le cause di infertilità maschile sono legate a due fattori principali: alla scarsa produzione quantitativa di spermatozoi (oligozoospermia o azoospermia) oppure alla scarsa qualità del seme prodotto. La qualità del seme può essere alterata per diversi motivi, quali la ridotta o assente motilità degli spermatozoi (astenozoospermia), la morfologia alterata degli spermatozoi (teratozoospermia) o il DNA danneggiato degli stessi (13, 14). Si diagnostica una sterilità maschile assoluta quando sussiste una totale mancanza di spermatozoi (azoospermia) nel liquido seminale, una condizione che rende impossibile il concepimento naturale. Inoltre, uno sviluppo inadeguato dei testicoli può causare una produzione insufficiente di spermatozoi, spesso legata a una predisposizione genetica in concomitanza con la presenza di fattori esterni ambientali nocivi. Le cause dell'infertilità maschile vengono generalmente classificate in pre-testicolari, testicolari e post-testicolari, a seconda del punto in cui si verifica l'anomalia nel complesso sistema riproduttivo maschile.
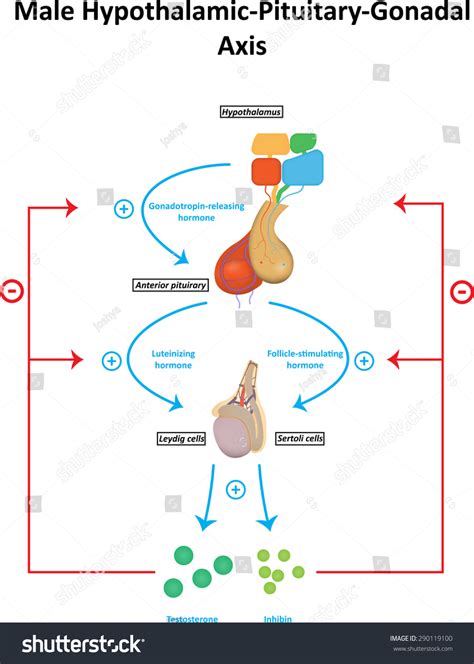
Cause Pre-Testicolari: Il Ruolo del Controllo Ormonale
Le cause pre-testicolari sono rappresentate da malattie delle ghiandole del sistema nervoso centrale, in particolare l'ipotalamo e l'ipofisi. Queste ghiandole svolgono un ruolo cruciale nella regolazione dello sviluppo e nel mantenimento della normale spermatogenesi, il processo attraverso cui vengono prodotti gli spermatozoi. La loro funzione è la regolazione dell'attività di riproduzione degli organi genitali maschili e femminili, mediante la secrezione di ormoni come le gonadotropine. Un'alterazione nella produzione o nel rilascio di questi ormoni può compromettere gravemente la capacità dei testicoli di produrre spermatozoi in modo efficace. Tali patologie endocrine possono portare a una produzione insufficiente di spermatozoi o addirittura alla loro assenza, dato il ruolo centrale di queste ghiandole nell'orchestrare la funzione riproduttiva maschile.
Cause Testicolari: Anomalie Strutturali e Funzionali
Le cause testicolari di infertilità si possono classificare in primitive e in secondarie, e sono quelle che direttamente interessano il testicolo, l'organo primario per la produzione degli spermatozoi.
Alterazioni Congenite, Cromosomiche o Genetiche
Tra le cause primitive, si annoverano alterazioni congenite, cromosomiche o genetiche. Tra le alterazioni cromosomiche più comuni si indica la sindrome di Klinefelter, che si caratterizza per la presenza di un cromosoma X soprannumerario (XXY), influenzando negativamente lo sviluppo testicolare e la produzione di spermatozoi.
Infezioni e Infiammazioni
Le alterazioni da cause infiammatorie sono conseguenze di infezioni che colpiscono i genitali dell’uomo. L’esempio più caratteristico è rappresentato dall’orchite parotitica bilaterale, un'infiammazione dei testicoli causata dal virus della parotite (orecchioni), che può portare a danni permanenti all'epitelio germinativo e alla conseguente compromissione della spermatogenesi.
Criptorchidismo
Il criptorchidismo è una condizione in cui uno o entrambi i testicoli non sono discesi nella borsa scrotale durante lo sviluppo fetale o nel primo anno di vita del bambino. Durante il primo anno di vita del bambino, i testicoli escono dalla loro sede per raggiungere la posizione ottimale. Rimanendo nella sede inguinale o addominale, il testicolo è sottoposto a una temperatura corporea superiore rispetto a quella scrotale, che ne altera la capacità germinativa. È stato riscontrato che la fertilità risulta alterata nell’85% dei casi di criptorchidismo bilaterale. Per questa condizione, si ricorre a trattamenti chirurgici, preferibilmente entro il primo anno di vita, per ricollocare il testicolo nello scroto e preservarne la funzione.
Varicocele: La Causa Più Frequente
Il varicocele può definirsi come una dilatazione varicosa delle vene spermatiche interne, paragonabile alle varici che si sviluppano nelle gambe. È la più frequente causa di infertilità maschile, e un fattore di rischio rilevante per la compromissione della salute riproduttiva maschile. Questa condizione può determinare un senso doloroso gravativo nell’area scrotale corrispondente, che aumenta durante la stazione eretta. Come tutte le altre varicosità, anche il varicocele può andare incontro a fenomeni flebitici con tutto il quadro sintomatologico a esso correlato.
Il varicocele è stato da tempo messo in relazione con quadri di infertilità maschile a causa di diversi meccanismi patogenetici. Il reflusso venoso, facilmente registrabile con un esame ecocolordoppler, che a sinistra proviene direttamente dalla vena renale, sembrerebbe in alcuni casi determinare una concentrazione di sostanze tossiche, come prodotti del catabolismo, con danno all’epitelio germinativo del testicolo. Inoltre, l’aumento delle temperature locali, dovuto al ristagno di sangue nelle vene dilatate, può causare alterazioni sull’epitelio seminale. La differenza di temperatura è di solito superiore nel varicocele, con un aumento medio di 0,6-1,4°C. Ciò si è dimostrato sufficiente ad alterare la spermatogenesi e la maturazione epididimaria, processi altamente sensibili alle variazioni termiche. È importante sottolineare, però, che non tutti i portatori di varicocele sono sub-fertili e non esiste sempre una correlazione diretta tra la gravità del varicocele e la gravità della disfunzione testicolare. Se il varicocele viene corretto in età giovanile, spesso evita conseguenze in età adulta, evidenziando l'importanza della prevenzione e dell'intervento precoce.
Male Infertility: Everything You Need to Know About Varicocele
Cause Post-Testicolari: Ostruzioni lungo le Vie Escretrici
Le cause post-testicolari si verificano quando la funzionalità del testicolo è normale e la spermatogenesi è conservata, ma l’anomalia si verifica a valle del testicolo. Queste cause sono principalmente determinate da ostruzioni delle vie escretrici, ovvero le vie che permettono la fuoriuscita degli spermatozoi dal testicolo e il loro trasporto verso l'esterno durante l'eiaculazione. Le vie escretrici che possono essere interessate da ostruzioni includono i tubuli retti, il dotto epididimario, il dotto deferente e il dotto eiaculatore. Tali ostruzioni possono impedire o limitare il passaggio degli spermatozoi, causando l'azoospermia ostruttiva o una significativa riduzione del loro numero nel liquido seminale, nonostante la loro produzione sia intatta a livello testicolare. Per quanto riguarda le cause acquisite, esse possono derivare da infiammazioni (come quelle causate da malattie sessualmente trasmissibili (5)) e da lesioni traumatiche che possono danneggiare o bloccare i dotti.
Fattori di Rischio Ambientali e Stili di Vita
L'infertilità maschile è influenzata da una complessa interazione di fattori genetici, patologici e ambientali, inclusi aspetti legati allo stile di vita. Esiste una crescente evidenza che fattori ambientali e scelte di vita possono compromettere seriamente la fertilità maschile (8, 15, 16). Vivere in ambienti contaminati o seguire stili di vita sedentari, insieme a una cattiva alimentazione, all'abuso di droghe o alcol, sono cause d’infertilità maschile in molti casi.
Tra i fattori di rischio più documentati, il fumo di tabacco o cannabis danneggia l’integrità del DNA degli spermatozoi e ne riduce il numero e la motilità. L'esposizione a sostanze tossiche e inquinanti ambientali può avere effetti negativi sul potenziale riproduttivo (15, 16). Anche l’utilizzo di pantaloni in poliestere troppo stretti può aumentare la temperatura nell’area dei genitali, riducendo la fertilità, poiché i testicoli richiedono una temperatura leggermente inferiore rispetto a quella corporea per una spermatogenesi ottimale. Un fattore di rischio rilevante per l’infertilità maschile è dato anche dall’assunzione di farmaci, alcuni dei quali possono influenzare negativamente la spermatogenesi. L'esposizione al calore o a radiazioni (6, 7) e l'obesità sono stati anch'essi identificati come fattori che possono compromettere la fertilità (11).
È importante considerare che spesso non è un singolo fattore di rischio a causare l'infertilità, ma piuttosto l'esposizione simultanea a più di essi (15). Questo scenario complesso richiede un approccio olistico alla prevenzione e al trattamento, riconoscendo che la fertilità è il risultato di un delicato equilibrio biologico e ambientale.
Diagnosi dell'Infertilità Maschile: Un Percorso Strutturato
Per diagnosticare l’infertilità o la sterilità maschile si devono eseguire uno o più esami specifici. Il trattamento dell’infertilità maschile dipende strettamente dalle cause sottostanti dell’infertilità stessa. Per questo motivo, è necessario che la fase diagnostica sia eseguita nel modo più preciso e completo possibile, al fine di identificare la causa o le cause e indirizzare verso la terapia più pertinente (4).
Il percorso diagnostico include diverse indagini:
- Anamnesi e Esame Obiettivo: Una dettagliata raccolta della storia clinica del paziente e un accurato esame fisico sono il punto di partenza. Questi possono rivelare indizi importanti, come la presenza di varicocele, segni di squilibri ormonali o infezioni pregresse.
- Spermiogramma: Questo è l'esame fondamentale per valutare la qualità del liquido seminale. Deve essere effettuato dopo 3-5 giorni di astensione dai rapporti sessuali. Lo spermiogramma analizza parametri quali il volume dell'eiaculato, la concentrazione degli spermatozoi, la loro motilità (percentuale di spermatozoi mobili e progressivi) e la morfologia (percentuale di spermatozoi con forma normale). Alterazioni in questi parametri possono indicare una problematica riproduttiva.
- Test di Capacitazione: Si tratta di un test aggiuntivo, eseguito solo dopo lo spermiogramma basale. Valuta la capacità degli spermatozoi di sopravvivere e di modificarsi, quando, una volta eiaculati, entrano in contatto con l’apparato riproduttivo femminile. Questo test è cruciale per comprendere la funzionalità degli spermatozoi nel contesto del concepimento naturale o assistito.
- Esami Ormonali: Misurazioni dei livelli di ormoni quali testosterone, FSH (ormone follicolo-stimolante) e LH (ormone luteinizzante) possono rivelare squilibri a livello ipotalamico-ipofisario o testicolare, indirizzando verso cause pre-testicolari o testicolari.
- Ecocolordoppler scrotale: Questo esame diagnostico non invasivo è particolarmente utile per individuare il varicocele, valutandone il grado e il reflusso venoso, come menzionato in precedenza.
- Test Genetici e Cariotipo: In presenza di alterazioni significative dello spermiogramma o di anamnesi familiare positiva, lo specialista può richiedere l’esecuzione di ulteriori test sul liquido seminale o sul sangue, come l'analisi del cariotipo per escludere anomalie cromosomiche (es. Sindrome di Klinefelter) o test per microdelezioni del cromosoma Y.
- Biopsia Testicolare: Nei casi di azoospermia, la biopsia testicolare può essere eseguita per determinare se la produzione di spermatozoi avviene a livello testicolare (azoospermia ostruttiva) o se manca completamente (azoospermia non ostruttiva).
Un uomo sterile può avere figli? La possibilità di avere figli per un uomo con diagnosi di sterilità dipende dalla causa specifica e dalla disponibilità di trattamenti efficaci, spesso attraverso le tecniche di procreazione medicalmente assistita.
Trattamenti e Terapie per l'Infertilità Maschile
Il trattamento dell’infertilità maschile è altamente individualizzato e dipende direttamente dalle cause identificate durante la fase diagnostica. L'obiettivo è, dove possibile, eliminare i fattori di rischio e ripristinare la fertilità, o in alternativa, ricorrere a tecniche che assistano il concepimento.
Terapie Mediche
Per le cause pre-testicolari, come i deficit ormonali, una prima terapia prevede l’assunzione di gonadotropine o altri ormoni, che supportano la normale spermatogenesi stimolando l'attività riproduttiva degli organi genitali maschili. Questi trattamenti possono contribuire a migliorare la produzione e la qualità degli spermatozoi. In presenza di infezioni, il trattamento si basa sull'uso di antibiotici o farmaci specifici per eradicare l'agente patogeno e ridurre l'infiammazione, che altrimenti potrebbe danneggiare i dotti o l'epitelio germinativo.
Terapie Chirurgiche Mini Invasive
La terapia chirurgica mini invasiva può risolvere in molti casi l’infertilità o ridurne le conseguenze nel tempo. È il caso ad esempio del varicocele, che è la più frequente causa di infertilità maschile. In presenza di varicocele, la correzione chirurgica, tramite tecniche come la legatura delle vene spermatiche o l'embolizzazione, consente concepimenti naturali entro 9 mesi nel 25-35% delle coppie (in base all’età femminile). Questo sottolinea l'efficacia dell'intervento, specialmente se eseguito precocemente. Anche per il criptorchidismo, come accennato, un intervento chirurgico (orchidopessi) è essenziale per ricollocare il testicolo nello scroto e preservarne la funzionalità. Le ostruzioni delle vie escretrici, cause post-testicolari, possono anch'esse beneficiare di interventi chirurgici per ripristinare la pervietà dei dotti e consentire il passaggio degli spermatozoi.
Tecniche di Procreazione Medicalmente Assistita (PMA)
Quando i trattamenti medici o chirurgici non sono sufficienti, o in casi di sterilità più complessi, le tecniche di PMA offrono valide soluzioni.
- ICSI (Iniezione Intracitoplasmatica dello Spermatozoo): Questa è una delle tecniche più avanzate e viene riservata ai casi in cui si teme che, con la semplice inseminazione dell’ovocita, ci possano essere problemi nell’ottenere la fecondazione, ad esempio in presenza di un numero molto basso di spermatozoi, scarsa motilità o alterazioni morfologiche significative. Consiste nella microiniezione di un singolo spermatozoo direttamente all’interno della cellula uovo. Questa procedura aggira le barriere naturali che gli spermatozoi devono superare per fecondare l'ovulo.
- Recupero Chirurgico di Spermatozoi: Quando gli spermatozoi non sono presenti nel liquido seminale (azoospermia) ma la loro produzione è ancora attiva a livello testicolare, si può cercare di recuperarli mediante un ago bioptico o un intervento chirurgico dal parenchima testicolare (TESE - Testicular Sperm Extraction) o dall’epididimo (PESA - Percutaneous Epididymal Sperm Aspiration, o MESA - Microepididymal Sperm Aspiration). Le cellule seminali recuperate con successo potranno poi essere utilizzate con la tecnica ICSI per la fecondazione in vitro.
- FIVET (Fecondazione in Vitro con Trasferimento dell'Embrione): Anche se meno specifica per i soli fattori maschili rispetto all'ICSI, la fecondazione in vitro è un'opzione per la coppia. Per mezzo della FIVET, le ovaie della donna sono stimolate per produrre più ovuli, che vengono poi recuperati e fecondati con gli spermatozoi del partner (o di un donatore) in laboratorio, e gli embrioni risultanti vengono trasferiti nell'utero materno.
La scelta del trattamento più appropriato è un processo decisionale condiviso tra la coppia e gli specialisti, basato su una diagnosi accurata e sulle specifiche esigenze riproduttive.
Prevenzione dell'Infertilità Maschile: Un Impegno Continuo dalla Giovane Età
La prevenzione della fertilità nell’uomo inizia sin dalla sua infanzia e prosegue nell’adolescenza e nella giovinezza, rappresentando un impegno costante per mantenere un buon potenziale riproduttivo. Come evidenziato dal Ministero della Salute, è fondamentale mirare alla prevenzione e all’individuazione precoce delle problematiche andrologiche dall’età pediatrica al giovane adulto (Ministero della Salute n. 28, maggio 2017).
Bisogna cercare di mantenere uno stile di vita sano, poiché numerosi fattori legati alle abitudini quotidiane e all'ambiente possono compromettere la salute riproduttiva maschile a lungo andare. L'eliminazione dei fattori di rischio è un passo cruciale per la salvaguardia della fertilità.
Le principali strategie preventive includono:
- Evitare Fumo e Abuso di Sostanze: Il fumo di tabacco o cannabis danneggia l’integrità del DNA degli spermatozoi e ne riduce il numero e la motilità. L'abuso di droghe o alcol è causa d’infertilità maschile in molti casi e dovrebbe essere evitato.
- Corretta Alimentazione e Attività Fisica: Una cattiva alimentazione e uno stile di vita sedentario contribuiscono a problemi di salute generale, inclusa l'obesità, che a sua volta può influenzare negativamente la fertilità maschile. Mantenere un peso sano e praticare regolare attività fisica sono raccomandazioni chiave.
- Attenzione all'Abbigliamento: L’utilizzo di pantaloni in poliestere troppo stretti può aumentare la temperatura nell’area dei genitali e ridurre la fertilità. È preferibile optare per indumenti larghi e traspiranti che favoriscono una temperatura scrotale ottimale.
- Protezione da Agenti Nocivi: Evitare l'esposizione a ambienti contaminati, sostanze chimiche tossiche (15, 16), calore eccessivo o radiazioni (6, 7) è fondamentale per proteggere la spermatogenesi.
- Prevenzione delle Malattie Sessualmente Trasmissibili (MST): Le MST (5) possono causare infiammazioni e ostruzioni delle vie spermatiche, compromettendo la fertilità. L'uso di pratiche sessuali sicure è essenziale.
- Controlli Medici Regolari: La prevenzione implica anche un monitoraggio della salute riproduttiva. L'autopalpazione testicolare può aiutare nella diagnosi precoce di anomalie come il varicocele o formazioni sospette. Campagne di sensibilizzazione promosse da enti pubblici, come quelle realizzate dal Ministero della Salute dal 2005 a oggi, hanno l'obiettivo di informare sulla fertilità maschile attraverso video, opuscoli, spot televisivi/radiofonici e pagine web, oltre a offrire incontri in presenza e consulti gratuiti per la popolazione più giovane.
- Gestione dello Stress: Lo stress cronico può influenzare negativamente l'equilibrio ormonale e la funzione riproduttiva.
L'adozione di un approccio proattivo alla salute riproduttiva, sin dall'infanzia e per tutta la vita, è il mezzo più efficace per preservare la fertilità maschile e ridurre l'incidenza di problematiche che richiedono trattamenti più complessi. L'importanza di tali misure preventive è amplificata dal fatto che la qualità del liquido seminale sta progressivamente peggiorando, rendendo cruciale ogni sforzo per invertire questa tendenza.
