La decisione di avere un figlio, come qualsiasi cosa nella vita, non è comunque del tutto scevra da rischi. È molto probabile che la risposta di una donna che ha appena saputo di essere in gravidanza a cosa desidera per il bambino sia «che sia sano». Maschio, femmina, bello, buono, felice, una brava persona - tutti desideri legittimi - vengono molto dopo, in coda. Fino a qualche decennio fa un figlio custodito nel ventre materno era un vero e proprio mistero: nei secoli indovini e stregoni si sono cimentati a decifrarlo, a partire dalle innumerevoli quanto inutili tecniche divinatorie per scoprire almeno il sesso del bambino. Oggi possiamo affermare di avere in parte svelato il mistero perché decodifichiamo le informazioni contenute nel materiale genetico e attraverso l’ecografia spiamo il piccolo in tempo reale.
Indipendentemente dalla causa, ogni futuro genitore presenta un rischio di base del 3% di avere un bambino con un difetto congenito alla nascita più o meno grave. Difetti congeniti si riscontrano solo nel 5% delle gravidanze e possono essere più o meno gravi. È importante sapere che non tutti i difetti congeniti sono diagnosticabili, né con metodi ecografici né con indagini su sangue o liquido amniotico, e che non esiste un unico esame in grado di dirci se il bambino sarà sano o meno. Tuttavia, oggi alcuni di questi rischi e alcuni dei difetti congeniti del feto possono essere individuati e diagnosticati durante la gravidanza, attraverso la diagnosi prenatale, e proseguiti nel monitoraggio dopo la nascita.
La Scienza Dietro il Monitoraggio: Screening vs. Diagnosi
Un test di screening fornisce una stima della probabilità che sia presente una determinata patologia, identificando un gruppo di soggetti a maggior rischio, ai quali riservare ulteriori approfondimenti diagnostici. I test di screening prenatale sono eseguiti durante il primo o il secondo trimestre di gravidanza e servono a calcolare un rischio di anomalia cromosomica in gravidanza, ma non danno la diagnosi di certezza. È fondamentale comprendere che i test di screening prenatale non servono a valutare le probabilità che il feto sviluppi malattie genetiche o malformazioni presenti in famiglia, che potrebbero essere trasmesse al nascituro.
L’unico modo per avere una diagnosi certa di anomalie dell’assetto cromosomico del feto consiste nel sottoporsi ad un esame invasivo di diagnosi prenatale. Tuttavia, questi esami possono associarsi, in circa lo 0.2% dei casi, alla perdita della gravidanza, con un rischio di abortività che può arrivare a circa l'1% per alcune procedure specifiche. Fino a poco tempo fa, i rischi connessi con l’esecuzione di esami invasivi (amniocentesi e villocentesi) orientavano i sanitari a indirizzare alla diagnosi prenatale solo la popolazione femminile selezionata come “a rischio”. Oggi il percorso di diagnostica prenatale è cambiato rispetto al passato, grazie all’introduzione di esami non invasivi, che hanno aumentato la loro capacità predittiva di alcune patologie cromosomiche fetali. I principali obiettivi della diagnosi prenatale consistono nel fornire informazioni a tutte le coppie e, in caso di rischio elevato di malattie congenite, nell'informarle dell’esistenza di un test mirato per l’accertamento (diagnosi) della presenza di specifiche anomalie. Consente, inoltre, di identificare alcune malattie che interessano il feto e, quando possibile, di instaurare una cura farmacologica o chirurgica prima della nascita. L'assistenza prenatale e la consulenza alle coppie che stanno pianificando il concepimento sono passi fondamentali per ridurre il rischio di complicazioni della gravidanza, tra cui il parto pretermine. Partecipare regolarmente alle visite permette di monitorare da vicino sia la madre che il bambino, aiutando a individuare precocemente i fattori di rischio e a trattare i potenziali problemi. Farsi curare già prima della gravidanza garantisce una salute migliore durante la stessa.
Monitoraggio Prenatale: Svelare i Misteri del Feto
L'assistenza prenatale prevede visite programmate con un'ostetrica o un medico per discutere della salute della madre e del bambino, nonché per identificare e gestire rapidamente eventuali complicazioni. Lo screening prenatale comprende esami del sangue ed ecografie che aiutano a identificare le probabilità di alcune condizioni o difetti congeniti nel bambino, così da favorire un intervento precoce. Questi esami sono facoltativi e il livello di dettaglio dipende dal tipo di screening scelto. È importante dialogare con il proprio medico per prendere decisioni informate sullo screening prenatale e sui potenziali rischi associati.
Screening in gravidanza e diagnosi prenatale - Dr.ssa Claudia Tironi
L'Ecografia Ostetrica: La Prima Finestra sul Mondo Fetale
L’ecografia ostetrica è lo strumento più efficace per valutare l’anatomia del feto ed escludere o diagnosticare malformazioni gravi degli organi fetali, alcune visibili già a partire dal primo trimestre di gravidanza. In alcune donne, l'ecografia non è in grado di identificare alcuna causa alla base dell'aumento dei livelli di alfa-fetoproteina. Alcuni specialisti ritengono che, se un'ecografia ad alta risoluzione eseguita da operatore esperto risulta nella norma, non sono necessarie ulteriori indagini. Tuttavia, poiché i difetti del tubo neurale possono talvolta non essere evidenziati con questa metodica, molti esperti consigliano, come ulteriore esame, un'amniocentesi, indipendentemente dai risultati dell'ecografia. L'ecografia può confermare l'età gestazionale (che può essere sottostimata), evidenziare una gravidanza multipla, una morte fetale o la presenza di malformazioni congenite. Lo screening del secondo trimestre può comprendere anche l'ecografia mirata.
Il Test Combinato (Bi-Test): Una Stima del Rischio Precoce
Il test combinato, anche conosciuto come Bi-test, è un esame di screening fortemente raccomandato a tutte le donne in gravidanza, sia singola che gemellare, per valutare la probabilità che il feto possa essere affetto da un’anomalia cromosomica tra quelle note e più frequenti. Il test combinato deve essere eseguito tra le 11 e le 13 settimane di gestazione, quando la lunghezza del feto (CRL) è compresa tra 45 e 84 mm. Questo test prevede una combinazione di informazioni tratte sia dall’ecografia fetale sia dall’analisi di alcuni marcatori biochimici presenti nel sangue materno. Il test combinato comprende un’ecografia e un prelievo ematico materno. I dati vengono poi combinati per produrre un unico risultato, espresso come probabilità per lo sviluppo delle patologie indagate.
L’ecografia eseguita nell’ambito del test combinato prevede la misurazione di vari parametri. Questi includono la translucenza nucale, ovvero uno spazio liquido che è possibile visualizzare in tutte le gravidanze a livello del collo fetale. È il termine utilizzato per indicare i tessuti molli retronucali del feto. Nella maggior parte dei casi con anomalie cromosomiche fetali, questo spazio risulta aumentato di spessore, mentre nella maggior parte dei feti non affetti la misurazione rientra negli intervalli di riferimento. In epoca fetale, la sindrome di Down si associa, tipicamente, a elevati livelli di beta-hCG, a bassi livelli di PAPP-A e a un aumento della translucenza nucale fetale. Sebbene una translucenza nucale fetale aumentata si associ all'aumentato rischio di sindrome di Down nel feto, nessun valore soglia per la translucenza nucale fetale viene considerato diagnostico. La misurazione della traslucenza nucale deve essere eseguita tra le 11 + 0 e le 13 + 6 settimane di gestazione, secondo le indicazioni della fondazione inglese "Fetal Medicine Foundation" (FMF): soltanto l'uso di tecniche standardizzate e il rigoroso controllo della qualità delle immagini ecografiche hanno consentito di utilizzare tale parametro come "marcatore" della trisomia 21. La translucenza nucale spessa, in alcuni casi, è predittiva di cardiopatie e sindromi che si sviluppano successivamente. Altri soft markers che possono essere misurati includono l'osso nasale, il dotto venoso e il rigurgito della tricuspide.
Contestualmente all’ecografia o alcuni giorni prima, viene eseguito un prelievo di sangue materno per il dosaggio di due ormoni prodotti dalla placenta, ovvero la beta-hCG e la PAPP-A, che risultano alterati in una buona percentuale di gravidanze con anomalie dei cromosomi fetali o più predisposte allo sviluppo di disturbi ipertensivi materni. I parametri ecografici e biochimici, oltre a quelli relativi alla storia clinica materna, vengono inseriti in un software validato a livello internazionale ed utilizzabile solo da operatori ecografici certificati. Il software calcola la probabilità che il feto sia affetto da Trisomia 21 (Sindrome di Down), Trisomia 18 (Sindrome di Edwards) e Trisomia 13 (Sindrome di Patau). Queste tre sono, in ordine decrescente, le anomalie cromosomiche più frequentemente diagnosticate in epoca prenatale. Il test combinato permette di identificare almeno il 90% dei feti affetti da trisomia 21, 18 o 13. La percentuale di falsi positivi è di circa il 5%. In un grande studio prospettico su donne di varie età, la sensibilità complessiva nell'identificazione della sindrome di Down è risultata di circa l'85%, con una percentuale di falsi positivi del 5%. Per raggiungere un tale livello di accuratezza dello screening, sono necessarie un'apposita formazione ecografica e l'esecuzione di un monitoraggio rigoroso delle misurazioni della translucenza nucale fetale, in grado di garantire un elevato standard di qualità.
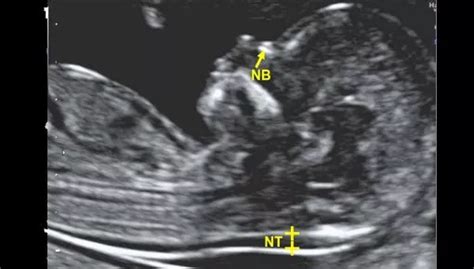
Nei casi ad alto rischio per Trisomia 21, 18 o 13, viene generalmente consigliata l’esecuzione di un esame diagnostico invasivo (villocentesi o amniocentesi), se la gestante desidera avere il massimo delle informazioni sulla salute del feto. Nei casi a rischio molto basso, non vengono ritenuti necessari ulteriori approfondimenti.
Il Test del DNA Fetale (NIPT): L'Analisi Non Invasiva di Seconda Linea
Il test del DNA fetale, noto anche come NIPT (Non-Invasive Prenatal Test) o screening del DNA libero circolante (cfDNA), è un altro test di screening per anomalie cromosomiche fetali. Consiste in un prelievo di sangue materno, che può essere eseguito in qualsiasi momento durante la gravidanza a partire dalle 10-11 settimane di gestazione. Il DNA del feto passa normalmente nel sangue materno durante la gravidanza e, tra la 10° e la 13° settimana di gravidanza, è possibile ottenere questo DNA da un prelievo di sangue materno. È bene sempre associare un’ecografia ostetrica a tale test.
Come il test combinato, il test del DNA fetale esprime la probabilità che il feto sia affetto da una delle anomalie cromosomiche indagate. I test sul DNA del feto ottenuto con questa metodica hanno un’accuratezza molto elevata. L'analisi del DNA libero fetale (cfDNA) nel plasma materno può essere eseguita già alla 10a settimana di gestazione. Utilizzando questa tecnologia, i tassi di rilevamento sono più alti rispetto a quelli ottenuti con i metodi più vecchi. Il test del DNA ha una sensibilità del 99% per la trisomia 21 (sindrome di Down), del 97% per la trisomia 18 e 13; mostra una minor accuratezza per anomalie di numero dei cromosomi sessuali. Il test è in grado di identificare circa il 99% dei feti affetti da Trisomia 21 e circa il 95% di quelli con Trisomia 18 e 13. La percentuale di falsi positivi è di circa lo 0.3%. Le prime prove di convalida riportavano > 99% di sensibilità e specificità per l'identificazione della sindrome di Down (trisomia 21) e trisomia 18 nelle gravidanze ad alto rischio. La trisomia 13 può anche essere rilevata, anche se la sensibilità e la specificità sono piuttosto basse (riferimento 1).
Il test del DNA libero circolante è un tipo di screening fetale non invasivo che può identificare anomalie cromosomiche fetali in gravidanze singole analizzando gli acidi nucleici fetali liberi da cellule circolanti in un campione di sangue materno. Questo test può essere fatto già a partire dalle 10 settimane di gravidanza e ha sostituito lo screening non invasivo tradizionale del primo-secondo trimestre in molti centri medici. Lo screening del DNA cellulare è più accurato dello screening dei marker sierici e non dipende dall'età gestazionale. Gli acidi nucleici fetali liberi circolanti, in genere frammenti di DNA, sono sparsi nella circolazione materna durante la normale distruzione delle cellule del trofoblasto placentare. La variazione della quantità di frammenti provenienti da particolari cromosomi prevede le anomalie cromosomiche fetali con maggiore accuratezza rispetto allo screening combinato tradizionale del 1o e 2o trimestre utilizzando analiti sierici e ecografia. Inoltre, le anomalie cromosomiche sessuali (X, XXX, XYY e XXY) possono essere identificate in gravidanze singole, sebbene con una precisione leggermente inferiore.
Una meta-analisi di 117 studi ha rilevato che la performance del DNA libero circolante (cfDNA) per le aneuploidie comuni era: Trisomia 21: sensibilità 99%; specificità 100%; Trisomia 18: sensibilità 98%; specificità 100%; Trisomia 13: sensibilità 91%; specificità 100% (riferimento 4). Risultati anormali dello screening del DNA libero circolante (cfDNA) devono essere confermati con il cariotipo diagnostico utilizzando campioni fetali ottenuti attraverso tecniche invasive. I risultati negativi dello screening del cfDNA hanno ridotto l'uso di test invasivi di routine. Storicamente, lo screening del DNA libero circolante era raccomandato solo per le donne con fattori di rischio preesistenti per trisomia fetale. Tuttavia, oggi è comunemente usato sia in pazienti a rischio medio che ad alto rischio. L'American College of Obstetricians and Gynecologists raccomanda di offrire lo screening del DNA libero fetale (libero da cellule) a tutte le donne in gravidanza (riferimento 2). L'American College of Medical Genetics and Genomics ha pubblicato una linea guida basata su prove per lo screening del DNA libero da cellule come metodo preferito per tutte le gravidanze singole e gemellari (riferimento 3).
Il test del DNA fetale viene consigliato nei casi che rientrano nella fascia di rischio intermedio dopo il test combinato, in modo da poter riassegnare la gravidanza ad una classe di rischio molto basso o molto alto per Trisomia 21, 18 e 13. Sulla base delle evidenze scientifiche disponibili, la strategia di screening che permette di avere il massimo di informazioni cliniche sulla salute fetale e materna prevede, in prima battuta, l’esecuzione del test combinato in tutte le donne in gravidanza a 11-13 settimane di gestazione. Nei casi con rischio molto alto, così come in quelli con translucenza nucale elevata e/o con anomalie ecografiche significative, non viene consigliata l’esecuzione del test del DNA fetale, bensì l’esecuzione di una villocentesi o un’amniocentesi, sempre che la gestante desideri ricevere più informazioni possibili su eventuali patologie cromosomiche e genetiche fetali, alcune delle quali non sono indagabili con i test di screening attualmente a disposizione.
Il test del DNA fetale è stato validato e ben documentato a livello scientifico, sia nelle gravidanze singole che in quelle gemellari, per le stesse anomalie indagate dal test combinato, ovvero le Trisomie 21, 18 e 13 (test base). Alcuni laboratori offrono la possibilità di estendere l’analisi anche ad altri cromosomi fetali e, in alcuni casi, allo studio di malattie genetiche molto rare. Tuttavia, i dati attualmente disponibili sull’affidabilità del test esteso ad altre patologie non sono sufficienti per raccomandarne l’utilizzo clinico di routine. Pertanto, le raccomandazioni delle società scientifiche di settore non consigliano di eseguire il test del DNA fetale per lo screening di anomalie diverse dalle comuni trisomie. Nella maggior parte dei laboratori, il test base è a pagamento. Il NIPT è semplicemente un’opportunità per le coppie che desiderino effettuare l’indagine prenatale.
Screening del Secondo Trimestre e Altri Marcatori
Lo screening del secondo trimestre può comprendere il DNA libero circolante (cfDNA) o l'approccio per lo screening con marker sierici multipli. Lo screening sierico dei marker comprende il test quadruplo (mirato principalmente alla trisomia 21), dove i livelli materni di beta-hCG, estriolo non coniugato, alfa-fetoproteina, e, a volte, inibina A possono essere misurati. Questo test può essere utilizzato in alternativa o in aggiunta allo screening del primo trimestre per anomalie cromosomiche. Il quad test (o "quadri test") consiste nel triplo test più il dosaggio dell'inibina A e aumenta la sensibilità fino a circa l'80%, con un 7% di falsi positivi (riferimento 2). I livelli materni di alfa-fetoproteina devono essere misurati durante il 2o trimestre per accertare i difetti del tubo neurale. Lo screening mediante analiti va effettuato a 15-20 settimane di gestazione e utilizza il dosaggio combinato di vari marker sierici materni (alfa-fetoproteina, subunità beta della gonadotropina corionica umana [beta-hCG], estriolo, inibina A) per identificare difetti del tubo neurale, la sindrome di Down (e altre anomalie cromosomiche) e altri difetti congeniti.
Lo screening per i difetti del tubo neurale implica la misurazione dei livelli materni di alfa-fetoproteina sierica come singolo marker sierico (questo approccio non permette lo screening per la sindrome di Down). Elevati livelli materni di alfa-fetoproteina sierica suggeriscono una spina bifida aperta, un'anencefalia o difetti della parete addominale. Elevazioni inspiegate nei livelli materni di alfa-fetoproteina sierica possono associarsi a un rischio aumentato di complicanze tardive della gravidanza, come il parto di un feto nato morto o il ritardo di accrescimento intrauterino. La spina bifida chiusa in genere non è visibile. La misurazione dei marker sierici, corretti per l'età gestazionale, è utilizzata principalmente per affinare la stima del rischio di sindrome di Down, se calcolata solo in base all'età materna. Con il tri test (ossia, "triplo test", dosaggio di alfa-fetoproteina, hCG ed estriolo non coniugato) la sensibilità per la sindrome di Down è all'incirca del 67-73%, con una probabilità di falsi positivi di circa il 6% (riferimento 1). I valori normali variano con l'età gestazionale. Possono essere necessarie delle correzioni in funzione del peso materno, della presenza di diabete mellito, dell'etnia e di altri fattori. Lo screening può essere effettuato durante il 1° trimestre, il 2° trimestre o entrambi i trimestri (quest'ultimo è chiamato screening sequenziale o integrato). Ognuno di questi tre approcci è considerato corretto. L'American College of Obstetricians and Gynecologists (ACOG) fornisce raccomandazioni per lo screening per anomalie cromosomiche fetali e un grafico per mostrare i tempi dei test prenatali per le anomalie cromosomiche (vedi ACOG: Prenatal Genetic Testing Chart). È importante misurare i livelli materni di alfa-fetoproteina durante il 2o trimestre per accertare la presenza di difetti del tubo neurale indipendentemente da altri test programmati e dalla tempistica di questi test.
Se lo screening sierico materno suggerisce una sindrome di Down, si esegue un'ecografia per confermare l'età gestazionale e il rischio viene ricalcolato se l'età gestazionale viene corretta. Se il campione di sangue utilizzato per il test di screening era stato prelevato troppo precocemente in base all'età gestazionale precedentemente presunta, deve essere prelevato un secondo campione in un'epoca adeguata della gestazione. L'analisi di DNA libero circolante (cfDNA) non dipende dall'età gestazionale e quindi non è soggetta a errori di datazione. L'amniocentesi viene proposta se lo screening sierico indica che il rischio di trisomia 21 supera una soglia prespecificata (di solito 1 su 270, che è circa lo stesso rischio quando l'età materna è > 35). Il quad test può anche stimare il rischio di trisomia 18, la cui presenza è suggerita da bassi livelli di tutti e 4 i marker sierici. La sensibilità per la trisomia 18 è di circa il 100%; la percentuale di falsi positivi è all'incirca del 9% (riferimento 3).
Lo screening del secondo trimestre mediante marker multipli viene utilizzato per migliorare l'attendibilità della stima del rischio di sindrome di Down, di trisomia 18 e di alcune più rare sindromi monogeniche (p. es., sindrome di Smith-Lemli-Opitz). I test su siero materno sono ampiamente disponibili, ma la loro capacità di identificare la sindrome di Down non è così elevata come quella che caratterizza lo screening del 1o trimestre o con l'analisi del DNA libero circolante (cfDNA). L'interruzione della gravidanza è, inoltre, più rischiosa nel 2o trimestre che non nel 1o trimestre. L'individuazione di un valore soglia per l'alfa-fetoproteina, in base al quale decidere se siano necessari o meno ulteriori esami, implica che venga soppesato il rischio della mancata diagnosi di certe anomalie rispetto al rischio di complicanze secondarie all'esecuzione di esami non necessari. Di solito viene utilizzato un valore soglia compreso tra il 95o e il 98o percentile o tra 2,0 e 2,5 volte il valore della mediana della gravidanza normale (multipli della mediana). Questo valore ha una sensibilità di circa l'80% in caso di spina bifida aperta e del 95% in caso di anencefalia. I tassi di falsi positivi sono tra il 2-5% (riferimento 4). Le donne che sono state sottoposte a screening per i disturbi cromosomici fetali mediante il DNA libero fetale devono sottoporsi a screening sierico con il test di alfa-fetoproteina sierica da solo, non con screening di marker multipli. Qualora risultino indicati ulteriori esami, le indagini ecografiche rappresentano il passo successivo. Se un'ecografia mirata non fornisce alcun chiarimento, viene eseguita un'ecografia mirata di secondo livello, associata o meno all'amniocentesi.
Screening in Gravidanze Multiple
Tutte le forme di screening nelle gravidanze singole sono disponibili per le pazienti con gravidanza gemellare. Per le gravidanze gemellari, lo screening delle prestazioni con metodi tradizionali (tripla, quadrupla) ha una sensibilità e una specificità inferiori rispetto alle gravidanze singole. Le prestazioni dello screening del DNA libero circolante (cfDNA) sembrano essere comparabili per le gravidanze singole e gemellari. Poiché la maggior parte delle gestazioni gemellari dicorioniche sono discordanti per anomalie cromosomiche, sono necessari test diagnostici per distinguere quale gemello è interessato. Tuttavia, lo screening per anomalie dei cromosomi sessuali nelle gravidanze gemellari di solito non è disponibile. È importante notare che nessun protocollo di screening sierico o di DNA libero circolante (cfDNA) è validato per le gravidanze di triplette o di ordine superiore.
Diagnosi Prenatale Invasiva: Certezza e Considerazioni
La diagnostica prenatale prevede esami diagnostici che permettono di valutare l’assetto cromosomico del feto. Il feto è già in parte formato negli organi, tra la nona e l’undicesima settimana di gestazione. Nei casi in cui i test di screening indichino un rischio elevato o quando la gestante desideri il massimo delle informazioni sulla salute del feto, si ricorre a metodiche invasive. Le tecniche di diagnosi prenatale invasiva, oltre ad essere costose dal punto di vista economico, presentano un rischio di perdita fetale stimato intorno allo 0.2 - 0.5 % per prelievo dei villi coriali (CVS) e amniocentesi. Per entrambe le procedure invasive, il rischio di abortività è di circa 1%.
La villocentesi è una procedura di diagnostica prenatale invasiva utilizzata per ottenere e analizzare l’intero corredo cromosomico del feto (cariotipo fetale), dall’analisi dei villi coriali placentari prelevati con un ago. La villocentesi, che si esegue tra l’11a e la 13a settimana di gestazione, serve a confermare o escludere le anomalie di numero e di struttura di tutti i 46 cromosomi fetali. L'amniocentesi si rende infine necessaria nell'1-2% delle donne sottoposte a screening. Nel caso in cui risultino indicati ulteriori esami, viene eseguita un'amniocentesi con dosaggio nel liquido amniotico.
Monitoraggio delle Condizioni Materne: La Preeclampsia
Una delle patologie ipertensive più frequenti in gravidanza (2-3% del totale) è la pre-eclampsia (anche nota come gestosi), che consiste nello sviluppo di ipertensione materna, associata con alterazioni tipiche degli esami ematici ed urinari, a partire dalle 20 settimane di gestazione. La cura della preeclampsia prevede la somministrazione di farmaci anti-ipertensivi ed un attento monitoraggio delle condizioni cliniche materne e fetali. Tuttavia, l’unica terapia definitiva è rappresentata dall’espletamento del parto. Nelle donne a maggior rischio per lo sviluppo di preeclampsia pretermine è raccomandata la somministrazione di Aspirina al dosaggio di 150 mg al giorno, che si è dimostrata efficace nel prevenire lo sviluppo della patologia in più del 60% dei casi. Il test combinato permette di identificare anche le donne a maggior rischio per lo sviluppo di disturbi ipertensivi materni.
Dalla Nascita in Poi: Lo Screening Neonatale Esteso
Un Programma di Medicina Preventiva per Tutti i Neonato
La maggior parte dei bambini nasce senza apparenti difetti congeniti. Tuttavia, circa il 3-5% dei neonati presentano anomalie più o meno gravi. Inoltre, ogni donna, indipendentemente dalla sua età, può partorire un bimbo con disabilità fisica e/o mentale, con una frequenza stimata di 1 ogni 100 casi. Lo screening neonatale è di fatto un programma di medicina preventiva: un’indagine a tappeto eseguita su tutta la popolazione di bambini che non hanno segni o sintomi di malattia, per ricercare determinate patologie che potrebbero ostacolare il loro normale sviluppo. Mi hanno detto che mio figlio deve fare lo screening neonatale. Sempre! È un test biochimico, gratuito e fondamentale per tutti i neonati, perché permette di identificare precocemente una serie di malattie genetiche di tipo metabolico per le quali è disponibile una terapia: essere tempestivi può fare molta differenza per la salute del bambino, e talvolta addirittura per la sua sopravvivenza. Lo scopo dello screening neonatale metabolico è quello di rilevare le condizioni potenzialmente fatali o invalidanti nei neonati il prima possibile, possibilmente prima che il bambino mostri i segni o i sintomi di una malattia. Una diagnosi precoce permette di iniziare immediatamente il trattamento terapeutico, che riduce o addirittura elimina gli effetti della patologia.
Come Funziona lo Screening Neonatale
Si parte da un semplice prelievo di sangue dal tallone di ogni neonato che viene eseguito tra la 48° e la 72° ora di vita direttamente nell’ospedale di nascita. Lo screening neonatale è un vero e proprio processo, che inizia con un esame del sangue, un prelievo che sui neonati si esegue sul tallone, ed è scarsamente doloroso. In primo luogo, il personale ospedaliero compila una scheda con tutte le informazioni essenziali del bambino: nome, sesso, peso, data e orario di nascita, data e orario del prelievo di sangue, dati e contatti dei genitori. Dopo aver riscaldato e attentamente sterilizzato il tallone del bambino, il personale sanitario esegue una piccola puntura, facendo uscire dal tallone alcune gocce di sangue, che vengono messe a contatto con la carta assorbente, fino a quando tutti i cerchi stampati sulla scheda conterranno un campione di sangue (per questo chiamato “spot”). Dopo averlo fatto assorbire su uno speciale cartoncino, il campione viene inviato per l’analisi biochimica al Centro di screening neonatale di riferimento, insieme a tutte le informazioni identificative del neonato.
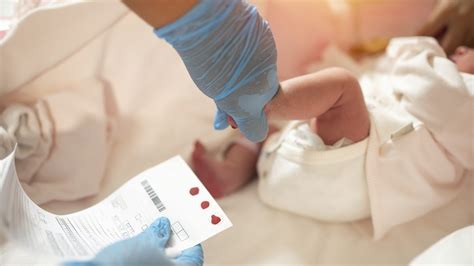
Nel caso in cui il risultato del test fosse positivo i genitori vengono richiamati dal punto nascita o dal centro screening per eseguire ulteriori accertamenti, chiamati test di conferma diagnostica. La presa in carico, come determinato per legge, sarà effettuata dal Centro Clinico di Riferimento, esperto nella cura delle malattie metaboliche. Il sistema di cure individuato in Italia per le Malattie Rare è il modello della rete composta da presidi accreditati e centri regionali e interregionali di riferimento coordinati tra loro. Con lo screening neonatale esteso in Italia oggi si ricerca la possibile presenza di 49 diverse malattie. Le patologie identificate oggi fanno parte di un gruppo di oltre 600 disturbi causati da un deficit specifico di una delle vie metaboliche. Queste condizioni costituiscono circa il 10% delle malattie rare, e possono causare seri problemi di salute a partire dall’età neonatale o infantile e sono in certi casi potenzialmente letali.
L'Evoluzione dello Screening Neonatale in Italia
Nel 1959 J. Guthrie, che aveva un figlio affetto da ritardo cognitivo e una nipote con la fenilchetonuria, studiò anche altre patologie, come la malattia delle urine a sciroppo d’acero e la galattosemia classica. Negli anni ’70 si aggiunse l’ipotiroidismo congenito, seguito poi dalla fibrosi cistica e dalla sindrome adrenogenitale congenita o iperplasia congenita del surrene. La prima svolta, in Italia, arriva nel 1992, quando viene introdotto lo screening obbligatorio per fenilchetonuria, ipotiroidismo congenito e fibrosi cistica. Negli ultimi anni è diventato sempre più diffuso il test del DNA fetale contenuto nel sangue materno. Nei primi anni ’90 lo sviluppo dello screening con la tecnica chiamata spettrometria di massa tandem ha portato a una grande espansione delle malattie metaboliche ereditarie potenzialmente rilevabili: più di 40 e in pochi minuti. Questa metodica ha infatti reso possibile lo screening di un ampio gruppo di malattie metaboliche attraverso il cosiddetto “Screening Neonatale Esteso” (SNE). Dal 2016, grazie alla Legge 167, lo screening neonatale esteso è diventato obbligatorio per 47 malattie metaboliche ed è stato esteso a più di 40 malattie genetiche sull’intero territorio nazionale. Il prelievo per lo screening neonatale allargato in Italia deve essere eseguito per Legge in tutti i centri nascita. Il prelievo, raccolto nelle prime 48-72 ore di vita, viene quindi inviato nel Laboratorio di Riferimento per lo Screening Neonatale. Non tutte le malattie possono essere inserite nel pannello di screening neonatale. Nel 1968 l’Organizzazione Mondiale della Sanità pubblicò i Criteri di Wilson e Jungner, che sono tuttora universalmente riconosciuti, anche se in parte discussi e in via di aggiornamento.
Decisioni Consapevoli e Supporto
Tutte le indagini prenatali disponibili (ecografie, test non invasivi e test invasivi) permettono di identificare solo alcune malattie o condizioni patologiche ed è importante che ogni coppia scelga con consapevolezza se sottoporvisi, o meno. Non è una moda, perché rappresenta al momento lo standard migliore per la ricerca di alcune patologie cromosomiche importanti, e non è una necessità perché non tutte le coppie richiedono l’accesso alla diagnosi prenatale, che in prospettiva apre la strada a una possibile interruzione della gravidanza in caso di feto portatore di malattia cromosomica. Offrire alla coppia un colloquio con un genetista che permetta loro di effettuare una scelta informata e consapevole è parte integrante della diagnosi prenatale. Le indagini prenatali permettono di individuare precocemente malattie che possono essere causate da anomalie del DNA, da alterazioni dei cromosomi, da malattie infettive contratte in gravidanza, come la rosolia o la toxoplasmosi, dall'assunzione di farmaci che possono indurre malformazioni fetali e da altre cause tra cui, alcune, curabili in utero prima della nascita. Prima di affrontare una gravidanza, sarebbe utile informarsi su quali siano gli esami preconcezionali (counseling preconcezionale) per una procreazione consapevole e responsabile o per calcolare il rischio qualora in famiglia ci siano patologie congenite come ad esempio, cardiopatie. La situazione italiana è molto variegata, e solo la Regione Emilia Romagna ha recentemente avviato un programma di screening che ne prevede l’introduzione in tutta la regione, dopo una fase pilota di 9 mesi limitata all’area metropolitana di Bologna.