Il percorso verso la genitorialità, per alcune coppie, può includere l'assistenza della medicina riproduttiva. In questo contesto, il prelievo degli ovociti, noto anche come pick-up ovocitario, si configura come una delle fasi più significative e delicate. Questa procedura, sebbene possa evocare apprensione, è in realtà un passaggio fondamentale per diverse tecniche di procreazione medicalmente assistita (PMA) e viene eseguita con metodologie all'avanguardia per garantire sicurezza ed efficacia. La comprensione approfondita di cosa consista questa pratica, della preparazione che richiede, di come si svolge e di quali siano i suoi potenziali effetti, è essenziale per chiunque si avvicini a questo trattamento.
Che Cos'è il Prelievo Ovocitario e Perché è Necessario
Il prelievo degli ovociti rappresenta la fase finale e culminante della stimolazione ovarica, un processo terapeutico che mira a indurre le ovaie a produrre più ovociti maturi rispetto al singolo ovulo che di norma viene rilasciato durante un ciclo mestruale naturale. La sua ragion d'essere principale è la necessità di ottenere un numero sufficiente di ovuli utili alla fecondazione, aspetto che aumenta significativamente le probabilità di successo nelle procedure di riproduzione assistita. A differenza del ciclo ovulatorio fisiologico, dove solitamente si sviluppa e matura un solo ovulo al mese, attraverso la stimolazione ovarica e il conseguente prelievo, è possibile recuperare in media anche 15-20 uova. Di queste, statisticamente, l'80% risulta vitale e, di conseguenza, utile allo scopo della fecondazione in vitro. Tale pratica è un passaggio necessario in caso di alcune procedure di procreazione medicalmente assistita, come la fecondazione in vitro (FIVET), l'iniezione intracitoplasmatica di spermatozoi (ICSI), la crioconservazione degli ovociti per la preservazione della fertilità o per la donazione di ovociti. È una procedura relativamente semplice e priva di rischio o effetti collaterali gravi se eseguita da professionisti in un centro per la fertilità qualificato, dove l'attenzione alla paziente e la precisione tecnica sono priorità assolute.
Personalizzazione dei protocolli di stimolazione ovarica #IVFWEBINARS
La Preparazione Approfondita alla Procedura: Tempistiche e Requisiti
La precisione dei tempi è cruciale nel successo del prelievo ovocitario. Il prelievo avviene con un tempismo ben definito, tipicamente 34-36 ore dopo la somministrazione dell’HCG (gonadotropina corionica). Questo medicinale, somministrato sotto stretto controllo medico, ha lo scopo fondamentale di completare la maturazione dell’ovocita, garantendo che gli ovuli recuperati siano al loro stadio ottimale per la fecondazione. La fase di stimolazione ovarica che precede questa iniezione è attentamente monitorata tramite ecografie e dosaggi ormonali per stabilire il momento più opportuno per la somministrazione dell'HCG e, di conseguenza, per il prelievo.
Parallelamente agli aspetti clinici, vi sono importanti requisiti amministrativi e di sicurezza. Per accedere al prelievo degli ovociti, è indispensabile la compilazione di una scheda di consegna del campione e di una autocertificazione. Questi documenti non sono semplici formalità burocratiche; al contrario, fanno entrambe parte integrante del protocollo previsto di sicurezza e controllo di qualità. Sono requisiti esplicitamente previsti dalle Linee Guida del 2004 del Ministero della Salute, evidenziando l'impegno verso la protezione della paziente e la tracciabilità del processo.
Il sistema di controllo traccia, difatti, tutti i passaggi con meticolosità estrema. Questo include ogni fase, dal contenitore per la raccolta, a chi lo ritira, a chi lo riceve e così via, garantendo una supervisione completa della procedura di prelievo e sviluppo dei gameti (sia maschili che femminili), degli embrioni sviluppati e trasferiti, nonché dei gameti crioconservati. Tale sistema di tracciabilità, regolamentato dal D. Lgs. pertinente, è un pilastro fondamentale per la sicurezza e la trasparenza in ogni centro di fertilità, assicurando che ogni campione sia identificato e gestito correttamente in ogni momento del suo percorso.
Come Avviene il Prelievo Ovocitario: Dettagli della Procedura
La procedura di prelievo degli ovociti, o pick-up ovocitario, si svolge in un ambiente controllato e altamente specializzato: una sala operatoria che è adiacente al laboratorio biologico. Questa vicinanza fisica tra i due ambienti è cruciale per minimizzare i tempi di trasferimento dei campioni e garantire la massima efficienza e sterilità. La struttura idonea e qualificata, ovvero un centro per la fertilità all'avanguardia, è dotata di tutte le attrezzature necessarie e di un team multidisciplinare esperto.
Per assicurare il comfort della paziente e per eliminare ogni possibile dolore o disagio durante l'intervento, il prelievo viene eseguito in analgo-anestesia. Questo tipo di sedazione, definita come "sedazione profonda" o, in alcuni contesti, "lieve sedazione" per distinguerla dall'anestesia generale totale, permette alla paziente di essere rilassata e di non percepire la procedura, pur mantenendo le funzioni vitali monitorate. La durata della sedazione è relativamente breve, di circa 10-15 minuti, il tempo utile per completare l'intera procedura di prelievo.
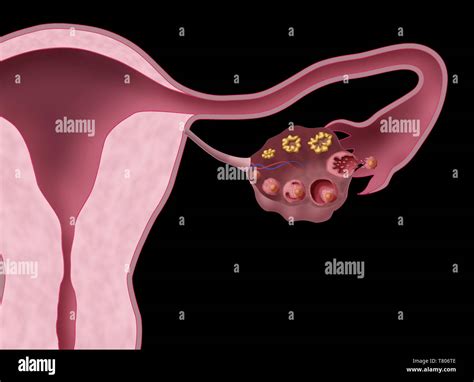
L'aspirazione dei follicoli, che contengono gli ovociti, è effettuata per via transvaginale sotto guida ecografica. Questo significa che una sonda ecografica, appositamente progettata e dotata di un ago sottile e flessibile, viene delicatamente introdotta nella vagina. Grazie all'immagine ecografica visualizzata in tempo reale su un monitor, il medico può navigare con estrema precisione e raggiungere le ovaie. Qui, l'ago penetra i follicoli presenti, che sono il frutto della stimolazione precedentemente avvenuta e che sono stati monitorati attentamente per la loro maturità. Una volta che l'ago ha raggiunto il follicolo, il liquido follicolare interno, che contiene gli ovociti, viene aspirato con delicatezza.
Immediatamente dopo l'aspirazione, il liquido follicolare recuperato viene subito esaminato al microscopio. Questa operazione avviene nel laboratorio dedicato ed adiacente alla sala operatoria, come precedentemente menzionato. Qui, biologi esperti ricercano gli ovociti all'interno del fluido e ne analizzano la loro maturità. Questo controllo immediato è fondamentale per valutare la qualità degli ovociti e preparare i successivi passaggi per la fecondazione. L'intera procedura di prelievo, dalla sedazione al completamento dell'aspirazione, mediamente ha una durata di 15-20 minuti, dimostrando la sua efficienza e la specializzazione del personale coinvolto. È un dato significativo che, nel 99% delle pazienti, sia possibile recuperare almeno un ovocita, offrendo concrete speranze a chi intraprende questo percorso.
Il Post-Procedura e l'Osservazione: Cosa Aspettarsi
Dopo il prelievo degli ovociti, la fase di recupero è altrettanto importante quanto la procedura stessa. Una volta completato l'intervento, la paziente viene tenuta in osservazione in un'area dedicata del centro per la fertilità. Questo periodo di monitoraggio post-operatorio, che generalmente dura circa 3 ore, è fondamentale per accertarsi che non insorgano complicanze immediate e che la paziente si riprenda adeguatamente dalla sedazione. Durante questo tempo, il personale medico e infermieristico supervisiona attentamente le condizioni generali della paziente, i parametri vitali e il livello di comfort.
Dopo l'osservazione e una volta che il personale medico ha verificato il buono stato di salute della paziente e la sua completa ripresa dall'analgo-anestesia, ella viene dimessa. Tuttavia, il ritorno alle normali attività non è immediato. È consigliato un periodo di riposo, inizialmente sotto controllo nel centro per la fertilità per un paio d'ore, e poi a casa. Questo riposo è essenziale per permettere al corpo di recuperare appieno e per ridurre al minimo gli eventuali effetti collaterali che possono manifestarsi nelle ore e nei giorni successivi alla procedura.
Tra gli effetti collaterali più comuni, che solitamente sono lievi e transitori, si possono annoverare sensazioni come gonfiore addominale, crampi e una sorta di indolenzimento pelvico. Queste manifestazioni sono spesso paragonabili a quelle che si avvertono durante il ciclo mestruale. Può capitare anche di sperimentare un lieve spotting, ovvero una perdita ematica di scarsa entità, che si risolve spontaneamente. Il tutto può perdurare per qualche giorno, con un'intensità che può variare. In generale, più alto è il numero dei follicoli aspirati durante il prelievo, maggiore è la possibilità di avere fastidio, anche se la gravità rimane contenuta. Entro 24 ore dalla procedura, nella maggior parte dei casi, la donna può tornare alle sue normali attività quotidiane, sebbene sia sempre consigliabile ascoltare il proprio corpo e procedere gradualmente.
Sicurezza e Complicanze: Un'Analisi Approfondita Basata su Dati Concreti
Una delle preoccupazioni più legittime per le pazienti che affrontano il percorso della PMA riguarda la sicurezza delle procedure. È fondamentale sottolineare che quella in esame, ovvero la metodica del prelievo ovocitario, è una procedura che presenta un’incidenza di complicanze molto bassa. È considerata relativamente semplice e priva di rischio o effetti collaterali gravi quando eseguita da professionisti qualificati in un centro per la fertilità che rispetta rigorosi standard di qualità e sicurezza.
Tuttavia, come per qualsiasi intervento medico, esistono complicanze potenziali, seppur rare. Le più frequenti tra queste includono l’emorragia intraaddominale, nota anche come emoperitoneo, il sanguinamento vaginale e le complicanze infettive, che possono manifestarsi come sepsi o ascessi. La consapevolezza di questi rischi, per quanto minimi, è parte integrante del processo informativo che precede il consenso informato.
Per fornire una prospettiva basata su dati concreti, possiamo analizzare le statistiche relative a un ampio campione di procedure. Sui 15.017 prelievi ovocitari che sono stati eseguiti presso il Fertility Center di Humanitas tra il gennaio 2001 e il dicembre 2012, le complicanze che hanno richiesto il ricovero della paziente sono state in numero estremamente limitato, attestandosi a sole 36 casi, pari a un'incidenza dello 0.24%. Questo dato evidenzia l'eccezionale profilo di sicurezza della procedura in un contesto clinico ad alto volume e specializzazione.
Tra le complicanze registrate, la più riscontrata è risultata essere il sanguinamento peritoneale, con 20 casi, corrispondenti a un'incidenza dello 0.13%. È importante notare che, anche all'interno di questa complicanza, la gestione è stata differenziata: in 7 casi di emoperitoneo, si è reso necessario eseguire un intervento laparoscopico per risolvere l’emorragia, una procedura chirurgica mini-invasiva per controllare il sanguinamento. Negli altri 13 casi, la paziente è stata semplicemente monitorizzata senza che si rendesse necessario un intervento chirurgico, indicando una risoluzione spontanea o con sola osservazione medica.
Altre complicanze, ancora più rare, includono:
- Dolore Pelvico: 6 pazienti (0.04%) sono state ricoverate per dolore pelvico non associato ad anemizzazione (riduzione dei globuli rossi) o a visualizzazione ecografica di versamento ematico peritoneale, suggerendo altre cause o un dolore post-operatorio più intenso del previsto.
- Lesione Vaginale: In un solo caso (0.006%) si è avuta una lesione vaginale da speculum, lo strumento utilizzato per visualizzare il collo dell'utero. Questa complicanza ha imposto una successiva sutura chirurgica per la sua risoluzione.
- Complicanze Anestesiologiche: Infine, 9 pazienti (0.06%) sono state ricoverate per complicanze direttamente correlate all'anestesia. Nello specifico, 7 casi hanno riguardato lipotimia post-prelievo (una perdita temporanea di coscienza o un forte senso di svenimento), 1 caso di fibrillazione atriale (un'aritmia cardiaca) e 1 caso di insufficienza cardiorespiratoria, situazioni che richiedono un'attenta gestione e monitoraggio.
Per quanto riguarda le complicanze infettive, che possono verificarsi a seguito di qualsiasi procedura invasiva, di solito per scongiurare queste ultime si esegue preventivamente un tampone vaginale. Questo test serve a verificare che non vi siano infezioni preesistenti nel canale vaginale e, in caso di positività, si procede al trattamento mirato prima del prelievo. In alcuni centri, anche con tampone negativo, si può optare per una profilassi antibiotica, somministrando antibiotici prima o dopo la procedura come misura precauzionale. In entrambi i casi, sia le infezioni che altri eventi avversi gravi sono considerati eventi rari, con percentuali inferiori all’1%. Questi dati rafforzano la percezione di sicurezza della procedura, rendendola un'opzione affidabile e ben controllata nel panorama della medicina riproduttiva.
L'Importanza della Tracciabilità e del Controllo di Qualità Rigoroso
La rigorosa adesione ai protocolli di sicurezza e controllo di qualità è una pietra angolare nella pratica del prelievo ovocitario e, più in generale, in tutte le procedure di procreazione medicalmente assistita. Come già menzionato, è indispensabile che vengano compilate una scheda di consegna del campione e un’autocertificazione, documenti che non sono semplici adempimenti burocratici, ma costituiscono parte integrante del protocollo previsto di sicurezza e controllo di qualità. Sono requisiti esplicitamente stabiliti dalle Linee Guida del 2004 del Ministero della Salute, evidenziando il loro ruolo centrale nella tutela della paziente e nell'integrità del processo.
Il sistema di controllo di qualità è progettato per essere estremamente dettagliato e onnicomprensivo. Traccia, difatti, ogni singolo passaggio e ogni interazione con il materiale biologico. Questo include la registrazione precisa del contenitore utilizzato per la raccolta degli ovociti, l'identità del personale che lo ritira dalla sala operatoria, la persona che lo riceve all'interno del laboratorio biologico e tutti i passaggi successivi. Questo approccio meticoloso non si limita solo alla fase di prelievo degli ovociti, ma si estende a tutto il processo di sviluppo e gestione dei gameti, sia maschili che femminili. Include anche la tracciabilità degli embrioni sviluppati in laboratorio e di quelli che vengono successivamente trasferiti nell'utero della paziente, così come la gestione dei gameti crioconservati per futuri utilizzi.
Questo sistema di tracciabilità è un requisito normativo fondamentale, come specificato dal Decreto Legislativo pertinente, e serve a molteplici scopi cruciali. In primo luogo, garantisce la corretta identificazione e attribuzione di ogni campione biologico, eliminando il rischio di errori. In secondo luogo, permette una sorveglianza costante sulla qualità e l'integrità dei gameti e degli embrioni in ogni fase della loro manipolazione. In terzo luogo, in caso di necessità, consente di ricostruire l'intero percorso di un campione, dal prelievo fino al suo utilizzo o crioconservazione, fornendo una documentazione completa e trasparente. Questa attenzione al dettaglio e all'integrità procedurale non solo assicura la conformità normativa, ma rafforza anche la fiducia delle pazienti nella sicurezza e nell'affidabilità delle cure che ricevono.