L'infertilità di coppia è una condizione che tocca un numero crescente di persone e genera spesso incertezze e preoccupazioni. Contrariamente a quanto si possa pensare, concepire non è sempre un processo semplice e immediato, come può sembrare nell’immaginario collettivo. La riproduzione umana è, infatti, complessa e per molte coppie può richiedere tempo o, in alcuni casi, diventare difficile. L’infertilità di coppia può essere definita come l’incapacità di una coppia nel produrre una gravidanza dopo almeno un anno di rapporti sessuali non protetti, mentre per sterilità ci si riferisce invece ad una condizione permanente che non rende possibile il concepimento.
Inquadramento diagnostico: un approccio integrato
L’inquadramento diagnostico della coppia infertile richiede un approccio integrato che tenga conto sia della componente femminile che di quella maschile, poiché la fertilità dipende da vari fattori che coinvolgono entrambi i partner. Si stima che circa il 20% dei problemi riproduttivi siano di tipo genetico o cromosomico. Per la diagnosi dei problemi di fertilità esiste un insieme di studi genetici estremamente utili per gestire la coppia che desidera avere un figlio.
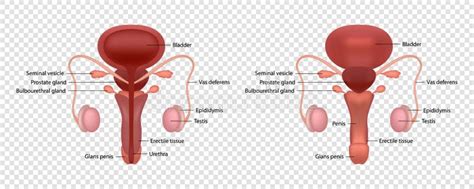
La valutazione della componente maschile
La valutazione della componente maschile si basa principalmente sulla visita uro-andrologica e sull’analisi dello spermiogramma, un esame che valuta la qualità del liquido seminale. Nell’uomo, il primo approccio è una visita andrologica, analisi del liquido seminale eventualmente associata ad indagine ecocolor doppler utile per evidenziare patologie vascolari a carico dei testicoli, come il varicocele, causa assai frequente di sterilità di coppia.
L’infertilità maschile può essere ricondotta a problemi di produzione degli spermatozoi su base genetica o acquisita, infezioni o patologie che interessano gli organi riproduttivi. La ridotta produzione di spermatozoi può essere ricondotta a fattori genetici, come la sindrome di Klinefelter, la più nota. Patologie che interessano i testicoli possono creare danni alle strutture riproduttive con calo della produzione degli spermatozoi. Altre cause includono l'esposizione a sostanze tossiche come radiazioni o farmaci, disturbi ormonali e obesità. In alcuni casi, è necessario il ricorso a una biopsia testicolare per valutare anomalie nella spermatogenesi.
La valutazione della componente femminile
La valutazione della componente femminile è più complessa, poiché il concepimento dipende da diversi fattori: la presenza di ovuli, la presenza di spermatozoi, la pervietà delle tube di Falloppio e un utero in grado di sostenere la gravidanza. Durante la visita ginecologica, il medico raccoglie informazioni sulla storia clinica della paziente (anamnesi) e procede con un esame fisico.
L’ecografia è uno strumento diagnostico fondamentale che permette di valutare la presenza e la normalità dell’utero e delle ovaie. Attraverso l’ecografia è possibile visualizzare i follicoli ovarici, strutture che contengono gli ovuli. Per quanto riguarda la pervietà tubarica, che non è visibile all’ecografia standard, si ricorre alla sonosalpingografia o all’isterosalpingografia. Queste indagini permettono di escludere ostruzioni o flogosi tubariche che impediscono il passaggio degli ovuli fecondati. Altre condizioni, come l'endometriosi, la sindrome dell'ovaio policistico (PCOS) e malformazioni uterine, possono compromettere la fecondazione.
Fattori genetici e test di compatibilità
Sebbene molti problemi siano legati allo stile di vita o all'anatomia, le malattie ereditarie di tipo recessivo rappresentano un'eccezione critica. Per manifestarsi, queste malattie richiedono che sia la copia del gene ereditata dal padre che dalla madre siano mutate. Se solo una delle copie è mutata, la persona sarà portatrice ma non avrà nessun sintomo clinico. Se entrambi i membri della coppia sono portatori della stessa mutazione, potranno trasmetterla ai discendenti con una probabilità del 25%.
Nel "Test di compatibilità genetica" (TCG) viene utilizzata una nuova tecnologia denominata NGS (sequenziamento massivo), che consente di analizzare il genoma dei pazienti. Vengono analizzati i geni di più di 3000 malattie a trasmissione recessiva. Una volta identificate le varianti patogene, è possibile verificare se la coppia condivide o meno una mutazione nello stesso gene. In caso positivo, il rischio di trasmettere la malattia alla prole è del 25%.
Stile di vita e impatto ambientale
L'età gioca un ruolo significativo, in quanto vi è una progressiva riduzione della riserva ovarica. Con l’avanzare degli anni, la qualità e la quantità degli ovociti diminuiscono e la probabilità di concepimento naturale si riduce. Oltre all'età, si chiama prioritariamente in causa lo stile di vita: il fumo, l'alcolismo, l'obesità, l'eccessivo stress, le infezioni sessualmente trasmesse e l'inquinamento ambientale possono influenzare negativamente la fertilità di coppia.
Per gli uomini, è consigliabile evitare il fumo, ridurre il consumo di alcol e mantenere un peso corporeo sano associando il tutto ad un esercizio fisico regolare. Nelle donne, è importante seguire una dieta ricca di frutta, verdura, cereali integrali e proteine magre. L'assunzione di acido folico e vitamina D è particolarmente importante per la salute riproduttiva, in particolare l'acido folico per ridurre il rischio di malformazioni neonatali.
Stili di vita e fertilità
Tecniche di Procreazione Medicalmente Assistita (PMA)
Le tecniche di procreazione assistita sono utilizzate per risolvere problemi di fertilità di coppia quando gli approcci naturali o farmacologici non sono sufficienti.
- Primo livello: tecniche meno invasive come il monitoraggio dell’ovulazione e l’inseminazione artificiale (IA), che consiste nell'introduzione del liquido seminale nell’utero attraverso il canale vaginale.
- Secondo livello: tecniche più avanzate come la FIVET (Fecondazione In Vitro con Embryo Transfer) e la ICSI (Iniezione Intracitoplasmatica dello Spermatozoo). La FIVET prevede il prelievo degli ovociti, la fecondazione in laboratorio e il successivo trasferimento dell'embrione nell'utero mediante un catetere sottile guidato da ecografia.
La donazione di ovuli e di sperma è un'opzione per le coppie con problemi di produzione di gameti, mentre si parla di maternità surrogata quando una donna porta in sé e dà alla luce un bambino per conto di un'altra coppia.
Il quadro normativo e il supporto psicologico
In Italia, la materia è regolata dalla Legge 40/2004, che stabilisce le linee guida per la procreazione medicalmente assistita. È importante sottolineare che la coppia viene accolta da specialisti del settore, attenti alle esigenze dei pazienti in un percorso di personalizzazione e umanizzazione delle cure.
Non bisogna prescindere dagli aspetti emotivi legati all'infertilità. Il supporto psicologico è fondamentale per aiutare le coppie ad affrontare lo stress, l'ansia e la depressione che possono insorgere durante il percorso. Uno psicologo specializzato può fornire strumenti per gestire le difficoltà relazionali che la diagnosi di infertilità può causare, influenzando anche il desiderio e la frequenza dei rapporti sessuali. La scelta di intraprendere un percorso di PMA deve essere sempre consapevole e supportata da un'adeguata informazione, tenendo conto delle migliori evidenze cliniche disponibili.