La sudamina, nota in termini medici come miliaria, è un’infiammazione della pelle estremamente comune, specialmente nei neonati e nei bambini fino ai 3-4 anni di età, sebbene possa colpire anche gli adulti. Si tratta di una condizione cutanea temporanea e benigna che si manifesta con l’arrivo dell’estate, del caldo intenso o di un’eccessiva umidità. Dal punto di vista epidemiologico, la prevalenza è la stessa in entrambi i sessi e in tutte le etnie.
Questa irritazione è causata dall’ostruzione delle ghiandole sudoripare: poiché queste strutture partecipano alla regolazione della temperatura del corpo e all’eliminazione di sostanze di rifiuto mediante l'emissione del sudore, se ostruite, il fluido non può essere eliminato e viene trattenuto negli strati cutanei, provocando irritazioni.
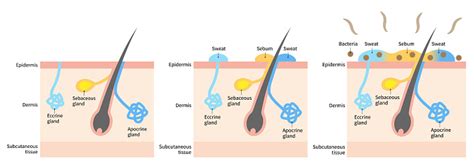
Le diverse forme di Miliaria
La classificazione della sudamina avviene a seconda del livello di ostruzione dei dotti delle ghiandole sudoripare:
- Miliaria cristallina (trasparente): È la forma più superficiale, caratterizzata da numerose piccole vescicole di 1-2 mm di diametro, simili a goccioline d'acqua, a contenuto sieroso limpido su pelle non arrossata. Colpisce gli strati più esterni dell’epidermide e solitamente si risolve spontaneamente entro 24 ore.
- Miliaria rubra (rossa): È la forma più comune. Non è solitamente presente alla nascita, ma si manifesta dopo giorni o settimane di esposizione al calore. Si presenta come un'eruzione di tipo infiammatorio con vescicole rosse puntiformi e pruriginose, su una cute arrossata e ruvida. Coinvolge gli strati più profondi della cute.
- Miliaria profonda: Tipica degli adulti, può essere una complicanza della forma rubra. Si presenta con macchie rosse rilevate, dette papule, a volte associate a vescicole. Colpisce soprattutto tronco, braccia e gambe.
Sintomi e Manifestazioni Cliniche
I sintomi più comuni della sudamina sono puntini rossi o piccole aree arrossate che spesso provocano prurito e che possono manifestarsi in più zone del corpo. Le aree maggiormente afflitte sono quelle dove la produzione di sudore è maggiore o dove vi è frizione con gli abiti: collo, tronco, schiena, ascelle, inguine, glutei, interno coscia e dietro le ginocchia.
Nei neonati, è molto comune riscontrare la sudamina sul viso, che si presenta con piccole vescicole trasparenti o leggermente rosate, spesso intorno alla fronte, alle guance o dietro le orecchie. Il colore delle eruzioni varia dal bianco perlato al rosato o rossastro. In alcuni casi, può comparire una leggera desquamazione o una sensazione di pelle calda al tatto.
È importante sottolineare che la sudamina può comparire anche in autunno e in inverno se il bambino viene coperto troppo, e può essere confusa con la sesta malattia, specialmente se compare insieme o in seguito alla febbre.
La Sudamina nei bambini
Diagnosi: Distinguere la Sudamina da altre affezioni
Un’accurata visita medica è sufficiente per fare la diagnosi; non serve eseguire esami specifici. Il pediatra osserva la localizzazione delle lesioni, tipicamente nelle zone calde o soggette a sfregamento.
Occasionalmente, è necessario escludere altre malattie transitorie, come l'eritema tossico. Quest'ultimo si manifesta con un'eruzione di chiazze, papule o pustole di 1-3 mm circondate da un alone eritematoso che spariscono spontaneamente ed è abbastanza frequente nelle prime 2 settimane di vita. Se il quadro non è chiaro, o se il bambino presenta febbre, arrossamenti estesi o secrezioni purulente, il pediatra valuterà la presenza di infezioni batteriche secondarie.
Strategie di Trattamento e Cura
Lo stato irritativo perdura finché non si correggono i fattori ambientali che l’hanno causata. La gestione si basa principalmente su accorgimenti domestici volti a mantenere la pelle fresca, asciutta e pulita.
Il ruolo del bagnetto
Il bagnetto quotidiano è un momento fondamentale. Deve essere effettuato con acqua tiepida, attorno ai 36 gradi, utilizzando un detergente delicato a base di olio o prodotti dermocompatibili. È possibile aggiungere all'acqua del bagnetto un cucchiaio di amido di riso o di mais, che aiuta a lenire il prurito e a rinfrescare la pelle. Dopo il lavaggio, la pelle va asciugata con un panno morbido, tamponando delicatamente e senza mai strofinare.
Accorgimenti per l'infiammazione
Se la sudamina causa forte prurito o disagio, il pediatra può consigliare creme lenitive a base di ossido di zinco, pantenolo o aloe vera. Per la forma rubra, la cura serve a ridurre l’infiammazione, talvolta attraverso creme a base di corticosteroidi. Per la forma profonda, recenti studi suggeriscono l'uso di isotretinoina. È bene evitare talchi minerali, che possono ostruire ulteriormente i pori.

Prevenzione: Proteggere la pelle del neonato
La prevenzione passa attraverso un’igiene adeguata, frequenti cambi di vestiti e ambienti ventilati. Ecco le regole d'oro:
- Abbigliamento: Prediligere capi leggeri e traspiranti, in cotone o lino. Evitare tessuti sintetici o troppo pesanti, sia di giorno che di notte.
- Ambiente: Mantenere le stanze fresche e ben arieggiate, lontano da termosifoni in inverno o da flussi d'aria troppo diretti (come condizionatori) in estate.
- Controllo della sudorazione: Tasti spesso la nuca o il torace del neonato per verificare se la pelle è umida. Quando possibile, è utile lasciare il bambino senza pannolino per brevi periodi.
- Idratazione: Mantenere il bambino ben idratato. Bere acqua aiuta a reintegrare i liquidi persi con il sudore. L'uso di acque oligominerali a basso residuo fisso, adatte all'infanzia, è consigliato per supportare la fisiologia del bambino.
- Igiene post-sudorazione: Se il bambino ha sudato molto durante il gioco, è consigliabile sciacquarlo prontamente con acqua tiepida per rimuovere i residui di sudore che potrebbero ostruire le ghiandole.
Sebbene la sudamina possa apparire fastidiosa, nella maggior parte dei casi non è una condizione grave. Tuttavia, se l’irritazione persiste, mostra segni di sovrainfezione (come la presenza di pus) o si diffonde, è sempre opportuno consultare il pediatra per escludere complicanze come l'anidrosi o infezioni batteriche.