La placenta è un organo temporaneo di scambio tra il feto e la madre, espulso dopo il parto durante la fase di secondamento. Essa è un organo vascolare temporaneo, nonché uno dei numerosi annessi embrio-fetali, che includono anche il sacco vitellino, l'amnios, il cordone ombelicale, l'allantoide e il corion. L'importanza a livello tassonomico, evolutivo e di conseguenza funzionale di questo organo, attraverso il quale avvengono gli scambi tra il corpo materno e l'embrione, è fondamentale. La placenta collega il sistema circolatorio del concepito e della donna gravida e funge da "barriera" di separazione tra l'ambiente amniotico del feto e l'ambiente della cavità uterina. Si forma grazie all’adesione tra più membrane di origine materna (decidua) e fetale (trofoblasto), irrorate da vasi sanguigni. Completamente formata al quinto mese di gravidanza, la placenta aumenta di volume sino al momento del parto, senza modificare la propria struttura. Una volta superato il termine della gravidanza, le funzioni svolte dalla placenta divengono imperfette, di conseguenza il feto è nutrito e ossigenato in misura minore.
In una gravidanza a termine, la placenta normale ha la forma di un disco di 15-20 cm di diametro e di 2-3 cm di spessore. Pesa da 400 a 600 g, circa un sesto del peso del feto. Il diametro alla fine della gravidanza, invece, può raggiungere dai 20 ai 30 centimetri. Per quel che concerne lo spessore, decisamente più consistente al centro, si parla di circa 4 cm.
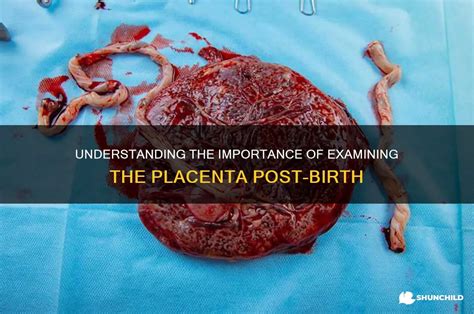
La Struttura Dettagliata della Placenta: Faccia Fetale e Materna
La placenta è composta da due porzioni principali, una di origine fetale e una di origine materna, ognuna con caratteristiche distintive.
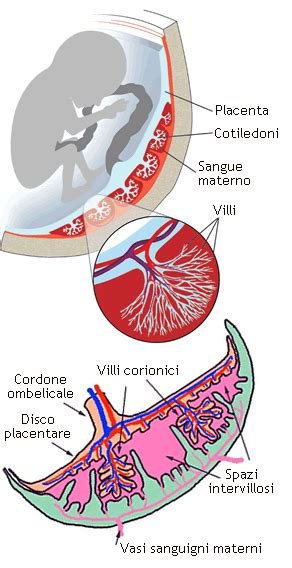
La porzione fetale della placenta, sulla quale si inserisce il cordone ombelicale che unisce la placenta al feto, è lucente, liscia e avvolta dall’amnio trasparente, sotto il quale scorrono i vasi placentari. L'immagine illustrativa del feto con il cordone ombelicale e la placenta, lateralmente, aiuta a visualizzare questa connessione vitale. La placenta è inoltre prolungata ai lati dalle membrane ovulari (corion, amnio).
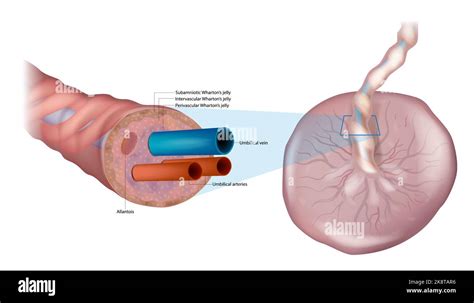
La porzione materna, che aderisce all’utero, comprende la decidua basale, corrispondente alla mucosa uterina trasformata, e la placca coriale, saldamente ancorata mediante villi alla mucosa uterina. Entrambe, rivestite da una parete, sono irrorate da un’arteriola e da una venula. La faccia materna (o basale) presenta un aspetto del tutto diverso. I cotiledoni, che costituiscono le unità funzionali della placenta, saranno divisi tra di loro esternamente da dei solchi intercotiledonali, e internamente da dei setti intercotiledonali. Le due facce non si scolleranno tra di loro grazie a dei villi aderenti. L’altra tipologia di villi, presenti nelle lacune tra i villi aderenti, prendono il nome di “villi fluttuanti”.
Il Processo di Formazione della Placenta: Dalle Origini al Pieno Sviluppo
La formazione della placenta avviene nell’utero materno e deriva da una struttura embrionale detta blastocisti che prende il nome di sinciziotrofoblasto. La placenta ha origine sia dal corpo della mamma, per la precisione da modifiche dell’endometrio, sia dall'embrione. L'intera gestazione è resa possibile, dalla fecondazione al parto, grazie a dei processi chimico-fisici e biologici altamente coordinati.
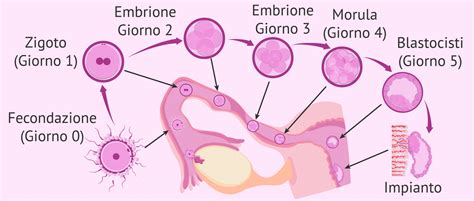
Trascorsi più o meno sette giorni dal concepimento, la blastocisti, ossia la forma più avanzata dello sviluppo embrionale, comincia la sua penetrazione nell’endometrio. Dopo un tempo che, in linea di massima, corrisponde ad altri sei giorni, la blastocisti viene avvolta dall’endometrio e prosegue con il suo sviluppo. Durante il 14º giorno circa del ciclo mestruale l'endometrio è soggetto a regolazione ormonale da parte dell'ovaio. Nello specifico, la formazione del corpo luteo in seguito all'ovulazione permette alla donna di possedere un livello ematico sempre più alto di progesterone. Grazie al progesterone l'ovaio regola l'attività proliferativa delle cellule endometriali, inizializzando la fase proliferativa del ciclo mestruale. A livello molecolare questo ormone si lega alle cellule stromali endometriali, inizializzando la reazione pre-deciduale: questi fibroblasti accumulano glicogeno e nutrienti. Ne consegue che il connettivo endometriale diventa edematoso; inoltre, il progesterone modifica la composizione del muco cervicale: da acido e denso diventa basico e meno viscoso, ciò per consentire allo spermatozoo di risalire dall'utero verso la tuba uterina. I livelli di progesterone sono destinati a crollare in casi di mancata fecondazione; ne conseguirà che l'endometrio non sarà più una struttura adatta ad ospitare il futuro embrione.
Subito dopo la fecondazione, il prodotto del concepimento è costituito da poche cellule che si replicano molto velocemente e che per quanto riguarda il nutrimento dipendono dal tessuto endometriale. L’endometrio viene preparato dall’effetto del progesterone: le ghiandole endometriali sono ricche di secreto, contenente glicogeno (la forma complessa del glucosio). Inizialmente, l’embrione impiantato si nutre per diffusione delle sostanze nutritive, ma ben presto si stabilisce una rete vascolare, tramite la quale il trofoblasto si mette in rapporto con la circolazione materna.
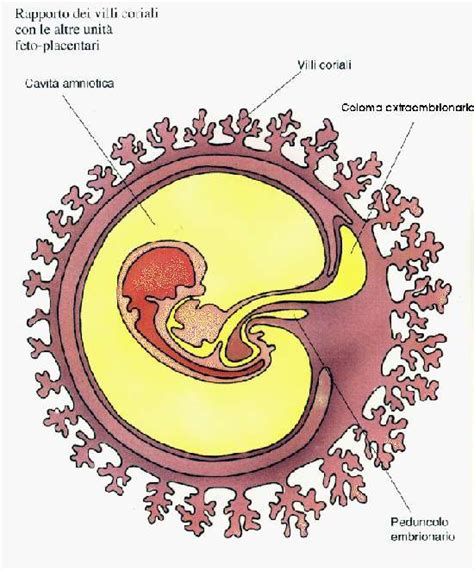
La placenta si forma con la penetrazione dei villi coriali nell'endometrio. La porzione embrionale è derivata dal corion dell'embrione (dal latino chorion, cuoio; in istologia si usa per indicare qualsiasi tessuto connettivale sottostante agli epiteli). Queste strutture in un primo momento si svilupperanno autonomamente e solo successivamente si andranno a unire per formare il primo abbozzo della placenta. A partire da alcune delle cellule dell’embrione, prende il via la formazione dei villi coriali che, penetrando nell’endometrio, vengono coinvolti in processi di ramificazione via via più complessi.
Il sinciziotrofoblasto continua ad accrescere, diffondendosi nell’endometrio circostante e creando soluzioni di continuità - dette lacune trofoblastiche - sempre più ampie. Le cellule del citotrofoblasto penetrano e si approfondiscono nel sinciziotrofoblasto, a mo’ di travate cellulari allungate, e circa cinque giorni dopo anche quel tessuto embrionale primordiale chiamato mesoderma prolifera e si incunea nell’asse citotrofoblastico, producendo un’impalcatura vascolare, con capillari generati ex novo. Il risultato finale sono i villi coriali, emanazioni longilinee che si proiettano esternamente, simili a tante dita, e che, come radici, gradualmente affondano nella compagine dell’utero, creando una fitta, intricata rete all’interno dell’endometrio, un “cuore” mesodermico ricco di sangue. I villi, immersi nelle lacune della placenta, sono fondamentali per gli scambi.
Si forma così la placenta che, attorno alle dodici settimane di gravidanza, è in grado di sovrintendere pienamente ai suoi compiti di nutrimento e protezione di quello che, dal punto di vista medico, è ormai un feto. Le funzioni di nutrimento spettavano prima al sacco vitellino, membrana extraembrionale visibile già dalle prime settimane di gestazione e fondamentale per la formazione delle cellule ematiche e germinali. Il sacco vitellino, che smette di crescere più o meno verso la dodicesima settimana, scompare attorno alla dodicesima. Continua nel frattempo la crescita della placenta.
Le Funzioni Vitali della Placenta per lo Sviluppo Fetale
La placenta svolge una triplice funzione: regola gli scambi maternofetali, secerne ormoni e protegge il feto. La funzione della placenta è quindi quella di ossigenare, nutrire, difendere e disintossicare l'organismo durante lo sviluppo prenatale. Va da sé che la placenta svolge un ruolo a dir poco cruciale nella fisiologia materno-fetale.
Scambi Materno-Fetali: Gli scambi maternofetali avvengono attraverso vasi e villi; poiché non vi è alcuna comunicazione diretta tra la circolazione sanguigna della madre e quella del feto, il sangue dell’uno e dell’altra non entrano in contatto. Il ruolo della placenta è sia respiratorio sia nutritivo: consente, infatti, da un lato, gli scambi di ossigeno necessari alla crescita del feto e all’espulsione dell’anidride carbonica, dall’altro, l’apporto degli elementi nutritivi della madre al feto e l’espulsione dei materiali di rifiuto presenti nella circolazione materna. La principale funzione riguarda la gestione degli scambi gassosi e metabolici tra il sangue materno e quello del feto in crescita. La comunicazione tra quest’ultimo e la placenta avviene grazie al cordone ombelicale. La circolazione ha il compito di portare sostanze nutritive e ossigeno a tutti i tessuti periferici, e nel contempo di eliminare le sostanze di rifiuto e l'anidride carbonica. Ciò avviene nell'embrione e poi nel feto con il sistema cardiocircolatorio, formato da cuore, arterie e vene, con il sangue che vi circola all'interno. Durante la gravidanza, la placenta subisce una progressiva riorganizzazione, sia con lo sviluppo dell'embrione e del feto, sia con i cambiamenti dell'organismo materno.
Al livello della placenta, ossigeno e sostanze nutritive come glicidi, lipidi e aminoacidi del sangue materno passano al sangue fetale che ne è poverissimo. Al contrario le sostanze di rifiuto come l’urea, e l’anidride carbonica (che dopo la nascita eliminiamo rispettivamente con le urine e con la respirazione), passano dal sangue fetale al sangue materno sempre attraverso la placenta. Questo scambio non avviene solo per osmosi, cioè per differenza delle concentrazioni fra i due versanti, ma anche per veri e propri meccanismi di trasporto attivo o facilitato, piuttosto selettivo. I villi coriali hanno il compito di assorbire ossigeno e altre tipologie di nutrimento per il feto dal sangue della mamma. Il loro ruolo prezioso non finisce qui: i villi coriali, infatti, sono fondamentali per la cessione dell’anidride carbonica al corpo della mamma. Per la diffusione di entrambi questi gas, è fondamentale il sottile strato di cellule che permette la separazione tra i villi coriali e il sangue della mamma. L’organismo materno “comunica” con la placenta attraverso sacche piene di sangue, le cosiddette lacune, a loro volta in contatto con i villi coriali. La placenta permette, durante la gestazione, la regolazione del passaggio dei gas respiratori, dei nutrienti, degli anticorpi e delle sostanze di rifiuto tra madre ed embrione.
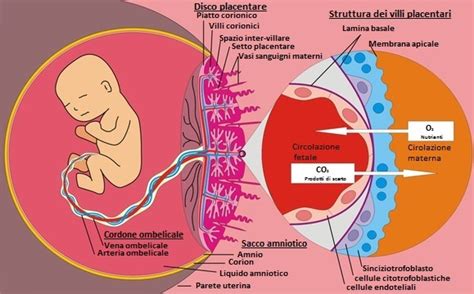
Passaggio di Sostanze Nutritive: La placenta è permeabile a tantissimi nutrienti presenti nel sangue materno, dalle proteine ai trigliceridi, senza dimenticare il glucosio e alcune vitamine, ed è in grado di passarli al feto, garantendo così il suo costante apporto energetico e la sua crescita.
Funzione Depurativa per i Liquidi Corporei del Feto: Durante la vita intrauterina, le funzioni depurative che spettano ai reni vengono portate avanti dalla placenta. Lo stesso vale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno. Di fatto, la placenta è in grado di sostituire alcuni organi che non sono momentaneamente attivi, come il polmone e i reni.
Funzioni Endocrine: Tra i vari ruoli svolti dalla placenta, uno dei più affascinanti è la regolazione ormonale che ci viene data da questo formidabile annesso. La secrezione ormonale della placenta comincia sin dall’inizio della gravidanza: il trofoblasto secerne la gonadotropina corionica umana (hCG), necessaria alla buona evoluzione della gravidanza; il dosaggio dell’hCG consente la diagnosi precoce di gravidanza. Già dall’inizio del suo sviluppo, la placenta secerne l’ormone gonadotropina corionica umana, la cui frazione beta viene rilevata nel momento in cui si effettua il test di gravidanza. L’hCG ha un compito molto importante: sostenere i processi di sintesi del progesterone, che partono dal corpo luteo. L’hCG (gonadotropina corionica umana) è un ormone molto simile all’LH (un'altra gonadotropina secreta dall’ipofisi). Questo ormone serve per non far regredire il corpo luteo, presente a livello ovarico, il quale secernerà progesterone fino alla settima settimana circa. La produzione di hCG nel primo trimestre risulta necessaria per sostenere la gravidanza. L’hCG può essere rintracciato nel sangue durante la prima settimana dopo la fecondazione, mentre i comuni test di gravidanza sulle urine, per uso casalingo, possono rilevare l’ormone un paio di settimane dopo. Un altro ormone, la somatotropina corionica (GH), interviene nel nutrimento del feto e prepara la lattazione. La placenta secerne inoltre ormoni steroidei (estrogeni e progesterone) e, dal terzo mese di gravidanza, si sostituisce alle ovaie nella produzione di progesterone. Attorno alla settima settimana di gravidanza, la placenta è in grado di gestire in maniera autonoma la sintesi di tutto il progesterone che serve all’embrione. Il corpo luteo inizia quindi a degenerare e i livelli di hCG a ridursi. Infine, la placenta ha funzioni endocrine con la produzione di ormoni, diversi, e non sempre presenti, nei differenti organismi, ma principalmente gonadotropina corionica, estrogeni, progesterone e ormone lattogeno placentare.
Funzione di Protezione e Barriera: La funzione di protezione della placenta è ineguagliabile. Sino al quinto mese, quando il feto comincia a produrre anticorpi propri, impedisce il passaggio di eventuali batteri e consente la filtrazione di determinati anticorpi materni che proteggono il feto contro numerose malattie. Questo organo fantastico è anche in grado di impedire il passaggio ad alcuni organismi patogeni. La placenta, fungendo da barriera, protegge il feto da diverse sostanze dannose. Tuttavia, la barriera placentare viene attraversata da alcuni farmaci che possono avere effetti nocivi sul feto. Attenzione: non a tutti gli organismi patogeni! Esistono diverse eccezioni, tra cui il protozoo che causa la toxoplasmosi. Tra le sostanze dannose che possono attraversare la placenta spiccano la nicotina e altre sostanze cancerogene che si trovano nelle sigarette, le droghe e l’alcol. Alcuni virus, batteri e sostanze tossiche vengono “filtrati” dalla placenta, mentre altre purtroppo possono attraversarla, causando anche gravi problemi per lo sviluppo fetale.
Sostegno alle Difese Immunitarie del Feto: Attraverso l’endocitosi, processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, la placenta consente il passaggio degli anticorpi al feto, fornendo un'importante immunità passiva.
Il Secondamento: L'Espulsione della Placenta Dopo il Parto
Una volta terminato l’assolvimento delle sue funzioni, la placenta si separa dal corpo materno. Lo fa nel corso del processo che viene chiamato, in gergo ostetrico e ginecologico, secondamento. Questa fase rappresenta l’ultima del parto. Dopo la nascita del bambino, la placenta viene espulsa nella grande maggioranza dei casi in maniera spontanea a circa mezz’ora di distanza. Circa 15-30 minuti dopo la nascita del bambino, si hanno delle contrazioni uterine fisiologiche che favoriscono l’espulsione della placenta insieme a tutti gli altri annessi embrio-fetali. Ciò avviene grazie a delle vere e proprie contrazioni che, però, sono meno intense in confronto a quelle del travaglio. Tramite queste ultime, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo. In una gravidanza normale, la placenta è attaccata alla parete dell'utero fino alla nascita. Una volta che il bambino nasce, la placenta si separa naturalmente dalla parete uterina e viene espulsa attraverso il canale del parto.
Localizzazione e Patologie Placentari: Quando Sorgono i Problemi
La placenta è generalmente inserita sul fondo (parte alta) dell’utero; una sua collocazione più in basso potrebbe dare luogo a emorragie. La posizione dipende dal punto in cui si impianta l’embrione durante la “finestra d’impianto” (ottimale per un concepimento tra la 19esima e la 24esima giornata del ciclo uterino). Fisiologicamente la placenta potrà formarsi adesa alla parete posteriore o anteriore dell’utero, laterale destra o sinistra, fundica (cioè alla porzione apicale dell’utero, il fondo). Quando si parla della placenta, è necessario soffermarsi anche sulle sue diverse localizzazioni, che dipendono da dove avviene l’impianto dell’embrione. Ecco le principali posizioni: Posteriore, in cui la placenta è rivolta verso la schiena della mamma; fundica, situazione in cui la placenta si trova a livello della parete superiore dell’utero; anteriore, caso in cui la placenta “guarda” verso la pancia; localizzazione laterale destra o sinistra. Esistono anche svariate posizioni intermedie, e l'importante è che la placenta si trovi al di sopra del feto. Può capitare, come ben si sa, che l’embrione si impianti nella parte inferiore dell’utero. In questi frangenti, si parla di placenta bassa e di placenta previa.
La placenta anteriore è una condizione in cui la placenta si sviluppa nella parte anteriore dell’utero per poi spostarsi durante la gravidanza collocandosi posteriormente. Una placenta anteriore può rendere difficile per la madre il sentire i calci del bambino e più complesso per i sanitari monitorare i battiti cardiaci fetali. A volte la placenta anteriore può evolvere in placenta previa, con tutti i rischi che ne conseguono per la madre e per il bambino.
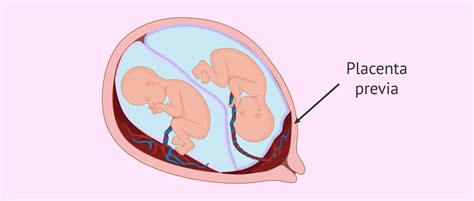
Placenta Bassa e Placenta Previa: La placenta bassa si trova vicina all’orifizio inferiore dell’utero. Si tratta di un quadro preoccupante? Non per forza. Può succedere, infatti, che il feto, assumendo la posizione cefalica, sposti la placenta in posizione laterale man mano che l'utero si espande. Se la placenta dovesse coprire parzialmente o completamente l’orifizio uterino interno si chiamerà placenta previa. La placenta previa, ricoprendo in maniera parziale o totale il suddetto orifizio, si forma nella parte inferiore dell'utero, all’altezza del collo, ed è presente nel 3% delle gravidanze singole.
Placenta Previa: Cause e Rischi: La placenta previa è una condizione che merita immediata attenzione medica, favorita da fattori di rischio come una diagnosi simile in gravidanze precedenti, il parto cesareo, il tabagismo, l’età superiore ai 35 anni e la gestazione insorta a seguito di una PMA (Procreazione Medicalmente Assistita). Se inserita molto in basso, tra il feto e la cervice uterina, la placenta previa impedisce il parto naturale e impone il ricorso al taglio cesareo. Il rischio principale è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi e il feto, che non ha più la sua fonte di nutrimento, non sopravviva. Questo è il motivo per cui, una volta accertata la diagnosi (cosa che si può fare in maniera definitiva dopo le 32 settimane), si opta per la nascita con taglio cesareo. Si procede prima delle 40 settimane, così da evitare che la placenta raggiunga il periodo in cui non è più in grado di gestire al meglio le sue funzioni o che parta naturalmente il travaglio. Il sanguinamento vaginale è il sintomo principale di placenta previa: la quantità di sanguinamento e la sua persistenza possono variare. La placenta previa può indurre mortalità materna, emorragia antepartum, intrapartum o postpartum (prima, durante o dopo il parto), isterectomia e sepsi.
Distacco di Placenta (Ematoma Retroplacentare): Un’altra patologia grave è il distacco della placenta durante la gravidanza, che si verifica quando, prima del tempo, la placenta si stacca dalle pareti dell’utero. Si tratta di un’emergenza ostetrica. Il distacco della placenta è il disturbo placentare più comune, che si verifica in 1 gravidanza su 100. Evenienza che si concretizza raramente e in gestazioni già problematiche - a favorirla, per esempio, sono l’età elevata della madre e l’ipertensione - in acuto ha come sintomo un dolore improvviso, costante e localizzato. Per descriverlo meglio, ricordo che è totalmente diverso da quello delle contrazioni, che aumenta e si arresta e che coinvolge tutto l’utero. Sempre nei quadri acuti di distacco di placenta, possono insorgere perdite di sangue. Il sintomo principale del distacco della placenta è il sanguinamento vaginale che può variare per quantità di sangue perso e per la persistenza del sanguinamento. Pertanto, è importante che qualsiasi sanguinamento vaginale sia segnalato immediatamente al proprio medico. Se la data del parto è vicina, un taglio cesareo permette di salvare la vita del feto. Cosa fare? Recarsi subito in pronto soccorso ostetrico.
Placenta Accreta, Increta e Percreta: A volte possono sorgere problemi con la placenta in termini di crescita, funzione o attaccamento all'utero. La Placenta accreta si verifica quando i vasi sanguigni e altre parti della placenta sono cresciuti troppo profondamente nella parete uterina rendendo difficile il corretto distacco della placenta dopo il parto. Questa condizione complica la separazione naturale della placenta dalla parete dell’utero così che alcune parti della placenta vengono lasciate attaccate alla parete stessa. La placenta increta, invece, è una patologia placentare simile ma più rara, che si verifica quando la placenta è attaccata ancora più in profondità nella parete uterina fino al muscolo uterino. Ancora più rara è la placenta percreta, in cui la placenta penetra completamente nell'utero e si attacca a un altro organo del corpo, come la vescica. Le donne che hanno precedentemente avuto parti cesarei o placenta previa mostrano una maggiore probabilità di avere una placenta accreta. Circa 1 gravidanza su 2.500 comporta uno di questi tipi di posizionamenti anomali della placenta: accreta, increta o percreta. Il sintomo principale della placenta accreta è il sanguinamento vaginale, che può variare per durata e per quantità di sangue perso.
Insufficienza Utero-Placentare: L'insufficienza utero-placentare è una condizione che si verifica quando la placenta non è in grado di trasferire i nutrienti necessari al bambino. Gran parte delle complicanze ostetriche, fra cui aborti ricorrenti, il difetto di accrescimento del feto, la preeclampsia (gestosi), la sofferenza fetale, avvengono proprio per un deficit della placenta. In gravidanza la placenta infatti è l’organo più importante per l’accrescimento e il benessere del feto, tra le altre funzioni ha quella di portare nutrimento e di favorire il passaggio e filtraggio delle sostanze di scarto, condizionando la futura salute del neonato fino all’individuo adulto.
Monitoraggio e Diagnosi delle Condizioni Placentari
In caso di anomalia placentare, verrà eseguita un'ecografia che, insieme alla storia clinica e ai sintomi riportati dalla paziente, sarà importante per effettuare un'eventuale diagnosi. Le possibili anomalie placentari possono essere diagnosticate durante le ecografie di routine. Per questo motivo, è imperativo che i medici sottopongano regolarmente ad ecografia le donne in gravidanza e interpretino con attenzione le ecografie stesse. Se una donna in gravidanza dovesse notare segni o avere sintomi compatibili con anomalie placentari, è necessario eseguire, in qualsiasi momento della gravidanza, ecografie aggiuntive. Inoltre, è essenziale preparare correttamente al parto le pazienti con queste condizioni mediche. La condizione dovrà essere monitorata e determinato il momento giusto per la nascita, al fine di garantire la sicurezza della madre e del feto.
La Placenta e la Posizione Fetale: Implicazioni per il Parto
La posizione del feto più favorevole al parto naturale - e la più frequente - è quella cefalica anteriore, ma può capitare che il piccolo assuma anche posizioni diverse, che richiedono manovre esterne o la necessità di scegliere un parto cesareo, al fine di evitare inutili rischi. Le posizioni del feto nel corso della gravidanza variano man mano che prosegue lo sviluppo stesso del piccolo e in risposta agli stimoli esterni e uterini.
Tipi di Posizione Fetale:
- Cefalica Anteriore: Quella ideale per un parto naturale (vaginale), in questo caso la testa del feto è rivolta verso il basso, con la nuca posizionata verso la parte anteriore dell’utero (occipito-anteriore). È la più frequente nei giorni antecedenti al parto (riguarda circa il 94% delle gravidanze). Il feto è posizionato con la testa rivolta verso il basso (fondo dell’utero).
- Cefalica Posteriore: Il feto ha la testa in giù, ma la nuca è rivolta verso la schiena della madre.
- Podalica: Il feto è posizionato con i piedi, le ginocchia o i glutei rivolti verso il fondo dell’utero.
- Di Traverso: Il feto è posizionato di traverso rispetto all’utero, generalmente con una spalla verso il basso. È più raro (0,5-1% delle gravidanze) che in prossimità del parto il feto possa presentarsi in questa posizione, generalmente si tratta di casi in cui sono presenti malformazioni uterine o fibromi.
Come si Determina la Posizione Fetale: Per capire la posizione del feto, ancor prima degli esami clinici ci si può avvalere delle tecniche di palpazione. Ostetriche e ginecologi possono infatti eseguire un esame tattile sull’addome della futura mamma per capire la posizione della testa, delle spalle e dei glutei del feto. Uno studio ha mostrato come il controllo e il monitoraggio della posizione fetale con il metodo tattile migliori la consapevolezza materna e la percezione dei movimenti fetali, oltre ad avere benefici nel rapporto di fiducia con lo specialista che segue la gravidanza. L’ecografia morfologica ovviamente fornisce una visione dettagliata del feto nell’utero, e quindi dà la possibilità di valutare la posizione con maggiore esattezza, incluso il posizionamento della testa, degli arti e della colonna vertebrale, oltre allo stato di salute e di benessere fetale. È un esame diagnostico essenziale nel corso della gravidanza, che può essere eseguito anche più frequentemente se la situazione generale lo richiede, se ci sono fattori di rischio o familiari, gravidanze gemellari o la presenza di malformazioni da monitorare. Le linee guida dell’OMS sulla gravidanza fisiologica raccomandano in generale almeno un’ecografia e otto visite prima della 24^ settimana di gravidanza. Questi ultimi sono i metodi “certi”, che vengono utilizzati durante i controlli in gravidanza fino al parto.
La mamma da sola può riuscire a capire la posizione del feto senza ecografia o l’aiuto dello specialista? In realtà, anche se è possibile percepire i movimenti fetali, osservare il solco del piedino che scalcia, o avere la percezione che il bambino si stia spostando, non ci sono metodi certi “fai da te”. Se il bambino assume una posizione cefalica, con il volto rivolto verso la schiena materna, la mamma potrebbe percepire dei piccoli calci a livello delle costole e una maggiore pressione a livello della vescica. Se invece, toccando la pancia, si riesce a percepire una protuberanza dura che spinge contro lo stomaco, si tratta della testa del feto che si trova in posizione podalica.
Cambiamenti della Posizione Fetale Durante la Gravidanza: La capacità del feto di cambiare posizione all’interno dell’utero è più elevata durante i primi stadi della gravidanza, solitamente entro la metà del secondo trimestre. Durante questo periodo, infatti, lo spazio che il feto ha a disposizione dentro l’utero è maggiore e può consentire al piccolo di muoversi più liberamente. Man mano che la gravidanza prosegue, invece, lo spazio diminuisce e il feto potrebbe trovarsi in una posizione più stabile o spostarsi con minor frequenza e velocità.
- Primo Trimestre (settimane 1-12): Inizialmente, il feto è relativamente piccolo e ha spazio sufficiente nell’utero per muoversi liberamente. La sua posizione non è stabilita e può variare notevolmente.
- Secondo Trimestre (settimane 13-27): Durante questo periodo, il feto inizia a crescere più rapidamente. La maggior parte dei feti assume la posizione cefalica (con la testa rivolta verso il basso) o, in alcuni casi, la posizione podalica. Tuttavia, poiché lo spazio nell’utero cresce, il feto può ancora cambiare posizione occasionalmente.
- Terzo Trimestre (settimane 28-40): Nella maggior parte delle gravidanze, specialmente verso il termine, il feto si stabilizza in una posizione più definitiva, anche se ci sono diversi casi in cui si muove fino alle ultime settimane di gravidanza.
Interventi per Modificare la Posizione Fetale: Se il feto ha assunto una posizione podalica, che mantiene anche in prossimità del parto, dopo aver valutato i rischi e i benefici possibili, si ricorre a manovre per favorire una posizione cefalica anteriore e quindi facilitare un parto naturale. Come abbiamo detto in precedenza, per capire se il feto si è girato il metodo più sicuro è quello dei controlli medici con ecografia, cardiotocografia e palpazione. Molto utile può essere anche la capacità della mamma di riuscire a percepire i movimenti e la posizione fetale.
La Versione Cefalica Esterna (VCE): In alcuni casi, soprattutto in presenza di una posizione podalica, è possibile adottare alcune misure per aiutare il feto a mettersi in posizione corretta. Si ricorre cioè alla versione cefalica esterna (VCE), anche detta “manovra esterna”. Questa manovra, effettuata da professionisti sanitari esperti e formati, è possibile solo in determinate circostanze e a partire dalla 36^-37^ settimana di gravidanza, sotto monitoraggio ecografico e in ospedale, con disponibilità di una sala operatoria per un eventuale parto cesareo, qualora necessario.
Controindicazioni della VCE: Come accennato, ci sono diverse situazioni in cui la versione cefalica esterna potrebbe non essere raccomandata o addirittura risultare controindicata. Tra queste:
- Gravidanza gemellare/multipla: In questo caso, la versione cefalica esterna può essere più complessa e rischiosa, avendo a disposizione uno spazio minore.
- Complicanze legate alla placenta: Ad esempio, placenta previa.
- Polidramnios o Oligodramnios: Ovvero troppo o troppo poco liquido amniotico.
- Pregressi parti cesarei e/o interventi all’utero.
- Condizioni mediche specifiche: Sia della madre che del feto, possono influire sulla sicurezza e sulla fattibilità della procedura.
Video manovra rivolgimento
Tecniche Posturali per il Posizionamento Fetale: Da qualche tempo si discute sulla validità delle tecniche posturali per favorire il posizionamento del feto, senza manovre esterne o nel caso queste non siano possibili. Si tratta di una serie di esercizi e metodi utili a risolvere i problemi legati alla postura e allo sbilanciamento del corpo dovuti alla gravidanza stessa. Sono mirati a mantenere un buon tono muscolare, camminare, non avere una vita sedentaria, sedersi con la schiena dritta, e sono tutte strategie di “prevenzione” per evitare affaticamento e dolori nella zona lombare. Il problema è dato dai pochi studi scientifici che ne dimostrano la validità su larga scala. Uno di questi non esclude i benefici delle tecniche posturali per la mamma e per il feto con malposizionamento, anche se non si osserva una significativa riduzione dei parti cesarei nelle donne che hanno partecipato alla ricerca. Un altro studio si è focalizzato invece sui benefici che la postura laterale materna durante il sonno può avere sul posizionamento corretto del neonato. In diversi casi si sono rivelati efficaci anche alcuni esercizi quotidiani, come assumere per qualche minuto una posizione fetale o ruotare il bacino, oppure praticare per 10 minuti al giorno un leggero sollevamento del bacino con un cuscino.