La crioconservazione, in termini generali, è una tecnica che consente di mantenere cellule e tessuti in uno stato vitale grazie all’utilizzo di temperature criogeniche, tipicamente a -196°C. Sebbene l'idea di "animazione sospesa" per un intero essere vivente, come l'uomo, appartenga ancora al mondo della fantascienza, per cellule e tessuti, grazie ai progressi scientifici, è ormai una realtà consolidata. Questa metodica ha assunto un ruolo sempre più centrale nel campo della Procreazione Medicalmente Assistita (PMA), fino a diventare una procedura di routine, rivoluzionando l'intera gamma dei trattamenti di fertilità e proiettando i pazienti nel futuro, consentendo loro di poter rimandare la maternità.
Storia e Sviluppo della Crioconservazione Riproduttiva
La storia della crioconservazione riproduttiva affonda le sue radici nella seconda metà del XVIII secolo. Fu Lazzaro Spallanzani, considerato il padre scientifico della fecondazione artificiale, a condurre le prime sperimentazioni sul congelamento di spermatozoi, utilizzando la neve. Spallanzani osservò al microscopio che gli spermatozoi conservati nella neve erano immobili, ma dopo lo scongelamento riprendevano ad essere vitali e mobili, seppur più lenti. Queste prime osservazioni gettarono le basi scientifiche per quella che sarebbe diventata una delle tecnologie più importanti della medicina riproduttiva moderna.
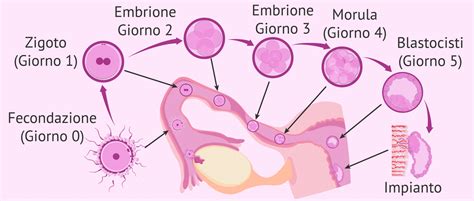
Il passaggio dalla sperimentazione sui gameti agli embrioni rappresentò un salto qualitativo significativo nella ricerca. Le prime sperimentazioni animali condotte su criceti e ratti fornirono dati fondamentali per comprendere i meccanismi biologici coinvolti nella preservazione embrionale. Lo sviluppo delle tecniche di fecondazione in vitro, dalla nascita della prima bambina in provetta nel 1978, ha dato un ulteriore impulso alla criobiologia e presto si sono ottenute le prime gravidanze da gameti ed embrioni crioconservati. La prima gravidanza ottenuta dal trasferimento di un embrione crioconservato risale al 1983, quando due ricercatori australiani, Trounson e Mohr, riuscirono a crioconservare un embrione allo stadio di 8 cellule per 4 mesi e a ottenere, in seguito al trasferimento in utero, una gravidanza. La prima gravidanza da ovociti umani congelati fu riportata nel 1986, seguita a breve da altre due gravidanze che confermarono la fattibilità clinica della tecnica.
Un momento cruciale nella storia italiana della crioconservazione fu rappresentato dalla prima nascita nel 1997, che segnò l'ingresso definitivo del paese nell'era delle biotecnologie riproduttive avanzate. Questo successo fu il risultato di decenni di ricerca che aveva visto progressi continui dalle sperimentazioni di Spallanzani fino alle moderne tecniche di vitrificazione. Negli ultimi decenni, la crioconservazione degli embrioni è diventata una procedura di routine, e il numero di embrioni crioconservati cresce progressivamente in tutte le Banche dei centri di riproduzione assistita grazie soprattutto all’ottimizzazione dei trattamenti riproduttivi.

Fondamenti Scientifici e Processi Tecnologici della Crioconservazione
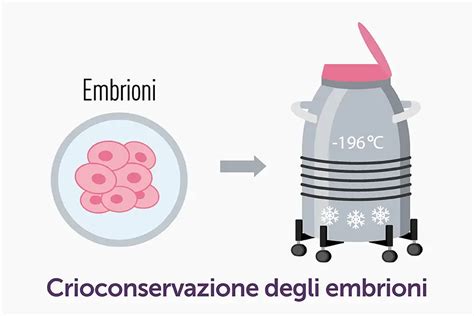
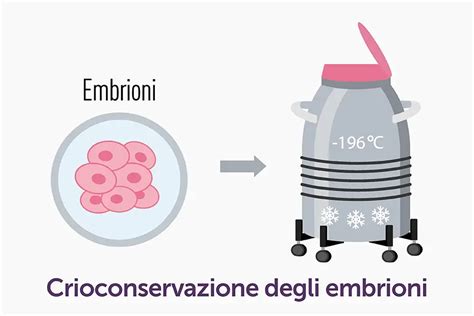
La crioconservazione si basa sul principio fondamentale del congelamento di materiale biologico in azoto liquido per conservarlo nel tempo mantenendo inalterate le condizioni vitali. Il processo comporta il raffreddamento controllato degli embrioni o dei gameti fino a temperature di -196°C, creando uno stato di animazione sospesa in cui tutti i processi metabolici cellulari si arrestano completamente. Questa tecnica può essere applicata sia ai gameti che agli embrioni, rappresentando una soluzione versatile per diverse esigenze cliniche.
Nello sviluppo delle procedure di crioconservazione si sono dovuti tenere in considerazione due aspetti principali riguardo lo stress fisico a cui le cellule sono esposte: in primo luogo, l’impatto diretto del congelamento che è associato a cambiamenti nella permeabilità della membrana e nella struttura citoscheletrica cellulare, e in secondo luogo, la distruzione della struttura cellulare e della sua funzione a causa della creazione di cristalli di ghiaccio. I problemi della crioconservazione riguardo il livello di sopravvivenza cellulare sono stati rapidamente identificati, portando a soluzioni soddisfacenti per eliminare le implicazioni dannose.
Membrana cellulare - Biosegnalazione
L'Uso dei Crioprotettori
Il successo della crioconservazione si basa sull’uso di sostanze protettive, dette crioprotettori. Questi sono piccole molecole idrosolubili che fungono da agenti antigelo rompendo i legami idrogeno delle molecole d’acqua. In questo modo, abbassano il punto di congelamento, sostituendo osmoticamente le molecole d’acqua intracitoplasmatiche. Secondo la loro permeabilità, i crioprotettori sono classificati in permeanti (come dimetilsofossido o DMSO, glicerolo, propandiolo, glicole etilenico) e non permeanti (saccarosio, trealosio, raffinosio, ficoll, macromolecole). È importante notare che la loro natura è tossica e, quindi, è necessario un buon equilibrio per quanto riguarda la velocità di disidratazione, che è direttamente proporzionale alla loro concentrazione.
La Tecnica di Vitrificazione
Inizialmente, la metodica di crioconservazione utilizzata era quella del congelamento lento. Di più recente introduzione e ormai ampiamente diffusa è la tecnica di vitrificazione. Questa tecnica implica la conversione di una sostanza liquida in una struttura simile al vetro, non cristallina, mediante congelamento rapido. La vitrificazione riduce al minimo la probabilità di formazione di ghiaccio all’interno del citoplasma delle cellule grazie a due elementi fondamentali. In primo luogo, prima del congelamento, i gameti/embrioni sono collocati nel crioprotettore che provoca la disidratazione, e successivamente entra nelle cellule sostituendo osmoticamente l’acqua. In secondo luogo, grazie all’uso di alte velocità di congelamento dalla temperatura di coltura di 37°C ai -196°C dell’azoto liquido. Quindi il liquido nell’ambiente intracellulare non forma cristalli ma, solidificandosi, acquisisce una composizione simile a quella del vetro.
La vitrificazione rappresenta una tecnica di congelamento avanzata che ha rivoluzionato il campo della crioconservazione embrionale. Questa metodica consiste in un congelamento flash dell'ordine di -15.000°C al secondo, ottenuto attraverso l'immersione diretta dell'embrione in azoto liquido dopo un processo di disidratazione controllata. La velocità estremamente elevata di raffreddamento impedisce la formazione di cristalli di ghiaccio, trasformando il contenuto cellulare in una sostanza vetrosa da cui deriva il nome della tecnica. La tecnica prevede l’uso di alte concentrazioni iniziali di crioprotettore per poter ridurre i tempi di esposizione, con bassi volumi di terreno di congelamento e velocità di raffreddamento che possono arrivare a 25.000°C al minuto, contro i 0,3-1°C al minuto della metodica del congelamento lento.
Prima del processo di vitrificazione, è necessario sostituire l'acqua contenuta nelle cellule con un mezzo di coltura speciale contenente crioprotettori. Questo passaggio è critico per evitare la formazione di cristalli che potrebbero influenzare negativamente l'embrione. Una volta vitrificati, gli embrioni sono conservati in contenitori di azoto liquido a temperature vicine ai -196°C, dove possono rimanere teoricamente per periodi indefiniti. In quasi tutti i laboratori, la vitrificazione ha ormai sostituito il congelamento lento dal momento che numerosi studi hanno dimostrato che questa è meno traumatica sulla fisiologia cellulare rispetto alla seconda tecnica.
Protocolli di Vitrificazione e Scongelamento
I diversi protocolli di vitrificazione differiscono per tipi, combinazione, concentrazione e volumi di crioprotettori utilizzati, tempi di esposizione, metodi di congelamento/scongelamento e supporti utilizzati per il congelamento. I passaggi fondamentali dei protocolli di vitrificazione e scongelamento sono: l'esposizione degli embrioni/gameti a concentrazioni progressivamente crescenti di crioprotettore affinché avvenga la disidratazione; il caricamento degli embrioni/gameti su un supporto scelto, nel minimo volume possibile; un rapido congelamento/vitrificazione a -196°C; la conservazione; e infine il riscaldamento per esposizione a concentrazioni gradualmente decrescenti di crioprotettore, puntando alla reidratazione e al “lavaggio” per rimuovere le sostanze crioprotettori e ripristinare l’ambiente fisiologico. Gli studi dimostrano che la velocità di scongelamento è anche più importante di quella di raffreddamento: il raggiungimento della velocità di riscaldamento di 42.000°C/min garantisce di sorpassare velocemente la zona di temperatura dannosa, responsabile del danno dovuto alla formazione di cristalli di ghiaccio.
Tipologie di Crioconservazione in PMA
Nei trattamenti di procreazione medicalmente assistita è possibile crioconservare ovociti, embrioni e spermatozoi. In particolari situazioni è possibile crioconservare anche tessuto ovarico o tessuto testicolare.
Crioconservazione Ovocitaria (Vitrificazione)
La crioconservazione degli ovociti, detta anche congelamento ovocitario o vitrificazione, è una tecnica in cui, dopo una stimolazione ovarica, gli ovociti maturi prelevati sono sottoposti a congelamento mediante la tecnica di vitrificazione, ormai consolidata da anni di utilizzo. Gli ovociti verranno scongelati quando la paziente sarà pronta ad affrontare la gravidanza. La possibilità di gravidanza futura utilizzando gli ovociti crioconservati dipende dal numero e dalla qualità degli ovociti recuperati. I tassi di sopravvivenza con la crioconservazione di ovociti ed embrioni che subiscono un ciclo di vitrificazione e scongelamento sono molto alti e variano tra circa il 70% e il 95% in base al tipo di supporto utilizzato, con i valori più alti corrispondenti all’uso dei sistemi aperti.
La crioconservazione degli ovociti può essere effettuata per diverse ragioni. Una delle indicazioni più importanti è rappresentata dalle donatrici di ovociti. Altre importanti indicazioni alla crioconservazione degli ovociti sono rappresentate dalle donne che decidono di autoconservare i loro ovociti per scelta esistenziale personale, nota come "social freezing", che consente di posticipare la maternità mantenendo la qualità ovocitaria di età più giovani, considerando che dopo i 35 anni la fertilità della donna si riduce gradualmente e repentinamente.
La crioconservazione è anche fondamentale per tutelare le pazienti a rischio di iperstimolazione ovarica (OHSS), una complicanza della stimolazione ormonale caratterizzata da un’eccessiva risposta delle ovaie ai farmaci, che si presenta con un accumulo di liquidi nell’addome e può avere gravi conseguenze. In questi casi, è sconsigliabile il trasferimento embrionale a “fresco”, e gli ovociti possono essere scongelati al ciclo successivo. Inoltre, è indicata per pazienti che devono sottoporsi a trattamenti medici potenzialmente sterilizzanti, come radioterapia e chemioterapia, o che sono a rischio di fallimento ovarico precoce in seguito a chemio- o radioterapia, per cause genetiche o per patologie pelviche (endometriosi, cisti ovariche, infezioni ricorrenti). L'obiettivo è prevenire il fallimento ovarico precoce. La crioconservazione degli ovociti può anche essere utilizzata per evitare un nuovo ciclo di stimolazione ovarica, congelando gli ovociti soprannumerari del ciclo precedente, o nei casi di cicli per FIVET (fecondazione in vitro) o ICSI (inseminazione in vitro) nei quali con il prelievo ovocitario si recuperano moltissimi ovociti, e nei casi di coppie contrarie al congelamento di embrioni.
Esistono minimi rischi legati alla stimolazione ovarica e al prelievo chirurgico degli ovociti. La fase della stimolazione ovarica comporta gli effetti legati all’assunzione degli ormoni sintetici che vanno da una lieve ritenzione idrica a modesto dolore in sede annessiale. La sindrome da iperstimolazione ovarica è una condizione che si verifica raramente e consiste nell’aumento delle dimensioni delle ovaie in relazione ai vari gradi di stimolazione ovarica; può comportare il rigonfiamento dell’addome e l’alterazione di alcuni parametri emato-chimici con necessità, nei casi più gravi, di ricovero in ospedale (<1%). È più frequente in quelle pazienti che, dopo stimolazione con risposta eccessiva e successivo trasferimento embrionario, ottengono una gravidanza. Attualmente vengono applicati dei protocolli di stimolo adeguati per limitare al minimo questo evento. Il prelievo avviene in analgesia o in sedazione con complicanze minime; l’intervento ha una durata media di circa 15 minuti. È una metodica che presenta un’incidenza di complicanze molto bassa. La paziente viene tenuta in osservazione e dimessa dopo alcune ore e alla dimissione viene affidata a un accompagnatore (familiare). In presenza di patologie i rischi specifici andranno valutati con l’equipe medica che segue la paziente. La crioconservazione di ovociti può essere eseguita presso i centri di PMA di secondo e terzo livello autorizzati.
Crioconservazione di Tessuto Ovarico
Mediante intervento chirurgico laparoscopico, vengono prelevati frammenti di corticale ovarica. Questa tecnica è particolarmente rilevante per pazienti giovani che devono sottoporsi a trattamenti aggressivi che possono compromettere irreversibilmente la funzione ovarica.
Crioconservazione degli Embrioni
La crioconservazione degli embrioni viene praticata su larga scala da oltre 30 anni ed ha ottimi risultati. Secondo la legge italiana, è consentita solamente quando, in seguito a decisione medica e previo consenso della coppia, vengono ottenuti embrioni soprannumerari da un trattamento di fecondazione in vitro. Tali embrioni congelati saranno a disposizione della coppia nel caso in cui il primo tentativo abbia avuto esito negativo o per avere un secondo figlio.
La crioconservazione offre numerosi benefici dal punto di vista clinico. Innanzitutto, consente di trasferire un solo embrione per volta, congelando quelli in eccesso e riducendo così in modo significativo il rischio di gravidanze multiple. Un ulteriore vantaggio riguarda la sicurezza: posticipare il trasferimento dell’embrione riduce il rischio di sindrome da iperstimolazione ovarica (OHSS), una complicanza della stimolazione ormonale caratterizzata da un’eccessiva risposta delle ovaie ai farmaci, che si presenta con un accumulo di liquidi nell’addome e può avere gravi conseguenze.
È importante sottolineare la differenza tra la crioconservazione di embrioni e di ovociti. Gli embrioni, essendo costituiti da più cellule e contenendo meno acqua rispetto ai singoli ovociti, tollerano meglio il congelamento e lo scongelamento. Gli ovociti, al contrario, sono cellule più grandi e ricche di acqua, e per questo più vulnerabili alla formazione di cristalli di ghiaccio e ai danni da shock osmotico.
Tuttavia, l’esito positivo della crioconservazione dipende anche da diversi fattori biologici, come la qualità dell’embrione al momento del congelamento. Embrioni di buona qualità hanno un maggior tasso di sopravvivenza allo scongelamento e maggiori probabilità di impianto. Anche lo stadio di sviluppo influenza il successo della crioconservazione: le blastocisti tendono ad avere tassi di sopravvivenza e di impianto più alti rispetto agli embrioni in terza giornata.
Uno dei temi più dibattuti riguarda la durata della crioconservazione degli embrioni. Alcuni studi suggeriscono che il tempo di congelamento non comprometta né la qualità dell’embrione né le possibilità di gravidanza. Nonostante ciò, nella specie umana, il periodo di conservazione degli embrioni in nitrogeno liquido a -196°C fornisce risultati contraddittori rispetto alla viabilità futura e capacità di generare una gravidanza evolutiva. Sorprendentemente, in realtà esistono pochi dati clinici disponibili che confermino questa questione così importante sia per le coppie coinvolte che i professionisti. Per nostra tranquillità, la serie più lunga pubblicata fino ad ora, un’analisi di 11.768 embrioni congelati, non ha fornito dati negativi sul tasso di sopravvivenza embrionale e gravidanza legati al tempo di conservazione. Anche se la maggior parte degli embrioni sono stati congelati meno di 5 anni, sono stati raccolti dati anche per periodi di congelamento di 13 anni. In generale, sembra che gli embrioni umani siano abbastanza stabili a -196°C e non vi siano effetti deleteri sull’impianto nell’utero e sulla gravidanza. Ad ogni modo, vi è una mancanza evidente di studi che controllino i bambini nati da questi embrioni congelati. Inoltre, ricordiamo che stiamo dando per scontato che le condizioni delle Banche e dei laboratori sono strettamente controllate.
Crioconservazione degli Spermatozoi
La crioconservazione degli spermatozoi viene praticata su larga scala da oltre 50 anni ed ha ottimi risultati. È una procedura ben consolidata e rappresenta una risorsa preziosa per la preservazione della fertilità maschile in svariati contesti clinici e sociali.
Applicazioni Cliniche e Indicazioni Terapeutiche
La crioconservazione dei gameti e degli embrioni ha ampliato significativamente le possibilità terapeutiche e di preservazione della fertilità in medicina riproduttiva.
Preservazione della Fertilità
La crioconservazione dei gameti trova applicazione primaria nella preservazione della fertilità per pazienti che devono sottoporsi a trattamenti medici potenzialmente sterilizzanti. Le principali indicazioni includono la necessità di sottoporsi a terapie mediche o chirurgiche che potrebbero causare infertilità, come radioterapia e chemioterapia. Questa applicazione è particolarmente rilevante per pazienti oncologici in età fertile, offrendo loro la possibilità di mantenere opzioni riproduttive future nonostante i trattamenti necessari. In questi casi, dove la natura pone dei limiti, la scienza può porre rimedio.
Un'altra indicazione importante è rappresentata dal trattamento precauzionale in presenza di malattie o condizioni che potrebbero influire sulla fertilità, come malattie autoimmuni o menopausa precoce. In questi scenari, la crioconservazione rappresenta una strategia preventiva che permette di preservare il potenziale riproduttivo prima che la condizione patologica comprometta irreversibilmente la funzione ovarica. Negli ultimi anni si è diffusa anche l'applicazione della crioconservazione per il desiderio di programmare una eventuale maternità o paternità nel futuro, garantendo maggiori probabilità di riuscita. Questa pratica, nota come "social freezing", permette alle donne di posticipare la maternità mantenendo la qualità ovocitaria di età più giovani.
Membrana cellulare - Biosegnalazione
Ottimizzazione dei Trattamenti di PMA
La normativa attuale prevede la possibilità di crioconservare gli embrioni sovrannumerari ottenuti nell'ambito di un trattamento di procreazione assistita. Questi embrioni potranno essere utilizzati per futuri tentativi di gravidanza o essere donati dalla coppia con finalità riproduttive o destinati a progetti di ricerca specifici o scartati. Questi embrioni possono essere trasferiti in cicli successivi senza dover effettuare ulteriori stimolazioni ovariche e prelievi di ovociti, riducendo il carico farmacologico e i rischi associati per la paziente. Attualmente le percentuali di successo sono analoghe a quelle degli embrioni trasferiti a fresco, rendendo questa strategia altamente efficace.
La vitrificazione di embrioni è particolarmente utile quando l'utero della paziente non è pronto a riceverli, come nei casi di iperstimolazione ovarica o quando l'endometrio è poco ricettivo. Questa flessibilità temporale permette di ottimizzare le condizioni per l'impianto, migliorando significativamente le probabilità di successo del trattamento. Si cerca, mediante un unico ciclo di stimolazione ovarica, di ottenere un numero adeguato di embrioni di buona qualità, sufficienti per essere trasferiti freschi e, se possibile, essere congelati.
Tassi di Successo e Risultati Clinici
La crioconservazione degli embrioni, grazie anche all'introduzione della vitrificazione, ha raggiunto livelli di efficacia estremamente elevati. I dati clinici attuali dimostrano la sua importanza nel panorama della PMA. Nelle cliniche specializzate, una percentuale rilevante di coppie sottoposte a trattamenti di fertilità utilizza la vitrificazione degli embrioni come parte del proprio percorso terapeutico. Questo dato evidenzia quanto la tecnica sia diventata standard nella pratica clinica contemporanea.
Il parametro più significativo per valutare l'efficacia della crioconservazione è rappresentato dal tasso di gravidanza ottenuto con embrioni precedentemente vitrificati. I dati mostrano che circa il 50% delle coppie raggiunge la gravidanza utilizzando embrioni che sono stati sottoposti al processo di vitrificazione. Questi risultati sono particolarmente incoraggianti considerando che si tratta di embrioni che hanno subito il trauma del congelamento e scongelamento. Inoltre, i tassi di gravidanza dei cicli realizzati con ovociti ed embrioni scongelati sono quasi del tutto sovrapponibili a quelli realizzati a fresco. La chiave del successo risiede nei tassi di sopravvivenza embrionale post-scongelamento. La vitrificazione moderna ha permesso di raggiungere percentuali di sopravvivenza superiori al 90% per embrioni di buona qualità, rendendo questa tecnica paragonabile al trasferimento di embrioni freschi in termini di efficacia complessiva.
Fattori che Influenzano l'Efficacia
Diversi fattori influenzano il successo della crioconservazione embrionale. La qualità degli embrioni al momento del congelamento rappresenta il parametro più critico, poiché solo embrioni di alta qualità morfologica e con buon potenziale di sviluppo vengono selezionati per la vitrificazione. Lo stadio di sviluppo embrionale al momento del congelamento è altrettanto importante, con blastocisti che mostrano generalmente tassi di sopravvivenza superiori rispetto agli embrioni in stadi più precoci.
L'età della paziente al momento della stimolazione ovarica influenza indirettamente il successo, poiché ovociti di donne più giovani tendono a produrre embrioni di qualità superiore. Le tecniche di laboratorio, l'esperienza del personale e la standardizzazione dei protocolli rappresentano fattori tecnici che possono significativamente influenzare i risultati clinici. L'ottimizzazione di tutti questi elementi contribuisce a massimizzare le probabilità di successo per le coppie che si affidano alla crioconservazione.
Aspetti Normativi e Legislativi in Italia
In Italia, le tecniche di PMA sono disciplinate dalla Legge 40 del 19 febbraio 2004, intitolata “Norme in materia di procreazione medicalmente assistita”. La normativa, nata con l’obiettivo di tutelare contemporaneamente la salute della donna, il rispetto della vita e i diritti dell’embrione, in origine presentava caratteri molto restrittivi. Sul piano giuridico, in Italia l’embrione è tutelato fin dal momento della fecondazione.
Tra le modifiche più significative rientra la sentenza n. 151 del 2009, che ha dichiarato incostituzionale il divieto di produrre più di tre embrioni e l’obbligo di impiantarli tutti in un unico e contemporaneo trasferimento. Da quel momento è stata riconosciuta al medico la possibilità di decidere, caso per caso, il numero di embrioni da creare e trasferire, riducendo così il rischio di gravidanze multiple e aprendo le porte alla crioconservazione degli embrioni in sovrannumero. Successivamente, la sentenza n. 96 del 2015 ha sancito il diritto per le coppie portatrici di malattie genetiche di accedere alla diagnosi genetica preimpianto, estendendo così la tutela della salute e la libertà procreativa.
Nonostante queste aperture, persistono limiti rilevanti. Rimane vietata la donazione di embrioni a fini di ricerca, così come non è ammessa la loro distruzione volontaria, anche quando siano affetti da gravi patologie genetiche.
Gestione degli Embrioni Crioconservati
Secondo la legge vigente, gli embrioni crioconservati possono essere utilizzati per ulteriori tentativi di procreazione medicalmente assistita, trasferiti in altri centri specializzati e autorizzati, oppure abbandonati mediante un'apposita dichiarazione firmata dalla coppia. In caso di abbandono, la coppia rinuncia agli embrioni, ma la normativa italiana prevede che questi non possano essere donati ad altre coppie o alla ricerca scientifica, né possono essere distrutti. Questa particolare disposizione normativa crea una situazione unica nel panorama internazionale, dove gli embrioni abbandonati rimangono a carico del centro presso cui sono crioconservati a tempo indefinito. Tale aspetto solleva questioni etiche e pratiche significative relative alla gestione a lungo termine di questi materiali biologici. La decisione sul destino di questi embrioni è spesso molto complessa e carica di significato emotivo.
Membrana cellulare - Biosegnalazione
Aspetti Etici e Considerazioni Future
La crioconservazione degli embrioni solleva diverse questioni etiche che richiedono attenta considerazione. La possibilità di conservare embrioni per periodi prolungati pone interrogativi sulla durata appropriata della conservazione e sui diritti degli embrioni stessi. Le diverse posizioni religiose e filosofiche riguardo allo status dell’embrione influenzano significativamente le politiche normative nazionali e internazionali.
Nel cuore della riflessione filosofica sul senso dell’umano, la questione dell’embrione crioconservato si impone come una sfida ontologica e morale radicale. Essa non riguarda tanto un fatto biologico o un’esigenza tecnico-scientifica, quanto l’intelligenza dell’essere umano in quanto tale, il suo statuto ontologico e la possibilità stessa di fondare la convivenza civile su un ordine giusto. Questa difficoltà nasce in gran parte dalla diversa percezione che le persone hanno dell’embrione: per alcuni si tratta semplicemente di un “tessuto biologico”, mentre per altri rappresenta una vera e propria entità vivente, un “figlio potenziale” con propri diritti da tutelare.
L’embrione umano, nella sua primissima fase di esistenza, non è una “cosa in attesa” di diventare persona, ma è già, in se stesso, soggetto ontologicamente pieno. La sua piccolezza, la sua apparente inconsistenza, non toglie nulla alla realtà della sua forma sostanziale. Esso è un essere umano in atto secondo la sua natura propria, che si dispiega nel tempo secondo un ordine intrinseco. La vita umana, infatti, non è sequenza di stati giuridici o funzioni sociali, quanto una unità sostanziale indivisibile, in cui l’essere precede ogni possibile qualificazione esteriore. L’essere persona non è, allora, frutto di un riconoscimento sociale o giuridico, ma è il dato primo, l’assioma ontologico da cui muove ogni altra determinazione. Il principio dell’inviolabilità della vita non si fonda su convenzioni culturali, ma su una verità razionale che discende dalla natura dell’uomo quale animale razionale, dotato di fine proprio e irriducibile a ogni finalità eteronoma. Sul piano morale, entrano in gioco convinzioni personali, culturali e religiose: il riconoscimento dell’embrione come vita potenziale, la responsabilità verso quelli “abbandonati”, la tutela dell’identità genetica e il rifiuto di ogni uso non procreativo senza consenso. L’embrione non “diventerà” uomo se tutto andrà bene; esso è già uomo nella sua essenza e, come tale, merita rispetto assoluto.
In questa prospettiva, la crioconservazione dell’embrione introduce una discontinuità artificiale nell’ordine naturale. Essa rappresenta una sospensione innaturale dell’atto vitale, un’interruzione forzata del “telos” intrinseco dell’essere umano, che tende a svilupparsi secondo la propria forma. Congelare un essere umano nel suo stadio iniziale significa esercitare un potere che non è dominio legittimo, ma arbitrio tecnico. Significa trattare l’essere umano non come fine in sé, bensì come mezzo: mezzo per la procreazione futura, mezzo per la ricerca, mezzo per il soddisfacimento di volontà altrui. La volontà tecnica che presiede alla crioconservazione non è neutrale: essa è espressione di un’antropologia implicita che riduce la persona alla sua funzionalità biologica, alla sua visibilità, alla sua capacità di relazione. Tuttavia, la verità dell’uomo non si lascia ridurre a tali parametri: essa affonda le sue radici in un principio metafisico, in una forma intelligibile che rende l’uomo ciò che è, indipendentemente da ogni sguardo esterno.
Il diritto naturale, in merito al tema oggetto di trattazione, insegna che la giustizia consiste nel dare a ciascuno il suo. Ora, il “suo” non è determinato dalla volontà di chi detiene il potere, bensì dalla natura stessa dell’essere. Ogni gestione che non riconosca questa verità si pone al di fuori dell’ordine giusto e introduce nell’agire umano un’asimmetria profonda tra ciò che è e ciò che si vuole. Il volere, peró, non può fondare l’essere, né la tecnica può sostituirsi alla sapienza che riconosce l’ordine delle cose. Così, la riflessione sul destino degli embrioni crioconservati diventa una riflessione sull’uomo, sulla sua origine e sul suo fine, sulla possibilità di un ordine giusto che rispetti la verità dell’essere. In un’epoca che ha elevato la libertà negativa a principio assoluto, è necessario ricordare che questa (la libertá) è vera solo se orientata al bene e che il bene si scopre, non si inventa. L’embrione ci interpella proprio in questo: non ci chiede consenso, ma riconoscimento; non rivendica diritti, ma reclama giustizia. Ne consegue che lo stato di crioconservazione, in quanto condizione artificiale e contraria all’ordine teleologico naturale della vita umana, non può essere considerato moralmente e giuridicamente neutro. Non è conforme alla giustizia naturale il mantenere a tempo indefinito degli esseri umani in una condizione di sospensione esistenziale, privandoli dell’atto proprio del vivere secondo la loro forma.
Ma in concreto, che cosa si deve fare? Per gli embrioni crioconservati già esistenti, ciò significa che l’unica strada moralmente lecita è quella di consentire loro di essere impiantati nel corpo di colei che può accoglierli non come un oggetto da possedere, quanto come un figlio da accogliere. Tale impianto non può mai essere frutto di un mercato, di una pianificazione produttiva o di un progetto volontaristico: esso deve avvenire nella misura in cui si realizza un atto di giustizia e di restituzione all’ordine della natura. Nel caso in cui non fosse possibile l’impianto, a causa dell’impossibilità materiale o dell’esaurimento del tempo utile alla gestazione, non è lecito né distruggere l’embrione né mantenerlo congelato “sine die”. Ogni “smaltimento” è sacrilego; ogni trattamento impersonale, disumano.
Si potrebbe obiettare che questa soluzione costituisca una legittimazione indiretta della vergognosa pratica della c.d. “maternità surrogata”. L’obiezione, in realtà, non regge e risulta alquanto superficiale. Qualsiasi accostamento tra le due pratiche risulterebbe fondato su un equivoco di tipo materialistico, che si limita a considerare la somiglianza esteriore dell’atto dell’impianto, omettendo di distinguere ciò che nella filosofia morale e nel diritto naturale classico è essenziale: la causa formale e la finalità intrinseca dell’azione. La procreazione umana, per la sua natura, deve avvenire nell’unità dell’atto coniugale aperto alla vita, dove la generazione non è produzione, ma cooperazione con l’ordine creato.
Prospettive di Sviluppo
Le prospettive future della crioconservazione embrionale si orientano verso ulteriori miglioramenti tecnologici e applicazioni innovative. La ricerca si sta concentrando sullo sviluppo di nuovi crioprotettori meno tossici e più efficaci, nonché su tecniche di congelamento che possano preservare un numero ancora maggiore di embrioni vitali. L'integrazione con tecniche di selezione embrionale avanzate, come la diagnosi genetica preimpianto e l'analisi morfocinetica, promette di migliorare ulteriormente i tassi di successo identificando gli embrioni con il massimo potenziale di impianto. Lo sviluppo di sistemi di intelligenza artificiale per la valutazione della qualità embrionale potrebbe rivoluzionare la selezione degli embrioni destinati alla crioconservazione. Le questioni etiche e normative, nel contempo, richiedono un continuo aggiornamento delle linee guida per bilanciare progresso scientifico e considerazioni morali.
tags: #razionale #sulla #crioconservazione