La gravidanza è un periodo di trasformazioni straordinarie, reso possibile da un insieme complesso di processi biologici e chimico-fisici che vanno dalla fecondazione al parto. Al centro di questo "miracolo" della vita si trova un organo affascinante e temporaneo: la placenta. Descritta come un organo deciduo, termine che sottolinea la sua natura non permanente, la placenta si forma nell'utero durante la gravidanza e svolge un ruolo insostituibile nel nutrire, proteggere e sostenere la crescita fetale. Essa funge da collegamento perfetto tra la madre e il bambino, garantendo la sopravvivenza e lo sviluppo del feto fino al momento della nascita. La sua importanza a livello tassonomico, evolutivo e di conseguenza funzionale è fondamentale, agendo come una "barriera" di separazione tra l'ambiente amniotico del feto e l'ambiente della cavità uterina, pur connettendo i sistemi circolatori del concepito e della donna gravida con una precisione sorprendente. Questo complesso annesso embrio-fetale, che include anche il sacco vitellino, l'amnios, il cordone ombelicale, l'allantoide e il corion, rappresenta un capolavoro di adattamento biologico, garantendo che ogni aspetto dello sviluppo fetale sia supportato e regolato con la massima efficienza.
Che Cos'è la Placenta: Un Organo Meraviglioso e Unico
La placenta è un organo temporaneo, noto anche come "deciduo", che si forma all'interno dell'utero e funge da collegamento perfetto tra la madre e il bambino durante la gravidanza. Il suo nome, che deriva dal latino e significa "focaccia", descrive perfettamente la sua forma di un pane schiacciato e rotondo che, in prossimità del parto, può raggiungere un peso di 500-600 grammi, con un diametro che va dai 20 ai 30 centimetri e uno spessore decisamente più consistente al centro, di circa 4 centimetri.
Ciò che rende la placenta veramente unica è la sua doppia origine: è comune alla gestante e al feto. Una sua parte, infatti, ha origini materne, essendo costituita dall'endometrio uterino modificato o decidua, mentre la rimanente ha origini fetali, formata dai villi coriali. Questo organo meraviglioso e complesso, essenziale per il corretto sviluppo e la crescita di ogni mammifero, compreso il nostro amato bambino, rappresenta un vero e proprio capolavoro dell'embrione sin dalle sue primissime fasi di formazione. La sua funzionalità non si limita a un semplice ponte, ma si estende a una regolazione attiva e dinamica di tutti i processi vitali che avvengono all'interno dell'ambiente uterino.
Il Viaggio della Vita: Come si Forma la Placenta
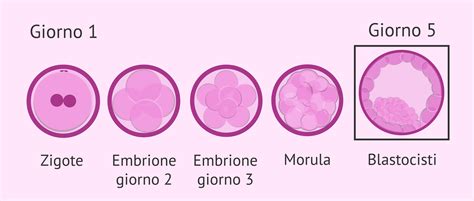
La formazione della placenta è un processo intricato che inizia pochissimi giorni dopo la fecondazione, ben prima che la donna sia consapevole della gravidanza. Dopo il concepimento, che solitamente avviene nell'ampolla della tuba uterina, l'ovulo fecondato - chiamato zigote, ovvero la cellula che si forma alla fusione tra spermatozoo e ovocita - inizia la sua marcia di avvicinamento all'utero. Durante questa discesa, lo zigote, per mezzo di due movimenti coordinati della tuba uterina (quello peristaltico della tonaca media e quello delle ciglia della mucosa), subisce una serie di divisioni cellulari rapide e successive, definite "segmentazioni", acquisendo diversi fenotipi e passando per lo stadio di morula e blastocisti. Le cellule che si formano alla fusione tra spermatozoo e ovocita, dette blastomeri, nel giro di pochi giorni sono una dozzina. In questa fase che le cellule si distinguono in due tipi: una parte esterna da cui originerà la placenta e una parte più interna da cui originerà l'embrione.
Circa cinque o sei giorni dopo la fecondazione, lo zigote - ora costituito da una sfera cava formata da circa 100 cellule, detta blastocisti - raggiunge la cavità uterina. Questo è un momento cruciale, poiché segna l'inizio della preparazione per l'impianto. L'endometrio di una donna, durante un "periodo finestra" che consente l'annidamento della blastocisti (ottimale per un concepimento tra la 19esima e la 24esima giornata del ciclo uterino), è soggetto a regolazione ormonale da parte dell'ovaio. Nello specifico, la formazione del corpo luteo in seguito all'ovulazione permette alla donna di possedere un livello ematico sempre più alto di progesterone. Da un punto di vista istologico il corpo luteo altri non è che un follicolo di Graaf trasformato. Grazie al progesterone l'ovaio regola l'attività proliferativa delle cellule endometriali, inizializzando la fase proliferativa del ciclo mestruale. A livello molecolare questo ormone si lega alle cellule stromali endometriali, inizializzando la reazione pre-deciduale: questi fibroblasti accumulano glicogeno e nutrienti; ne consegue che il connettivo endometriale diventa edematoso. Inoltre, il progesterone modifica la composizione del muco cervicale: da acido e denso diventa basico e meno viscoso, facilitando la risalita degli spermatozoi verso la tuba uterina. I livelli di progesterone sono destinati a crollare in casi di mancata fecondazione; ne conseguirà che l'endometrio non sarà più una struttura adatta ad ospitare il futuro embrione.
Intorno al settimo giorno, inizia l'impianto (o annidamento) della blastocisti nell'endometrio. Questo processo è reso possibile dal rilascio di particolari enzimi proteolitici da parte della blastocisti stessa. La blastocisti, attraverso la "seconda grande scelta differenziativa", darà origine a due tessuti extraembrionali chiave: il sinciziotrofoblasto e il citotrofoblasto. Questi tessuti embrionali, dopo aver penetrato l'endometrio, vengono completamente avvolti da esso intorno al dodicesimo giorno e continuano il loro sviluppo. Le cellule embrionali che diventeranno placenta, in particolare quelle del trofoblasto, iniziano a formare propaggini digitiformi, dette villi coriali, che penetrano nell'endometrio vascolarizzato materno. Questi villi rilasciano enzimi che corrodono le pareti dei vasi sanguigni materni, creando piccole sacche ripiene di sangue, chiamate lacune sanguigne.
Da questo momento in poi, numerosi villi andranno incontro ad ulteriori ramificazioni e trasformazioni strutturali, affondando ancor più nella mucosa uterina, fino ad originare un intimo sistema di scambi che, sotto il nome di placenta, unisce la madre al feto. Dapprima i villi sono distribuiti sull'intera superficie del corion ma, con il procedere della gravidanza (intorno al terzo mese, ovvero le dodici settimane), si sviluppano soltanto quelli adiacenti alla decidua basale - formando il corion frondoso - mentre quelli rivolti verso la decidua capsulare degenerano, dando origine al corion liscio. La placenta si forma quindi con la penetrazione dei villi coriali nell'endometrio e, attorno alle dodici settimane di gravidanza, è in grado di sovrintendere pienamente ai suoi compiti di nutrimento e protezione di quello che, dal punto di vista medico, è ormai un feto.
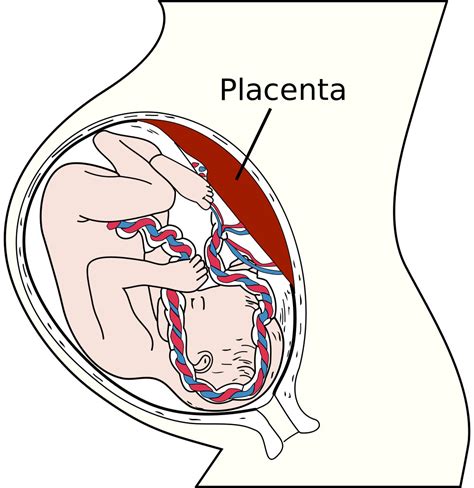
Una Connessione Vitale: Struttura e Legami
Allo stadio di definitiva maturazione, la placenta è costituita da due porzioni principali: una fetale, derivante dal corion frondoso, e una materna, derivante dalla decidua basale (o "pars basalis"). La porzione materna è composta dalla tonaca mucosa (endometrio) dell'utero, quindi da un epitelio cilindrico semplice e da un connettivo sottostante. Queste strutture, inizialmente, si sviluppano autonomamente e solo successivamente si vanno a unire per formare il primo abbozzo della placenta, creando un organo di incredibile complessità. La faccia materna (o basale) della placenta presenta un aspetto caratteristico, con cotiledoni divisi esternamente da solchi intercotiledonali e internamente da setti intercotiledonali. Le due facce non si scolleranno tra di loro grazie a dei villi aderenti, che fungono da ancore. L'altra tipologia di villi, presenti nelle lacune tra i villi aderenti, prende il nome di "villi fluttuanti", che sono vascolarizzati internamente ed immersi in lacune sanguigne colmate dal sangue materno, creando un'ampia superficie di scambio.
La comunicazione tra il feto e la placenta è mediata dal cordone ombelicale, o funicolo. Questo cordone, un'estensione vitale, può crescere fino a 60 centimetri di lunghezza, permettendo al feto di muoversi e girarsi liberamente all'interno del sacco amniotico. È costituito da tre vasi sanguigni: una vena che trasporta il sangue ricco di ossigeno e sostanze nutritive dalla placenta al feto e due arterie che trasportano il sangue privo di ossigeno e i rifiuti metabolici dal feto alla madre. I vasi sanguigni del cordone sono protetti da una sostanza gelatinosa, chiamata gelatina di Wharton, che li salvaguarda da compressioni e torsioni, garantendo un flusso costante.
Il sacco amniotico è una sacca piena di liquido amniotico in cui il feto fluttua durante la gravidanza. Questo "sacco" è una sorta di bolla piena di liquido in cui fluttua l'embrione ed è ricoperto dal corion, una pellicola protettiva, il cui strato esterno diventerà poi la placenta. Il liquido amniotico svolge una funzione protettiva essenziale, garantendo al feto la possibilità di muoversi liberamente, essendo protetto dagli urti esterni e dalle pressioni. Nel primo trimestre il liquido amniotico viene assorbito dalla pelle del bambino; nel secondo, grazie al funzionamento dei reni fetali che iniziano a lavorare, il bambino potrà inghiottire liquido amniotico ed espellere urina, mantenendo stabile la quantità di liquido, un meccanismo di autoregolazione precoce.
Placenta (animazione 3D)
Le Molteplici Funzioni della Placenta: Un Centro di Scambio e Regolazione
La placenta è un organo multifunzionale che provvede a tutte le necessità del feto, nutrendolo, proteggendolo e costruendo un intimo legame con la madre; un legame fatto di cure e rifiuto, di dipendenza ed autonomia che, per molti aspetti, accompagnerà i due individui anche nella vita extrauterina. Le sue funzioni sono di vitale importanza per lo sviluppo armonioso del nascituro:
Scambi Metabolici e Gassosi Essenziali
La funzione primaria e più evidente della placenta è di permettere gli scambi metabolici e gassosi tra il sangue fetale e quello materno. Attraverso questo organo straordinario, il feto riceve ossigeno e sostanze nutritive attraverso il cordone ombelicale, e allo stesso tempo elimina gli scarti e i prodotti del metabolismo. I nutrienti e l’ossigeno presenti nel sangue materno vengono trasferiti al sangue fetale, mentre gli scarti del sistema fetale, come l'anidride carbonica, vengono espulsi tramite il sangue materno. Per la diffusione di entrambi questi gas, è fondamentale il sottile strato di cellule che permette la separazione tra i villi coriali e il sangue della mamma. Questo scambio garantisce che il feto riceva tutti gli aminoacidi, vitamine, sali minerali, acidi grassi essenziali e zuccheri necessari per la costruzione dei suoi organi e tessuti. Il sangue materno, ricco di ossigeno, arriva nella placenta e, passando dal cordone ombelicale, giunge nella parete addominale del bebè, andando poi ad irrorarne tutti i distretti corporei, fornendo la base per la crescita e lo sviluppo cellulare.
Funzione Endocrina: La Fabbrica di Ormoni della Gravidanza
La placenta ha anche un'importantissima funzione endocrina, agendo come un vero e proprio organo produttore di ormoni indispensabili alla salute della mamma e del piccolo e al mantenimento della gravidanza stessa. Sin dai primi stadi del suo sviluppo, la placenta secerne diversi ormoni cruciali:
- Gonadotropina Corionica Umana (hCG): Questo ormone, molto simile all’LH (un’altra gonadotropina secreta dall’ipofisi), è fondamentale sin dall'inizio della gravidanza. Ha un compito molto importante: sostenere la produzione di progesterone da parte del corpo luteo, presente a livello ovarico, il quale secernerà progesterone fino alla settima settimana circa. Il dosaggio dell’hCG nel sangue o nelle urine viene utilizzato nei test di gravidanza proprio per la sua presenza significativa subito dopo l'impianto in utero, garantendo che l'ambiente uterino rimanga accogliente.
- Progesterone: Questo ormone è cruciale per impedire le contrazioni uterine precoci, che potrebbero portare a un aborto spontaneo, e per sostenere l'endometrio, creando un ambiente idoneo allo sviluppo del feto. Dalla settima settimana in poi, la placenta raggiunge un grado di sviluppo sufficiente per produrre da sola tutto il progesterone necessario; di conseguenza, il corpo luteo ovarico inizia a degenerare e, insieme ad esso, la quantità di hCG prodotta dalla placenta tende a ridursi, segnalando una transizione nella regolazione ormonale.
- Estrogeni: La placenta produce vari estrogeni, che contribuiscono alla crescita uterina, allo sviluppo delle ghiandole mammarie e mantengono la gravidanza. Tra le altre cose, inibiscono la maturazione di altri follicoli ovarici, prevenendo nuove ovulazioni.
- Lattogeno Placentale Umano (HPL): Questo ormone svolge funzioni simili all'insulina, garantendo il passaggio di zuccheri dalla mamma al bambino, soprattutto durante le ore notturne, quando il feto necessita di un apporto energetico costante.
- Altri Ormoni: La placenta secerne anche altri ormoni come l'inibina, la prolattina e la pronenina, che contribuiscono al mantenimento dell'ambiente uterino e alla preparazione del corpo materno per il parto e l'allattamento. È interessante notare come la placenta sia priva di alcuni degli enzimi necessari per completare la sintesi degli ormoni steroidei; tali enzimi sono tuttavia presenti nel feto, mostrando una complessa interazione biochimica tra madre, placenta e feto per la produzione ormonale.
Funzione Immunologica e Protettiva: Uno Scudo per il Feto
La placenta svolge una funzione protettiva cruciale, agendo come un vero e proprio organo immunitario che difende il feto da molteplici minacce. Attraverso l'endocitosi, un processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e corpi presenti nello spazio extracellulare, la placenta consente il passaggio degli anticorpi materni (in particolare le immunoglobuline di tipo IgG) al feto. Questo conferisce al nascituro una protezione passiva efficace contro diverse infezioni durante la vita intrauterina e anche nei primi mesi dopo la nascita, un vero e proprio "prestito" immunitario.
Inoltre, la placenta previene il rigetto della gravidanza da parte del corpo materno, che altrimenti potrebbe percepire l'embrione come un corpo estraneo, grazie a meccanismi complessi di tolleranza immunologica. Agisce anche come barriera, attenuando gli effetti di farmaci, alcolici e nicotina nel caso fossero assunti dalla madre. Tuttavia, è importante sottolineare che questa barriera non è infallibile: esistono diverse eccezioni. Alcuni organismi patogeni, come il protozoo che causa la toxoplasmosi, o virus come il citomegalovirus (CMV), la rosolia e l'HIV, possono attraversare la placenta. Similmente, sostanze dannose come la nicotina, altre sostanze cancerogene che si trovano nelle sigarette, l'alcol e alcune droghe riescono a passare attraverso la placenta, danneggiando potenzialmente il feto e il suo sviluppo.
Funzione Depurativa e di Regolazione: Sostituzione di Organi in Sviluppo
Durante la vita intrauterina, la placenta sostituisce temporaneamente alcuni organi che non sono ancora pienamente attivi o sufficientemente sviluppati. Per esempio, le funzioni depurative che in un adulto spettano ai reni vengono interamente portate avanti dalla placenta. Essa permette quindi al feto di eliminare le sostanze di scarto che produce, come l'urea e la creatinina, trasferendole al sangue materno per l'escrezione. Lo stesso vale per l’ossigenazione e la rimozione dell'anidride carbonica, funzioni tipiche dei polmoni, che nel feto non sono ancora in grado di svolgere questo ruolo.
Inoltre, la placenta è fondamentale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno, mantenendo un equilibrio idrico, elettrolitico e di pH fondamentale per la crescita fetale. La placenta è anche in grado di regolare i giusti tempi in cui gli organi del piccolo si devono sviluppare, contribuendo a un programma di sviluppo orchestrato e preciso, che assicura che ogni apparato si formi al momento opportuno.
Regolazione dei Bioritmi e della Durata della Gravidanza
Un'altra funzione meno conosciuta ma ugualmente importante è la capacità della placenta di produrre melatonina. Questo ormone è essenziale per regolare molti processi biologici fondamentali per la salute della mamma e del bambino, inclusa la sincronizzazione dei bioritmi e degli orologi interni di entrambi. Si ritiene che la durata stessa della gravidanza, tipicamente di nove mesi lunari, sia in parte regolata dall'attività placentare, che ne scandisce i tempi e prepara il corpo materno per l'evento del parto, influenzando anche l'inizio del travaglio.
Dove si Trova la Placenta: Posizioni e Significato Clinico
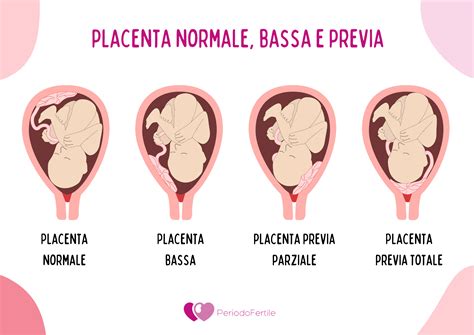
La placenta può impiantarsi in diverse posizioni all'interno dell'utero, e la sua localizzazione dipende dal punto in cui avviene l'impianto dell'embrione durante la "finestra d'impianto" (ottimale per un concepimento tra la 19esima e la 24esima giornata del ciclo uterino). Fisiologicamente la placenta potrà formarsi adesa alla parete posteriore o anteriore dell’utero, laterale destra o sinistra, o fundica (cioè alla porzione apicale dell'utero, il fondo). È importante sottolineare che esistono svariate posizioni intermedie.
- Placenta Anteriore: Si impianta sulla parete anteriore dell'utero, quindi più vicina alla parte addominale della madre. Questa posizione, sebbene normale, a volte può rendere più difficile per la madre percepire i movimenti fetali, poiché la placenta agisce da "cuscino".
- Placenta Posteriore: Si impianta sulla parete posteriore dell'utero, quindi più vicina alla colonna vertebrale della madre. Molte donne trovano che questa posizione permetta una percezione più chiara dei movimenti fetali.
- Placenta Fundica: Si trova a livello della parete superiore dell’utero, nel fondo uterino, una posizione anch'essa considerata ottimale per lo sviluppo fetale.
- Placenta Laterale Destra o Sinistra: Si impianta su una delle pareti laterali dell'utero.
Generalmente, la posizione della placenta non causa problemi alla gravidanza e non richiede particolari attenzioni, purché si trovi al di sopra del feto. Tuttavia, esistono alcune condizioni in cui la localizzazione può essere fonte di preoccupazione medica e richiede un monitoraggio specifico.
Placenta Previa: Una Condizione da Monitorare
Se la placenta dovesse coprire parzialmente o completamente l’orifizio uterino interno, si parla di placenta previa. Questa condizione si verifica quando la placenta cresce nella parte inferiore dell'utero, in corrispondenza della cervice. È presente nel 3% delle gravidanze singole e merita immediata attenzione medica, poiché comporta rischi significativi per la salute della madre e del feto. Il rischio principale è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi prematuramente. Tale distacco comprometterebbe gravemente la fonte di nutrimento e ossigeno del feto, potendo indurre mortalità materna, emorragia antepartum, intrapartum o postpartum (prima, durante o dopo il parto), isterectomia (rimozione chirurgica dell'utero) e sepsi.
La diagnosi di placenta previa viene effettuata grazie ad una ecografia transvaginale, solitamente dopo la 32esima settimana di gestazione, quando la posizione è considerata definitiva. Accertata la diagnosi, si opta quasi sempre per la nascita con taglio cesareo, che viene programmato prima delle 40 settimane. Questo serve ad evitare che la placenta raggiunga il periodo in cui non è più in grado di gestire al meglio le sue funzioni o che il travaglio parta naturalmente, prevenendo così potenziali complicanze gravi. Fattori di rischio per la placenta previa includono precedenti diagnosi simili, parti cesarei pregressi, tabagismo, età materna superiore ai 35 anni e gestazioni insorte a seguito di procreazione medicalmente assistita (PMA).
Placenta Bassa: Spesso Transitoria
Può capitare che l’embrione si impianti nella parte inferiore dell’utero, risultando in una placenta bassa, vicina all'orifizio inferiore dell'utero. Questa situazione, pur essendo inizialmente motivo di attenzione durante le prime ecografie, non è necessariamente preoccupante. Spesso, con il progredire della gravidanza e la crescita dell'utero, un fenomeno chiamato "migrazione placentare", il cucciolo, assumendo la posizione cefalica e aumentando di peso, può spostare la placenta in una posizione più laterale o superiore, risolvendo spontaneamente la condizione senza ulteriori interventi.
Quando la Placenta Incontra Difficoltà: Anomalie e Complicanze
Nonostante la sua straordinaria efficienza, la placenta può talvolta incontrare delle difficoltà nel svolgere al meglio il suo compito a causa di alcune anomalie o complicanze, che richiedono un attento monitoraggio medico.
Insufficienza Placentare: Un Apporto Inadeguato
Si parla di insufficienza placentare quando la placenta non riesce a fornire un adeguato apporto di ossigeno e nutrienti al feto, ostacolandone lo sviluppo e la crescita. Questa condizione può essere classificata in due tipi principali:
- Insufficienza Placentare Primitiva: Si verifica quando non arriva un adeguato apporto di ossigeno e nutrienti al feto a causa di problemi intrinseci alla placenta stessa, spesso legati a un'anomala invasione trofoblastica. Talora questo deficit può causare preeclampsia, l'ipertensione materna indotta dalla gravidanza. Per continuare a scambiare la giusta quantità di sangue con il feto, la donna si trova infatti costretta ad aumentare la pressione con cui pompa il sangue al bambino; a sua volta, nella placenta si creano trombi e infarti che fanno diminuire ulteriormente la superficie di scambio, mentre vengono rilasciate contemporaneamente sostanze vasocostrittrici che fanno aumentare ulteriormente la pressione materna, in un pericoloso circolo vizioso che può compromettere la salute di madre e feto, portando a complicanze come il ritardo di crescita intrauterino.
- Insufficienza Placentare Secondaria: Questa si manifesta quando l'anomalia della placenta è dovuta a una patologia materna preesistente o insorta in gravidanza, come l'ipertensione cronica, il diabete gestazionale, le malattie autoimmuni o i disturbi della coagulazione.
In entrambi i casi, per tenere la situazione sotto controllo, si effettua un'ecografia ogni due settimane, insieme a monitoraggi del benessere fetale, e in caso di necessità, si può anticipare il parto per salvaguardare la salute del bambino. Contemporaneamente, si cura l'eventuale ipertensione materna, anche con un'adeguata terapia farmacologica, e si presta la massima attenzione all'alimentazione, che deve essere varia, equilibrata e ricca di frutta, verdura, yogurt, carne bianca e pesce, evitando un eccessivo aumento di peso, fattori tutti che possono influenzare l'efficienza placentare.
Placenta (animazione 3D)
Distacco di Placenta: Un'Emergenza Ostetrica
Il distacco di placenta è un'emergenza ostetrica che si verifica quando, prima del tempo, la placenta si stacca prematuramente dalle pareti dell'utero, quando dovrebbe invece rimanere adesa fino al momento della nascita del piccolo. Questa evenienza si concretizza raramente e in gestazioni già problematiche; a favorirla, per esempio, sono l'età elevata della madre, l'ipertensione, traumi addominali, uso di droghe o un numero elevato di gravidanze precedenti.
In acuto, il distacco ha come sintomo un dolore improvviso, costante e localizzato. È importante notare che questo dolore è totalmente diverso da quello delle contrazioni uterine tipiche del travaglio, che aumentano e si arrestano e che coinvolgono tutto l'utero. Nel caso del distacco, il dolore è spesso descritto come una sensazione di "strappo" o "lacerazione" interna e non cede con il riposo. Sempre nei quadri acuti di distacco di placenta, possono insorgere perdite di sangue, che possono essere più o meno abbondanti e accompagnate da un utero contratto e duro. In presenza di tali sintomi, è fondamentale recarsi subito in pronto soccorso ostetrico, poiché un intervento medico immediato, spesso un parto cesareo d'emergenza, è cruciale per la salute della madre e del feto, la cui vita può essere a rischio per mancanza di ossigeno e shock emorragico materno.
Un Ruolo Oltre la Nascita: Il Destino della Placenta Post-Parto
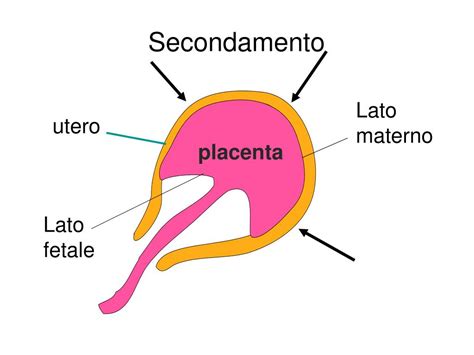
Con il travaglio, di solito si rompe il sacco amniotico, e dalla vagina fuoriesce il liquido amniotico, un evento spesso noto come "rottura delle acque". Poco dopo la nascita del bambino, dopo il taglio del cordone ombelicale, la placenta viene espulsa dalla madre nella fase che in gergo ostetrico e ginecologico è chiamata "secondamento". Questo processo rappresenta l'ultima fase del parto, un momento di grande significato fisiologico.
Circa 15-30 minuti dopo la nascita del bambino, si verificano delle contrazioni uterine fisiologiche, meno intense rispetto a quelle del travaglio, che favoriscono l’espulsione della placenta insieme a tutti gli altri annessi embrio-fetali. Ciò avviene grazie al distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo. Questo processo può avvenire naturalmente, oppure può essere assistito da un medico o un'ostetrica, ad esempio con manovre di trazione controllata sul cordone ombelicale. In alcuni casi, possono rimanere dei lembi di placenta attaccati all'utero (condizione nota come ritenzione placentare), e in questo caso sarà necessario un intervento medico, talvolta un raschiamento uterino, per rimuoverli e prevenire infezioni o emorragie post-partum. Una volta che la placenta è stata espulsa, i medici la esaminano attentamente per assicurarsi che sia completa e che non ci siano complicazioni, dopodiché la trattano come rifiuto ospedaliero.
La Donazione di Placenta: Una Risorsa Preziosa
Un aspetto affascinante e di grande importanza medica è la possibilità di donare la placenta. Essendo un organo ricchissimo di cellule staminali emopoietiche e mesenchimali, è utile per procedere alla loro raccolta, rendendole disponibili per il trapianto. Al termine del parto, dopo il taglio del cordone ombelicale, una quantità di sangue che rimane nei vasi sanguigni del cordone e della placenta può essere raccolto con una procedura facile e indolore, effettuata dall’ostetrica, mentre il neonato viene accolto dalla sua mamma. Questa tecnica è assolutamente priva di rischi sia per la madre che per il bambino e può essere effettuata sia nel parto naturale che nel taglio cesareo, con o senza analgesia peridurale o spinale, non interferendo in alcun modo con il decorso del parto.
La donazione di sangue placentare è una valida alternativa al trapianto di midollo osseo e viene utilizzata per la cura di malattie gravi come leucemie acute e croniche, linfomi, sindromi mielodisplastiche, mielomi, anemie congenite e acquisite (come l'anemia aplastica e le talassemie), malattie congenite dismetaboliche e del sistema immunitario (come le immunodeficienze combinate severe), e alcune forme di tumori solidi. Le future mamme che aderiscono alla donazione vengono informate in maniera dettagliata delle finalità e delle modalità di prelievo dalle ostetriche durante i vari momenti di incontro, contribuendo così a un gesto di grande solidarietà e progresso medico che può salvare vite.
Curiosità sulla Placenta: Differenze di Sesso e Benessere Materno
La ricerca sulla placenta ha rivelato dettagli sorprendenti, tra cui alcune differenze basate sul sesso del nascituro, suggerendo una complessità ancora maggiore di questo organo. Gli esperti hanno analizzato le cellule placentari e sono arrivati alla conclusione che la placenta può essere considerata sia "femmina" che "maschio" in base al sesso del bambino che ospita. La scoperta più interessante sta nel fatto che una placenta "femmina" è diversa da una "maschio". Se la prima, infatti, è molto più robusta e resistente a infezioni e problemi di salute, anche a carico della mamma, e sa risparmiare energia per usarla al bisogno, la placenta "maschile" ha maggior capacità di estrarre sostanze nutritive dal sangue materno. Quest'ultima caratteristica potrebbe essere una delle ragioni per cui i maschietti hanno in genere alla nascita un peso maggiore rispetto alle femmine, suggerendo strategie di sviluppo placentare sesso-specifiche.
Un altro aspetto interessante riguarda il benessere materno e placentare, strettamente interconnessi. L'importanza di abitudini salutari è riconosciuta anche per il ruolo che svolgono nella funzione placentare. Ad esempio, è importante dormire tra le sette e le otto ore per notte cercando di andare a letto sempre alla stessa ora: questo aumenta la produzione di melatonina cerebrale e placentare, benefica sia per la regolazione ormonale di mamma e bambino, sia per la giusta sincronizzazione dei bioritmi e degli orologi interni di entrambi. Questo legame fatto di cure e rifiuto, di dipendenza ed autonomia che, per molti aspetti, accompagnerà i due individui anche nella vita extrauterina, è profondamente radicato nel funzionamento di questo organo straordinario e nella sua capacità di adattarsi e rispondere alle esigenze di una nuova vita in formazione.
Le informazioni riportate non sono consigli medici e potrebbero non essere accurate. È sempre bene consultare professionisti della salute per qualsiasi dubbio o necessità specifica riguardante la propria condizione di salute o la gravidanza.