La gravidanza è un periodo di profondi cambiamenti fisiologici per la donna, che coinvolgono molteplici sistemi corporei. Tra le problematiche che possono emergere, la placenta bassa e la stitichezza sono due condizioni comuni ma distinte, che richiedono un'attenta comprensione e gestione per garantire il benessere materno-fetale. Sebbene non vi sia una relazione causale diretta tra le due, la loro coesistenza può aumentare il disagio della futura mamma. Questo articolo esplora in dettaglio entrambe le condizioni, delineando le loro cause, i sintomi, le diagnosi e le opzioni di trattamento e gestione.
La Placenta: Un Organo Essenziale per la Vita
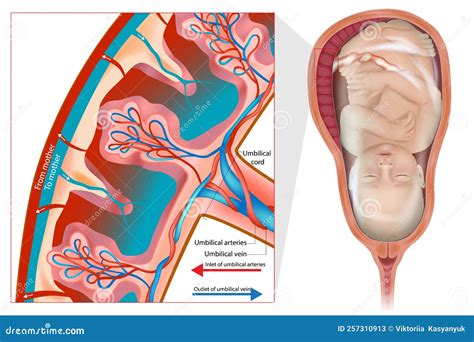
La placenta è un organo unico e temporaneo che si sviluppa nel corpo della futura mamma esclusivamente durante la gravidanza. La sua funzione primaria è quella di nutrire il bambino, facilitando gli scambi di sostanze materno-fetali attraverso il cordone ombelicale. In condizioni normali, la placenta si posiziona nella parte superiore o laterale dell'utero, lontano dal canale del parto. La sua sede di impianto può variare: anteriore, posteriore, fundica o laterale. L'importante è che la sua collocazione sia ad una distanza sufficiente dall'orifizio uterino interno, in modo da non interferire con il processo del parto.
Placenta Bassa e Placenta Previa: Comprendere le Differenze
Si parla di placenta bassa quando il sacco placentare si innesta nella parte inferiore dell'utero, in prossimità della cervice. Questa condizione, diagnosticata spesso durante l'ecografia morfologica del primo trimestre, non deve destare particolare preoccupazione nei primi mesi di gravidanza. La ragione è che, con il procedere della gestazione e l'aumento del volume dell'utero, la placenta bassa tende a "risalire" fisiologicamente, allontanandosi dal canale del parto.
Tuttavia, se dopo la 28esima settimana di gestazione la placenta risulta ancora posizionata nella parte inferiore dell'utero, andando a raggiungere o ricoprire l'orifizio uterino interno, si parla di placenta previa. Questa è una condizione patologica che richiede un monitoraggio attento e una gestione specifica. L'incidenza della placenta previa è stimata intorno allo 0.28% nelle gravidanze singole, con un aumento al 0.39% nelle gravidanze gemellari.
Le placente previe non si presentano tutte allo stesso modo. In alcuni casi, la placenta copre interamente l'apertura tra utero e vagina (placenta previa totalis, l'evenienza più grave), mentre in altri casi è situata soltanto accanto all'apertura (placenta previa marginalis o lateralis).
Fattori di Rischio per la Placenta Previa
Diversi fattori possono aumentare il rischio di sviluppare una placenta previa:
- Precedenti gravidanze.
- Aver già subito un parto cesareo.
- Presenza di anomalie strutturali dell'utero, come i fibromi.
- Interventi chirurgici sull'utero, come miomectomie o dilatazioni e raschiamenti ripetuti.
- Fumo.
- Gravidanze multiple (gemelli, triplette, ecc.).
- Età materna avanzata.
Placenta previa e placenta bassa | Cosa vuol dire per la tua gravidanza
Sintomi della Placenta Previa
La placenta previa può essere asintomatica e venire scoperta casualmente durante un'ecografia di routine. Quando presente, il sintomo caratteristico è una perdita di sangue nel terzo trimestre di gravidanza. Questa perdita ematica è solitamente:
- Indolore: A differenza del distacco di placenta, il sanguinamento da placenta previa avviene quasi sempre senza alcun dolore.
- Improvvisa e intermittente: L'insorgenza è spesso improvvisa, e il sanguinamento può interrompersi per qualche giorno prima di riprendere.
- Di colore rosso vivo: Il sangue perso è tipicamente rosso vivo.
Il sanguinamento può diventare profuso e mettere a repentaglio la vita sia della madre che del feto. A volte, possono manifestarsi anche contrazioni associate alla perdita ematica.
Diagnosi della Placenta Previa
Il sospetto di placenta previa sorge in presenza di sanguinamenti vaginali nel secondo o terzo trimestre di gravidanza. La diagnosi viene confermata tramite:
- Ecografia: Questo esame è fondamentale per localizzare la placenta e valutarne la posizione rispetto alla cervice. Un'ecografia transvaginale, con l'introduzione di una sonda in vagina, può fornire immagini più dettagliate del collo dell'utero.
- Monitoraggio cardiotocografico: Viene utilizzato per verificare la sofferenza fetale, anche se inizialmente non è immediatamente associata a problemi.
È cruciale distinguere la placenta previa da altre condizioni come il distacco di placenta (abruptio placentae), che si verifica quando la placenta si stacca prematuramente dalla parete uterina, causando sanguinamento e riducendo l'apporto di ossigeno e nutrienti al feto, spesso accompagnato da dolore.
Gestione della Placenta Previa
La gestione della placenta previa mira a portare avanti la gravidanza il più possibile, garantendo la sicurezza di madre e feto.
- Monitoraggio: La placenta bassa, anche se non ancora classificata come previa, deve essere monitorata con controlli ecografici regolari.
- Riposo e modifiche dello stile di vita: Il trattamento prevede l'adozione di misure idonee, come riposo, astensione dai rapporti sessuali per evitare di indurre sanguinamento e, in alcuni casi, riposo a letto modificato o ricovero ospedaliero.
- Gestione del sanguinamento: Se il sanguinamento è minimo e non ci sono segni di sofferenza fetale o materna, e la gravidanza non ha ancora raggiunto le 34 settimane, il medico può decidere di attendere, mantenendo la gestante sotto stretto monitoraggio. In caso di sanguinamento severo, rischio per la madre o il feto, o se la gravidanza ha superato le 34 settimane, può essere proposto il ricovero in ospedale.
- Maturazione polmonare fetale: Prima delle 34 settimane, in previsione di un possibile parto prematuro, possono essere somministrati corticosteroidi alla madre per accelerare la maturazione dei polmoni del feto.
- Parto:
- Se non vi sono contrazioni e il sanguinamento si è interrotto, il parto può avvenire dopo le 36-37 settimane di gestazione.
- Il parto cesareo è generalmente necessario se la placenta copre parzialmente o totalmente la cervice, o se vi è il sospetto di placenta accreta (un'adesione patologica della placenta all'utero). Un parto cesareo immediato è indicato in caso di sanguinamento abbondante e inarrestabile, anomalie della frequenza cardiaca fetale o grave ipotensione materna.
- Il parto vaginale può essere considerato solo in casi selezionati di placenta bassa di tipo marginale o laterale, con feto in presentazione cefalica, dopo un'adeguata informazione sui rischi.
Le pazienti con emorragie pesanti possono necessitare di trasfusioni di sangue. Per le donne con sangue Rh negativo, viene somministrata immunoglobulina Rho(D) per prevenire la malattia emolitica del feto.
La Stitichezza in Gravidanza: Un Disturbo Comune
La stitichezza è un disturbo gastrointestinale molto frequente durante la gravidanza, che può manifestarsi in qualsiasi settimana della gestazione e persistere anche dopo il parto. Si stima che interessi circa il 38% delle donne in gravidanza. Il termine "stitichezza" (o stipsi, costipazione) abbraccia diverse sintomatologie legate alla difficoltà nell'evacuazione.
Cause della Stitichezza in Gravidanza
Le cause principali della stitichezza in gravidanza sono legate ai cambiamenti ormonali e fisici che caratterizzano questo periodo:
Variazioni Ormonali:
- Progesterone: L'aumento dei livelli di progesterone, ormone fondamentale per il mantenimento della gravidanza, ha un'azione miorilassante. Questo rilassa la muscolatura liscia dell'utero, prevenendo le contrazioni, ma agisce anche sulla muscolatura intestinale, rallentando la peristalsi (i movimenti che spingono il cibo lungo l'intestino). Questo rallentamento porta a feci più disidratate e compatte, causando stitichezza. Questo effetto si avverte spesso già nel primo trimestre.
- Aldosterone: Verso il terzo trimestre, aumentano anche i livelli di aldosterone, un altro ormone che favorisce il riassorbimento di liquidi ed elettroliti nell'intestino, rallentando ulteriormente la motilità intestinale.
Compressione Meccanica: Con l'aumento del volume dell'utero per far spazio al feto in crescita, a partire all'incirca dal quarto mese, l'utero preme sugli organi circostanti, incluso il tratto terminale dell'intestino. Questa compressione ostacola il normale transito delle feci.
Integratori di Ferro: L'assunzione di integratori di ferro, comune e spesso necessaria in gravidanza per prevenire l'anemia, può favorire disturbi digestivi e stitichezza come effetto collaterale.
Stile di Vita e Abitudini:
- Sedentarietà: La mancanza di attività fisica rallenta la motilità intestinale.
- Dieta scorretta: Un apporto insufficiente di fibre e liquidi peggiora il problema.
- Gestione dello stress: Lo stress può influenzare negativamente la salute intestinale.
È importante notare che la stitichezza in gravidanza non è un sintomo di preeclampsia (gestosi), una condizione grave che si manifesta nella seconda parte della gestazione con altri sintomi specifici.
Altri Sintomi Associati alla Stitichezza
La stitichezza in gravidanza può essere accompagnata da altri disturbi, come:
- Gonfiore addominale.
- Dolori e spasmi addominali.
- Sensazione di incompleto svuotamento.
Lo sforzo prolungato per evacuare e il passaggio di feci dure possono inoltre favorire la comparsa di emorroidi, che a loro volta possono causare dolore, prurito o sanguinamento. Esistono integratori specifici per le emorroidi compatibili con la gravidanza, ma è sempre necessario il parere del ginecologo.
Rimedi e Gestione della Stitichezza in Gravidanza
La stitichezza in gravidanza può essere gestita efficacemente attraverso modifiche dello stile di vita, della dieta e, nei casi più ostinati, con l'uso mirato di lassativi compatibili.
Interventi Dietetici e Comportamentali
Questi rappresentano il primo approccio e sono validi anche per chi soffre di stitichezza indipendentemente dalla gravidanza:
Aumento dell'Apporto di Fibre: È fondamentale introdurre una quantità adeguata di fibre nella dieta (circa 25-30 grammi al giorno). Le fibre aiutano ad aumentare il volume delle feci e a stimolare la motilità intestinale.
- Fonti di fibre: Frutta fresca (in particolare kiwi, prugne, fichi, mele), verdura (pomodori, cetrioli, lattuga, zucca, zucchine, radicchio), cereali integrali (pane, pasta, riso integrali), legumi. È utile mettere i legumi in ammollo per qualche ora prima della cottura per ridurre il rischio di gonfiore.
- Alimenti ricchi d'acqua: Pomodori, cetrioli, anguria, lattuga, zucca, zucchine.
Adeguata Idratazione: Bere almeno 1.5-2 litri di acqua al giorno è cruciale. L'acqua aiuta ad ammorbidire le feci e ne facilita il transito. Un bicchiere di acqua tiepida al mattino a stomaco vuoto può aiutare a stimolare l'evacuazione.
Attività Fisica Regolare: L'esercizio fisico, anche moderato, è un toccasana per l'intestino.
- Attività consigliate: Passeggiate quotidiane di almeno trenta minuti, ginnastica dolce, nuoto, yoga. L'attività fisica non solo migliora la peristalsi, ma aiuta anche a mantenere il peso nella norma, a gestire lo stress e a ridurre l'ansia.
Fermenti Lattici e Probiotici: L'assunzione di fermenti lattici e probiotici, sotto consiglio medico, può aiutare a ripristinare e riequilibrare la microflora intestinale.
Routine Intestinale: Cercare di stabilire una routine per l'evacuazione, dedicando il tempo necessario e scegliendo una posizione che faciliti l'espulsione delle feci (ad esempio, utilizzare uno sgabello per sollevare i piedi).
Evitare Sostanze Irritanti: Limitare il consumo di cibi piccanti, speziati e molto salati, che possono infiammare la mucosa intestinale.
Gestione dello Stress: Tecniche di rilassamento, mindfulness, respirazione e yoga possono contribuire a migliorare la salute intestinale.
Farmaci e Integratori
Se le modifiche dietetiche e comportamentali non sono sufficienti, è possibile ricorrere a specifici lassativi, sempre previa consultazione medica.
- Lassativi Formanti Massa: Come psillio e crusca, aumentano il volume delle feci stimolando la loro espulsione in modo naturale.
- Lassativi Lubrificanti: A base di olio di vaselina, sono considerati sicuri se usati occasionalmente.
- Lassativi Stimolanti: A base di senna o bisacodile, possono essere utilizzati in gravidanza ma con moderazione e solo all'occorrenza.
- Lassativi Osmotici: A base di sali (es. cloruro di sodio) o zuccheri (es. lattulosio), sono efficaci perché attirano acqua nell'intestino, rendendo le feci più corpose e facili da eliminare.
È fondamentale evitare l'automedicazione e consultare sempre il proprio ginecologo prima di assumere qualsiasi farmaco o integratore.

Considerazioni Finali
Sia la placenta bassa che la stitichezza in gravidanza sono condizioni che, sebbene possano causare preoccupazione, sono generalmente gestibili con un'adeguata informazione e un appropriato monitoraggio medico. La placenta previa richiede un'attenzione particolare per prevenire complicazioni, mentre la stitichezza, pur essendo fastidiosa, può essere alleviata con strategie naturali e sicure. La comunicazione aperta con il proprio ginecologo è essenziale per affrontare entrambe le problematiche e garantire un percorso di gravidanza il più sereno possibile.
tags: #placenta #bassa #e #stitichezza