La placenta, organo vitale e temporaneo che si forma all'interno dell'utero durante la gravidanza, svolge un ruolo fondamentale nel nutrire il bambino e permettere gli scambi materno-fetali attraverso il cordone ombelicale. Generalmente, la sua sede d'impianto si localizza nella parte superiore o laterale dell'utero, a una distanza di sicurezza dall'orifizio uterino interno. Tuttavia, in alcune circostanze, la placenta può insediarsi in una posizione anomala, definita "bassa" o, nei casi più complessi, "previa". Questa condizione, sebbene possa non destare preoccupazione nelle fasi iniziali della gestazione, richiede un'attenta valutazione e un monitoraggio costante, poiché può comportare rischi sia per la madre che per il feto, specialmente avvicinandosi al termine della gravidanza e durante il parto.
Cos'è la Placenta e Quali Funzioni Svolge?
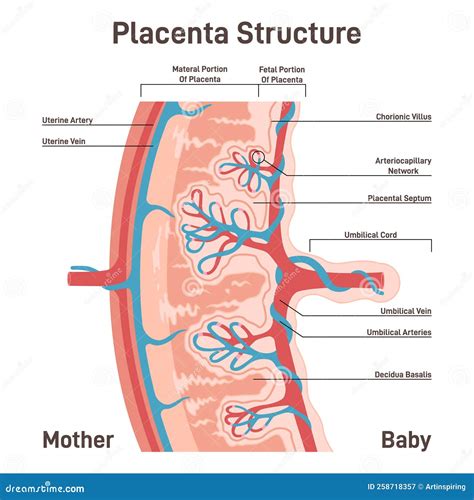
La placenta è un organo straordinario, essenziale per la sopravvivenza e lo sviluppo del feto. Si forma all'inizio della gravidanza a partire da cellule dell'embrione e da modificazioni della parete uterina materna. La sua struttura complessa permette il passaggio di ossigeno e nutrienti dalla madre al feto e l'eliminazione delle scorie metaboliche fetali. Attraverso il cordone ombelicale, che la collega al feto, la placenta funge da interfaccia tra i due circoli sanguigni, garantendo un flusso continuo di sostanze vitali. Oltre alla placenta, gli annessi embrio-fetali comprendono le membrane amnio-coriali, il liquido amniotico, il cordone ombelicale e i residui embrionali, tutti elementi cruciali per il corretto sviluppo gestazionale.
Dove si Sviluppa la Placenta?
La placenta può svilupparsi in qualsiasi punto all'interno della cavità uterina. La sua posizione è determinata dal sito di impianto dell'embrione. Le sedi più comuni includono la parte superiore (fondo) dell'utero, le pareti laterali (anteriore o posteriore). In una gravidanza fisiologica, la placenta si impianta in una posizione che non interferisce con il canale del parto.
La Placenta Bassa: Una Posizione da Monitorare
Si parla di placenta bassa quando il sacco placentare si innesta nella parte inferiore dell'utero, in prossimità della cervice. Questa condizione è spesso diagnosticata durante le ecografie di routine, in particolare quella del primo trimestre (intorno alle 20 settimane di gestazione). È importante sottolineare che, nelle fasi iniziali della gravidanza, la placenta bassa non è necessariamente motivo di allarme. Con l'aumento del volume uterino e la crescita del feto, la placenta tende a "risalire", spostandosi verso posizioni più alte e liberando il canale del parto. Questa migrazione placentare è un fenomeno comune e si verifica nella maggior parte dei casi, risolvendo spontaneamente la condizione prima del termine della gravidanza.
Tuttavia, la placenta bassa necessita di un monitoraggio ecografico regolare per verificarne l'evoluzione. I controlli ecografici pianificati permettono di accertare se la placenta stia effettivamente risalendo o se permanga in una posizione che potrebbe causare complicazioni. La definizione di "placenta bassa" viene generalmente utilizzata quando il margine placentare si trova a meno di 20 millimetri dalla cervice.
Placenta Previa: Quando la Posizione Diventa Critica
Se, dopo la 28esima settimana di gestazione, la placenta risulta ancora posizionata in modo da raggiungere o ricoprire, parzialmente o completamente, l'orifizio uterino interno, si parla di placenta previa. Questa condizione rappresenta un'anomalia che richiede un'attenzione clinica particolare, in quanto può compromettere il normale svolgimento del parto e comportare rischi significativi.
La placenta previa è considerata un'emergenza ostetrica del terzo trimestre di gravidanza, soprattutto in prossimità del travaglio. Anatomicamente, la placenta si viene a trovare davanti alla parte di presentazione fetale (testa, spalle o podice), bloccando di fatto l'uscita del bambino dall'utero materno.
Classificazioni della Placenta Previa
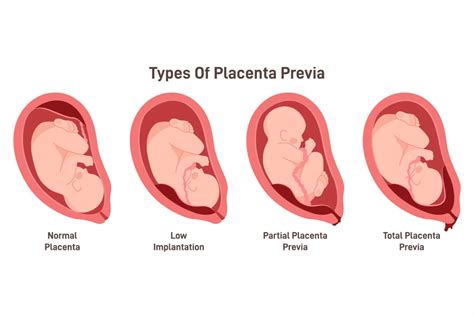
La gravità della placenta previa è determinata dall'estensione con cui la placenta copre l'orifizio uterino interno:
- Placenta Previa Completa (o Major): La placenta copre interamente l'orifizio uterino interno. Questa è la forma più grave e quasi sempre richiede un parto cesareo.
- Placenta Previa Parziale: La placenta copre solo parzialmente l'orifizio uterino interno. In alcuni casi, può esserci ancora spazio sufficiente per il passaggio della testa fetale, rendendo teoricamente possibile un parto vaginale, sebbene con maggiori rischi.
- Placenta Previa Marginale (o Bassa): La placenta si estende fino al margine dell'orifizio uterino interno, ma non lo copre. Questa condizione è la più simile alla placenta bassa e, se la placenta risale prima del termine, il parto vaginale potrebbe essere un'opzione.
Sintomi della Placenta Previa: L'Importanza del Sanguinamento Indolore
Il sintomo più caratteristico della placenta previa è una perdita di sangue vaginale nel terzo trimestre di gravidanza. Questa emorragia si distingue per diverse peculiarità:
- Colore del Sangue: Rosso chiaro e vivo, indicativo di sangue fresco.
- Assenza di Dolore: A differenza di altre condizioni ostetriche come il distacco di placenta, la placenta previa si manifesta tipicamente con sanguinamento indolore. Questo è un elemento cruciale per la diagnosi differenziale. L'utero, in questi casi, appare rilassato.
- Insorgenza Improvvisa: La perdita ematica può iniziare in modo inaspettato.
- Intermittenza: Il sanguinamento può essere intermittente, interrompendosi per alcuni giorni per poi ripresentarsi.
È importante notare che la placenta previa spesso non si presenta con un quadro acuto, come invece accade nell'abruptio placentae (distacco intempestivo di placenta normalmente inserita), bensì con una forma subclinica e spesso sottovalutata. La quantità di sangue perso può aiutare nella gestione delle emorragie, per le quali si consiglia l'impiego di colloidi o cristalloidi per ripristinare la volemia.
A volte, la placenta previa può essere associata a contrazioni uterine, ma il sintomo predominante rimane la perdita ematica.
Diagnosi della Placenta Previa: Il Ruolo Fondamentale dell'Ecografia
La diagnosi di placenta bassa o previa avviene quasi esclusivamente tramite ecografia. Questo esame di imaging permette di visualizzare la posizione della placenta rispetto all'orifizio uterino interno.
- Ecografia del Primo Trimestre: Spesso si riscontra una placenta bassa. In questa fase, non è motivo di preoccupazione poiché la probabilità di risalita è elevata.
- Ecografia Morfologica (circa 20 settimane): Permette di valutare nuovamente la posizione placentare. Se ancora bassa, si raccomanda un monitoraggio più stretto.
- Ecografia Transvaginale: In alcuni casi, per una maggiore accuratezza diagnostica, può essere eseguita un'ecografia transvaginale, in cui la sonda viene introdotta in vagina per avvicinarsi al collo dell'utero e valutare meglio la relazione tra placenta e cervice.
- Ecografia del Terzo Trimestre (dopo la 28a settimana): È fondamentale per confermare la diagnosi di placenta previa. Se il margine placentare dista meno di un paio di centimetri dalla cervice, è probabile che sia necessario un parto cesareo.
Spesso, la placenta previa viene diagnosticata incidentalmente durante un'ecografia di routine, prima che la madre manifesti alcun sintomo.
Fattori di Rischio per la Placenta Previa
Sebbene le cause precise della placenta previa non siano sempre chiare, alcuni fattori aumentano la probabilità di sviluppare questa condizione:
- Precedenti Gravidanze: Donne che hanno già avuto più gravidanze.
- Interventi Chirurgici Uterini: Precedenti interventi all'utero, come un raschiamento, una miomectomia o, in particolare, un taglio cesareo. La presenza di cicatrici sull'utero può influenzare l'impianto placentare.
- Età Materna Avanzata: Donne di età superiore ai 35 anni.
- Gravidanze Multiple: Gravidanze gemellari, trigemellari o con feti multipli, a causa della maggiore occupazione dello spazio uterino.
- Fumo: Il fumo in gravidanza è associato a un aumentato rischio di anomalie placentari.
- Anomalie Uterine Strutturali: Presenza di fibromi o altre malformazioni uterine.
- Placenta Previa in Gravidanze Precedenti: Aver sofferto di placenta previa in una gravidanza passata aumenta il rischio di recidiva.
Rischi e Complicazioni della Placenta Previa
La placenta previa, soprattutto se non diagnosticata o gestita adeguatamente, può comportare rischi significativi per la madre e il feto.
Rischi per la Madre:
- Emorragia Eccessiva: Il rischio principale è la perdita di sangue abbondante e difficile da controllare, che può portare a shock ipovolemico.
- Necessità di Parto Cesario: Nella maggior parte dei casi di placenta previa, specialmente se completa o parziale, il parto vaginale diventa impossibile o estremamente rischioso, rendendo necessario il taglio cesareo.
- Parto Prematuro: L'emorragia o la necessità di un parto cesareo d'urgenza possono portare a un parto prematuro, con tutti i rischi associati.
- Isterectomia: In casi estremi e rari, se la placenta non si separa correttamente dalla parete uterina (placenta accreta, increta, percreta) e causa emorragie incontrollabili, potrebbe essere necessaria l'asportazione dell'utero (isterectomia).
- Anemia: La perdita di sangue cronica o acuta può portare all'anemia.
Rischi per il Bambino:
- Nascita Prematura: Come accennato, il parto prematuro è una complicanza frequente, con conseguenti problemi respiratori, di sviluppo e aumentato rischio di infezioni.
- Insufficiente Apporto di Ossigeno: Un distacco placentare, anche parziale, può ridurre l'apporto di ossigeno al feto, con potenziali danni cerebrali o, nei casi più gravi, morte fetale.
- Anemia Fetale: La perdita di sangue materna può influire sullo stato ematologico del feto.
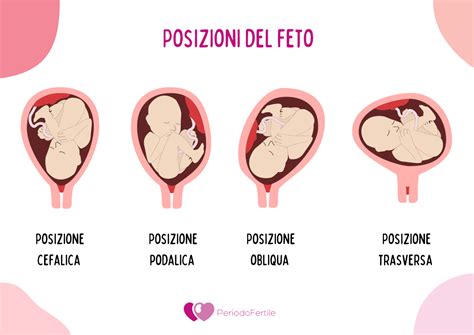
- Presentazione Anomala del Feto: La placenta previa può impedire al feto di assumere la normale posizione cefalica (testa in giù) in preparazione al parto. Può presentarsi in posizione podalica (natiche in avanti) o trasversale (orizzontale rispetto all'utero). Questo accade perché lo spazio uterino normalmente dedicato al bambino risulta già occupato dalla placenta.
- Vasi Previ: In rari casi, i vasi sanguigni che collegano il cordone ombelicale alla placenta possono trovarsi in prossimità dell'orifizio uterino interno (vasi previ), bloccando il passaggio del feto e comportando un rischio emorragico grave al momento della rottura delle membrane.
Gestione e Trattamento della Placenta Previa
La gestione della placenta previa si basa principalmente sul monitoraggio attento e sulla prevenzione delle complicanze.
Monitoraggio e Riposo:
- Riposo a Letto Modificato: In caso di placenta bassa o previa sintomatica (sanguinamento), viene spesso raccomandato il riposo a letto o la limitazione delle attività fisiche per ridurre la pressione sull'utero e il rischio di sanguinamento.
- Astensione dai Rapporti Sessuali: I rapporti sessuali sono sconsigliati per evitare traumi alla cervice e potenziali stimolazioni uterine.
- Evitare Attività Stimolanti: È consigliabile evitare attività che possano indurre contrazioni uterine, come orgasmi o stimolazioni dei capezzoli.
- Ricovero Ospedaliero: Se il sanguinamento è significativo o persistente, o se la gravidanza non ha ancora raggiunto un termine sufficientemente avanzato, la gestante viene solitamente ricoverata in ospedale per un monitoraggio continuo e per essere pronta a intervenire in caso di emergenza.
Intervento Sanitario:
- Stabilizzazione della Paziente: In caso di emorragia importante, vengono somministrati fluidi (cristalloidi) per ripristinare la volemia e, se necessario, trasfusioni di sangue.
- Monitoraggio Fetale: Il battito cardiaco fetale viene attentamente monitorato tramite cardiotocografia (CTG) per valutare il benessere del feto e individuare eventuali segni di sofferenza.
- Farmaci Corticosteroidi: Se si prevede un parto prematuro (solitamente prima delle 34 settimane di gestazione), possono essere somministrati corticosteroidi alla madre per favorire la maturazione dei polmoni del feto.
- Gestione del Sangue Rh Negativo: Se la madre ha un gruppo sanguigno Rh negativo, viene somministrata un'iniezione di immunoglobuline Rho(D) per prevenire la malattia emolitica del feto.
La PLACENTA PREVIA, una barriera impenetrabile - Spiegazione
Decisione sul Parto:
La modalità e il momento del parto vengono decisi in base all'età gestazionale, alla gravità del sanguinamento, al benessere materno-fetale e alla posizione esatta della placenta.
- Condotta d'Attesa: Se la gravidanza non ha ancora raggiunto le 36-37 settimane, il sanguinamento è assente o contenuto, e non vi è sofferenza fetale, si può optare per una condotta d'attesa, con monitoraggio stretto.
- Parto Vaginale: In casi selezionati di placenta previa marginale o bassa, con feto in presentazione cefalica e dopo un'adeguata informazione sui rischi, può essere considerato il parto vaginale. Tuttavia, questa opzione è sempre meno frequente con l'aumentare della vicinanza della placenta alla cervice.
- Parto Cesario Programmato: Se la placenta copre l'orifizio uterino interno (anche parzialmente) e la gravidanza ha raggiunto o superato le 37 settimane, viene generalmente programmato un parto cesareo. Questo permette di intervenire in modo controllato, minimizzando i rischi di emorragia.
- Parto Cesario d'Urgenza: Il parto cesareo viene eseguito immediatamente in caso di sanguinamento abbondante e inarrestabile, anomalie della frequenza cardiaca fetale, o grave instabilità materna.
Distacco di Placenta (Abruptio Placentae) vs. Placenta Previa
È fondamentale distinguere la placenta previa dal distacco intempestivo di placenta normalmente inserita (abruptio placentae). Sebbene entrambe le condizioni possano causare sanguinamento vaginale, presentano differenze sostanziali:
- Placenta Previa: La placenta rimane attaccata alla parete uterina, ma la sua posizione bassa o la copertura della cervice impedisce il normale passaggio del feto. Il sanguinamento è tipicamente indolore.
- Distacco di Placenta: La placenta si separa prematuramente dalla parete uterina, indipendentemente dalla sua posizione. Questa condizione è spesso associata a dolore addominale intenso, contrazioni uterine e sanguinamento che può variare in quantità. Il distacco di placenta è una condizione più acuta e potenzialmente più pericolosa per il feto a causa della compromissione immediata dell'apporto di ossigeno e nutrienti.
Nel caso di sanguinamento vaginale, è sempre imperativo consultare immediatamente un medico o recarsi al pronto soccorso per una corretta diagnosi e gestione.
Placenta Accreta e Condizioni Correlate
In alcune donne con placenta previa, o che hanno subito precedenti tagli cesarei, può verificarsi un'adesione patologica della placenta alla parete uterina, nota come spettro della placenta accreta (accreta, increta, percreta). In queste condizioni, la placenta penetra troppo profondamente nella parete uterina, rendendo estremamente difficile o impossibile il suo distacco naturale dopo il parto. Ciò può comportare emorragie massicce e la necessità di procedure chirurgiche complesse, inclusa l'isterectomia. La diagnosi prenatale di queste condizioni è cruciale per una pianificazione chirurgica adeguata.
Conclusioni Preliminari
La placenta previa è una condizione che, sebbene possa inizialmente non destare preoccupazione, richiede un'attenta vigilanza medica durante tutta la gravidanza. La diagnosi precoce tramite ecografia, il monitoraggio regolare e la gestione appropriata dei sintomi sono essenziali per garantire la salute e la sicurezza sia della madre che del bambino, preparando al meglio il percorso verso il parto. Qualsiasi sanguinamento vaginale in gravidanza deve essere considerato un segnale d'allarme e valutato tempestivamente da personale sanitario qualificato.
tags: #placenta #a #coppa #significato