Quando l’ovaia rilascia un ovocita, questo attraversa la tuba di Falloppio verso l’utero. Se viene fecondato lungo il percorso la donna rimane incinta ed il feto si sviluppa nell’utero fino al parto. In questo delicato processo, un mese dal concepimento il collo dell’utero (la cervice) comincia a diventare più morbido e assume una colorazione cianotica (bluastra). Il tappo mucoso è una componente fondamentale all’interno del collo dell’utero. Si tratta di una sostanza gelatinosa e vischiosa, composta da muco cervicale che si forma all’inizio della gravidanza per sigillare la cervice e proteggere l’utero da infezioni esterne. Quest'evento consiste nell'espulsione dello strato di muco, che viene a formarsi all'interno del collo dell'utero, nelle prime fasi della gravidanza. La funzione del tappo mucoso è quella di fornire una protezione per il feto: chiudendo il canale cervicale, questo secreto - spesso e denso - funge da barriera nei confronti di agenti infettivi o sostanze dannose che possono entrare a contatto con l'ambiente uterino.
Natura e formazione del tappo mucoso
Il tappo è un secreto mucoso prodotto dalle ghiandole della cervice, che inizia a formarsi dopo il concepimento, all'interno del collo dell'utero. La sua funzione consiste nel mantenere "sigillato" il canale cervicale. Subito dopo che è avvenuta la fecondazione, nel corpo della donna si verificano una serie di importanti cambiamenti ormonali, infatti, fondamentali per l'instaurarsi della gravidanza. L'aspetto del tappo mucoso non è uguale per tutte le gestanti, ma varia principalmente in funzione della conformazione degli organi genitali interni (struttura uterina e cervicale) e delle diverse concentrazioni degli ormoni che contribuiscono al mantenimento della gravidanza. La zona diventa molto delicata e tende a sanguinare anche per piccoli traumi, come ad esempio l’esecuzione di un pap-test. Durante la gravidanza, il muco si accumula nel collo dell'utero formando progressivamente un tappo che impedisce il passaggio dei batteri, proteggendo così il feto.
Come riconoscere la perdita del tappo mucoso
Riconoscere la perdita del tappo mucoso può sembrare complicato, ma con un po’ di attenzione è possibile individuare questo importante segnale che il corpo si sta preparando al parto. La perdita del tappo mucoso è semplice da riconoscere, dal momento che si riscontra una fuoriuscita di abbondante muco limpido-giallastro dall’aspetto gelatinoso, che può anche presentare piccole quantità di sangue. Si manifesta con una secrezione densa, gelatinosa e vischiosa che può variare da trasparente a biancastra. Di solito, il tappo mucoso appare come una sostanza gelatinosa trasparente, biancastra o con leggere striature di sangue. La presenza di piccole quantità di sangue è normale e prende il nome di “show ematico“.
È possibile non accorgersi della perdita del tappo mucoso? Generalmente la perdita del tappo lascia evidenti tracce di muco sugli slip (in quantità maggiori rispetto alle perdite vaginali). A volte la perdita avviene in un unico episodio evidente, mentre in altre occasioni può essere più graduale, con piccole quantità di muco rilasciato nel tempo. Pur variando nella composizione, nella densità e nel colore, la perdita del tappo mucoso deve essere sempre tenuta sotto controllo, in quanto può fornire importanti informazioni sullo stato di salute della futura mamma e del bambino. Solitamente, il tappo mucoso si presenta di un color bianco lattiginoso e possono apparire, ma non sempre, delle striature di sangue.
Perdite vaginali, normali secrezioni o possibili infezioni? Tutto quello che c’è da sapere
Cause e tempistiche dell'espulsione
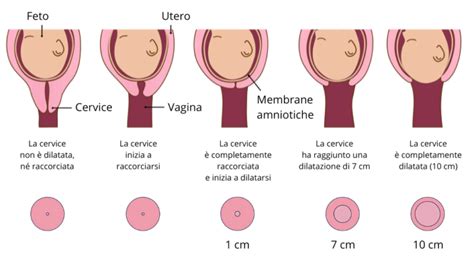
Le cause che determinano l’espulsione del tappo sono i cambiamenti della composizione del muco stesso in seguito a cambiamenti ormonali che avvengono al termine della gravidanza o le mutazioni che avvengono nella cervice (appianamento, raccorciamento, dilatazione). Quando la cervice inizia a dilatarsi o ad ammorbidirsi in preparazione del parto, il tappo mucoso può staccarsi. La perdita del tappo mucoso avviene generalmente a ridosso del termine della gravidanza o comunque a partire dalla 36^ settimana di gestazione. L'espulsione del tappo mucoso inizia, in genere, a partire dalle sei settimane precedenti al parto. Tuttavia, ogni gravidanza è unica, e il significato di questo evento può variare da donna a donna.
A condizionare l'espulsione della sua parte più superficiale, infatti, possono essere eventi lievemente traumatici come una visita ginecologica interna o un rapporto sessuale. La perdita del tappo mucoso indica che il parto è ormai prossimo, ma non sempre significa che il travaglio sia imminente. In alcune donne, può avvenire settimane prima del travaglio, mentre in altre può precederlo di poche ore. La perdita del tappo mucoso può essere senza sangue o con qualche striatura rosa, per la presenza di tracce ematiche secondarie alla rottura dei capillari della cervice. Quest'ultimo fenomeno è del tutto normale e può rendere, in un secondo momento, la perdita del tappo mucoso più evidente. L'ultima parte delle secrezioni possono contenere, infatti, delle striature più scure (rosse o marroni), poiché si sono formate ad inizio gravidanza e sono rimaste nel tappo fino al momento della sua espulsione.
Gestione della perdita del tappo e segnali di allarme
Quando si verifica la perdita del tappo mucoso, è importante sapere come reagire per affrontare questa fase della gravidanza con calma e sicurezza. In questo caso, non è necessario fare nulla di urgente, ma si consiglia di tenere il medico informato durante le visite di routine. Dopo la perdita del tappo mucoso, l’utero non è più completamente sigillato; questo rende importante prestare attenzione all’igiene per evitare infezioni. Tuttavia, in caso di sanguinamento abbondante, dolori intensi o contrazioni regolari, è importante contattare il medico. Una particolare attenzione va posta anche quando il materiale mucoso espulso contiene molto sangue (soprattutto se questo è rosso acceso) o presenta un colore giallo o marrone troppo accentuato.
Questi segni potrebbero indicare, infatti, un parto pretermine, una rottura delle membrane amniotiche o un'infezione in corso. Quando le perdite del tappo mucoso sono di colore giallo o presenta un odore sgradevole, è meglio effettuare un controllo dal ginecologo, in quanto potrebbe esserci un'infezione in corso. In questo caso, è raccomandabile un tampone cervico-vaginale per la ricerca di germi o batteri che potrebbero essere rischiosi per il bambino. Se le perdite sono molto abbondanti e contengono molto sangue di colore rosso chiaro o vivo, simile ad una mestruazione, occorre recarsi immediatamente al pronto soccorso per gli opportuni accertamenti. Qualora dovessero presentarsi alcune situazioni lontane dalla fisiologia, si raccomanda di prestare molta attenzione e rivolgersi al ginecologo di riferimento per gli accertamenti del caso.
Il cesareo programmato e la perdita del tappo anticipata
Cosa succede se si perde il tappo mucoso quando è già stato fissato un cesareo programmato? Molte donne si chiedono: "ho perso il tappo mucoso… ho cesareo programmato per il 9/12 ma se dovesse partire prima il travaglio? Mi precipito in ospedale?". La risposta degli esperti suggerisce di chiamare il proprio ginecologo. Si può perdere il tappo anche svariati giorni prima, ma è meglio allertare il medico perché potrebbero valutare di anticipare il TC (Taglio Cesareo). Se per motivi medici l'intervento deve effettivamente essere programmato, il suggerimento nei giorni precedenti per tenere a bada timori ed eventuali preoccupazioni è concentrarsi sul pensiero del proprio bambino. L'intervento è solo un "mezzo". Ciò che conta è il primo incontro con il bebè.
In realtà, la necessità di programmare il cesareo è legata solo a situazioni molto specifiche, come ad esempio la placenta previa. Ma nella maggior parte dei casi è preferibile attendere che il travaglio si avvii spontaneamente. Se il bambino è podalico - e dopo essersi informati si è deciso di farlo nascere con il cesareo - non è necessario anticipare i tempi. Studi e ricerche scientifiche confermano i benefici in termini di salute per madre e bambino, se si attende il momento giusto. Se in presenza di segnali come la perdita del tappo la futura mamma si reca in ospedale c'è tutto il tempo per procedere con l'intervento. In questo modo il bambino avrà in circolo gli ormoni che lo aiuteranno ad adattarsi alla vita fuori dal pancione. La coppia può dire che, in assenza di motivazioni di salute che rendano necessario anticipare i tempi, preferisce attendere l'avvio spontaneo del travaglio.
L'esperienza del "cesareo dolce" e il coinvolgimento del partner
Anche in caso di cesareo, la donna è chiamata a mettersi in ascolto del suo corpo per cogliere quei primi segnali che annunceranno che il suo bambino è pronto per abbracciarla. Il fatto che il piccolo debba nascere con un cesareo non significa che la donna debba rinunciare a tutti i suoi progetti e desideri legati all'esperienza della nascita e al periodo di ricovero. Molti ospedali si sono già organizzati per accogliere il partner in sala operatoria. Non c'è motivo di lasciarlo fuori. È sufficiente fornirgli un camice e preparare uno sgabello per lui accanto alla testa della futura mamma. Grazie ai teli operatori posizionati davanti all'addome della donna non vedrà nulla dell'intervento e potrà concentrarsi solo su di lei, parlare con lei, incoraggiarla, farle sentire la sua presenza.
La coppia può esprimere le sue preferenze anche per quanto riguarda l'assistenza offerta al bebè - clampaggio del cordone, bagnetto, pelle a pelle (importantissimo) con la mamma o con il papà. Si può chiedere di non tagliare subito il cordone, ma di attendere almeno due o tre minuti, affinché il bimbo possa ricevere dal cordone stesso tutto il sangue neonatale che è prezioso per la sua salute. In assenza di problemi di salute che rendano necessari ulteriori controlli, il piccolo viene subito posato sul petto della mamma per un primo contatto pelle a pelle. Il contatto con la madre favorisce un miglior adattamento al mondo esterno e fa sì che il bimbo venga a contatto con i batteri materni anziché con quelli ospedalieri.
Perdite vaginali, normali secrezioni o possibili infezioni? Tutto quello che c’è da sapere
Dinamiche del travaglio e fasi del parto
Quando iniziano, le contrazioni in genere si ripetono ogni 20 minuti, ma col passare del tempo aumenta la frequenza con cui si verificano. Durante la fase di dilatazione e assottigliamento la cervice lentamente si dilata fino a 10 cm. Secondo l’OMS mediamente questa fase del travaglio in donne primipare in genere non supera le 12 ore, in quelli successivi le 10 ore; è tuttavia la fase più lunga del parto. Quando le contrazioni diventano più forti e ravvicinate è ora di farsi portare in ospedale, dove il ginecologo monitorerà il progresso del travaglio verificano periodicamente la cervice, oltre che la posizione del bambino. La maggior parte delle testine dei neonati entra nel bacino rivolto verso un lato e poi ruota verso il basso.
In alcuni casi potrà essere fatto ricorso a farmaci per accelerare il parto, oppure in alcune pazienti si procederà alla rottura artificiale delle membrane. Quando la testa del bimbo sarà finalmente visibile ginecologo e/o ostetrica diranno quando dare l’ultima spinta; in questa fase, se il medico pensa che si possa lacerare la vagina, può decidere di praticare un’incisione chirurgica (episiotomia). Dopo che è stato partorito il bambino comincia la fase dell’espulsione della placenta. Questa terza e conclusiva fase è la più breve, di durata compresa tra 5 e 30 minuti. È importante rendersi conto che il dolore del travaglio non è come il dolore percepito a causa di malattie o lesioni, si tratta invece di contrazioni dell’utero che spingono il bambino fino a farlo nascere.
Sanguinamento vaginale e rischi clinici nel terzo trimestre
Durante le fasi finali della gravidanza (dopo le 20 settimane), il 3-4% delle donne ha sanguinamenti vaginali. Il sanguinamento può essere un segnale del rischio di perdere il bambino o di sanguinare in modo eccessivo (emorragia). Le donne con sanguinamento vaginale nelle fasi finali della gravidanza devono consultare un medico per una visita tempestiva, perché il sanguinamento può essere associato a complicanze che minacciano la sicurezza della donna e/o del feto. La causa più frequente di sanguinamento nelle fasi finali della gravidanza è l’inizio del travaglio. Di solito il travaglio inizia con una piccola perdita di sangue mista al muco vaginale, chiamata perdita cervicale, che si verifica in seguito alla lacerazione di piccole vene al momento dell’apertura della cervice.
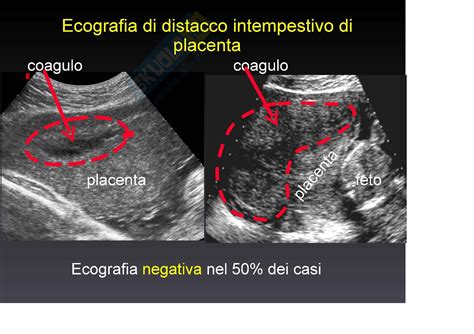
Tuttavia, esistono cause più gravi ma meno comuni. La placenta previa si ha quando l’impianto della placenta avviene nella parte inferiore dell’utero anziché nella parte superiore, bloccando del tutto o in parte la cervice. I vasi previ sono una rara condizione nella quale i vasi sanguigni che apportano sangue al feto si sviluppano attraverso la cervice; all’inizio del travaglio, questi piccoli vasi possono lacerarsi. Nel distacco di placenta, la placenta si stacca dall’utero prima del parto, una causa di sanguinamento potenzialmente letale più frequente nelle ultime fasi della gravidanza. Infine, la rottura dell’utero può verificarsi durante il travaglio, quasi sempre in donne che hanno un utero danneggiato o con tessuto cicatriziale da precedenti cesarei.
Valutazione medica e procedure diagnostiche
I medici si concentrano innanzitutto sull’esclusione delle cause potenzialmente gravi del sanguinamento. A destare maggiori preoccupazioni sono gli svenimenti, lo stordimento o il battito cardiaco accelerato, sintomi che suggeriscono una pressione arteriosa molto bassa. Anche un utero teso e dolente alla palpazione o l’assenza di battito nel feto sono segnali d'allarme. Durante l’esame obiettivo, il medico controlla i segni di una perdita considerevole di sangue e la frequenza cardiaca del feto mediante il monitoraggio elettronico. Il medico preme delicatamente l’addome per stabilire la larghezza dell’utero e il tono muscolare.
Viene eseguita un’ecografia per cercare di individuare la causa del sanguinamento. Può essere utilizzata una sonda ecografica transvaginale per determinare la posizione di placenta, cordone ombelicale e vasi sanguigni. Saranno eseguiti anche un emocromo completo e la determinazione del gruppo sanguigno e del fattore Rh in caso di necessità di trasfusione. In caso di sanguinamento abbondante o se si sospetta il distacco di placenta, si eseguono esami del sangue per la coagulazione intravascolare disseminata. Se viene diagnosticata la placenta previa, il parto richiede obbligatoriamente il cesareo. Per i vasi previ, il medico programma un parto cesareo prima dell’inizio del travaglio, di solito a 34-37 settimane di gestazione.
Aspetti psicologici e recupero post-parto
Da un punto di vista psicologico è essenziale essere coscienti del fatto che l’adattamento al nuovo tipo di vita può essere fonte di qualche difficoltà che, associate al crollo ormonale, può diventare causa di stanchezza, irritabilità e malinconia. Può capitare, quando il piccolo nasce con un cesareo, che la neomamma sperimenti una sensazione di estraneità rispetto al neonato, soprattutto se l'intervento non è stato preceduto dai primi segnali del travaglio. Queste sensazioni sono normali, perché in questo caso il bonding avviene più a livello cognitivo-razionale che ormonale. Il contatto pelle a pelle è di grandissimo aiuto per riconoscersi e favorire il benessere di entrambi.
Dopo il parto sono normali perdite e sanguinamento vaginale; inizialmente è di colore rosso vivo, poi diventerà più chiaro fino a sparire nelle settimane successive. Nelle due ore successive all'intervento, mamma e bambino restano insieme e quando il piccolo si sente pronto cerca il seno materno per succhiare le prime gocce di colostro. Con il rooming-in mamma e bambino hanno la possibilità di ritrovarsi e avviare bene l'allattamento. È fondamentale parlare della propria esperienza, esprimere quello che si sente con il partner o con le persone care. Per molte madri la "guarigione" definitiva dalle sensazioni legate a un cesareo arriva con la nascita naturale del secondo bambino, ovvero il parto vaginale dopo un cesareo (VBAC), soluzione caldeggiata dall'Organizzazione mondiale della sanità.

Fattori di rischio e considerazioni sulla salute materna
Il cesareo è un intervento di chirurgia maggiore e questo porta inevitabilmente con sé dei rischi. Molteplici fattori aumentano il rischio di disturbi in grado di provocare sanguinamento nelle ultime fasi della gravidanza. Per la placenta previa, i fattori di rischio includono un parto cesareo in una precedente gravidanza, l'età superiore ai 35 anni, il fumo di sigaretta e la fecondazione in vitro. Per il distacco di placenta, tra i fattori figurano l'ipertensione arteriosa, l'uso di cocaina e precedenti traumi addominali. La rottura dell’utero è più probabile in caso di gravidanze troppo ravvicinate, parto di più di cinque figli o precedenti infezioni dell’utero.
In linea generale, è fondamentale lasciare che la natura faccia il suo corso, prestando attenzione solo ad alcune condizioni che richiedono l'attenzione del medico. Se il sanguinamento si verifica durante la gravidanza, il medico valuta i parametri vitali materni ed esegue un esame obiettivo. In caso di rottura dell’utero, si procede immediatamente con il parto e successivamente alla sutura chirurgica dell’utero. Se la donna ha perso molto sangue, le vengono somministrati liquidi per via endovenosa. La consapevolezza di questi processi aiuta la futura mamma a vivere l'evento della nascita con maggiore serenità, sapendo distinguere tra i normali segnali prodromici, come la perdita del tappo mucoso, e le situazioni che richiedono un intervento clinico immediato.