La perdita fetale ricorrente, definita come il verificarsi di due o più aborti spontanei consecutivi prima della 20ª settimana di gestazione, rappresenta una condizione medica complessa e dolorosa che colpisce circa l'1-2% delle donne in età riproduttiva. Questo fenomeno, pur essendo meno comune di un singolo aborto sporadico, comporta significative conseguenze fisiche ed emotive per le coppie coinvolte, minando il benessere psicologico e la stabilità relazionale. A differenza degli aborti spontanei isolati, che sono spesso attribuiti ad anomalie cromosomiche casuali, le perdite fetali ricorrenti sono più frequentemente associate a patologie sottostanti che richiedono un'attenta indagine diagnostica e un approccio terapeutico mirato.
Definizione e Incidenza dell'Aborto Spontaneo
Si definisce aborto precoce quello che si verifica entro la 20ª settimana di gestazione; si verifica nel 15-20% di tutte le gravidanze, e nella maggior parte dei casi si manifesta entro la 13ª settimana. L'espressione "aborto spontaneo" indica un'interruzione spontanea della gravidanza entro la ventesima settimana di gestazione. L'aborto spontaneo rappresenta la più frequente complicanza che si può verificare in gravidanza, con un'incidenza del 20-25%. Molti studi concordano sul fatto che i fattori ambientali e lo stile di vita influiscano negativamente sulla gravidanza.
In Italia, secondo una recente ricerca condotta dall'Istituto Nazionale di Statistica e riferita al 2015, si sono verificate 66.127 interruzioni spontanee di gravidanza. La maggior parte di questi eventi si verifica nelle primissime settimane di gestazione. Molte persone pensano che l'aborto spontaneo sia un evento raro e che possano bastare singoli comportamenti a provocarlo, ma non è così. La rassicurazione sta nel fatto che, dopo un aborto spontaneo, il rischio che si verifichi di nuovo non è maggiore rispetto a quello che hanno le altre donne (potrebbe essere un caso isolato).
Per aborto ripetuto si intende il verificarsi di 2 aborti spontanei consecutivi; per aborto abituale si intende il verificarsi di 3 aborti spontanei consecutivi. L'incidenza dell'aborto abituale è aumentata negli ultimi decenni, attestandosi attualmente intorno al 2-3%. La tendenza delle donne a posticipare l'età della prima gravidanza rappresenta la principale causa dell'aumento degli aborti spontanei ricorrenti. La poliabortività, definita come 3 o più aborti ripetuti, colpisce tra il 2% e il 5% delle coppie in età riproduttiva, mentre se la si considera a partire da due aborti, l'incidenza arriva fino al 10%.
Sintomi e Gestione Immediata dell'Aborto
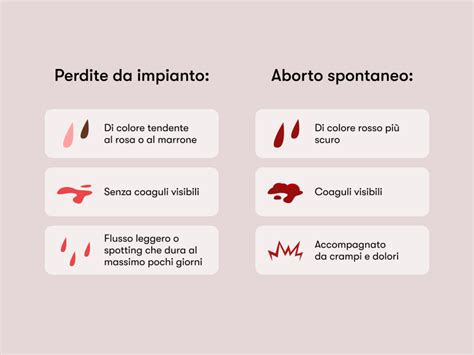
I sintomi più frequenti dell'aborto precoce sono le perdite ematiche e i dolori addominali, ma possono mancare completamente. Il sintomo più caratteristico è rappresentato dal sanguinamento vaginale che può manifestarsi in maniera variabile. L'aborto spontaneo può anche manifestarsi attraverso la perdita di liquidi e tessuti dalla vagina. La presenza di tracce ematiche è uno dei principali sintomi di un'interruzione di gravidanza, segnalando lo svuotamento dell'utero.
Dopo l'aborto, spesso del materiale ovulare rimane in utero e va rimosso con un raschiamento. Il raschiamento, detto anche "terapia chirurgica", viene eseguito sotto sedazione. Si effettua la dilatazione del canale cervicale e poi si inserisce uno strumento a forma di cannula che consente l'aspirazione del materiale residuo. Si controlla poi che l'utero sia "pulito" tramite uno strumento a forma di cucchiaio, che elimina gli ultimi residui del materiale placentare. Le complicanze del raschiamento, fortunatamente piuttosto rare, includono emorragia (5% dei casi), infezione (1-2%) e perforazione uterina (0,5-1%).
In alternativa, si può optare per la condotta d'attesa, che consiste nell'attendere la spontanea evacuazione del materiale abortivo dall'utero, eventualmente aiutata dalla somministrazione di farmaci uterotonici. La condotta d'attesa è applicabile soprattutto nei casi di aborto incompleto, mentre più raramente ha successo nel caso degli aborti interni, che possono impiegare anche diversi giorni prima che il materiale endouterino venga espulso. Possibili complicanze della condotta d'attesa sono soprattutto il sanguinamento, che può diventare abbondante, e dolori pelvici.
Nei giorni successivi al raschiamento o alla condotta d'attesa, è fondamentale consultare il medico in caso di perdite ematiche abbondanti, febbre o forti dolori addominali.
Impatto Psicologico della Perdita Fetale
Anche se la gravidanza si interrompe molto presto, il legame fra madre e feto può essere forte e la sensazione di perdita molto intensa. Molte donne si interrogano sulla causa dell'aborto e spesso si colpevolizzano senza motivo. La colpevolizzazione è inutile e senza senso. I problemi psicologici conseguenti ad un aborto spesso durano molto più a lungo di quelli fisici. Si possono verificare cefalee, perdita dell'appetito, stanchezza, difficoltà di concentrazione e insonnia. La sensazione di pena può essere diversa da quella del partner, e questo può creare tensioni, incomprensioni e attriti. In questi casi, è molto importante parlare con il proprio medico.
La perdita di una gravidanza può essere un'esperienza molto traumatica per le coppie. Gli studi indicano che oltre un quinto delle donne che subiscono una perdita di gravidanza mostrano sintomi di ansia e depressione. Quando una singola perdita di gravidanza può avere effetti così traumatici, la perdita di gravidanza ricorrente (RPL) può avere effetti psicologici devastanti.
Approfondimento. BabylossDay2015 (la perdita di un bambino durante la gravidanza)
Fattori di Rischio e Cause della Perdita Fetale Ricorrente
Le cause di aborti ricorrenti possono essere materne, paterne, fetali o placentari.
Cause Materne
- Anomalie uterine o cervicali: Malformazioni uterine congenite (come utero setto, bicorne, unicorne) o acquisite (polipi, miomi, aderenze, insufficienza cervicale) possono compromettere l'impianto, interrompere il normale sviluppo fetale o portare a insufficienza placentare. L'utero setto, in particolare, è associato a tassi elevati di aborto spontaneo. La correzione chirurgica del setto può migliorare i risultati della gravidanza.
- Anomalie cromosomiche materne (o paterne): Traslocazioni bilanciate in uno dei genitori possono portare a gameti con un numero anomalo di cromosomi, aumentando il rischio di aborti. Il cariotipo di entrambi i genitori è uno degli esami raccomandati.
- Malattie croniche mal controllate: Patologie come ipotiroidismo, ipertensione, diabete mellito e malattie renali croniche, se non gestite adeguatamente, possono aumentare il rischio di aborto.
- Disturbi trombotici acquisiti (Trombofilie Acquisite): La sindrome da anticorpi antifosfolipidi (APS) è una delle cause più note di aborto ricorrente. Si tratta di un gruppo di autoanticorpi (anticorpi diretti contro componenti del proprio tessuto) che interferiscono con il sistema di coagulazione, aumentando il rischio di trombosi e compromettendo la perfusione placentare. L'APS è stata descritta per la prima volta nel 1983 e si pensa che questi anticorpi siano diretti contro proteine plasmatiche legate ai fosfolipidi, come la beta2-glicoproteina I. La diagnosi si basa sulla presenza di almeno un criterio clinico (trombosi o esiti avversi della gravidanza) e uno di laboratorio (anticorpi anticardiolipina, anticoagulante lupico, anti-beta2-glicoproteina I).
- Trombofilie Congenite: Alterazioni genetiche che comportano un rischio aumentato di trombosi. Tra queste:
- Fattore V di Leiden: La più comune alterazione genetica che predispone alla trombosi, con una frequenza del 3-4,5% nella popolazione generale.
- Deficit di Proteina C, Proteina S, AT III: deficit di questi inibitori fisiologici della coagulazione comporta un aumentato rischio tromboembolico.
- Trombofilie Congenite: Alterazioni genetiche che comportano un rischio aumentato di trombosi. Tra queste:
- Problemi immunologici: Il sistema immunitario materno deve accettare l'embrione come "proprio" e non riconoscerlo come corpo estraneo. Alterazioni in questo delicato equilibrio possono portare al rifiuto dell'embrione.
- Alterata recettività endometriale: L'endometrio, il rivestimento interno dell'utero, deve essere ricettivo per permettere l'impianto dell'embrione. Disfunzioni ormonali o altre alterazioni possono compromettere questa recettività.
- Infezioni: Sebbene le infezioni siano più spesso causa di un singolo aborto, alcune infezioni croniche (come Chlamydia trachomatis e Ureaplasma urealyticum) possono causare endometrite cronica, compromettendo l'impianto o la funzione placentare.
Cause Paterne
Le cause paterne sono meno chiare, ma il rischio di aborto spontaneo è più alto se l'uomo ha alcune anomalie dell'analisi del liquido seminale. L'età paterna avanzata (>35 anni) è stata studiata, ma i dati sull'aumento del rischio di aborto spontaneo erano contrastanti. Le alterazioni nella formazione degli spermatozoi (spermatogenesi) possono causare aborti ripetitivi.
Cause Fetali
- Anomalie cromosomiche o genetiche: Queste sono la causa più frequente di aborto spontaneo nel primo trimestre di gravidanza (individuate almeno nel 50% dei casi), soprattutto quando la donna decide di avere un figlio in età avanzata. L'età materna avanzata è il fattore più importante legato alla diminuzione della fertilità e all'aumento del tasso di aborto di origine embrionale. L'aneuploidia (un numero anomalo di cromosomi) è una delle cause più comuni, seguita da anomalie strutturali come traslocazioni.
Cause Placentari
Disturbi cronici preesistenti (come lupus eritematoso sistemico, ipertensione cronica) mal controllati possono influire negativamente sulla formazione e sulla funzionalità della placenta.
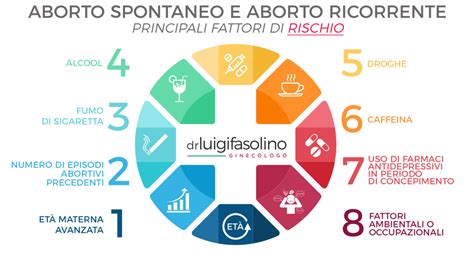
Fattori Ambientali e Stile di Vita
Fattori come fumo, alcol, uso di droghe (cocaina), esposizione a interferenti endocrini e inquinamento possono incidere negativamente sulla gravidanza. Anche l'assunzione di alcuni farmaci, come FANS e antidepressivi, durante il periodo del concepimento sembra aumentare il rischio di aborto. L'obesità è anch'essa associata a un rischio più elevato di aborto spontaneo.
Diagnosi di Aborto Ricorrente
La diagnosi di aborto ricorrente è clinica, basata sull'anamnesi di 2 o più precedenti aborti spontanei. La valutazione per l'aborto ricorrente deve includere diversi accertamenti per aiutare a determinare la causa:
- Valutazione genetica: Cariotipo di entrambi i genitori per escludere anomalie cromosomiche strutturali. In alcuni casi, può essere valutato il cariotipo del prodotto del concepimento.
- Screening per i disturbi trombotici acquisiti (APS): Test per identificare gli anticorpi antifosfolipidi (anticorpi anticardiolipina IgG e IgM, anticoagulante lupico, anti-beta2-glicoproteina I IgG e IgM).
- Screening per trombofilie congenite: Test coagulativi come emocromo con conta piastrinica, fibrinogeno, PT, PTT, antitrombina III, proteina C, proteina S, APC resistance. Lo screening di routine per disturbi trombotici ereditari non è più raccomandato se non sotto la supervisione di uno specialista.
- Valutazione endocrinologica: Ormone tireostimolante (TSH) per valutare la funzione tiroidea e test per il diabete.
- Valutazione anatomica dell'utero: Isterosalpingografia o sonoisterografia con infusione di siero fisiologico per valutare anomalie strutturali uterine. Possono essere utilizzate anche tecniche di imaging avanzate come la risonanza magnetica.
- Esame microbiologico: Tampone vaginale e cervicale con antibiogramma per individuare eventuali infezioni (Herpes, Chlamydia, Trichomonas, Candida).
- Valutazione del microbiota intestinale: Studi recenti indicano che lo stato di salute dell'intestino e l'equilibrio del microbiota possono avere ripercussioni sull'esito della gravidanza.
È importante notare che, purtroppo, anche dopo approfondite indagini diagnostiche, la causa può non essere determinabile in fino al 50% dei casi (poliabortività inspiegata).
Trattamento e Gestione della Perdita Fetale Ricorrente
Il trattamento mira a correggere la causa sottostante, se identificata.
- Trombofilie e Sindrome da Anticorpi Antifosfolipidi (APS): Se viene diagnosticata APS, la terapia in gravidanza prevede solitamente una combinazione di aspirina e eparina a basso peso molecolare (LMWH) a dosi profilattiche o terapeutiche. Questi farmaci sono considerati a rischio relativamente basso per il feto e sono efficaci nel ridurre il rischio di aborto. L'Eparina a basso peso molecolare (LMWH) a dosi profilattiche (es. Clexane) è un esempio di trattamento. In caso di omocisteinemia, si impiega acido folico, vit. B6 e vit. B12.
- Anomalie Uterine: Le anomalie strutturali dell'utero possono essere corrette chirurgicamente, ad esempio la resezione dell'utero setto.
- Disturbi Endocrini: La gestione di patologie come diabete, ipotiroidismo o ipertiroidismo è cruciale. In caso di deficit della fase luteale, può essere prescritta supplementazione di progesterone.
- Cause Genetiche: Per le coppie con anomalie cromosomiche, possono essere considerate tecniche di procreazione medicalmente assistita (PMA) come la diagnosi genetica preimpianto (PGT), che permette di selezionare embrioni cromosomicamente normali prima dell'impianto.
- Cause Immunologiche: In alcuni casi, può essere presa in considerazione una terapia con corticosteroidi o immunoglobuline endovena, sebbene l'uso dei corticosteroidi sia diminuito a causa dei loro effetti secondari.
- Fattori Ambientali e Stile di Vita: L'astensione dal fumo, la riduzione o eliminazione del consumo di alcol e caffeina, la gestione del peso corporeo e l'evitare l'esposizione a sostanze nocive sono raccomandazioni fondamentali.
- Poliabortività Inspiegata: Anche quando la causa non è identificabile, la coppia può beneficiare di un attento monitoraggio e, in alcuni casi, di terapie empiriche come l'aspirina o l'eparina, che hanno dimostrato di migliorare gli esiti in alcune pazienti.
Se la causa non può essere identificata, la probabilità di un nato vivo nella gravidanza successiva è comunque compresa tra il 27-75%.
Gestione della Gravidanza Dopo Aborto Ricorrente
Le donne che hanno subito perdite fetali ricorrenti vivono le gravidanze successive con grande apprensione e paura. È fondamentale un attento monitoraggio da parte di un team multidisciplinare, che può includere ginecologi, immunologi, ematologi e psicologi. È importante che venga effettuata una diagnosi corretta e completa poiché l'abortività ricorrente è ormai riconosciuta come fattore di rischio per eventuali future complicanze ostetriche e per problemi di salute nella vita matura della donna, con aumentato rischio di patologie cardiovascolari e tromboemboliche.
Sebbene si sappia che le pazienti con APS sono ad alto rischio di aborti, per la maggioranza di esse ci sono buone possibilità, con una terapia adeguata, di generare un bambino sano.
Percorsi Diagnostici e Terapeutici
Il Centro multidisciplinare di Patologia della Gravidanza di Humanitas San Pio X, ad esempio, svolge attività finalizzata a svolgere un attento esame e una presa in carico della donna e della coppia per stabilire gli accertamenti da effettuare e le successive terapie. I percorsi diagnostici e terapeutici per la poliabortività sono molto lunghi ed impegnativi anche dal punto di vista economico, e i frequenti insuccessi contribuiscono ad accentuare il senso di frustrazione e lo stress psicologico.
La ricerca continua a fare progressi nella comprensione delle cause genetiche, immunologiche e ambientali della perdita fetale ricorrente. Tecnologie come il sequenziamento di nuova generazione (NGS) e l'analisi del microarray cromosomico (CMA) stanno migliorando la capacità di identificare le cause genetiche. La comprensione di questi complessi meccanismi è fondamentale per offrire alle coppie le migliori possibilità di portare a termine una gravidanza con successo.
tags: #perdita #fetale #ricorrente