Il parto è un processo complesso che si articola in diverse fasi, ognuna con caratteristiche e tempistiche ben precise. Non si conclude con la sola nascita del bambino, ma prosegue con un'altra tappa fondamentale per la salute della neomamma: l'espulsione della placenta. Quando questo processo non avviene in modo completo o fisiologico, si parla di placenta ritenuta, una condizione che, se non gestita correttamente, può comportare rischi significativi.
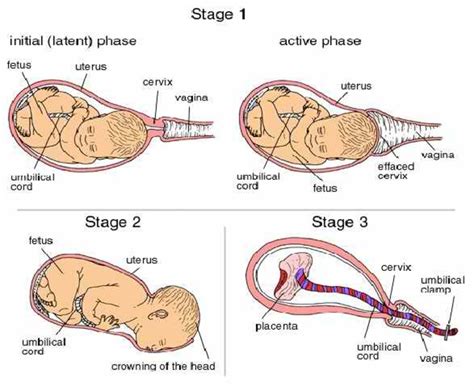
Le Fasi del Parto e il Secondamento Fisiologico
Il percorso del parto si sviluppa attraverso varie fasi, ognuna cruciale per l'arrivo del bambino e per il benessere materno successivo. La fase prodromica è caratterizzata dalla presenza di contrazioni di preparazione, passive, che comportano una dilatazione cervicale fino ad un massimo di 3 cm. Successivamente, si entra nella fase di travaglio attivo o dilatativa, durante la quale iniziano contrazioni valide e chiaramente percepite dalla donna perché ormai dolorose; queste contrazioni permettono di raggiungere una dilatazione cervicale di circa 10 cm.
L'uscita del bambino segna il passaggio alla fase del secondamento, una tappa altrettanto vitale. In questa fase, nell’arco dei 30-40 minuti successivi alla nascita del bambino, avviene l’espulsione della placenta dall'utero. Dopo il parto, la placenta di solito si stacca dall’utero e la donna può spingerla fuori da sola o con l’aiuto di un medico o di un’ostetrica. Il secondamento è la fase finale del parto e consiste nell'espulsione della placenta e di altri annessi fetali, come membrane e liquido amniotico, dopo l'uscita del bambino. Il più delle volte il secondamento avviene in maniera naturale: dopo l'espulsione del bambino, segue anche tutto il resto. In condizioni normali, dopo il parto, l'utero continua a contrarsi per staccare la placenta dalla parete uterina e spingerla fuori attraverso il canale del parto. L'ostetrica, a volte in collaborazione col ginecologo, valuta lo stato della placenta: se appare integra non c'è motivo di pensare che non sia andato a buon fine.
La Placenta Ritenuta: Una Panoramica Approfondita
Si parla di placenta ritenuta quando la placenta non esce ma rimane all'interno dell'utero dopo la nascita del bambino. Questa condizione è una complicanza rara del parto, che si verifica nell'1-3% dei parti con bambini nati vivi. In questi casi, parte della placenta o delle membrane rimangono nell'utero. Questa mancata espulsione completa o parziale della placenta può portare a complicazioni e richiedere un intervento medico.
Esistono due tipi principali di placenta ritenuta: ritenzione parziale e ritenzione completa. La ritenzione parziale si verifica quando solo una parte della placenta rimane nell'utero dopo il parto, mentre la ritenzione completa significa che l'intera placenta non è stata espulsa. Un'altra forma è la placenta "incarcerata" o "intrappolata": si verifica quando la placenta si stacca completamente dalla parete uterina ma non viene espulsa, rimanendo intrappolata nell’utero. Il secondamento incompleto si manifesta quando la placenta non è riuscita a staccarsi dall’utero in maniera uniforme e completa. Questo fenomeno riguarda quindi la “prima parte” del secondamento, ovvero il distacco della placenta dalla cavità uterina. Quando la placenta non si stacca completamente dalla parete uterina dopo il parto, si parla di placenta ritenuta.
Cause e Fattori di Rischio
La causa esatta della placenta ritenuta non è sempre chiara, ma fattori meccanici, ormonali e anatomici possono contribuire. La causa più comune è l'atonia uterina, ovvero l'incapacità del muscolo uterino di contrarsi efficacemente dopo il parto. Questa mancata contrazione impedisce all'utero di staccare e espellere la placenta.
Anche se la placenta ritenuta può essere un rischio per qualsiasi donna, alcuni fattori aumentano la probabilità che questa condizione si verifichi. I fattori di rischio includono:
- Età materna avanzata: La ritenzione della placenta, infatti, è più comune nelle donne con più di 30 anni. In particolare, un'età di almeno 35 anni è un fattore di rischio significativo.
- Parto prematuro: Le donne che partoriscono prematuramente prima della 34a settimana di gestazione hanno un rischio maggiore.
- Precedenti interventi chirurgici uterini: Una storia di interventi chirurgici uterini, compreso il taglio cesareo in una gravidanza pregressa o altri interventi chirurgici uterini diversi dal parto cesareo (come l’asportazione di fibromi), aumenta il rischio.
- Fibromi uterini: La presenza di fibromi sotto la mucosa uterina (endometrio) può ostacolare il distacco.
- Placenta previa: Avere la placenta previa (la placenta ricopre la cervice) nella gravidanza in corso è un fattore di rischio.
- Gravidanze multiple: Le gravidanze multiple precedenti possono alterare la parete uterina.
- Travaglio prolungato: Un travaglio prolungato può affaticare l'utero, riducendone la capacità di contrarsi efficacemente dopo il parto.
- Distacco di placenta: Anche il distacco di placenta, una condizione in cui la placenta si separa prematuramente prima del parto, può aumentare la probabilità di placenta ritenuta nella fase di secondamento, seppur sia una complicanza differente che si verifica prima.
- Obesità materna.
- Storia di precedente placenta ritenuta: Se una donna ha già avuto una placenta ritenuta in un parto precedente, il rischio di recidiva è maggiore.
- Disturbi della mucosa uterina: Condizioni come la sindrome di Asherman (cicatrizzazione dell’epitelio uterino dovuta a infezione o intervento chirurgico) possono predisporre alla ritenzione.
In alcuni casi, anche la minzione può essere d’aiuto poiché la vescica piena può essere d’ostacolo all’espulsione. L'allattamento al seno può aiutare poiché, provocando contrazioni, consente l’espulsione della placenta dall’utero.
What Is Retained Placenta And How Does It Cause Postpartum Hemorrhage? - The Health Brief
Placenta Accreta: L'Adesione Patologica e le Sue Implicazioni
Un caso particolare di placenta ritenuta, e spesso il più grave, è la Placenta Accreta (PA), o Morbidly Adherent Placenta (MAP) per gli anglosassoni. Questa condizione patologica si ha quando la placenta aderisce all’utero saldamente e con buon esito funzionale, ma non nel modo corretto. Di norma durante la gravidanza la placenta aderisce alla parete dell’utero, nella parte più alta, e qui si sviluppa fino al momento della nascita, per fornire l’ossigeno e l’alimento al bambino via cordone ombelicale.
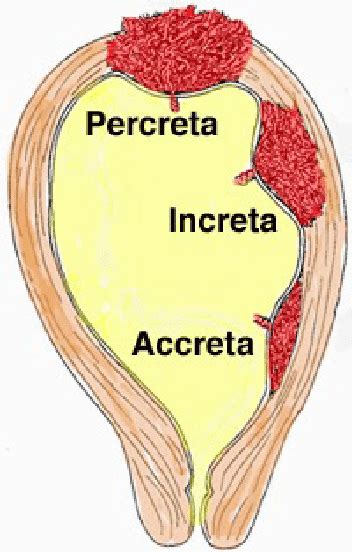
La placenta accreta si verifica quando, per un difetto della decidua basale, essa si estende oltre il limite superficiale dell’endometrio (chiamato strato di Nitabuch), fino a invadere il miometrio (strato muscolare dell’utero) con i villi coriali. Esistono diverse gradazioni di invasione:
- Placenta accreta: I villi coriali aderiscono direttamente al miometrio senza interposizione della decidua basale.
- Placenta increta: I villi coriali invadono il miometrio.
- Placenta percreta: I villi coriali attraversano l'intero spessore del miometrio, raggiungendo o invadendo gli organi adiacenti (come la vescica).
Il disturbo non compromette la gravidanza, in quanto la funzione placentare è normale, ma predispone a una massiva emorragia post-partum, dato che la membrana non viene subito espulsa e si stacca dalla cavità uterina con molta difficoltà o solo in parte, aumentando i rischi di sanguinamento e di infezioni, che possono essere potenzialmente letali. L’accretismo placentare è responsabile del 50-65% delle isterectomie post-partum.
Fattori di Rischio Specifici per Placenta Accreta
I tassi di placenta accreta sono aumentati negli Stati Uniti, parallelamente all'aumento dei tassi di parto cesareo. Aver avuto un parto cesareo in una gravidanza pregressa o avere la placenta previa nella gravidanza in corso aumenta fortemente il rischio di placenta accreta. Se sono presenti entrambi questi fattori, il rischio aumenta notevolmente. Infatti, nel 66% dei casi di isterectomie post-partum dovute ad accretismo, in anamnesi vi è almeno un pregresso taglio cesareo. Altri fattori di rischio includono quelli già menzionati per la placenta ritenuta in generale: età di almeno 35 anni, gravidanze multiple precedenti, fibromi sotto la mucosa uterina (endometrio) e pregresso intervento chirurgico uterino diverso dal parto cesareo.
Diagnosi di Placenta Accreta
La diagnosi precoce è importante per poter pianificare le strategie di intervento più adeguate. Se una donna presenta fattori di rischio di placenta accreta, i medici eseguono periodicamente un’ecografia durante la gravidanza per verificare l’eventuale presenza di questa complicanza. L’ecografia mediante un dispositivo manuale posizionato sull’addome o all’interno della vagina può essere eseguita periodicamente a partire da 20-24 settimane di gravidanza. Se l’ecografia non è chiara, potrebbe essere eseguita una risonanza magnetica per immagini (RMI).
Durante il parto, si sospetta placenta accreta nei seguenti casi:
- La placenta non viene espulsa entro 30 minuti dalla nascita del bambino.
- I medici non riescono a separare la placenta dall’utero con le mani.
- I tentativi di rimozione della placenta provocano un’emorragia profusa.
Gestione e Trattamento di Placenta Accreta
Se i medici identificano una placenta accreta prima del parto, di solito si procede con un parto cesareo seguito dall’asportazione dell’utero (isterectomia cesarea). Nel periodo di gestazione in presenza di una placenta accreta, di solito attorno alle 34 settimane si programma questa procedura per prevenire una perdita di sangue potenzialmente letale che si potrebbe verificare se la placenta rimanesse in sede dopo il parto. Per questa procedura, il bambino viene dapprima partorito mediante taglio cesareo, quindi si procede all’asportazione dell’utero con tutta la placenta.
L’isterectomia cesarea deve essere eseguita da un chirurgo esperto e presso un ospedale dotato delle apparecchiature adatte per gestire le complicanze. Si tratta di una procedura che può causare complicanze, come emorragia profusa. Inoltre, se l’intervento dura molto a lungo e/o richiede un lungo riposo a letto successivamente, possono formarsi dei coaguli di sangue. I coaguli possono spostarsi nel torrente ematico e bloccare un’arteria nei polmoni (una condizione chiamata embolia polmonare).
Se per la donna è importante mantenere la possibilità di avere figli, i medici possono tentare di preservare l’utero con varie tecniche. Tuttavia, questa scelta comporta rischi maggiori di emorragia e infezione e richiede un monitoraggio estremamente attento.
Sintomi e Diagnosi della Placenta Ritenuta
I primi segnali di placenta ritenuta includono:
- Sanguinamento prolungato o persistente: Se i medici non si accorgono dei residui di placenta rimasti nell'utero, solitamente si formano delle perdite di sangue emorragiche che l'utero, incapace di contrarsi come dovrebbe, non riesce ad arrestare.
- Forti crampi o dolore uterino: Una placenta espulsa in maniera incompleta può provocare dolori.
- Secrezioni maleodoranti: Questo è un segno potenziale di infezione.
- Febbre: La febbre è un altro indicatore di possibile infezione.
Quando vi è una parziale ritenzione di placenta all’interno del corpo materno, le donne presentano generalmente sintomi il giorno successivo al parto. Questi includono la febbre, perdite vaginali atipiche, sanguinamento persistente e dolore.
La diagnosi di placenta ritenuta senza emorragia è inizialmente clinica e basata sull'osservazione temporale: il segno più evidente di tale problematica è dato dalla mancata nascita di tutta la placenta o di una parte di essa entro un'ora dal parto (o tra i 30 e i 60 minuti). Il tuo medico controllerà se c'è sanguinamento ed esaminerà il tuo addome.
L'esame obiettivo prevede una palpazione addominale da parte del medico o dell'ostetrica per valutare il fondo dell'utero. L'ecografia transaddominale o pelvica è lo strumento d'elezione e permette di visualizzare chiaramente se la placenta è ancora interamente attaccata, se è distaccata ma intrappolata, o se sono rimasti solo dei frammenti (ritenzione parziale). Gli esami del sangue possono aiutare a determinare se c'è un'infezione.
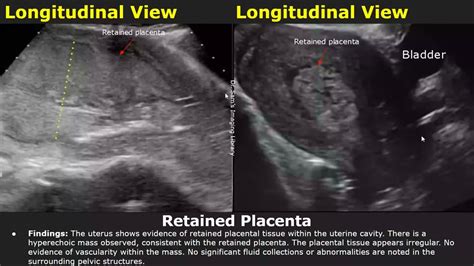
Gestione e Trattamento della Placenta Ritenuta
Nella maggior parte dei casi, la placenta ritenuta viene gestita immediatamente in ospedale dopo il parto. Il trattamento deve essere tempestivo per prevenire l'insorgenza di emorragie massive o sepsi. Quando si verifica questa condizione, il processo di secondamento può essere accelerato in modo da rimuoverla nel più breve tempo possibile, poiché se non viene trattata la madre è esposta a un rischio di infezione e di emorragia post-parto maggiori, fino al rischio di morte.
Le opzioni di trattamento per la placenta ritenuta includono:
- Secondamento spontaneo: Questo è un approccio naturale che permette al corpo della donna di espellerla naturalmente, spesso con il supporto di alcune manovre o riposizionamenti della neomamma.
- Svuotamento della vescica: Una vescica piena può impedire le contrazioni uterine e ostacolare l'espulsione.
- Somministrazione di farmaci uterotonici: L'uso di ossitocina sintetica per via endovenosa o intramuscolare è il primo passo per stimolare le contrazioni e aiutare l'utero a contrarsi ed espellere la placenta. L’ossitocina è la prima scelta tra questi farmaci.
- Rimozione manuale: Se i metodi conservativi falliscono, si procede alla rimozione manuale da parte di un operatore sanitario. Questa procedura viene solitamente eseguita in sala operatoria sotto anestesia (epidurale, spinale o generale) e può essere una manovra dolorosa, seppur necessaria.
- Revisione della cavità uterina (Dilatazione e Raschiamento - D&C): Quando nonostante queste accortezze restano comunque dei residui in utero, si passa alla revisione della cavità uterina, conosciuta col nome comune di raschiamento. Questa pratica si svolge di solito sotto anestesia locale o generale con l'aiuto di strumenti medici, praticata da un ginecologo, per rimuovere la placenta. Una volta ripulita la cavità uterina potrebbero essere necessari dei punti di sutura interni.
- Terapia con Metotrexato: Un'altra opzione è optare per una terapia con metotrexato, farmaco chemioterapico usato anche per facilitare il riassorbimento del materiale placentare residuo. Questa opzione viene considerata valutando le dimensioni del materiale placentare ritenuto, il suo grado di vascolarizzazione e la sintomatologia riportata dalla paziente.
Prevenzione: Gestione Attiva del Terzo Stadio del Travaglio (AMTSL)
Esiste la possibilità di prevenire l’evento eseguendo una serie di azioni che promuovono la completa rimozione della placenta durante il terzo stadio del parto. Questa pratica è definita Gestione Attiva del Terzo Stadio del Travaglio (AMTSL) e prevede:
- L'utilizzo di farmaci per aumentare la contrattilità dell’utero e rilasciare la placenta, tra cui l’ossitocina è la prima scelta.
- L'applicazione di una trazione controllata del cordone ombelicale dopo averlo tagliato.
- Il massaggio uterino associato alla trazione controllata.
La prognosi per la placenta ritenuta senza emorragia è generalmente eccellente, a condizione che l'intervento medico sia rapido e accurato. Tuttavia, il decorso post-operatorio richiede attenzione e un monitoraggio accurato per evitare i problemi legati a questa rara complicanza tardiva.
Complicazioni e Rischi della Placenta Ritenuta non Trattata
In caso di placenta ritenuta possono verificarsi delle complicazioni. Questa condizione, infatti, può provocare un'emorragia postpartum particolarmente intensa e pericolosa. Quando la placenta è attaccata troppo saldamente, alcuni lembi possono rimanere attaccati all'utero dopo il parto. In tal caso, l'espulsione della placenta viene rimandata ma aumentano i rischi di sanguinamento e infezione dell'utero, che possono essere potenzialmente letali. Una placenta espulsa in maniera incompleta può provocare conseguenze anche gravi per la neomamma, che va incontro a dolori, emorragie e infezioni.
I rischi della placenta ritenuta non trattata includono infezione, emorragia abbondante e potenziale danno all'utero. L'utilizzo di anestetici in caso di rimozione chirurgica della placenta può comportare ulteriori rischi, soprattutto se si prevede di allattare immediatamente dopo la nascita. È fondamentale cercare assistenza medica tempestivamente per prevenire complicanze. Non tentare di rimuovere la placenta da sola.
Possibilità di Recidiva
Sì, la placenta ritenuta può tornare anche dopo un trattamento riuscito. Questo sottolinea l'importanza di un'attenta valutazione dei fattori di rischio nelle gravidanze successive e di un monitoraggio accurato.
Il Distacco di Placenta: Una Condizione Differente
È importante distinguere la placenta ritenuta dal distacco intempestivo di placenta normalmente inserita, che rappresenta una complicazione della gravidanza che riguarda circa una donna su 100 e fa parte delle emorragie ante partum, ovvero quelle patologie che causano perdite di sangue dai genitali nel corso della seconda metà della gravidanza. Questa è una patologia ostetrica che si verifica quando la placenta si distacca prematuramente dalla sua sede d’impianto (l’utero) durante la gravidanza, prima della nascita del bambino.
La placenta è un organo di scambio fondamentale per la gravidanza perché fa da tramite tra la circolazione sanguigna della donna e quella del bambino, dà nutrimento al feto e garantisce il suo benessere nei mesi di gestazione. La funzione primaria della placenta è quella di garantire lo scambio metabolico e gassoso (ossigeno e anidride carbonica) tra il sangue del feto e quello della mamma attraverso il cordone ombelicale.
Cause e Sintomi del Distacco di Placenta
Non sempre è possibile individuare in modo specifico la causa di un distacco di placenta, esistono però dei fattori di rischio e delle condizioni particolari predisponenti.
Come riconoscere un distacco di placenta? I sintomi nella maggior parte dei casi sono abbastanza caratteristici, ma non sempre avvengono contemporaneamente e sono evidenti o specifici fin dall’esordio.
- Perdite di sangue: Sono il primo campanello d’allarme, anche se non sempre indicano un distacco di placenta o hanno un significato patologico. Le perdite di sangue in gravidanza non vanno comunque mai sottovalutate.
- Dolore e contrazioni: Il dolore può essere acuto o ingravescente, continuo o intermittente, a livello dell’addome o in regione lombare.
- Nausea e vomito.
Le complicanze più gravi sono legate alla perdita di sangue causata dal distacco, con conseguente emorragia, possibile shock, problemi alla coagulazione e renali per la mamma e sofferenza o nascita prematura per il feto. La gravità del distacco di placenta dipende, in modo principale, dalla sua classificazione, che rispecchia a sua volta l’entità e la localizzazione del distacco.
Gestione e Prevenzione del Distacco di Placenta
L’inizio del distacco di placenta è spesso inaspettato, improvviso e intenso e richiede un trattamento immediato. Una volta avvenuto, non può purtroppo essere risolto definitivamente tornando alla condizione precedente. La paziente che ha avuto un distacco di placenta grave deve essere sempre stabilizzata, e ciò può richiedere un’eventuale trasfusione e la somministrazione di liquidi endovena per ripristinare il volume di sangue a seguito delle perdite.
Nel caso si verificassero sintomi, una visita e un'ecografia tempestive saranno indispensabili per fare una diagnosi e prevenire situazioni di emergenza più gravi.C’è qualcosa che si può fare per prevenire il distacco di placenta? L’unica risposta è quella di adottare il più possibile uno stile di vita sano, limitando quelli che sono alcuni dei fattori predisponenti: non abusare di farmaci, non fare uso di droghe ed evitare il fumo di sigaretta per tutta la gravidanza, monitorare la pressione sanguigna secondo le indicazioni della propria ostetrica o del proprio ginecologo, informarsi per saper riconoscere i segnali di eventuali infezioni vaginali o urinarie.
Si può parlare di vero e proprio distacco di placenta nel primo trimestre? In letteratura questa patologia caratterizza la seconda metà della gravidanza (in genere dopo la 20^ settimana di gestazione) ma ciò non significa che la placenta non possa subire modificazioni e presentare aree di distacco anche prima di quell’epoca. Si parla quindi di “distacco amniocoriale”, lo scollamento dei due tessuti che formano la placenta (ovvero il sacco amniotico e il sacco coriale) o di lieve distacco della placenta che può dare origine a un piccolo ematoma visibile ecograficamente o causare piccole perdite di sangue e piccole contrazioni nelle prime settimane della gravidanza.
What Is Retained Placenta And How Does It Cause Postpartum Hemorrhage? - The Health Brief
Errori Medici e Implicazioni Legali nella Gestione della Placenta Ritenuta
La placenta ritenuta è un'eventualità rara che colpisce pochissime mamme e non deve preoccupare: ostetriche e ginecologi sono in grado di valutare lo stato della placenta durante il secondamento e intervenire subito senza complicazioni. Tuttavia, per i professionisti sanitari, quali medici ed ostetriche, la priorità è quella di assicurarsi che tutta la placenta sia fuoriuscita durante il secondamento.
Esistono però degli errori medici che possono verificarsi durante questo momento, tra cui:
- Fallimento del secondamento completo della placenta per mancanza di conoscenza tecnica ed esperienza.
- Mancanza di controllo dell’integrità della placenta al termine del parto spontaneo o del taglio cesareo.
- Ritardo o negligenza nella prescrizione di farmaci (come Ossitocina) per permettere la contrazione dell’utero.
- Ritardo o fallimento nel riconoscere i sintomi materni quali sanguinamento ed infezione.
- Mancata prescrizione di antibiotici per la madre.
- Ritardo o negligenza nel fare diagnosi di placenta ritenuta attraverso l’utilizzo dell’ecografia.
La mancata o ritardata diagnosi e gestione di una placenta ritenuta può portare a gravi complicanze per la madre, inclusi emorragia post-parto severa, infezioni e, nei casi più estremi, al decesso. La morte costituisce la lesione maggiore del bene giuridico della vita. In questi casi, anche i familiari del paziente vittima di malasanità potrebbero avere diritto al risarcimento, in particolare il marito (il convivente more uxorio o il partner convivente) i genitori, il figlio o la figlia, i fratelli o le sorelle o gli eredi.
In caso di placenta ritenuta è fondamentale verificare tutte le metodiche scelte dal ginecologo o dall’ostetrica. Un passaggio fondamentale se ci si trova davanti ad un caso di malasanità. Un medico legale, anche coadiuvato da uno specialista e da un avvocato, può capire se vi sia stato un errore nella diagnosi, nell’esecuzione del trattamento sanitario o nello svolgimento della terapia e, di conseguenza, se c’è responsabilità del medico, dell’equipe o dell’Ospedale (siano anche una Casa di cura o una Clinica). Gli avvocati di Dannidaparto.legal hanno un'esperienza pluriennale in casi di danni occorsi al neonato e alla madre a causa errori medici e possono fornire assistenza legale per ottenere il risarcimento dei danni.
Ogni terapia va individualizzata e monitorata in ciascuna paziente dal medico specialista esperto nel campo.