Il ciclo mestruale rappresenta l'orologio biologico della salute riproduttiva femminile, un sistema complesso regolato da interazioni ormonali precise tra l'ipotalamo, l'ipofisi e le ovaie. Al centro di questo meccanismo si trova l'ovulazione, il rilascio di un ovulo maturo destinato alla possibile fecondazione. Quando questo processo non avviene, o quando l'ovulo viene rilasciato ma non incontra lo spermatozoo, il corpo femminile attua una serie di risposte fisiologiche destinate a resettare il sistema per il ciclo successivo. Comprendere cosa accade in caso di ovulo non fecondato o di assenza di ovulazione è fondamentale per chiunque cerchi di approfondire la propria fertilità.
Il destino dell'ovulo nel ciclo naturale
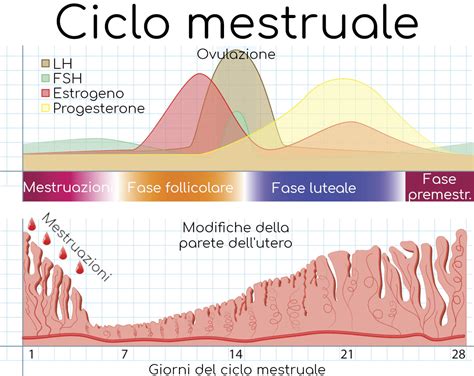
In un ciclo mestruale standard, che dura mediamente tra i 24 e i 38 giorni, l'ovulazione avviene solitamente a metà percorso, intorno al 14° giorno. Dopo la liberazione dal follicolo di Graaf, l'ovulo intraprende un viaggio attraverso le tube di Falloppio. La sua finestra di vitalità è estremamente limitata: se non fecondato, l'ovulo va incontro a un rapido disfacimento entro 24-36 ore dalla sua espulsione.
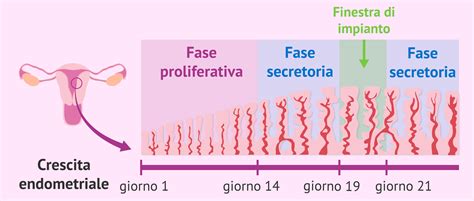
Mentre l'ovulo transita, l'utero, sotto l'influenza del progesterone prodotto dal corpo luteo, ispessisce il suo rivestimento, l'endometrio, preparandosi ad accogliere un potenziale embrione. Se la fecondazione non avviene, il corpo luteo - la struttura ghiandolare che si forma dal follicolo svuotato - degenera. Questa involuzione porta a un crollo dei livelli di progesterone ed estrogeni, che segnala all'endometrio di sfaldarsi, dando inizio al flusso mestruale.
L'anovulazione: quando il rilascio dell'ovulo manca
L'anovulazione è l'assenza di ovulazione, una condizione che impedisce il concepimento poiché manca il gamete femminile necessario alla formazione dell'embrione. Non è raro che si verifichino occasionalmente cicli anovulatori, ma quando la condizione persiste, diventa un indicatore di infertilità. Esistono casi in cui è possibile avere mestruazioni senza ovulare: ciò accade perché l'endometrio si stacca a causa di squilibri ormonali, mimando un ciclo mestruale normale pur in assenza di un ovulo rilasciato.
Le cause dell'anovulazione sono molteplici e spesso multifattoriali:
- Squilibri endocrini: Livelli alterati di FSH, LH, estrogeni o progesterone.
- Sindrome dell'Ovaio Policistico (PCOS): Una delle cause più comuni di problemi di ovulazione cronici, spesso associata a cicli irregolari, resistenza insulinica e alterazioni metaboliche.
- Stile di vita: Lo stress cronico può inibire la produzione degli ormoni necessari, mentre condizioni di forte sottopeso o sovrappeso alterano drasticamente il delicato equilibrio ormonale.
- Patologie sistemiche: Disfunzioni tiroidee (ipotiroidismo o ipertiroidismo), diabete o iperprolattinemia possono influenzare la corretta segnalazione cerebrale verso le ovaie.

Diagnosi e monitoraggio della fertilità
Determinare se si sta verificando un'ovulazione è il primo passo per diagnosticare problemi di fertilità. Le donne possono monitorare i segnali del proprio corpo in vari modi:
- Metodi domestici: La misurazione della temperatura corporea basale (che aumenta leggermente dopo l'ovulazione) o l'uso di kit predittivi dell'ovulazione, che rilevano il picco di LH nelle urine 24-36 ore prima del rilascio dell'ovulo. Alcuni kit avanzati misurano anche i derivati degli estrogeni per identificare una finestra fertile più ampia.
- Valutazione clinica: L'ecografia transvaginale permette di osservare la maturazione dei follicoli, mentre esami del sangue mirati a dosare il progesterone (tra il 21° e il 23° giorno del ciclo) confermano l'avvenuta ovulazione.
È importante ricordare che, sebbene esistano diverse metodologie per monitorare il ciclo, queste non sono sempre precise al 100%. Un consulto specialistico presso centri di riferimento, come Equipo Juana Crespo, garantisce un iter diagnostico completo, capace di indagare anche le possibili cause sottostanti come la scarsa qualità ovocitaria o fattori legati al partner maschile.
Strategie terapeutiche e riproduzione assistita
Quando il concepimento naturale non avviene, la medicina della riproduzione offre diverse soluzioni. Il trattamento dipende sempre dalla causa specifica identificata.
Induzione dell'ovulazione
Per le donne con anovulazione, si possono utilizzare farmaci specifici per stimolare la maturazione follicolare:
- Letrozolo: Spesso preferito come prima linea, specialmente in pazienti con PCOS. Agisce come inibitore dell'aromatasi.
- Clomifene: Utilizzato per indurre l'ovulazione in cicli programmati, con un monitoraggio attento per evitare la sindrome da iperstimolazione ovarica.
- Gonadotropine: Iniezioni di FSH e LH che vengono riservate ai casi in cui i farmaci orali non sono sufficienti. Richiedono un controllo ecografico stretto per garantire la maturazione dei follicoli senza rischi eccessivi.
Ovaleap® 900 UI: preparazione e somministrazione del farmaco. Instituto Bernabeu
Fecondazione in Vitro (FIV) e ICSI
Nei casi in cui l'anovulazione è severa o non risponde alla stimolazione, la Fecondazione in Vitro (FIV) rappresenta una tecnica efficace. Gli ovuli vengono prelevati direttamente dalle ovaie e fecondati in laboratorio. Nel caso di problemi di qualità del seme, si ricorre alla ICSI (Iniezione Intracitoplasmatica dello Spermatozoo), che prevede l'inserimento diretto del gamete maschile nell'ovulo.
È fondamentale sottolineare che il successo di queste tecniche risiede in una stimolazione altamente personalizzata. Presso centri specializzati, si analizzano le dinamiche individuali - dalla riserva ovarica all'ambiente uterino - per massimizzare le probabilità di successo con il minor numero di trasferimenti possibile.
Maternità condivisa e donazione
Quando gli ovuli propri non sono utilizzabili, la donazione di ovociti permette alle donne di portare avanti una gravidanza. Con la "maternità condivisa", entrambe le donne della coppia diventano parte integrante del processo, vivendo l'esperienza della maternità biologica in modo unico e condiviso.
La gestione dell'ambiente uterino e l'impianto
Anche quando la fecondazione avviene, il successo finale dipende dall'impianto. Il trasferimento embrionale è la fase più delicata di tutto il percorso di riproduzione assistita. Preparare e condizionare l'utero, talvolta attraverso trattamenti chirurgici o protocolli personalizzati (come l'utilizzo di plasma ricco di fattori di crescita), è essenziale per superare le problematiche legate ai fallimenti d'impianto o agli aborti ricorrenti.
La complessità del sistema riproduttivo richiede un approccio olistico: non basta focalizzarsi sull'ovulo. La diagnosi accurata della disfunzione (inclusa quella del fattore maschile, responsabile di una quota significativa di casi di infertilità) permette di creare una strategia su misura che accompagna la paziente dalla diagnosi fino alla gravidanza sana.
Oltre il mito: la realtà dell'infertilità
Esiste una falsa credenza secondo cui, finché una donna ha il ciclo mestruale, è sempre fertile. La realtà clinica dimostra che l'infertilità può sussistere anche con flussi regolari, se questi sono cicli anovulatori. La confusione spesso nasce da terminologie tecniche poco chiare. È essenziale distinguere tra la semplice presenza di sanguinamento (fase di sfaldamento dell'endometrio) e l'ovulazione vera e propria.
La gestione moderna della fertilità non vede l'anovulazione come una condizione definitiva. Grazie alla combinazione di indagini endocrinologiche, tecniche di riproduzione assistita all'avanguardia e una profonda comprensione della genetica e dell'epigenetica, le possibilità di superare le barriere biologiche sono oggi più concrete che mai. L'importante è affidarsi a un iter diagnostico che non si limiti alla superficie, ma che vada a ricercare la causa profonda di ogni disfunzione, trattandola con la precisione che il miracolo della vita richiede.