L'ovocita, o cellula uovo, è la cellula riproduttiva femminile, un elemento fondamentale e di straordinaria complessità nel processo di creazione della vita umana. Spesso, durante le consulenze per l’infertilità, si riscontra una certa confusione tra il termine ovocita ed embrione, e una conoscenza non sempre approfondita riguardo al primo. Comprendere come avvengono il suo sviluppo e la successiva trasformazione è essenziale, non solo dal punto di vista della curiosità biologica, ma anche per affrontare con consapevolezza alcuni temi legati all’infertilità e specifiche tecniche di riproduzione assistita. Questa cellula preziosa è l’origine di un embrione e quindi di una nuova vita, caratterizzata da un sofisticato processo di maturazione, seguito da quello della fecondazione da parte di uno spermatozoo.
La Natura e le Dimensioni della Cellula Uovo
L'ovulo o cellula uovo è il gamete femminile generato dal sistema riproduttivo femminile. Analogamente allo spermatozoo che rappresenta la cellula riproduttiva maschile, per la donna la cellula uovo o ovocita rappresenta la cellula riproduttiva femminile. La cellula uovo tipicamente non è capace di compiere movimenti attivi ed è, rispetto al gamete maschile, una cellula di grandi dimensioni, ricca di nutrienti. L'ovulo è la cellula più voluminosa prodotta dal corpo umano, formandosi per meiosi nelle ovaie nel processo chiamato ovogenesi.
L'ovulo ha un diametro di circa 150 micron, rendendolo una cellula di notevoli dimensioni, ed è una cellula aploide perché possiede un corredo cromosomico dimezzato rispetto alle altre cellule del corpo, costituito cioè da 23 cromosomi. Il suo cromosoma sessuale è sempre X. Avvenuta la fecondazione, la cellula diventa diploide ed assume il cromosoma sessuale portato dallo spermatozoo, che può essere X o Y, portando, rispettivamente, alla crescita di un individuo di sesso femminile o maschile. Questa prima cellula segna l'inizio della prima fase della crescita di un essere umano, totalmente dipendente dalla madre.
Nel 1600, l'esistenza di cellule uovo in animali non mammiferi era un fatto ampiamente comprovato, ma per i mammiferi non era stata ancora ipotizzata una spiegazione simile. Oggi, la nostra comprensione si è notevolmente evoluta, svelando i dettagli di questo gamete femminile.
Il Lungo Viaggio: Oogenesi e Follicologenesi
La maturazione di un ovocita è un processo lungo, complesso ed articolato che inizia durante lo sviluppo embrionale e prosegue per tutta la vita fertile della donna. Può essere suddivisa in diverse fasi fondamentali. Durante la vita intrauterina, prima della nascita, gli ovociti si formano da cellule primitive germinali, chiamate oogoni, nel periodo che va dal secondo al settimo mese di gravidanza. Questo processo avviene in due piccoli organi chiamati ovaie, posizionate a ciascun lato dell’utero.
Gli oogoni sono cellule a rapida moltiplicazione che danno origine agli ovociti primari. Questi ultimi sono ovociti piccoli, contenuti in piccole cavità chiamate follicoli primordiali, circondati da un sottile strato di cellule piatte. Gli oogoni completano il primo stadio della meiosi (profase I) prima del quinto mese di sviluppo embrionale, e gli ovociti primari si fermeranno ad uno stadio iniziale detto di meiosi, che termina alla pubertà.
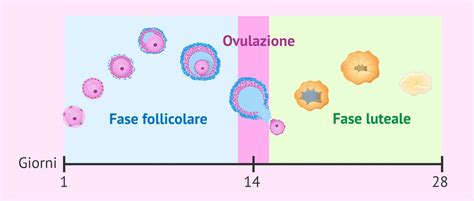
Con l’inizio della pubertà e del ciclo mestruale, alcuni ovociti primari riprendono la meiosi. Gli ovociti contenuti nell’ovaio non si attivano tutti insieme, ma dalla pubertà ogni mese ne vengono reclutati 15-20 che dallo stadio quiescente in cui si trovano evolvono verso stadi più avanzati, diventando in sequenza ovociti primari, secondari e poi terziari. Soltanto uno, tuttavia, è destinato a maturare, realizzando il fenomeno dell’ovulazione.
Nel suo percorso di crescita, l’ovocita è contenuto nel follicolo, una piccola cavità circondata da cellule (cellule della teca e della granulosa) che lo supportano attivamente e che producono gli ormoni femminili estradiolo e progesterone. Questi ormoni sono responsabili della regolazione del ciclo mestruale e della preparazione dell’utero per l’impianto dell’embrione.
Le fasi di sviluppo del follicolo e dell'ovocita interno sono distinte:
- Ovocita primario: è circondato da uno strato chiamato zona pellucida e da uno strato di cellule cuboidali.
- Ovocita terziario (o antrale): si tratta di un ovocita secondario in cui è comparsa una cavità contenente liquido che si chiama antro; ecco perché questi ovociti si chiamano anche antrali. Le dimensioni di questi vanno da 1 mm a 20 mm (quello ovulatorio).
Un ovocita secondario, nello stadio di maturità "completo", è rilasciato, durante l'ovulazione, ogni mese, nella corrispettiva tuba di Falloppio. È importante sapere che è possibile controllare l’ovulazione attraverso esami sia ormonali che ecografici. Attraverso l’ecografia si valuta la maturazione del follicolo, che è quella piccola struttura che contiene l’ovocita, e attraverso i dosaggi ormonali la sua funzionalità.
La Struttura dell'Ovocita: Una Fortezza in Strati
L’ovocita è presente all’interno delle ovaie assieme a tanti altri ovociti, con un numero fisso sin dalla nascita della bambina, determinando la cosiddetta riserva ovarica, ossia il numero di ovociti che la donna potrà utilizzare durante la sua vita come chance per diventare madre. La struttura dell'ovocita è una meraviglia biologica, complessa e stratificata, spesso paragonata a una cipolla per i suoi molteplici strati esterni. Questi strati fungono da selezione per lo spermatozoo, testandone “la caparbietà”.
Lo strato più esterno, costituito da strati di cellule definite cellule del cumulo, è prelevato dal follicolo ovarico che conteneva l’ovocita stesso, come un vero e proprio sacchetto. Questo strato deriva dal fluido follicolare e come tale svolge la stessa funzione di nutrimento per l'ovocita.
La zona pellucida è il “rivestimento o il guscio” ricco di acidi grassi, conosciuti come lipidi e fosfolipidi, consentendo il passaggio di nutrienti come glucosio o ATP all’esterno e all’interno dell’ovocita. Con l’età, la zona pellucida diventa molto più rigida, rendendo più difficile la penetrazione dello spermatozoo e la fecondazione dell’ovocita stesso.
Se la zona pellucida è il “guscio” dell’uovo, lo strato più interno, nella sua consistenza, è gelatinoso proprio come il “tuorlo di un uovo”, costituito principalmente di acqua e sale. Questo è il citoplasma. Le cellule del cumulo prendono lo zucchero sotto forma di glucosio e lo convertono in energia o ATP prima dell’ovulazione, diffondendolo negli strati più esterni. Dopo l’ovulazione, invece, superato il momento critico e più dispendioso dal punto di vista energetico, ossia la fecondazione con lo spermatozoo, il glucosio è convertito nella forma intermedia: il piruvato, che poi sarà trasferito negli strati sottostanti per formare ATP. La maturazione dell’ovocita richiede circa 85 giorni, quasi 3 mesi, in cui l’alimentazione diventa fondamentale per fornire i nutrienti che diventeranno parte di questi strati che circondano la preziosa “pietra filosofale”, ossia il corredo genetico o DNA.
Lo strato più interno dell’ovocita contiene l’informazione genetica proveniente dalla donna. Ci sono 23 cromosomi (l’embrione dopo la fecondazione avrà 46 cromosomi, 23 femminili e 23 maschili, provenienti dallo spermatozoo) contenenti l’informazione genetica (DNA) o il foglietto illustrativo che aiuterà a determinare l’aspetto fisico del bambino/a, dai capelli alla forma del piede, e anche il suo carattere. Tuttavia, le informazioni contenute in questo foglietto illustrativo necessitano di un interruttore di accensione e di spegnimento mediante un meccanismo chiamato metilazione, ossia l’aggiunta di gruppi metili, che permettono di far esprimere il risultato finale contenuto in quel gene. L’ambiente in cui viviamo, compresa la nostra alimentazione, influisce su questo processo, determinando il momento in cui i geni saranno attivati o spenti.
Dal Rilascio alla Fecondazione: L'Incontro Essenziale
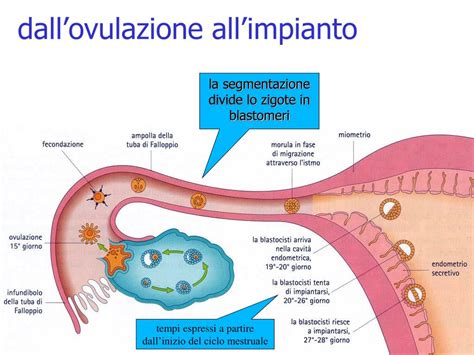
L'ovulazione è il processo in cui l’ovocita maturo viene rilasciato dall’ovaio e si sposta nelle tube di Falloppio, dove può essere fecondato. Un ovocita secondario, nello stadio di maturità "completo", è rilasciato, durante l'ovulazione, ogni mese, nella corrispettiva tuba di Falloppio. L'ovulazione coincide generalmente con il mezzo del ciclo, e cioè 14 giorni dopo l'inizio dell'ultima mestruazione. Tuttavia, mentre il tempo che intercorre tra l'inizio dell'ovulazione e l'inizio della successiva mestruazione è pressoché costante (14 giorni perché gli eventi ormonali si controllano strettamente a cascata), il tempo necessario per portare l'ovulo a completo sviluppo e rilascio è molto variabile.
Dopo l'ovulazione, la cellula uovo viene prontamente catturata dalle fimbrie della tuba ed incanalata al suo interno. In linea di massima, gli ovuli sono prodotti alternativamente da ciascuna delle due ovaie. La maturazione in contemporanea di due o più ovociti è rara, ma comunque possibile. Se fecondati, questi ovuli possono dare luogo a due o più embrioni.
L’ovocita può avviare il suo processo di trasformazione in embrione solo se è fecondato da uno spermatozoo. L'ovocita ha una vita massima di 12-24 ore, mentre gli spermatozoi sopravvivono all'interno delle tube per 2-4 giorni. Nella tuba può avvenire la fecondazione dell'ovocita da parte dello spermatozoo, per originare lo zigote. Affinché la fecondazione abbia luogo, è necessario che uno spermatozoo penetri all'interno della cellula uovo. Si tratta di un evento delicato, dal momento che l'ovocita è protetto da alcune cellule (che costituiscono la cosiddetta corona raggiata) e membrane, come la zona pellucida, che si oppongono al loro ingresso. Per gli spermatozoi si tratta dunque di una vera e propria corsa ad ostacoli: solo il primo che riuscirà a raggiungere l'ovulo e a penetrarlo - grazie al rilascio di appositi enzimi - avrà l'onore di fecondarlo.
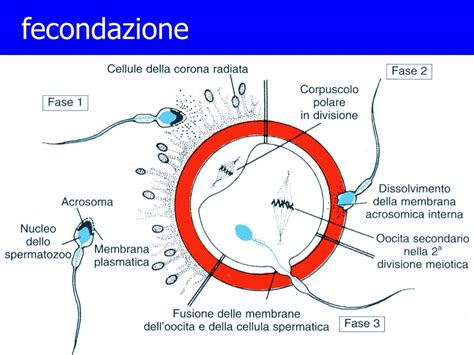
L’unione dei due gameti avviene solitamente nelle tube di Falloppio. In tale contesto, l’ovocita completa il suo sviluppo con una divisione cellulare, dando origine ad uno zigote. Questi, a sua volta, continua il suo sviluppo, formando in pochi giorni un embrione multicellulare, con cellule differenziate, destinate a diventare tessuti ed organi del feto e poi del bambino. Se la cellula uovo non viene fecondata, entro una decina di giorni il corpo luteo cessa la produzione endocrina e regredisce, formando una piccolissima cicatrice sulla superficie ovarica (corpo albicante).
La Riserva Ovarica e l'Impatto dell'Età sulla Fertilità
Una cosa importante da sapere è che ogni donna nasce con un numero specifico, predeterminato, di ovociti. Alla nascita, nelle ovaie sono presenti circa 1-2 milioni di cellule ovocitarie, che all’inizio della pubertà sono già fortemente diminuite, fino a un numero di 300.000-500.000. Fino alla pubertà, i follicoli rimangono quiescenti e in gran parte addirittura degenerano, un processo noto come atresia follicolare.
Ogni mese, durante il ciclo mestruale, se ne perderanno altri. Nell’arco della durata della vita fertile della donna, solo circa 400-500 ovociti matureranno e saranno rilasciati con l’ovulazione, pronti per il concepimento; gli altri andranno incontro a un processo di degenerazione ed eliminazione fisiologica da parte dell’organismo. Ciò significa che nel tempo queste cellule andranno a diminuire di numero, oltre che di qualità. Quando il loro numero sarà pari a zero, la donna non sarà più fertile, avrà cioè raggiunto quella che comunemente viene definita “menopausa”.
Nel corso della vita si assiste a un calo importante del numero degli ovociti: da una stima effettuata da Wallace e Kelsey, alla nascita da un milione di ovociti si contano circa dai 10.000 ai 100.000 a 30 anni, circa 1.000 e 10.000 a 40 anni e meno di 1.000 verso la menopausa.
Nella nostra società, si tende a posticipare la programmazione della gravidanza dopo i 35 anni. Questo rende più difficoltoso realizzare il sogno di avere un bambino, perché si assiste, oltre al calo del numero degli ovociti, anche alla riduzione della qualità sia degli ovuli che degli spermatozoi per effetto dell’invecchiamento, con conseguente maggiore difficoltà ad ottenere la gravidanza. Gli ovociti, come è facile intuire, sono essenziali nella riproduzione umana, non solo perché rappresentano e contengono la metà del patrimonio genetico necessario per la formazione di un nuovo individuo, ma anche perché sono loro, una volta fecondati dallo spermatozoo, a trasformarsi in una cellula zigote e successivamente in un embrione.
Oltre la Natura: Tecniche di Riproduzione Assistita e Nuove Frontiere
Nel contesto della fecondazione assistita, una serie di tecniche mediche, più o meno complesse, vengono impiegate per aiutare le coppie a concepire, laddove non riescano in modo naturale. La maggior parte di queste procedure si basa sulla stimolazione ovarica per produrre un numero maggiore di ovociti in ogni singolo ciclo. In alcuni casi, gli ovociti vengono prelevati e fecondati in laboratorio per essere poi trasferiti in utero dopo lo sviluppo dell’embrione.
Le principali tecniche includono:
- Fecondazione in vitro (FIVET): gli ovociti vengono prelevati e inseriti in una provetta insieme ai gameti maschili. Si attende alla fecondazione senza intervenire: è un processo naturale che avviene fuori dall’organismo della donna.
- Iniezione intracitoplasmatica di spermatozoo (ICSI): un singolo spermatozoo viene iniettato direttamente nell’ovocita per favorire la fecondazione.
- Crioconservazione degli ovociti: è una pratica che permette alle donne di conservare i propri gameti, nell’eventualità del desiderio di una gravidanza futura. Questa procedura si può attuare dopo stimolazione ovarica e prelievo. Tale procedura è particolarmente utile e preziosa per chi si sottopone a trattamenti medici che possono compromettere la fertilità, come la chemioterapia, oppure per motivi personali o professionali legati alla scelta di posticipare la maternità. Una volta scongelati, gli ovociti possono essere fecondati in laboratorio tramite FIV o ICSI.
Quando si hanno difficoltà a concepire un bambino in modo naturale e si opta per un percorso di fecondazione assistita, oppure si desidera crioconservare gli ovociti, è sempre importante rivolgersi a un centro per la fertilità altamente specializzato e riconosciuto dal Ministero della Salute. Un fiore all’occhiello della medicina riproduttiva è la clinica Raprui, punto di riferimento prezioso in tutta Italia, per ciò che riguarda le tecniche di PMA.

COME SI FA LA FECONDAZIONE ASSISTITA: LE SUE FASI, COME LE FA IL PROF CLAUDIO MANNA A BIOFERTILITY
La Maturazione In Vitro degli Ovociti: Una Rivoluzione Potenziale
Un risultato potenzialmente molto importante è stato ottenuto da Evelyn Telfer, esperta di biologia riproduttiva dell'Università di Edimburgo (Scozia). Per la prima volta, dopo tre decenni di ricerche, l'intero ciclo di maturazione delle cellule sessuali femminili è stato completato in vitro, fino a raggiungere uno stadio adatto alla fecondazione. Questo rappresenta un passo significativo, in quanto la maturazione di ovociti in laboratorio era già stata tentata con successo nei topi, e aveva dato origine a gravidanze normali.
I passaggi chiave di questa ricerca hanno incluso il prelievo di campioni di tessuto ovarico da 10 donne di età compresa tra i 25 e i 39 anni. Successivamente, sono stati isolati 87 follicoli ovarici, le minuscole "sacche" entro le quali maturano i precursori delle cellule uovo. I ricercatori li hanno lasciati sviluppare in diversi cocktail di nutrienti, seguendo quattro fasi di crescita dai primissimi stadi fino alla maturità. Soltanto 9 cellule hanno raggiunto la maturità piena, sono state cioè capaci di dimezzare il loro corredo cromosomico in modo da essere pronte per un eventuale incontro con uno spermatozoo. Nello studio, l'incontro con lo spermatozoo non è avvenuto. Le varie fasi di crescita degli ovociti nei diversi terreni di coltura mostrano che nella prima sono ancora immature, mentre nella terza si trovano in una fase avanzata dello sviluppo.
Questo progresso è particolarmente promettente per le donne che rischiano di perdere prematuramente la propria fertilità, per esempio perché sottoposte a trattamenti di chemioterapia o radioterapia. Attualmente, per le ragazze che seguono terapie oncologiche prima di aver raggiunto la pubertà - quella fase dello sviluppo a partire dalla quale, ogni mese, la rottura del follicolo libera una cellula uovo matura - l'unica via per lasciare aperta la possibilità di una futura gravidanza è l'asportazione e il successivo autotrapianto di tessuto ovarico. La nuova tecnica permetterebbe invece di far crescere ovociti in laboratorio e utilizzarli per la procreazione assistita.
Tuttavia, non è ancora chiaro se le cellule uovo risultanti, maturate in soli 22 giorni (contro i 5 mesi canonici impiegati nel corpo femminile), siano potenzialmente capaci di dare origine a un embrione sano, dopo l'incontro con uno spermatozoo. La tecnica, che deve ancora essere perfezionata, impiegherà molti anni prima di trovare applicazioni cliniche, ma le sue prospettive future sono notevoli, aprendo nuove domande e stimolando ulteriori ricerche nel campo della biologia riproduttiva.