La sindrome dell'ovaio policistico, o micro-policistico, come sarebbe più corretto dire, è considerata l'alterazione endocrina più comune tra le donne e le ragazze in età fertile. Questa condizione colpisce milioni di donne nel mondo e può influenzare in modo significativo la regolarità del ciclo mestruale, la fertilità e il benessere nella vita di tutti i giorni. La sindrome dell’ovaio policistico (SOP) è, infatti, una delle condizioni endocrine, riproduttive e metaboliche più comuni ed eterogenee. La sua prevalenza varia dal 4 al 21% in tutto il mondo - a seconda dei criteri utilizzati - ed è la principale causa di infertilità dovuta alla mancata ovulazione. Non si tratta, quindi, di un fenomeno raro, eppure spesso resta poco conosciuta e complessa da diagnosticare. La PCOS riflette un funzionamento alterato dell’ovaio, che può tradursi in una produzione di ormoni irregolare o eccessiva. È un disturbo di tipo metabolico ormonale che colpisce le donne in età fertile.
Origini e Riconoscimento Storico della Sindrome dell'Ovaio Policistico
Per comprendere appieno la sindrome dell'ovaio policistico, è utile analizzarne l'etimologia e il percorso storico che ha portato alla sua identificazione. “La parola “sindrome” deriva dal greco antico ed è costituita da due termini: syn, che significa “insieme”, e dròmos, che vuol dire “corsa””, premette il professor Ricci, evidenziando come questo vocabolo si usi per indicare, quindi, una condizione provocata dalla concorrenza di diversi fattori e che è accompagnata da alcuni sintomi caratteristici, che possono essere presenti tutti insieme oppure solo in parte. Questa definizione sottolinea la natura multifattoriale e la variabilità sintomatologica della SOP.
La sindrome è stata identificata nel 1935 da due ginecologi americani, Stein e Leventhal, ai quali viene spesso attribuita la scoperta moderna della patologia. Tuttavia, il primo ad averne parlato è stato il toscano Antonio Vallisneri che divenne professore di medicina a Padova nel 1700. Nel 1721, in un testo ancora presente nella biblioteca dell'ateneo patavino, egli raccontava di una contadina in sovrappeso che non riusciva ad avere bambini e deceduta dopo essere caduta da un albero, nelle cui ovaie furono trovate delle piccole cisti. Si tratta insomma di una condizione che si conosce da molto tempo, mostrando come le sue manifestazioni fossero già osservate secoli fa, sebbene non fossero state ancora comprese nella loro complessità.

Il Complesso Quadro dei Sintomi della Sindrome dell'Ovaio Policistico
Com'è tipico delle sindromi, anche quella dell'ovaio policistico è associata a manifestazioni e cause molto diverse, rendendo la diagnosi e il trattamento un percorso individualizzato per ogni donna. I sintomi di ovaio policistico spesso si presentano durante l’adolescenza, ma talvolta possono comparire anche più tardi, intorno ai 20 anni.
1. Irregolarità del Ciclo Mestruale e Disturbi dell'Ovulazione:Uno dei sintomi più frequenti e distintivi della PCOS è l’irregolarità del ciclo mestruale. Questo accade perché spesso non avviene l’ovulazione, oppure succede in modo imprevedibile. La sindrome dell’ovaio policistico (PCOS) è un disturbo ormonale che influisce sul funzionamento delle ovaie e altera profondamente il ciclo mestruale. È una delle cause più frequenti di irregolarità, perché spesso impedisce l’ovulazione. Questo squilibrio può causare cicli molto lunghi, assenza di ovulazione, o cicli molto distanti tra loro. Alcune donne hanno mestruazioni molto distanti tra loro, altre soffrono di amenorrea (assenza di mestruazioni per diversi mesi), mentre altre ancora hanno perdite prolungate o irregolari. Se questa situazione persiste, può avere effetti anche sulla salute generale. In particolare, la mancanza di progesterone ed estrogeni può ridurre la densità ossea nel tempo. Quando le mestruazioni arrivano dopo un lungo periodo di assenza, possono essere molto abbondanti e durare diversi giorni. Senza ovulazione, infatti, l’endometrio continua a crescere sotto l’effetto degli estrogeni, ma senza il ruolo regolatore del progesterone, portando a uno sfaldamento più abbondante. “I cicli mestruali irregolari non sono affatto insoliti nelle adolescenti fino a due o tre anni dopo il menarca, ovvero la prima mestruazione”, continua il professor Ricci, sottolineando che “tra i 13 e i 14 anni d'età il ciclo mestruale può avvenire anche ogni 3, 4, o addirittura 5 o 6 mesi.” Questa osservazione è cruciale per distinguere le normali fluttuazioni adolescenziali dalla SOP, che richiede un’analisi più approfondita.
2. Eccesso di Ormoni Maschili (Androgeni):La sindrome dell’ovaio policistico è una condizione che altera l’equilibrio ormonale femminile, in particolare la produzione di estrogeni e progesterone, due ormoni fondamentali per il corretto funzionamento del ciclo. Negli organismi affetti, le ovaie producono una quantità eccessiva di androgeni, impedendo così ai follicoli di maturare correttamente. Sono tutte condizioni originate da un eccesso di ormoni maschili. Questo squilibrio ormonale può manifestarsi attraverso vari sintomi:
- Irsutismo: La presenza di peli più grossi e ispidi in zone che di solito ne sono prive può essere una manifestazione di questa sindrome. Si tratta di un eccesso di peli sul viso (come la cosiddetta "barba da ovaio policistico") o sul corpo.
- Acne e Pelle Grassa (Seoborrea): Anche l'acne e la pelle grassa (o seborrea) sono sintomi comuni. L'acne è generalmente caratterizzata da brufoli su mento, guance, collo, schiena e busto.
- Perdita di capelli: Talvolta, l'eccesso di androgeni può anche portare a una perdita di capelli, spesso con un pattern di diradamento simile a quello maschile.
3. Alterazioni Metaboliche e Aumento di Peso:La PCOS non si limita solo ai problemi mestruali, ma può influire anche sulla fertilità, provocare aumento di peso, pilosità eccessiva e squilibri metabolici. In molte donne con PCOS, le cellule non rispondono bene all’insulina, costringendo l’organismo a produrne di più. La resistenza all’insulina spiega anche perché alcune donne con PCOS tendono ad aumentare di peso più facilmente. Un aumento di peso non giustificato oppure la difficoltà a perdere peso sono segni comuni. “Questo dipende dalla situazione di partenza”, chiarisce il professor Ricci. “A volte il problema è dovuto a un eccesso di peso. Forse non tutti sanno che il grasso non è un tessuto inerte, ma produce degli ormoni che sono fondamentali nella donna, perché sono quelli che avviano, nell'adolescente, il ciclo mestruale. Quando una donna dimagrisce molto, infatti, la prima cosa che succede è che le mestruazioni diventano irregolari.” Questa connessione tra peso e ormoni è bidirezionale e complessa nella SOP.A lungo andare possono insorgere anche altre complicazioni importanti. Questa sindrome può comportare, nel corso degli anni, un problema di metabolismo degli zuccheri che potrebbe condurre al diabete. Stiamo parlando, naturalmente, di situazioni estreme in cui non c'è stato alcun intervento. Può essere dovuta all’ovaio policistico anche la presenza di zone di pelle scura (acanthosis nigricans) sulla nuca, nelle pieghe cutanee, su nocche e gomiti, un ulteriore segno di resistenza all'insulina.
4. Aspetto Policistico delle Ovaie:Infine, l'ovaio policistico bilaterale o monolaterale, ovvero la presenza di ovaie ingrossate e con cisti multiple di varie dimensioni piene di liquido, è un criterio diagnostico. All’ecografia ginecologica, le ovaie possono apparire con un aspetto particolare, caratterizzato da numerosi follicoli leggermente più grandi del normale. Le donne affette dalla SOP hanno un elevato numero di follicoli antrali: piccole sacche di liquido presenti nelle ovaie che compaiono all’inizio di ogni ciclo mestruale e contengono ovuli immaturi. L’ovaio policistico asintomatico, ovvero la sola presenza di microcisti nelle ovaie senza altri segni, non è riconducibile automaticamente alla sindrome da ovaio policistico, sottolineando che l'aspetto ecografico da solo non è sufficiente per la diagnosi.

Il Ciclo Mestruale e l'Ovulazione: Il Meccanismo Naturale
Per comprendere come la SOP influenzi l'ovulazione, è fondamentale richiamare il funzionamento del ciclo mestruale e ovarico fisiologico. Ogni mese la donna sa di avere un appuntamento importante con il suo utero: la mestruazione. La mestruazione è l’eliminazione di sangue uterino, assieme a tessuto uterino (propriamente dell’endometrio), che pochi giorni prima del sanguinamento va incontro a necrosi e sfaldamento della sua parte superficiale.
Il ciclo mestruale è il risultato dell'interazione complessa tra due cicli distinti ma sincronizzati: il ciclo uterino e il ciclo ovarico.Le fasi del ciclo uterino servono a preparare la culla all’embrione. Ogni mese il tuo corpo si prepara per andare incontro ad una gravidanza. Le principali fasi del ciclo uterino includono:
- Fase Proliferativa: Sotto l'influenza degli estrogeni prodotti dalle ovaie, l'endometrio (il rivestimento interno dell'utero) inizia a ispessirsi e a ricostruirsi dopo la mestruazione.
- Fase Secretiva: Dopo l'ovulazione, sotto l'influenza del progesterone, l'endometrio diventa più spesso e ricco di vasi sanguigni e ghiandole, preparandosi ad accogliere un eventuale embrione. Se non avviene la fecondazione, i livelli ormonali calano.
- Mestruazione: Lo sfaldamento dell'endometrio, come già descritto, segna l'inizio di un nuovo ciclo.
Parallelo e soprattutto sincrono con il ciclo uterino, c’è il ciclo ovarico, che avviene nelle ovaie. Questo ciclo è essenziale per la maturazione e il rilascio dell'ovulo e si articola in diverse fasi:
- Fase Follicolare: Questa fase vede la maturazione rapida di un gruppo di follicoli. Ogni follicolo contiene il proprio ovocita. Di questi follicoli solamente uno giunge a maturazione completa. Il follicolo dominante cresce e produce estrogeni, preparando l'utero alla gravidanza.
- Ovulazione: Questo è il momento in cui l'ovocita maturo viene rilasciato dal follicolo dominante nell'ovaio e catturato dalla tuba di Falloppio, pronto per essere fecondato. Il periodo ovulatorio presenta segni e sintomi più o meno intensi da donna a donna. È importante però saperli riconoscere, soprattutto se si sta cercando una gravidanza.
- Fase Luteinica: Dopo l'ovulazione, il follicolo che ha rilasciato l'ovocita si trasforma in corpo luteo, che produce progesterone. Questo ormone è cruciale per mantenere l'endometrio pronto per l'impianto e, in caso di gravidanza, per sostenerla nelle prime fasi.
Ciclo Ovarico, Mestruale e Fecondazione – Apparato Riproduttore (parte 2) | Il Corpo Umano
Come Riconoscere l'Ovulazione:Monitorare alcuni segnali del corpo può aiutare a identificare il periodo fertile. Monitorare la temperatura basale consente di identificare il periodo ovulatorio (fertile) in quanto la curva della temperatura aumenta rapidamente (di circa cinque decimi di grado) sotto l’influenza di un ormone e rimane a questo livello fino alla comparsa delle mestruazioni. È dunque individuando questo aumento della temperatura basale che è possibile capire quando l’ovulazione è avvenuta. È necessario misurare la temperatura ogni mattina, al risveglio, all’incirca sempre alla stessa ora, prima di qualsiasi attività (il primo gesto al risveglio deve essere quello di prendere il termometro), e annotarla sul foglio della temperatura.Un altro indicatore importante è il muco cervicale. In particolare, sotto l’influenza degli estrogeni prodotti dal follicolo in sviluppo, acquisisce una consistenza trasparente e gelatinosa, simile all'albume d'uovo, favorendo il passaggio degli spermatozoi. Il pH vaginale, prevalentemente acido con un valore di pH 4,5, consente all’ambiente vaginale di proteggersi dagli agenti infettivi che non sopravvivono a questi ambienti acidi [1]. Tuttavia, durante il periodo fertile, il muco cervicale diventa meno acido per permettere la sopravvivenza degli spermatozoi.
SOP e Fertilità: Un Rapporto Complesso
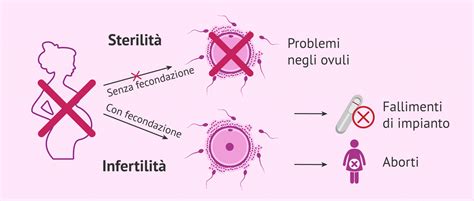
La sindrome dell’ovaio policistico (SOP) è una delle cause più comuni di infertilità nelle donne, principalmente a causa della sua interferenza con il processo di ovulazione. “Come accennato prima, le donne con la sindrome dell’ovaio micro-policistico il più delle volte non sono fertili, perché l’ovulazione non avviene”, spiega il professor Ricci. A causa dell’effetto negativo sulla regolarità del rilascio dell’ovulo (amenorrea, oligomenorrea e altre problematiche legate alla puntualità del ciclo mestruale), la PCOS interferisce sulla fertilità femminile. Questo disturbo colpisce circa una donna su dieci.Tuttavia, "questa non è una regola assoluta, perché può comunque succedere che in alcuni mesi le ovaie funzionino regolarmente, consentendo alla donna di rimanere incinta", precisa il professor Ricci. L’assenza di ovulazione può rendere il concepimento più difficile, ma con trattamenti adeguati, spesso si riesce a ottenere una gravidanza naturale. Nonostante la sindrome dell’ovaio policistico (SOP) non sia di per sé un problema di fertilità, può causare cicli irregolari o assenza di ovulazione. In quanto all’impatto della SOP sulla fertilità, non si può parlare in generale, ma in ogni caso è sempre un argomento da valutare. Sì, perché non tutte le donne presentano gli stessi sintomi e se l’ovulazione avviene, anche se non in modo regolare, l’ovulo può essere fecondato. La fertilità nelle donne con PCOS è generalmente preservata: le ovaie contengono un numero elevato di follicoli e, quindi, il potenziale riproduttivo esiste. “Molte donne con PCOS riescono a rimanere incinte.”
La SOP influisce anche sulla produzione di estrogeni e progesterone, due ormoni che agiscono per aumentare la ricettività dell’endometrio. Un loro squilibrio può compromettere l'ambiente uterino, rendendolo meno favorevole all'impianto dell'embrione. La PCOS può portare a un rischio più elevato di aborto, ma non è sinonimo di gravidanza impossibile.
Complicazioni in Gravidanza:Le donne affette da sindrome dell’ovaio policistico (SOP) presentano un rischio maggiore di soffrire determinati problemi o complicazioni durante la gravidanza, come il parto prematuro, l’eccessivo aumento di peso materno durante la gravidanza, l’ipertensione, il diabete gestazionale o la preeclampsia (un disturbo cardiovascolare che può influire sia sulla salute della madre che su quella del bambino). La sindrome è un disturbo multifattoriale che può portare allo sviluppo di diabete e obesità, due problemi di salute che hanno anch’essi un impatto negativo sulla capacità riproduttiva e che possono avere ripercussioni su un’eventuale futura gravidanza e sulla salute generale della donna. Presso Dexeus Mujer, disponiamo di un’unità specializzata nella diagnosi e nel trattamento della Sindrome dell’Ovaio Policistico e di un’Unità di Gravidanza ad Alto Rischio, nonché di un’Unità di Assistenza Preconcezionale, che lavorano in coordinamento con il servizio di medicina della riproduzione, facilitando così il monitoraggio e l’assistenza alle pazienti con SOP che stanno cercando una gravidanza.
Diagnosi della Sindrome dell'Ovaio Policistico
Per ottenere una diagnosi accurata e completa della sindrome dell’ovaio policistico, prima ancora di prescrivere esami è necessario parlare con le pazienti, porre loro le domande opportune e visitarle. La diagnosi della sindrome dell’ovaio policistico richiede un’analisi attenta e completa.Il processo diagnostico si basa tipicamente sulla presenza di almeno due dei tre criteri di Rotterdam, stabiliti nel 2003:
- Oligo-anovulazione o anovulazione: Caratterizzata da cicli mestruali irregolari, assenti o molto distanziati.
- Iperandrogenismo: Segni clinici (irsutismo, acne severa, alopecia androgenetica) o biochimici (elevati livelli di androgeni nel sangue).
- Ovaie policistiche all'ecografia: La presenza di ovaie ingrossate e con cisti multiple di varie dimensioni piene di liquido, con 12 o più follicoli antrali (2-9 mm) in ciascun ovaio, e/o un volume ovarico aumentato (>10 ml) [1]. Per confermare una diagnosi di ovaio policistico è sufficiente il riscontro di due di questi tre sintomi. Tuttavia, non tutte le ovaie dall’aspetto policistico indicano la presenza della sindrome. L'ovaio policistico asintomatico, ovvero la sola presenza di microcisti nelle ovaie senza altri segni, non è riconducibile automaticamente alla sindrome da ovaio policistico.
Lo specialista di riferimento per questa sindrome è il ginecologo, che, grazie a una serie di accertamenti, tra cui visita ginecologica con ecografia transvaginale verifica lo stato delle ovaie e, se necessario prescrive alla paziente esami del sangue per controllare i dosaggi ormonali. Gli esami ormonali rappresentano un altro passaggio cruciale, perché consentono di capire come funzionano le ovaie e confermare eventuali squilibri. Tuttavia, anche questi esami devono essere eseguiti con attenzione: vanno effettuati in un periodo preciso del ciclo mestruale, di solito all’inizio, e senza l’assunzione della pillola anticoncezionale, che può alterarne i risultati.
Cause e Fattori Scatenanti della SOP
Le cause dell’ovaio policistico non sono del tutto note e la ricerca è ancora in corso per svelare tutti i meccanismi sottostanti. Si tratta di un disturbo multifattoriale, in cui diversi elementi interagiscono contribuendo al suo sviluppo.Oltre a fattori di tipo genetico, sembrano essere implicati nello scatenarsi della sindrome anche alti livelli di androgeni, che possono impedire l’ovulazione, e alti livelli di insulina, che a loro volta potrebbero aumentare la produzione di ormoni androgeni. Come menzionato in precedenza, il grasso non è un tessuto inerte, ma produce degli ormoni che sono fondamentali nella donna. Questo suggerisce un ruolo del tessuto adiposo e del peso corporeo nell'equilibrio ormonale.Inoltre, secondo recenti studi potrebbe essere implicata nello sviluppo della malattia anche l’infiammazione cronica sistemica di basso grado, che può stimolare anch’essa la produzione di androgeni. Lo stress cronico, aumentando il cortisolo, aggrava gli squilibri ormonali. Inoltre, peggiora la resistenza all’insulina, un problema già comune nella PCOS.Per lungo tempo questa condizione è stata poco conosciuta e spesso trascurata. Un altro motivo riguarda i trattamenti in età adolescenziale: quando i disturbi iniziali si manifestano in giovane età, spesso viene prescritta la pillola anticoncezionale. Questa può regolarizzare il ciclo e ridurre acne e irsutismo, ma allo stesso tempo “maschera” la sindrome, rendendo più difficile una diagnosi precoce e un intervento mirato sulle cause profonde.
Strategie Terapeutiche e Gestione della Sindrome dell'Ovaio Policistico
Attualmente non esiste una cura definitiva per la sindrome dell’ovaio policistico. La PCOS non si può eliminare del tutto, ma esistono tante strategie per gestire meglio i sintomi e regolare il ciclo mestruale. La PCOS va gestita, adattando il trattamento ai sintomi e alla fase della vita della donna.
1. Modifiche dello Stile di Vita:Lo stile di vita rappresenta la base di ogni gestione terapeutica ed è la prima linea di trattamento della SOP. Include strategie nutrizionali, attività fisica, un buon riposo. Il tutto con l’obiettivo di tentare di recuperare l’ovulazione spontanea.
- Alimentazione: L’alimentazione ha un ruolo centrale nella gestione della PCOS, soprattutto per chi presenta una resistenza all’insulina. Gli omega-3, contenuti nel pesce azzurro, nei semi di lino e nelle noci, hanno un’azione antinfiammatoria utile per riequilibrare gli ormoni. Perdere peso attraverso una sana alimentazione e una regolare attività fisica può aiutare a rendere il ciclo mestruale più regolare e migliorare la fertilità. Un approccio su misura per convivere con la PCOS è fondamentale, ma un professionista può fornire indicazioni su quali alimenti è meglio evitare con la PCOS o quali integrare per migliorare i sintomi.
- Attività Fisica: Fare movimento è uno strumento prezioso per regolare il ciclo mestruale e ridurre i sintomi della PCOS. Attività come camminate a passo sostenuto, yoga, nuoto o esercizi di forza leggera possono fare la differenza.
- Gestione del Peso: “In alcuni casi è sufficiente consigliare la perdita di peso, perché riducendo il grasso si riduce anche la quota di ormoni in eccesso che altera l’equilibrio ormonale”, spiega il professor Ricci. Mantenere il peso sotto controllo è cruciale, anche per abbassare i livelli di insulina e aumentare l’efficacia dei farmaci.
- Gestione dello Stress: Lo stress cronico aumenta il cortisolo, che aggrava gli squilibri ormonali. Inoltre, peggiora la resistenza all’insulina, un problema già comune nella PCOS. Ridurre lo stress è quindi una componente importante della gestione.
2. Trattamenti Farmacologici:Non esiste una cura risolutiva per l’ovaio policistico, ma sono disponibili diversi trattamenti per tenere sotto controllo i sintomi.
- Contraccettivi Ormonali: Nell’adolescenza e nei casi in cui non si desidera una gravidanza, in assenza di controindicazioni come ad esempio un aumentato rischio trombo-embolico, il trattamento di elezione per l’ovaio policistico è l’uso di un contraccettivo orale o di progestinici intermittenti che mettono a riposo le ovaie e regolarizzano il ciclo. L’assunzione di anticoncezionali ormonali (per via orale o topica, sotto forma di cerotto, anello vaginale ecc.) consente di regolarizzare il ciclo e migliorare l’acne e l’irsutismo.
- Farmaci Anti-diabetici (Metformina): Nel caso di donne che presentano anche delle alterazioni del metabolismo di zuccheri, inoltre, si possono utilizzare farmaci anti-diabetici (ma non l'insulina). Possono essere prescritti medicinali a base di metformina per abbassare i livelli di insulina e di androgeni e favorire l’ovulazione. Questo è uno dei trattamenti che, insieme al Clomid, può aiutare a ottenere una gravidanza naturale.
- Antiandrogeni: Possono essere prescritti anche farmaci antiandrogeni che bloccano la produzione e l’azione degli ormoni maschili, utili per contrastare sintomi come irsutismo e acne.
- Induttori dell'Ovulazione: Nella maggior parte dei casi, specialmente se la paziente ha raggiunto i 30-35 anni d’età e non è mai stata curata adeguatamente, è necessario seguire una terapia farmacologica mirata per ottenere l’ovulazione. Il trattamento farmacologico di prima scelta per migliorare l’ovulazione è il citrato di clomifene, somministrato sotto attenta sorveglianza.
- Integratori: L’assunzione di integratori a base di inositolo (o vitamina B7), in caso di ovaio policistico può essere utile, secondo alcuni studi, per abbassare i livelli di testosterone, diminuire la pressione sanguigna e migliorare la funzione delle ovaie in donne obese o sovrappeso.
3. Interventi per la Fertilità:Se si tratta di un problema di anovulazione e non ci sono altri fattori di sterilità, potrebbe essere indicato un trattamento per indurre l’ovulazione e, a seconda dei risultati, decidere se è necessario o meno ricorrere a tecniche più complesse. A volte non è facile raggiungere questo risultato, soprattutto se le ovaie non lavorano regolarmente da molto tempo. È possibile però aumentare le possibilità di una gravidanza assumendo farmaci per favorire l’ovulazione. In caso la terapia farmacologica non sia efficace, può essere raccomandata la fecondazione in vitro (FIVET) o la perforazione ovarica, un intervento chirurgico effettuato in laparoscopia che consente di stimolare l’ovulazione. La fecondazione in vitro può essere un’opzione nel caso in cui si desideri diventare madre, si abbiano effettuati cambiamenti nello stile di vita senza ottenere miglioramenti e i farmaci prescritti dal medico non siano stati efficaci.
Monitoraggio e Prognosi a Lungo Termine
Ogni donna è diversa, e il tuo percorso lo sarà anche. La sindrome dell’ovaio policistico è un disturbo ormonale frequente, che può influenzare la regolarità del ciclo mestruale e il benessere generale. Anche se la PCOS non si può “guarire”, puoi sicuramente ridurre i sintomi e ritrovare un ciclo più regolare con uno stile di vita adeguato. Parlane con una/un professionista, crea la tua routine e prenditi cura del tuo equilibrio ormonale.A seconda delle caratteristiche e delle condizioni della paziente, il medico curante o il ginecologo fornirà indicazioni su come monitorare l’andamento della patologia. Generalmente sono necessari visite periodiche dal ginecologo e controlli della pressione sanguigna, dei dosaggi ormonali e dei livelli di colesterolo e trigliceridi.
Conseguenze della SOP non trattata:Le conseguenze dell’ovaio policistico non curato possono essere anche gravi e a carico di molti organi. La sindrome dell’ovaio policistico può avere un impatto significativo sulla qualità della vita. I cicli irregolari non solo creano disagio e difficoltà nel prevedere le mestruazioni, ma possono anche amplificare sintomi come la sindrome premestruale o il gonfiore. Inoltre molte donne con PCOS presentano sovrappeso, obesità o insulino-resistenza, fattori che aumentano il rischio di sviluppare diabete, ipertensione e alterazioni del colesterolo nel lungo termine, con possibili conseguenze cardiovascolari. Questo rende il monitoraggio e la gestione proattiva della sindrome ancora più importanti per la salute generale a lungo termine.

[1] Franco Lucisano Editore - Igiene e cultura medico-sanitaria.[2] Weschler, T. (2002). Taking charge of your fertility.
tags: #ovaio #policistico #e #ovulazione #regolare