Il corpo femminile è un sistema dinamico e complesso, in costante evoluzione, e le sue manifestazioni esterne possono offrire preziosi indizi sulla salute riproduttiva. Tra queste, il muco cervicale riveste un ruolo fondamentale, agendo come un vero e proprio "filtro biologico" e indicatore di fertilità. Mentre le sue variazioni sono una parte normale del ciclo mestruale, la presenza di sangue chiaro o "perdite rosa" all'interno del muco cervicale può destare preoccupazione. È essenziale comprendere che tali manifestazioni possono essere sia il risultato di processi fisiologici del tutto normali sia il segnale di condizioni che richiedono attenzione medica.
Questo articolo esplora in dettaglio la natura del muco cervicale, le sue funzioni essenziali, le cause che possono portare alla comparsa di sangue chiaro al suo interno, distinguendo tra variazioni benigne e potenziali segnali di allarme, e delineando l'approccio diagnostico e terapeutico.
Il Muco Cervicale: Un Filtro Biologico Essenziale e Guida alla Fertilità
Il muco cervicale è una secrezione eterogenea, prodotta dalle ghiandole che si trovano all’interno e intorno alla cervice, una parte piccola ma fondamentale dell’apparato riproduttivo femminile. A differenza delle secrezioni o perdite della vagina, che servono a mantenere un ambiente salubre rimuovendo cellule morte e batteri, il muco cervicale ha funzioni specifiche e vitali. Agisce normalmente come una sorta di “filtro biologico”, opponendosi all'ingresso della flora batterica vaginale nell'utero. Inoltre, svolge funzioni simili a quelle del liquido seminale: mantenere vitali gli spermatozoi e facilitare il loro viaggio verso la porzione superiore dell'apparato riproduttivo femminile. La cervice, che misura di solito circa 2,5 cm, unisce la parte superiore della vagina a quella inferiore dell’utero. L’esterno della cervice è ricoperto di cellule squamose simili alla pelle e alla vagina, mentre l’interno contiene cellule granulari che producono il muco cervicale.
Variazioni nel Ciclo Mestruale
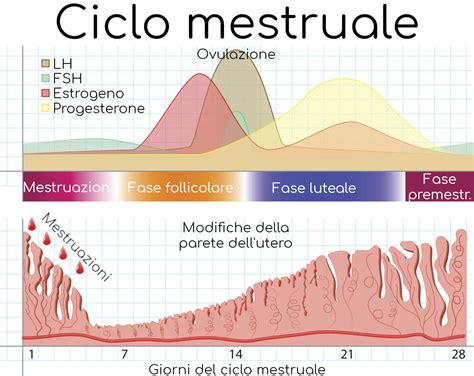
In un ciclo mestruale tipico, questo fluido varia in consistenza e composizione sotto l'influenza degli ormoni, principalmente estrogeni e progesterone. Il ciclo mestruale si suddivide in tre fasi: follicolare, ovulatoria e luteale. Ciascuna fase influisce sui livelli ormonali in maniera diversa, il che determina, a sua volta, il colore, la consistenza e la quantità di perdite e muco prodotti dal corpo. La produzione di muco cervicale è controllata principalmente dagli estrogeni, responsabili anche di alcuni altri cambiamenti che il corpo attraversa durante il ciclo mestruale.
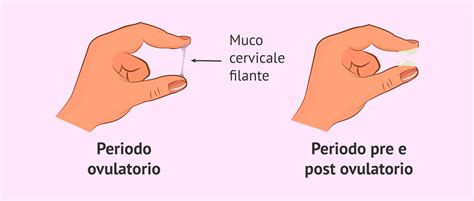
- Fase follicolare e ovulazione: Durante la fase follicolare, quando si è maggiormente fertili, poco prima dell'ovulazione, i livelli di estradiolo aumentano, stimolando l'abbondante produzione di un muco viscoso ed elastico, che si rende evidente con perdite trasparenti, simili all'albume d'uovo. In pratica, il muco cervicale “prepara il terreno” per l'eventuale fecondazione della cellula uovo matura, in quanto facilita il passaggio degli spermatozoi attraverso il canale vaginale e favorisce la loro sopravvivenza. Le secrezioni mantengono tali caratteristiche fino al termine dell'ovulazione.
- Fase luteale: Dopo l’ovulazione, la quantità di secrezioni si riduce e il muco cervicale diventa nuovamente appiccicoso e perde elasticità prima del ciclo. I livelli di estrogeni calano di nuovo e il progesterone si occupa di ispessire la membrana uterina. Se non avviene l’impianto di un ovulo fecondato, il ciclo inizia dopo pochi giorni. Il muco cervicale denso è tipico dopo l’ovulazione, quando aumentano i livelli di progesterone.
Tipi di Muco Cervicale e la Loro Importanza
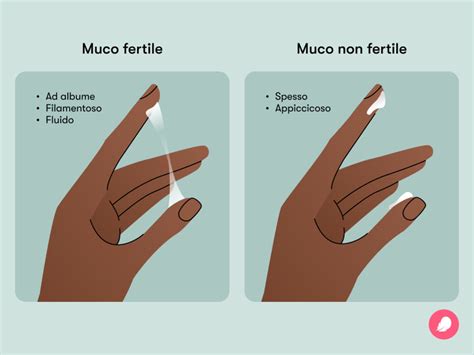
Controllare il muco cervicale, noto anche come liquido cervicale o talvolta muco da ovulazione, può essere di grande aiuto se si sta provando a rimanere incinta, perché spesso può indicare il periodo dell’ovulazione, in cui si è più fertile. Subito dopo il ciclo, iniziano quelli che comunemente vengono definiti “giorni asciutti”, con pochissime secrezioni, a malapena visibili sulla biancheria. Dopo questa fase, si noterà probabilmente un aumento di muco. "Il muco cervicale è molto importante per la nostra salute e la nostra fertilità”, spiega la dottoressa Jennifer Boyle, specialista in ostetricia e ginecologia presso il Massachusetts General Hospital.
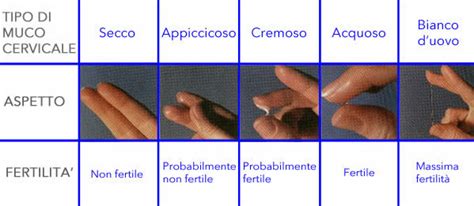
- Muco cervicale bianco: "Il muco cervicale”, solitamente non è bianco, quindi se noti una quantità considerevole di perdite bianche, si tratta probabilmente di secrezioni vaginali e non di muco cervicale”, spiega la dottoressa. Le perdite bianche e cremose sono solitamente sane e probabilmente le si trovano all’inizio e alla fine del ciclo mestruale.
- Muco cervicale acquoso o denso: Con l’approssimarsi dell’ovulazione, diventa sempre più scivoloso ed elastico, assumendo una consistenza simile all’albume d’uovo crudo. Talvolta, può sembrare acquoso fino a bagnare la biancheria. Dopo l'ovulazione, il muco cervicale diventa denso e appiccicoso. "In questo modo, l’utero viene sigillato al fine di proteggere un’eventuale gravidanza”, afferma la dottoressa Boyle. “A volte, potresti notare piccoli grumi appiccicosi sulla biancheria”.
- Muco cervicale fertile (albume d'uovo): L’approssimarsi dell’ovulazione corrisponde all’inizio del periodo fertile. In questa fase, si produce più muco grazie agli alti livelli di estrogeni. “Il muco filante dopo l’ovulazione è spesso paragonato all’albume d’uovo, è scivoloso ed elastico, spesso trasparente e, anche se contiene qualche striscia di sangue, questo non indica nulla di anormale o pericoloso", spiega la dottoressa Boyle. Sono le cosiddette perdite rosa.
Monitorare le variazioni di colore, consistenza e quantità di muco nelle perdite può aiutare a capire il periodo più fertile o se c’è qualche problema di salute riproduttiva. Uno studio condotto nel 2013 dalla University of North Carolina, su 331 donne in cerca di una gravidanza, ha rilevato che quelle che monitoravano costantemente il muco cervicale avevano maggiori probabilità di rimanere incinte rispetto a chi non lo faceva.
Perdite Rosa o Sangue Chiaro nel Muco Cervicale: Variazioni Fisiologiche
La presenza di sangue chiaro, spesso descritta come "perdite rosa" o "striature di sangue" nel muco cervicale, non è sempre motivo di allarme. Molte volte, queste manifestazioni sono legate a processi naturali e fisiologici del corpo femminile. Si tratta di secrezioni vaginali in cui è presente una piccola quantità di sangue che, mischiandosi al muco e ai fluidi vaginali, assume un colore rosato anziché rosso vivo o marroncino.
Sanguinamento Correlato all'Ovulazione (Colica Ovulatoria)
Una delle situazioni più comuni in cui si possono notare perdite rosse è quella legata all'ovulazione. La sintomatologia riferita di una colica ovulatoria può portare alla fuoriuscita di muco di colore rossastro. Questo si verifica perché, allo scoppio del follicolo ovarico, talora vengono lesi piccoli vasi sanguigni che provocano la fuoriuscita di sangue in vagina, con conseguente perdita di muco di colore rossastro, e nel cavo peritoneale, con dolori di tipo colico. L'intensità dei sintomi varia molto, da caso a caso; talvolta, se il dolore è particolarmente violento ed il sanguinamento peritoneale cospicuo, la paziente finisce addirittura in Pronto Soccorso, con la cosiddetta "Emorragia da corpo luteo". Si tratta di un quadro di addome acuto che simula, in qualche caso, un'appendicopatia.
Dolore ovulatorio: le cause, la terapia
Alcune volte nell’ovulazione, perdite rosse sono causate da piccole quantità di sangue che si verificano alla rottura della superficie dell’ovaio. A volte, si possono avere perdite di sangue modeste, dovute in genere a muco striato di rosso. Questo è un fenomeno innocuo e rientra nelle variazioni normali che possono accompagnare il picco di fertilità. Lo spotting al momento dell’ovulazione in genere avviene tra l’11° ed il 21° giorno dall’inizio dell’ultima mestruazione. In questo caso le perdite - sempre scarse - possono essere di colore rosa o rosso e sono dovute ad un abbassamento dei livelli di progesterone. Durano in genere 24-48 ore e si possono accompagnare ad altri sintomi dell’ovulazione, come un aumento del muco cervicale ed il cambiamento della sua consistenza, una diminuzione della temperatura basale, dolore alle mammelle e/o su un fianco, aumento del desiderio sessuale.
Perdite da Impianto e Inizio Gravidanza
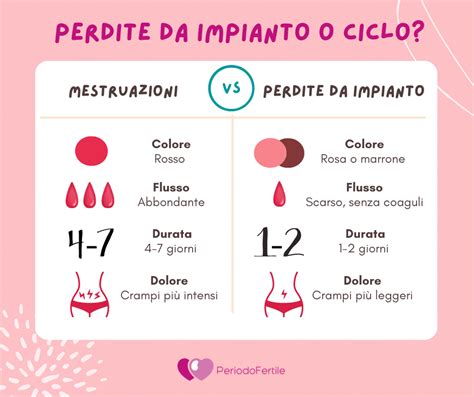
L’inizio di una gravidanza è generalmente accompagnato dalle cosiddette perdite da impianto, ovvero un leggerissimo sanguinamento causato dalla rottura dei vasi sanguigni dell'endometrio in seguito all'annidamento nell'utero dell'ovulo fecondato. Circa il 15-25% delle donne sperimenta uno spotting lieve prima ancora che il ciclo si mostri in ritardo o subito dopo. Si tratta di un fenomeno innocuo e considerato normale, che dura 2 o 3 giorni ed è lieve rispetto al flusso mestruale. Può accompagnarsi a mal di testa, nausea, sbalzi d’umore, crampi addominali, dolore al seno e alla parte bassa della schiena. Lo spotting può proseguire anche per tutto il primo trimestre di gestazione, ma ne va data comunicazione al ginecologo.
Durante l'inizio della gravidanza, è comune osservare un aumento del muco cervicale. L'aumento della produzione di estrogeni e progesterone è significativo durante la gravidanza. Questi ormoni stimolano le ghiandole cervicali a produrre più muco. Il tappo mucoso è una barriera naturale che si forma all'ingresso del canale cervicale all'inizio della gravidanza, con lo scopo di proteggere l'utero e il feto in crescita da infezioni esterne.
Gravidanza Avanzata
Durante il terzo trimestre di gravidanza, il collo dell’utero è particolarmente vascolarizzato e tende a sfaldarsi, per cui non è raro che si verifichino perdite rosa dovute a leggeri sanguinamenti. Infatti il collo dell’utero è ricco di capillari che in questo periodo sono particolarmente fragili e sensibili ai cambiamenti di dilatazione o a piccole abrasioni. La rottura di questi piccoli vasi sanguigni, innocua, può provocare la fuoriuscita di qualche goccia di sangue che, andando a mischiarsi agli altri fluidi vaginali, prende l’aspetto delle perdite rosa.
Rapporti Sessuali e Trauma Minore
Una situazione di secchezza vaginale o di scarsa lubrificazione può causare perdite rosa alla fine di un rapporto completo, dovute a piccoli traumi o lacerazioni. Queste sono solitamente temporanee e non indicative di problemi seri.
Effetti Collaterali dei Contraccettivi Ormonali
Un effetto collaterale abbastanza comune della pillola anticoncezionale è la comparsa di spotting persistente. Questo succede perché il corpo ha bisogno di tempo per abituarsi alla presenza di questi ormoni, la cui funzione è quella di controllare il ciclo mestruale. Le pillole più moderne (minipillola o pillola leggera) contengono minori quantità di estrogeni, che quindi potrebbero non essere sufficienti per mantenere integro l’endometrio, che è anche reso più fragile dal progestinico, l’ormone che svolge le stesse funzioni di regolazione del ciclo del progesterone. Perdite rosa quindi possono essere dovute a un suo leggero sfaldamento, ed è più frequente che si verifichino se capita di assumere la pillola in un orario diverso dal solito o la si dimentica del tutto. Dopo 2 o 3 mesi la situazione dovrebbe normalizzarsi. Se ciò non accade occorre parlarne con il proprio ginecologo. Anche altri contraccettivi come cerotti, anelli, iniezioni e spirale possono indurre lo spotting, più frequentemente all’inizio della terapia o con irregolarità nell'assunzione.
Periodo Perimenopausale
Con la fine del ciclo mestruale, la comparsa di perdite rosa può risultare inaspettata, ma non è poi così rara. Può dipendere dai cambiamenti ormonali che accompagnano la menopausa: il calo dei livelli di estrogeni e progesterone può indebolire l’endometrio, che quindi si sfalda più facilmente, con conseguenti perdite di sangue. Diverso è il discorso dopo i 40-45 anni della donna: l’organismo si prepara alla menopausa, gli estrogeni diminuiscono e cominciano a presentarsi cicli irregolari talvolta accompagnati da spotting premestruale.
Quando il Sangue nel Muco Cervicale Indica Problemi: Cause Patologiche e Segnali di Allarme
Sebbene molte cause di muco cervicale con sangue chiaro siano fisiologiche, è fondamentale riconoscere che in altri contesti, la presenza di sangue nelle secrezioni vaginali o cervicali può indicare una condizione sottostante che richiede attenzione medica. Il sanguinamento vaginale anomalo è un qualsiasi sanguinamento che si verifichi dalla vagina prima della pubertà, tra le mestruazioni (sanguinamento intermestruale), durante la gravidanza (non dovuto alle perdite da impianto) o dopo la menopausa. Le mestruazioni sono considerate anomale se si verificano troppo spesso (a meno di 24 giorni di distanza) o troppo raramente (a più di 34 giorni di distanza), durano più di 8 giorni, comportano un’eccessiva perdita di sangue (più di 80 ml) o non sono regolari.

Infezioni e Infiammazioni
Le alterazioni patologiche del muco cervicale si manifestano prevalentemente in presenza di infezioni.
- Cervicite: Un'infiammazione della cervice può causare sanguinamento, specialmente dopo un rapporto sessuale. La cervicite è una delle infezioni più comuni che possono alterare il muco cervicale e causare sanguinamento.
- Infezioni sessualmente trasmissibili (IST): Le infezioni sessualmente trasmissibili possono influire sulla qualità del muco cervicale e, in alcuni casi, provocare variazioni di colore e odore nelle perdite.
- Problemi di salute vaginale: Condizioni come la vaginite batterica e le infezioni fungine, come la candida, possono causare variazioni nel colore, nell’odore e nella qualità del muco. Le persone affette da vaginite batterica, ad esempio, possono avere perdite con odore simile al pesce. Il muco cervicale giallo, verde o grigio, accompagnato da prurito o bruciore o un odore insolito, sono segnali di possibili infezioni.
Squilibri Ormonali
Uno squilibrio del complesso sistema ormonale che regola il ciclo mestruale è una causa comune di sanguinamento vaginale anomalo.
- Disfunzione ovulatoria: Si verifica quando l’ovulazione è ritardata o non si verifica, il che può causare sanguinamento uterino anomalo (mestruazioni irregolari o troppo abbondanti o sanguinamento tra un ciclo e l’altro). Questo si verifica quando cambia il controllo ormonale delle mestruazioni e l’epitelio uterino si sfalda in modo irregolare. È più frequente nelle adolescenti (quando le mestruazioni sono all’esordio) o nelle donne prossime ai 50 anni (quando le mestruazioni stanno per terminare), ma può verificarsi a qualsiasi età prima della menopausa.
- Sindrome dell'ovaio policistico (PCOS): Una causa comune di uno squilibrio ormonale è la sindrome dell’ovaio policistico. Questa patologia a carico delle ovaie può modificare i livelli di estrogeni nel corpo e indurre la produzione di più muco cervicale per più giorni durante il ciclo, spesso associata a cicli irregolari e sanguinamenti anomali.
- Problemi tiroidei e stress: Le anomalie ormonali possono essere un campanello d’allarme per ciò che riguarda il funzionamento della tiroide. Anche lo stress e la cattiva alimentazione possono influire sugli equilibri ormonali e, di conseguenza, sul ciclo mestruale e sulle secrezioni.
Anomalie Strutturali e Lesioni
Varie condizioni strutturali o lesioni all'interno dell'apparato riproduttivo possono essere responsabili di sanguinamento nel muco.
- Polipi e fibromi: Polipi nella cervice o nell’utero e fibromi (masse nello strato muscolare dell’utero) sono escrescenze benigne che possono causare sanguinamento, spesso manifestandosi come spotting o perdite rosa.
- Stenosi cervicale: La stenosi cervicale, secondaria, ad esempio, a un trattamento per una neoplasia, può causare alterazioni del muco e, in alcuni casi, sanguinamento.
- Assottigliamento della mucosa: Dopo la menopausa, la causa più comune di sanguinamento vaginale è l'assottigliamento della mucosa vaginale o uterina a causa della menopausa (sindrome genitourinaria della menopausa).
Condizioni più Serie
In alcuni casi, il sanguinamento anomalo può essere un segnale di condizioni più gravi.
- Lesioni precancerose o tumori: I tumori o le lesioni precancerose dell’apparato riproduttivo possono causare sanguinamento vaginale. Il sanguinamento può essere un segno di tumore della cervice, che in genere causa sanguinamento dopo un rapporto vaginale ed è più probabile prima dei 50 anni rispetto ad altri tumori ginecologici. Il sanguinamento può anche essere un segno di una condizione precancerosa, come l’ispessimento della mucosa uterina (iperplasia endometriale) o un tumore della mucosa uterina (tumore dell’endometrio), che spesso è più comune dopo la menopausa. Anche i tumori di altri organi riproduttivi, come il tumore della vulva, il tumore della vagina o il tumore dell’ovaio, possono causare sanguinamento. Le donne anziane devono rivolgersi tempestivamente al medico nei seguenti casi: sanguinamento vaginale o secrezione rosa o bruna, con possibile presenza di piccole quantità di sangue, poiché questo tipo di sanguinamento può essere indice di lesioni precancerose o di tumore.
- Disturbi emorragici: Meno comunemente, un sanguinamento prolungato o eccessivo, a prescindere dalla causa, può determinare anemia da carenza di ferro e talvolta una pressione sanguigna pericolosamente bassa (collasso). Le donne che riscontrano grossi coaguli o pezzi di tessuto nel sangue o con sintomi che indicano disturbi emorragici (facilitare alla formazione di lividi, sanguinamento eccessivo nel lavare i denti o in seguito a piccoli tagli ed eruzioni di piccoli punti rosso-violacei o chiazze più ampie) devono rivolgersi al medico immediatamente.
Altri Fattori
- Farmaci: Alcuni farmaci a base di estrogeni, prescritti per favorire la fertilità o trattare condizioni come l’endometrio sottile, possono aumentare la quantità di muco prodotta. Altri farmaci, compresi anticoagulanti e farmaci antinfiammatori non steroidei (FANS), possono provocare eccessivo sanguinamento.
- Sovrappeso: Essere in sovrappeso può influire sul ciclo, perché le cellule di grasso comportano un aumento di estrogeni (quindi di muco) prodotti dal corpo nel corso del ciclo mestruale.
- Igiene: “È sconsigliato usare lavande vaginali perché potrebbero essere dannose e modificare il muco cervicale” secondo la dottoressa Boyle.
Segnali d'Allarme e Quando Consultare un Medico
Se le variazioni del muco cervicale o delle perdite vaginali ti preoccupano, parlane con il tuo medico. Allo stesso modo, se rilevi possibili segnali di infezione è il caso di fare una visita. Tali segnali possono includere muco cervicale giallo, verde o grigio, prurito o bruciore, o un odore insolito. Il medico risponderà a eventuali domande relative ai farmaci e ti darà le informazioni necessarie per effettuare esami di controllo, se occorre.Nelle donne che presentano sanguinamento vaginale, alcune caratteristiche sono causa di preoccupazione:
- Sanguinamento eccessivo (necessità di più di 1 assorbente o tampone all’ora per più di 2 ore, passaggio di grossi coaguli di sangue o materiale che sembra tessuto).
- Perdita di coscienza, debolezza, stordimento, cute fredda e sudata, difficoltà respiratoria, polso debole e/o rapido (possibile segno di shock).
- Sanguinamento dopo la fine dei cicli mestruali (dopo la menopausa).
Le donne che non presentano segnali d’allarme dovrebbero programmare una visita, quando possibile, ma un rinvio anche di parecchi giorni non è pericoloso.
Approccio Diagnostico e Opzioni Terapeutiche
Quando si presenta sanguinamento vaginale anomalo, il medico si concentra innanzitutto nel determinare se la causa del sanguinamento vaginale sia un disturbo grave o potenzialmente letale (ad esempio la rottura di una gravidanza ectopica) e se il sanguinamento sia eccessivo e possa causare un collasso.
Valutazione Medica
Il medico chiede innanzitutto alla donna di descrivere i sintomi e l’anamnesi medica. Si informa sull'inizio, l'andamento (intermittente o costante, in relazione ai cicli mestruali e all’attività sessuale), la durata e l'entità del sanguinamento (spotting, lieve, normale, abbondante). Chiede inoltre l’anamnesi delle mestruazioni: a che età ha avuto la prima mestruazione, la loro durata, quanto abbondante è il flusso, qual è l’intervallo fra due cicli, e se sono regolari.Vengono indagati eventuali episodi di sanguinamento anomalo, disturbi che possono causare sanguinamento (per esempio, un recente aborto) e l’uso di farmaci, compresi pillola anticoncezionale, altri ormoni o altri farmaci che possono provocare eccessivo sanguinamento. L’esame obiettivo include un esame pelvico. Durante l’esame, il medico può identificare disturbi della cervice, dell’utero, della vagina, della vulva o dell’uretra. Se non è presente sangue nella vagina, può essere condotto un esame rettale per stabilire se il sanguinamento provenga dal tratto digerente.
Dolore ovulatorio: le cause, la terapia
Esami Diagnostici
Nelle donne in età fertile, i medici procedono sempre a un test di gravidanza sulle urine o sul sangue. Se il test di gravidanza sulle urine è negativo ma i medici sospettano una gravidanza, si procede con un test di gravidanza sul sangue, che misura i livelli di un ormone prodotto dalla placenta chiamato gonadotropina corionica umana (hCG). All’inizio della gravidanza (prima delle 5 settimane), il test sul sangue è più preciso di quello delle urine.Gli esami condotti comunemente includono:
- Analisi del sangue per misurare i livelli di ormone tiroideo.
- Emocromo completo per verificare la presenza di carenza di ferro (anemia), se il sanguinamento è stato abbondante o di lunga durata.
- Altri esami del sangue a seconda del disturbo sospettato, come la valutazione della capacità di coagulazione del sangue o i livelli di ormone androgeno in caso di sospetta PCOS.
- L’ecografia viene spesso utilizzata per ricercare anomalie degli organi riproduttivi (fibromi, polipi, tumori). Per l’ecografia si utilizza un dispositivo a ultrasuoni manuale che viene inserito in vagina (transvaginale) o posizionato sull’addome (transaddominale).
- Se l’ecografia rileva un ispessimento dell’epitelio uterino (iperplasia endometriale), può essere eseguita un’isteroscopia (inserimento di una sonda nell'utero) o una sonoisterografia (iniezione di liquido nell'utero durante l'ecografia).
- Un campione di tessuto dall’epitelio uterino può essere prelevato (mediante aspirazione o dilatazione e raschiamento - D e R) per l'analisi in donne di età superiore ai 45 anni, con fattori di rischio per tumori dell’apparato riproduttivo, con eccessiva produzione di estrogeni o in post-menopausa con endometrio ispessito.
Trattamento del Sanguinamento Vaginale
Gli obiettivi principali della gestione del sanguinamento vaginale sono controllare il sanguinamento attivo, trattare o gestire la causa di base per prevenire episodi futuri e trattare la carenza di ferro (anemia).
- In caso di sanguinamento estremamente abbondante e pressione arteriosa molto bassa, si ricevono immediatamente liquidi per via endovenosa e trasfusioni di sangue. In emergenza, potrebbe essere necessaria una laparoscopia o una laparotomia.
- Se il sanguinamento vaginale deriva da un disturbo diverso, si interviene trattando quest'ultimo.
- Se il sanguinamento causa anemia da carenza di ferro, vengono prescritti integratori di ferro.
- Per trattare il sanguinamento uterino anomalo correlato a cambiamenti nel controllo ormonale del ciclo mestruale possono essere usati pillole anticoncezionali o altri ormoni.
- Polipi, fibromi, neoplasie e altri tumori benigni possono essere asportati chirurgicamente dall’utero.
Elementi Chiave per Comprendere la Salute Riproduttiva Femminile: Definizioni e Contestualizzazione
Comprendere la terminologia medica legata al ciclo mestruale e alla salute riproduttiva è fondamentale per interpretare correttamente le variazioni del proprio corpo.
- Amenorrea: Indica l’assenza di mestruazioni. Può essere primaria (non ancora comparso il menarca) o secondaria (blocco mestruale in età fertile non dovuto alla gravidanza, per più di sei mesi). È oggi molto frequente nelle adolescenti che si sottopongono a diete drastiche, stress affettivi importanti, non hanno un adeguato peso corporeo, o praticano sport in modo eccessivo.
- Climaterio: Indica le molteplici modificazioni fisiche e psichiche che si realizzano negli anni precedenti la menopausa (da tre-quattro a dieci) e nei due successivi. Il termine deriva dal greco “climactér”, che significa “scalino” ma anche “punto critico della vita”.
- Endometrio: È la mucosa che riveste la parte interna dell’utero. Dopo la pubertà, cresce per l’effetto degli estrogeni e del progesterone e si prepara ad accogliere un eventuale uovo fecondato. Se non c’è fecondazione, l’endometrio si sfalda ad ogni ciclo, dando luogo alla mestruazione.
- Eumenorrea: Ciclo mestruale normale, per ritmo (ogni 29 giorni, più o meno tre), per durata (cinque giorni, più o meno uno) e per quantità (con valori medi di 36,7 ml per flusso).
- Menarca: La prima mestruazione. Nelle ragazze italiane compare intorno ai dodici anni e sei mesi; si ritiene comunque normale quando si manifesta fra i 10 e i 14 anni, e ora anche a 9 anni. Segna la fine dei processi biochimici, ormonali e fisici che caratterizzano la pubertà, e l’inizio dell’attività dell’ovaio che culmina ogni mese con l’ovulazione: inaugura quindi la stagione della fertilità femminile.
- Menometrorragia: Mestruazione eccessiva sia per quantità che per durata del flusso.
- Menopausa: Cessazione delle mestruazioni per esaurimento della capacità ovulatoria dell’ovaio. Segna quindi la fine del periodo fertile della donna. L’età media della menopausa naturale è 50 anni. Si parla di menopausa precoce spontanea se si manifesta prima dei 45 anni, o prematura se avviene prima dei 40 anni.
- Mestruazione: Al termine di ogni ciclo ovarico, indica l’uscita dalla vagina di sangue misto a frammenti di endometrio.
- Metrorragia: Mestruazione molto abbondante per quantità.
- Oligomenorrea: Mestruazioni rare (con un ritmo superiore ai 40 giorni).
- Ovulazione: Produzione da parte dell’ovaio della cellula riproduttiva femminile (uovo, o ovocita). La liberazione dell’ovocita avviene all’incirca al quattordicesimo giorno del ciclo, in un ciclo di 28 giorni, considerando fertili i giorni dal decimo al sedicesimo.
- Polimenorrea: Mestruazioni frequenti (con un ritmo inferiore ai 24 giorni, dai 15 ai 23).
- Postmenopausa: Periodo successivo all’ultima mestruazione, in cui le ovaie non producono più gli ormoni che inducono le mestruazioni.
Ogni corpo è diverso dall’altro. Come il ciclo, che può essere più leggero o invece contenere coaguli di sangue, variano anche il tipo, la quantità e la consistenza delle perdite e del muco cervicale che produciamo dopo il ciclo, attorno all’ovulazione e prima del ciclo successivo. Pertanto, sapere cosa è salutare per il tuo corpo può essere rassicurante e aiutarti a rilevare le variazioni (nel colore o nell’odore delle perdite) che potrebbero indicare possibili problemi. È utile monitorare le perdite per diversi mesi. “La maggior parte delle persone nota la presenza di muco cervicale abbondante prima dell’ovulazione sulla carta igienica”, spiega la dottoressa Boyle. “Altre inseriscono un dito nella vagina per controllare. Potrebbe essere più facile notare il muco cervicale dopo un movimento intestinale, poiché la spinta può portare il muco più vicino all’esterno della vagina”.