La morte fetale intrauterina (MEF) rappresenta un evento tragico e profondamente doloroso per i futuri genitori, segnando la perdita del bambino prima della nascita. Questo fenomeno, che può verificarsi in diverse fasi della gravidanza, è associato a una molteplicità di cause che spaziano da fattori materni e placentari a specifiche condizioni fetali. Comprendere a fondo queste cause è cruciale per la prevenzione, la diagnosi e il supporto offerto alle famiglie colpite.
Definizione e Terminologia
Per morte fetale endouterina si intende la perdita del feto che avviene dopo la 22ª settimana di gestazione, secondo la definizione comunemente adottata in Italia. In altri contesti internazionali, come quello suggerito dall'Organizzazione Mondiale della Sanità (OMS), la definizione può riferirsi alla morte del feto dopo la 28ª settimana di gestazione o a un peso alla nascita di 500 grammi o più, qualora l'epoca gestazionale non sia nota. È importante distinguere la morte fetale intrauterina dall'aborto spontaneo, che si riferisce alla perdita precoce della gravidanza prima della 22ª settimana. Un altro termine correlato è "nato morto" (stillbirth), che indica la morte di un bambino dopo la 20ª settimana di gestazione, indipendentemente dal fatto che il decesso sia avvenuto nell'utero o durante il travaglio. La distinzione terminologica, sebbene sottile, è fondamentale per la corretta classificazione degli eventi e per la ricerca epidemiologica.
Cause Materne
Le condizioni materne giocano un ruolo significativo nell'insorgenza della morte fetale. Tra i fattori di rischio più rilevanti figurano:
- Infezioni: Diverse infezioni possono compromettere la salute fetale. Tra queste, infezioni batteriche come l'Escherichia coli, lo streptococco del gruppo B e l'Ureoplasma urealyticum, che possono manifestarsi sia prima sia dopo la rottura delle membrane, portando alla morte del bambino. Cause virali frequenti includono il parvovirus e il coxsackievirus. Anche infezioni sistemiche come la malaria e la sifilide, particolarmente prevalenti nei paesi in via di sviluppo, rappresentano un rischio.
- Condizioni Ipertensive: La pre-eclampsia e l'eclampsia, condizioni caratterizzate da un aumento della pressione sanguigna in gravidanza, sono tra le cause più temute. L'ipertensione pre-gravidica o in gravidanza, se non adeguatamente gestita, espone a un rischio aumentato.
- Malattie Croniche Materne: Patologie croniche preesistenti o insorte durante la gravidanza possono influenzare l'esito fetale. Il diabete mellito non compensato, le nefropatie (malattie renali) e le malattie a patogenesi immunologica, come la sindrome da anticorpi antifosfolipidi, richiedono un monitoraggio attento e una gestione specialistica.
- Disturbi della Coagulazione: La trombofilia, una condizione in cui il sangue coagula in eccesso, può portare alla formazione di trombi nella placenta, compromettendo l'apporto di ossigeno e nutrienti al feto.
- Abuso di Sostanze: L'uso di sostanze come cocaina, alcol e tabacco durante la gravidanza è associato a un aumento del rischio di morte fetale.
- Obesità Grave: Un indice di massa corporea (IMC) pari o superiore a 40 è considerato un fattore di rischio significativo.
- Età Materna: L'età materna inferiore a 15 anni o superiore a 35 anni è associata a un rischio aumentato.
- Traumi Gravi: Gravi traumi fisici subiti dalla madre possono avere conseguenze letali per il feto.
Cause Placentari
La placenta è l'organo vitale che nutre e ossigena il feto durante la gestazione. Qualsiasi anomalia o disfunzione placentare può avere ripercussioni drammatiche:
- Distacco Intempestivo di Placenta (Abruptio Placentae): Questa condizione, in cui la placenta si separa prematuramente dalla parete uterina, è una delle cause più frequenti di morte fetale. Interrompe bruscamente l'apporto di sangue e ossigeno al feto.
- Insufficienza Vascolare Utero-Placentare: Una ridotta perfusione sanguigna tra utero e placenta può portare a una crescita fetale rallentata e, nei casi più gravi, a morte fetale per mancanza di ossigeno e nutrienti.
- Corioamnionite: Si tratta di una grave infiammazione della cavità amniotica e delle membrane che la circondano, spesso causata da infezioni batteriche. Può portare a complicazioni che minacciano la vita fetale.
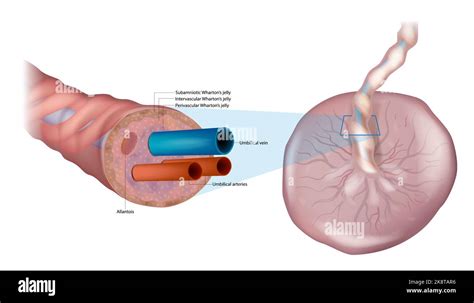
- Problemi del Cordone Ombelicale: Il cordone ombelicale è il tramite vitale tra madre e feto. Anomalie come il prolasso del cordone (quando il cordone fuoriesce dalla cervice prima del feto), la trombosi (formazione di coaguli), i nodi stretti, la torsione su se stesso o una lunghezza anomala (troppo corto o troppo lungo) possono compromettere il flusso sanguigno e causare sofferenza fetale. L'intreccio del cordone ombelicale attorno al feto, noto come "corda nucale" se attorno al collo, può altresì causare costrizione.
- Vasi Previ: Condizione in cui i vasi sanguigni che collegano il cordone ombelicale alla placenta attraversano l'apertura della cervice o sono in sua prossimità, aumentando il rischio di rottura e sanguinamento durante il travaglio.
Cause Fetali
Anche il feto stesso può presentare condizioni che ne determinano la morte intrauterina:
- Malformazioni Congenite Gravi: Difetti strutturali significativi, come gravi malformazioni cardiache o cerebrali, possono essere incompatibili con la vita.
- Anomalie Cromosomiche e Sindromi Genetiche: Alterazioni nel numero o nella struttura dei cromosomi, o specifiche sindromi genetiche, possono portare a un arresto dello sviluppo fetale o a condizioni incompatibili con la sopravvivenza.
- Malattia Emolitica del Neonato (Isoimmunizzazione Materno-Fetale): Questa condizione si verifica quando il sangue della madre e quello del feto sono incompatibili (ad esempio, Rh negativo la madre e Rh positivo il feto). Il sistema immunitario materno può produrre anticorpi che attaccano i globuli rossi fetali, causando anemia grave e potenzialmente morte fetale.
Asfissia Fetale
L'asfissia, ovvero la mancanza di ossigeno al feto, rappresenta una delle cause predominanti di morte fetale, stimata nell'80% dei casi. Questa condizione può essere la conseguenza di molteplici fattori, tra cui quelli già citati legati a problemi placentari, del cordone ombelicale o a condizioni materne che compromettono l'apporto di ossigeno.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Cause Sconosciute
Nonostante i progressi diagnostici, una percentuale significativa di casi di morte fetale intrauterina rimane di causa sconosciuta, anche a seguito di esami approfonditi, test genetici, autopsia fetale e placentare. Questa incertezza diagnostica, che può variare dal 25% al 60% dei casi, rappresenta una delle sfide maggiori per la medicina perinatale e per le famiglie colpite, rendendo più complessa la consulenza genetica e la prevenzione per gravidanze future.
Fattori di Rischio e Prevenzione
Diversi fattori possono aumentare il rischio di morte fetale intrauterina. L'identificazione precoce di questi fattori, idealmente in epoca preconcezionale o all'inizio della gravidanza, è fondamentale per l'attuazione di programmi di prevenzione mirati. Tra i fattori di rischio modificabili rientrano gli stili di vita, come il fumo, l'uso di sostanze e l'abuso di alcol. Altri fattori, come l'età materna avanzata o pregressi episodi di morte fetale, non sono modificabili ma richiedono un'attenta sorveglianza.
La prevenzione si basa su un approccio multimodale che include:
- Screening Prenatale: Monitoraggio attento della crescita fetale e della funzionalità placentare attraverso ecografie e altri esami.
- Gestione delle Patologie Materne: Ottimizzazione del controllo di condizioni come diabete, ipertensione e malattie autoimmuni.
- Consulenza Genetica: Valutazione del rischio di anomalie cromosomiche o genetiche.
- Modifica degli Stili di Vita: Educazione e supporto per l'abbandono di fumo, alcol e droghe.
- Monitoraggio dei Movimenti Fetali: Le donne dovrebbero essere informate sull'importanza di monitorare i movimenti fetali e di segnalare tempestivamente qualsiasi cambiamento o diminuzione significativa al proprio medico. Un cambiamento nel comportamento fetale, come una diminuzione o cessazione dell'attività, può essere un segnale di sofferenza fetale.
- Posizione del Sonno: Dormire sul fianco, piuttosto che sulla schiena, specialmente negli ultimi mesi di gravidanza, è stato associato a una riduzione del rischio di morte fetale.

Diagnosi e Gestione
La diagnosi di morte fetale intrauterina viene solitamente sospettata quando la madre non avverte più i movimenti fetali. La conferma avviene tramite esami strumentali, come l'ecografia, che può rilevare l'assenza di battito cardiaco fetale. Possono essere condotti anche test come il non stress test e il profilo biofisico per valutare lo stato di benessere fetale.
Una volta diagnosticata la morte fetale, la gestione del parto richiede un approccio delicato e personalizzato. In molti casi, il medico attende che la donna partorisca spontaneamente. Tuttavia, a seconda dell'epoca gestazionale e delle condizioni materne, possono essere utilizzati farmaci per indurre il travaglio o procedure come la dilatazione ed evacuazione (D&E) per rimuovere il feto dall'utero.
Il Lutto Perinatale
La morte fetale intrauterina comporta un intenso lutto perinatale. Il dolore emotivo, la rabbia, il senso di colpa e la confusione sono emozioni comuni che i genitori affrontano. È fondamentale che le coppie ricevano un supporto psicologico ed emotivo adeguato da parte del personale sanitario, familiari e gruppi di supporto. Il processo di lutto è individuale e richiede tempo e comprensione. È importante che i genitori abbiano la possibilità di vedere il bambino, dargli un nome e creare ricordi, se lo desiderano, per facilitare il processo di elaborazione del lutto.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Implicazioni per Gravidanze Future
Un episodio precedente di morte fetale aumenta il rischio di un ulteriore evento nelle gravidanze successive. Tuttavia, è importante sottolineare che la maggior parte delle gravidanze future si conclude con successo, portando alla nascita di un bambino sano. Una valutazione approfondita dei casi di morte intrauterina è essenziale per identificare eventuali cause ricorrenti e fornire una consulenza mirata alla coppia per le gravidanze future, al fine di ridurre il rischio e offrire maggiore serenità.