La perdita di un bambino durante la gravidanza è un evento che può lasciare un segno indelebile nei genitori e nella famiglia. Quando le donne perdono il loro bambino tra la 20a settimana di gravidanza e il parto, si parla di parto morto. Se perdono il bambino prima della 20a settimana, si parla in genere di aborto spontaneo. Tuttavia, un parto morto è specificamente quando un bambino muore dopo la ventesima settimana di gravidanza. Il bambino potrebbe essere morto nell'utero settimane o ore prima del parto, sebbene sia raro che il decesso avvenga durante il parto stesso. I nati morti possono ancora verificarsi anche con i miglioramenti nell'assistenza prenatale nel corso degli anni. Ogni anno in tutto il mondo si registrano quasi 2 milioni di morti in utero. La morte fetale intrauterina, nota anche come morte fetale endouterina (MEF) o Morte Improvvisa Fetale (SIUD), si riferisce alla scomparsa dei segni di vita del feto prima dell'espulsione o dell'estrazione completa dal corpo materno, avvenuta durante il periodo della gravidanza ma prima dell'inizio del travaglio.
Questo evento rappresenta una delle esperienze più dolorose e traumatiche che una donna e una coppia possano affrontare durante il percorso della maternità. A differenza dell'aborto spontaneo, che avviene nelle prime fasi della gravidanza, la morte fetale antepartum si verifica in una fase in cui il feto è già formato e la madre ha spesso iniziato a percepirne i movimenti. Comprendere la natura di questa condizione è fondamentale non solo per la gestione clinica immediata, ma anche per l'indagine delle cause sottostanti, che possono influenzare la salute futura della madre e la pianificazione di gravidanze successive. La frequenza di questo terribile evento varia dal 4 al 12 per mille nati nelle diverse casistiche riportate in letteratura. In Italia, l’Organizzazione mondiale della sanità (Oms) definisce la morte fetale intrauterina come la perdita del feto dopo la 22esima settimana di gestazione, o, in caso di epoca gestazionale non conosciuta, un peso alla nascita di 500 grammi o più.
L'Impatto Emotivo e Psicologico della Perdita Perinatale
I parti morti possono essere angoscianti per i genitori, poiché molti di essi si verificano in gravidanze normali. Una morte in utero in genere non presenta segnali di avvertimento immediati per la madre, rendendo la scoperta ancora più scioccante. Una morte in utero può essere emotivamente angosciante. I medici devono conoscere la causa della morte in utero per aiutare i genitori nel processo di elaborazione del lutto.
Le donne possono sentirsi in colpa, ma devono ricordare che raramente sono responsabili di morti in utero. Di solito sono profondamente addolorate, arrabbiate e confuse. La morte del bambino può anche influenzare i matrimoni. Dopo una morte in utero, le donne possono sperimentare ingorgo mammario, depressione, disagio da un episiotomia e altri problemi, simili a quelli che si verificano dopo un parto normale. La cura fisica delle donne che hanno subito una morte in utero è identica a quella fornita di norma dopo il parto (cure post-parto). Tuttavia, è necessario supporto emotivo e sociale supplementare.
Il supporto di psicologi specializzati nel lutto perinatale è essenziale. Un consulente qualificato, uno psichiatra o uno psicologo possono aiutare le donne e le loro famiglie a superare questi momenti difficili. La morte intrauterina resta un tabù. Non se ne parla, si tende a evitare l’argomento. Nell’immaginario collettivo non c’è spazio per questo lutto: sembra una beffa, un figlio tanto desiderato che muore ancor prima di nascere è una cosa inimmaginabile e soprattutto incompatibile con l’idea che abbiamo della vita e della morte. Per questo è importante che i professionisti, medici e ostetriche, siano preparati a sostenere i genitori nelle loro richieste, a stare al loro fianco rispettandoli nel loro dolore, offrendo loro consulenza senza imposizioni o decisioni prese al loro posto, facendo anche percepire loro il nostro shock e il nostro dolore per la morte del figlio. È importante non minimizzare mai la perdita con frasi del tipo «siete ancora giovani, ne arriveranno degli altri» o «in fondo avete già dei figli».
lutto perinatale
Principali Cause e Fattori di Rischio della Morte Fetale Intrauterina
Le cause della morte fetale antepartum sono molteplici e possono essere suddivise in tre categorie principali: fattori materni, fattori placentari e fattori fetali. Talvolta la causa della morte in utero è sconosciuta, e le cause di circa un terzo dei casi non sono sempre note. Nel 25-60% dei casi le cause di morte intrauterina del feto restano tuttavia sconosciute e tale percentuale tende ad aumentare progressivamente con l’avanzare dell’epoca gestazionale.
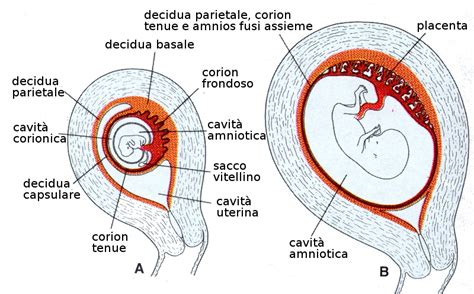
Fattori Placentari e del Cordone Ombelicale
Problemi alla placenta o al cordone ombelicale possono causare circa 1 su 10 nati morti. La placenta è l'organo vitale per il sostentamento del feto, fungendo da grande polmone e fonte di nutrimento per il piccolo. Complicazioni della gravidanza e del parto, inclusi problemi placentari, causano quasi un terzo dei nati morti.Le anomalie pericolose della placenta hanno tre caratteristiche principali: problemi di annidamento in utero, di sede di impianto e di tempo errato (“intempestivo”) di distacco. Nel primo caso, la placenta si annida, si radica troppo all’interno della parete dell’utero (placenta “accreta”, “increta”, “percreta”, a seconda di quanto si approfondisce: maggiore la profondità, peggiori le conseguenze). Dopo il parto, nel momento del secondamento, in cui cioè la placenta dovrebbe essere espulsa “per seconda”, dopo il bambino, questo non succede perché i villi (le “radici” della placenta che servono a “pescare” nel sangue materno per nutrire il bambino), troppo radicati, non si staccano. A quel punto l’utero non può contrarsi, stringendo i vasi sanguigni che lo irrorano, così da bloccare la perdita di sangue. Ed ecco l’atonia dell’utero mentre il sangue esce a fiotti.Un'altra anomalia è la placenta "previa", ossia posta nella parte interna del collo dell’utero, davanti alla vagina. Nel momento in cui iniziano il travaglio e la dilatazione del collo, quando la placenta si stacca prematuramente (perché il bimbo è ancora in utero), partono sia l’emorragia sia la sofferenza fetale (perché la placenta è il polmone del bambino finché questi non è nato e respira autonomamente).La terza causa, pericolosissima, è il distacco “intempestivo” di placenta durante la gravidanza. Il feto va in sofferenza da asfissia, non riceve più ossigeno. Il sangue si accumula tra la placenta e l’utero e ne causa un infarto. Il distacco intempestivo di placenta (o abruptio placentae) e tutte quelle situazioni in cui viene a mancare l'apporto di ossigeno al feto (asfissia) sono tra le cause più frequenti.Altre complicazioni placentari responsabili di morte fetale includono la corioamnionite (grave infiammazione della cavità amniotica e delle membrane che l'avvolgono), l'insufficienza vascolare utero-placentare, l'incontinenza cervicale e i problemi del cordone ombelicale (es. prolasso, trombosi, nodo o torsione). Il cordone ombelicale è particolarmente vulnerabile nella sua componente venosa. Le lesioni infettive colpiscono preferenzialmente il punto di inserzione placentare. Funicular syndromes, ovvero alterazioni del numero e morfologia dei vasi (il cordone ombelicale normalmente é costituito da due arterie ombelicali, dalla vena ombelicale e da una sostanza gelatinosa, la gelatina di Wharton), possono contribuire.
Fattori Materni: Patologie, Condizioni Preesistenti e Stile di Vita
Le condizioni di salute della madre giocano un ruolo cruciale. Il feto può morire se le donne presentano determinate condizioni come:
- Ipertensione arteriosa: Alta pressione sanguigna, in particolare la Preeclampsia (un tipo di ipertensione che si sviluppa durante la gravidanza) o l'eclampsia, è presente nell’8% di tutte le gravidanze ed è causa di IUGR (ritardo di crescita intrauterino). La SIUD può intervenire per distacco di placenta o CID (coagulazione intravascolare disseminata). Alcuni tipi di ipertensione possono contribuire alla morte del feto.
- Diabete: Diabete poco controllato o diabete mellito non compensato.
- Disturbi della tiroide: Disturbo della tiroide scarsamente controllato.
- Obesià grave: Obesità grave (indice di massa corporea [IMC] pari o superiore a 40).
- Disturbi della coagulazione del sangue: Ad esempio la sindrome da anticorpi antifosfolipidi (APS) e il Lupus eritematoso sistemico (LES), che hanno una maggiore tendenza a sviluppare eventi tromboembolici placentari responsabili di interruzione precoce di gravidanza, aborti ripetuti, in una percentuale del 20% degli aborti totali spontanei, e IUGR. La strategia terapeutica in questi casi prevede l’utilizzo dell’eparina, con o senza ASA, a dosaggio terapeutico, e il trattamento della malattia di base.
- Nefropatie e malattie a patogenesi immunologica: Espongono anch'esse al rischio di morte fetale.
- Età materna: L’età superiore ai 35 anni triplica il rischio; l'età materna >40 anni è tradizionalmente considerata “a rischio” non solo per le cromosomopatie. Il peso medio dei neonati da donne over 40 presenta un peso medio alla nascita superiore ed un indice di Apgar inferiore rispetto ai neonati di donne di età inferiore ai 40 anni.
- Posizione supina prolungata: Il peso dell’utero a termine di gravidanza in donne ipotese che mantengono a lungo la posizione supina (per es. durante il sonno) può comprimere non solo la cava inferiore ma anche, o soltanto, l’aorta addominale, comportando un’interruzione di afflusso di sangue a livello delle arterie ovariche e delle arterie uterine. Per effetto del calo pressorio, il flusso intervilloso diminuisce. Si realizza la condizione di anossia acuta nota come “Effetto Poseiro”. L’ipotensione da posizione supina, secondaria alla compressione della cava, è un evento assai frequente. In letteratura è stimato che il 30% delle gravide a termine in posizione supina, in travaglio o non, va incontro a fenomeni di compressione aortocavale.
- Ipocapnia materna: Il feto è sprovvisto di meccanismi compensatori renali e polmonari di alterazioni dell’equilibrio acido-basico a causa dell’immaturità di questi due organi e quindi subisce passivamente eventuali squilibri del pH materno con tutte le conseguenze. L’ipocapnia può essere indotta da iperventilazione isterica o anche da esagerata erogazione di ossigeno in maschera durante il travaglio.
- Stress materni: In seguito a violenti stress materni, il feto può essere colpito da una sindrome da panico e ansia che sconvolge il sistema neuroendocrino e l’asse ipotalamo-ipofisi-surrenale con gravi ripercussioni sul sistema cardio-respiratorio.
- Stile di vita scadente e uso di sostanze: Uso di sostanze come cocaina, alcol o tabacco. L’etanolo passa facilmente la barriera placentare e raggiunge nel sangue fetale una concentrazione pari a quella materna, decisamente troppo alta in rapporto all’esiguo peso fetale. Gli effetti negativi dell’alcool sulla gravidanza prevedono una percentuale del 30-40% di malformazioni fetali soprattutto nel 1° trimestre, fino alla grave “Sindrome Feto-Alcolica” (FAS). La relazione positiva fra fumo e abortività è spiegata dall’anossia utero-placentare determinata dalla vasocostrizione indotta dalla nicotina e dalla concentrazione di carbossiemoglobina nel sangue materno e fetale. L'eccessiva assunzione di caffè (tè, caffè, coca-cola e cioccolata) può determinare tachicardia, ipertensione arteriosa e vasocostrizione. L'inquinamento ambientale, con concentrazioni di diossina troppo basse per provocare effetti tossici nella madre, possono però provocarli sia nel feto che nel bambino. La quantità di TCDD (diossina) nel sangue del cordone ombelicale è elevata relativamente alle ridotte dimensioni del feto.
Infezioni
Un'infezione nel feto, nella placenta o nella donna incinta può causare nati morti. La placenta, ricca di anticorpi e leucociti, è una buona barriera contro le infezioni ma non è una cerniera a chiusura ermetica e inoltre, dopo il 4° mese, subisce una progressiva diminuzione delle cellule di Langhans con creazione di varchi nel rivestimento trofoblastico attraverso i quali avviene il passaggio di molti agenti patogeni. Nei primi tre mesi invece il passaggio trans-placentare è possibile solo per alcuni tipi di virus come il virus della poliomielite e della rosolia o per i batteri in caso di grave setticemia. Il liquido amniotico ha un’attività batteriostatica esercitata da lisozimi, β-lisina, perossidasi, spermina etc.; ma tale attività diventa consistente solo dopo la 31a settimana. L’infiltrazione leucocitaria del cordone provoca una ipossia fetale correlata alla diminuzione del flusso di sangue ossigenato proveniente dal circolo materno. Gli agenti patogeni possono essere raggruppati in 4 grandi categorie: virus, batteri, rickettsie e protozoi; un capitolo a parte meritano le diverse specie di candida.La gravidanza è caratterizzata da una parziale immunodepressione, ossia da una riduzione controllata dell’efficienza del sistema immunitario affinché la mamma possa accettare l’embrione. Il rovescio della medaglia è che la mamma si difende meno bene dalle infezioni: ecco perché alcune infezioni da germi banali come lo streptococco possono salire dalla vagina, infettare il sacco e il liquido amniotico, causare morte fetale ma anche setticemie fatali. O, ancora, perché il virus influenzale può dare forme sistemiche fatali.
Fattori Fetali: Malformazioni, Anomalie Genetiche e Condizioni Specifiche
A volte il feto muore se ha un problema, come un’anomalia cromosomica o genetica, disabilità congenite, anemia (numero troppo basso di globuli rossi), un difetto congenito o una gravidanza con più di un feto (gravidanza multipla). Le persone affette da patologie genetiche possono, anche se spesso con difficoltà, essere fertili. In caso di gravidanza trasmetteranno all’embrione i geni e la patologia ad essi associata secondo le leggi mendeliane. Le gravidanze delle coppie in cui uno o entrambi i coniugi sono affetti da alterazioni genetiche, sono gravate da un alto tasso di morte fetale e aborti ripetuti spontanei (3-4% vs. 15%). Da un esame statistico su prodotti abortivi si rileva che la frequenza dei cariotipi anormali è del 50,1%; in essi la trisomia era predominante (62,1%), seguita da triploidia (12,4%), monosomia X (10,5%), tetraploidia (9,2%) e anomalie cromosomiche strutturali (4,7%). Tra le trisomie, i cromosomi 16 (21,8%), 22 (17,9%) e 21 (10,0%) erano prevalenti nei casi SIUD. La frequenza degli aborti cromosomicamente anormali aumenta con l’età materna, ma solo a causa dell’aumento della trisomia. Gravi malformazioni congenite (es. cardiache o cerebrali), anomalie cromosomiche, sindromi genetiche e malattia emolitica (isoimmunizzazione materno-fetale, con grave anemia fetale) possono indurre tale evento.
Meccanismi Fisiopatologici e Risposta Cardiaca Fetale all'Ipossia
Il flusso intervilloso si modifica in rapporto alle necessità metaboliche del feto. All’inizio della contrazione si ha riduzione del flusso intervilloso a causa dell’aumento della pressione nello spazio intervilloso. Poiché la pressione arteriosa del feto a termine è di 80 mm Hg e la pressione intervillosa durante la pausa è di 80 mm Hg e durante la contrazione di 100-140 mm Hg, appare chiaro che il sangue ossigenato dei villi è spremuto, per effetto della contrazione, nel circolo fetale apportando ossigeno e comportando ipervolemia fetale.
In condizioni di ipossia fetale, il sistema cardiovascolare del feto tenta di compensare per mantenere l'ossigenazione degli organi vitali. Se l’ipossiemia fetale è modesta, il tentativo cardiaco fetale di compensazione è inizialmente rappresentato dalla tachicardia e dalla vasocostrizione periferica così da incrementare il flusso intravilloso e quindi gli scambi con la madre. Questo è un meccanismo di difesa per assicurare che il sangue ossigenato raggiunga il feto più rapidamente e che il flusso verso la placenta sia ottimizzato.
Tuttavia, se l’ipossemia fetale si aggrava ulteriormente, allora subentrano bradicardia (rallentamento del battito cardiaco) e ipotensione fetale nel tentativo di porre in essere l’unico compenso possibile e cioè ridurre al minimo il consumo di ossigeno e con esso anche il lavoro cardiaco. Questa è una fase più critica in cui il feto adotta una “centralizzazione del circolo”, diventando in pratica un essere “cuore-cervello” esattamente come i grandi mammiferi marini. Questo significa che il sangue viene prioritariamente diretto verso il cervello e il cuore, a discapito di altri organi meno vitali in quel momento, per preservare le funzioni essenziali. A differenza dei cetacei, il feto umano non resiste a lungo a questa situazione che lo porterà a morte se la condizione di ipossia non viene risolta. Questo meccanismo di difesa cardiovascolare, se prolungato o troppo grave, diventa esso stesso parte del processo che porta alla morte fetale.
Diagnosi della Morte Fetale in Utero
I medici possono sospettare la morte fetale se non si avvertono più i movimenti, sebbene, man mano che il feto cresce, lo spazio si riduca e i movimenti diminuiscano. In molti casi, una morte in utero in genere non presenta segnali di avvertimento. Tuttavia, le emorragie vaginali, in particolare nella seconda metà della gravidanza, possono indicare un problema con il bambino. Se le donne soffrono di emorragie, devono consultare immediatamente il medico.La diagnosi di morte fetale antepartum è esclusivamente clinica e strumentale. La rilevazione del battito cardiaco del bambino nell’utero tramite un ultrasuono è fondamentale. L'ecografia ostetrica è il gold standard per la diagnosi definitiva. L'ecografista cerca l'assenza di attività cardiaca fetale e l'assenza di movimenti del corpo e degli arti. Gli esami per valutare il feto includono:
- Non stress test: Viene monitorata la frequenza cardiaca del feto quando è immobile e quando si muove, utilizzando un dispositivo collegato all’addome della donna.
- Profilo biofisico: Si utilizza l’ecografia per ottenere immagini del feto in tempo reale e osservarlo. Questo esame consente al medico di valutare la quantità di liquido amniotico e di controllare i periodi di respirazione ritmica, il movimento e il tono muscolare del feto.
Per tentare di identificare la causa della morte in utero, si ricorre a test genetici e a esami del sangue (come esami per individuare eventuali infezioni, diabete, disturbi della tiroide e sindrome da anticorpi antifosfolipidi). I medici raccomandano inoltre di valutare il feto per ricercare possibili cause, quali infezioni e anomalie cromosomiche. Vengono esaminati la placenta e l’utero. Spesso non è possibile stabilire la causa, che rimane sconosciuta.
Gestione e Trattamento della Morte Fetale
Quando si verifica una morte fetale, i medici hanno in genere molte opzioni per far nascere il bambino. Il medico di solito aspetta che la donna partorisca, ma in alcuni casi, le donne possono chiedere accordi speciali prima di partorire, che possono includere una stanza privata o una stanza lontana dalle altre donne incinte che partoriscono. Le donne possono vedere il bambino, dargli un nome, ecc.Se il feto morto non viene espulso naturalmente, alla donna può essere somministrata una prostaglandina (un farmaco simile a un ormone che stimola l’utero a contrarsi) come misoprostolo, per provocare l’apertura (dilatazione) della cervice. Riceve poi di solito ossitocina, un farmaco che stimola il travaglio, a seconda di quanto avanzata è la gravidanza. Nella maggior parte dei casi, i medici raccomandano l'induzione del parto vaginale piuttosto che il taglio cesareo. Il parto vaginale è generalmente più sicuro per la madre, comporta meno rischi di infezione e di emorragia e permette un recupero fisico più rapido, oltre a non lasciare cicatrici uterine che potrebbero complicare gravidanze future.
Se la gestazione è inferiore a 24 settimane o il feto è relativamente piccolo, si può ricorrere a dilatazione ed evacuazione (D e E) per rimuovere il feto morto. Prima dell’intervento però i medici possono utilizzare sostanze naturali che assorbono i liquidi (come steli di alghe) o un farmaco (come il misoprostolo) per favorire l’apertura della cervice. Se eventuali tessuti del feto o della placenta rimangono nell’utero, si procede al raschiamento aspirativo per asportarli. Con uno speculum vengono allargate le pareti della vagina e poi viene dilatata la cervice. Viene quindi inserita nell’utero una sonda flessibile per rimuovere il feto e la placenta. Il tubo è collegato a una siringa manuale o a un dispositivo di aspirazione elettrico, che aspira eventuale tessuto rimanente.Se il feto muore negli ultimi stadi della gravidanza o in prossimità del termine, ma rimane nell’utero per settimane, si può sviluppare un disturbo della coagulazione che provoca gravi emorragie (chiamato coagulazione intravascolare disseminata). Se si sviluppa coagulazione intravascolare disseminata, la donna viene sottoposta a trasfusioni di sangue al bisogno.Il recupero fisico dipende da molti fattori. Tuttavia, in genere dura dalle sei alle otto settimane. Il parto tramite placenta attiva gli ormoni che producono latte nelle donne, un aspetto da gestire anche in queste circostanze difficili.
Prevenzione e Riduzione dei Rischi Nelle Gravidanze Future
Le donne non possono prevenire una morte in utero poiché molti fattori sono fuori controllo. Tuttavia, alcuni fattori di rischio sono modificabili. Per quanto riguarda le gravidanze future, la maggior parte delle donne che hanno subito una morte fetale antepartum avrà in seguito una gravidanza sana e un bambino sano. Un episodio precedente di morte in utero aumenta il rischio di morte del feto in gravidanze successive, per questo è fondamentale l'identificazione e la gestione dei fattori di rischio. Fate un controllo prima di rimanere di nuovo incinte. I dottori monitorano frequentemente le donne se la loro gravidanza è ad alto rischio.
Consigli Pre-gravidanza e Durante la Gravidanza
- Stile di vita sano: Evitare fumo, alcol e droghe. Il non aver assunto l’acido folico, aumentano il rischio di malformazioni di testa e colonna (del tubo neurale), cardiache e urogenitali, ma anche di anomalie della placenta.
- Visita preconcezionale: Indispensabili visita preconcezionale, polivitaminico con acido folico (0,4 mg al dì), esami per escludere malattie infettive, diabete, ipertensione.
- Peso corporeo: Partire normopeso, o mettersi a dieta.
- Attività fisica: Fare un’ora di passeggiata veloce al giorno.
- Dieta equilibrata: Se si parte normopeso, aumentare di circa 1 chilo al mese nel primo trimestre, 1.200 grammi al mese nel secondo, 1.500 grammi al mese nel terzo. Preferire amidi, cereali e legumi alla sera, per ottimizzare la glicemia e la nutrizione del piccolo nelle ore notturne, con proteine a pranzo. Integrare l’alimentazione con ferro, acido folico, vitamina D, magnesio, omega 3 e omega 6.
- Vaccinazioni: Vaccinarsi sempre contro il virus influenzale, soprattutto se si programma una gravidanza.
- Posizione del sonno: Dormire sul fianco e non sulla schiena può aiutare a ridurre i rischi legati alla compressione aortocavale.
Il Ruolo dell'Assistenza Medica e della Struttura Ospedaliera
Le cure prenatali avanzate, quali il ricorso al parto indotto nel caso di gravidanze oltre il termine e la rilevazione e la gestione dell’ipertensione, del ritardo della crescita fetale e del diabete gestazionale aiutano a ridurre ulteriormente la mortalità. Il miglioramento degli standard di cura prenatale e l’introduzione del monitoraggio della frequenza cardiaca fetale a termine di gravidanza hanno ridotto in maniera significativa l’incidenza delle morti fetali dovute a un’insufficiente funzione della placenta, così come l’immunoprofilassi anti D nelle donne Rh negative, ha ridotto del 95% la mortalità per isoimmunizzazione (incompatibilità materno-fetale).
Aggiornamento continuo, formazione specifica con protocolli rigorosi per la gestione delle emergenze ostetriche, attenzione alla visita, sempre accuratissima, addestramento a non abbassare mai la guardia sono fondamentali: anche la gravidanza più normale può volgere in tragedia in pochi minuti, in assenza di fattori di rischio e per eventi imponderabili e non prevedibili. È giustissima l’iniziativa del Ministero di accorpare i centri nascita, idealmente con ospedali dai 1000 parti in su. Solo la presenza in reparto, 24 ore su 24 per 365 giorni all’anno, di ginecologo e anestesista competenti anche nella gestione dello shock emorragico può evitare la tragedia e/o danni permanenti. La “reperibilità” non consente di arrivare in tempo. È un dovere morale ed etico, oltre che sanitario, ridurre la mortalità e la morbilità per gravidanza e parto.