La pelle dei bambini, e in particolare quella delle guance, è un indicatore prezioso del loro benessere, caratterizzata da una delicatezza e una morbidezza uniche che richiedono attenzioni specifiche. Questa morbidezza naturale non è solo un tratto estetico, ma riflette anche la salute e l'integrità della barriera cutanea del piccolo. Tuttavia, le guance possono subire alterazioni, come arrossamenti, che a volte sono fenomeni innocui legati a semplici fattori ambientali o alla crescita, ma altre volte possono segnalare la presenza di condizioni che necessitano di maggiore attenzione. Comprendere le caratteristiche di questa pelle così vulnerabile e imparare a riconoscere i segnali che essa ci invia è fondamentale per assicurare il comfort e la salute dei nostri bambini.
La Delicata Morbidezza delle Guance del Bambino e la Cura Quotidiana
La pelle del neonato e del bambino piccolo è intrinsecamente più sottile e delicata rispetto a quella dell'adulto, con una barriera cutanea ancora immatura che la rende più suscettibile a irritazioni, secchezza e arrossamenti. La morbidezza che contraddistingue le guance è il risultato di un equilibrio idrolipidico ottimale e di una protezione efficace dagli agenti esterni. Per mantenere queste caratteristiche e supportare lo sviluppo sano della cute, la gestione della pelle secca nei neonati richiede gesti semplici ma fondamentali.
Il Bagnetto: Un Momento di Cura Essenziale
Il momento del bagnetto è centrale per l'igiene del bambino e, se eseguito correttamente, contribuisce a preservare la naturale morbidezza delle guance e di tutta la pelle. L’acqua deve essere tiepida, per evitare stress termici alla pelle sensibile. È altrettanto importante che il bagno non sia troppo lungo; pochi minuti sono sufficienti per una pulizia efficace senza alterare eccessivamente il film idrolipidico protettivo della cute. I detergenti scelti devono essere selezionati con cura. È importante utilizzare solo prodotti specifici per la pelle del neonato, formulati per rispettarne il pH naturale e privi di sostanze irritanti che potrebbero compromettere la barriera cutanea e causare secchezza o arrossamenti.
Asciugatura e Idratazione Profonda
Dopo il bagno, è bene asciugare la pelle con delicatezza. Basta tamponare con un telo morbido, senza sfregare, per evitare attriti che potrebbero irritare la pelle delicata del bambino. Occorre prestare attenzione particolare alle pieghe di collo, inguine e ascelle, dove l’umidità residua potrebbe causare ulteriori problemi come macerazione o irritazioni.
La fase successiva è forse la più importante per garantire la morbidezza e l'elasticità della pelle: l’idratazione. Applicare una crema emolliente subito dopo il bagno, con la pelle pulita e ancora leggermente umida, aiuta a trattenere l’idratazione e rinforzare la barriera cutanea. È bene scegliere prodotti testati su pelli sensibili, ricchi in sostanze come ceramidi e burro di karitè, che trattengono l’acqua e nutrono in profondità. Le ceramidi, in particolare, sono componenti fondamentali della barriera cutanea e la loro integrazione esterna può significativamente migliorarne la funzione protettiva. In caso di mani o viso screpolato, è possibile applicare la crema più volte al giorno, fornendo un apporto costante di nutrimento e protezione alle aree più esposte e vulnerabili.
L'Importanza dell'Ambiente e dell'Abbigliamento
Anche l’ambiente gioca un ruolo importante nella salute della pelle del bambino. In casa, è consigliabile mantenere un’umidità tra il 40% e il 60%, evitando un clima troppo secco, che favorisce la disidratazione cutanea e la perdita di quella caratteristica morbidezza. All’esterno, è fondamentale proteggere il neonato dal vento, dal freddo e dai cambiamenti bruschi di temperatura, fattori che possono facilmente causare arrossamenti e secchezza delle guance.
L’abbigliamento può aiutare in questa protezione: meglio preferire tessuti naturali come il cotone, che lasciano traspirare la pelle e non provocano attriti, riducendo il rischio di irritazioni meccaniche o di surriscaldamento, che possono alterare la delicata superficie cutanea.
Attenzione ai Dettagli: Igiene di Genitori e Indumenti
Infine, un consiglio spesso trascurato ma di grande rilevanza: anche la detersione delle mani dei genitori e il lavaggio dei capi a contatto diretto con la pelle del bambino devono rispettare criteri di delicatezza. L'uso di detersivi aggressivi o profumazioni intense sui vestiti o sulle mani di chi accudisce il bambino può innescare reazioni cutanee indesiderate, compromettendo la naturale morbidezza e integrità delle guance.
Guance Rosse nei Bambini: Comprendere le Cause
Le guance rosse nei bambini possono essere sinonimo di moltissime cose e molto spesso non portano ad alcun tipo di problema. La percezione di un rossore insolito è una delle prime ragioni per cui i genitori cercano chiarimenti sulle condizioni della pelle del loro bambino. Tuttavia, può capitare che esse siano sintomo di uno stato infettivo che dev'essere approfondito maggiormente. Andremo ad analizzare tutte le possibili cause delle guance rosse nei bambini, in modo che tu possa avere un quadro completo della situazione e possa prendere le decisioni migliori per risolvere il problema. Queste varie infezioni o patologie si possono presentare con o senza febbre e, soprattutto nell'ultimo caso, è importante saperle riconoscere. Ecco perché, prima di continuare col nostro articolo, ti consigliamo di guarda questo video dove il nostro esperto spiega cosa può significare la febbre nei bambini.
Febbre nei bambini: cosa fare e quando preoccuparsi
Come abbiamo già detto, le guance rosse potrebbero essere sintomo di tante cose, a seconda del contesto, del periodo dell'anno e così via. La maggior parte delle volte non c'è niente di cui occuparsi, basta prendere atto della situazione e tenerla d'occhio per vedere come evolve.
Guance Rosse Senza Febbre: Dalla Pelle all'Ambiente
Uno dei casi più particolari è quello in cui il bambino ha in effetti le guance rosse ma non febbre. Questo tipo di arrossamento può essere legato a fattori esterni, a condizioni dermatologiche specifiche o a reazioni fisiologiche del corpo. La piccola Serena, ad esempio, a 20 giorni di vita, durante l'inverno, vede le sue guance arrossarsi ogni volta che entra ed esce dai negozi, un fenomeno che va e viene. Allo stesso modo, i genitori del piccolo Tommaso notano una simile reazione sulle guance quando il bambino sta mettendo i primi dentini, senza che il freddo sembri la causa.
Diverse condizioni possono manifestarsi con guance rosse senza febbre:
- Rosacea: È un disturbo cutaneo che provoca arrossamento, piccoli brufoli ed evidenza dei vasi sanguigni nella parte centrale del viso. Sebbene più comune negli adulti, forme pediatriche esistono e possono interessare le guance.
- Dermatite seborroica: Questa infiammazione della pelle causa un'elevata attività delle ghiandole sebacee, portando a macchie rosse e squamose, anche sul viso e sulle guance.
- Couperose: È una dilatazione dei capillari del viso, che causano le tipiche chiazze rossastre, rendendo la pelle delle guance più visibilmente rossa.
- Insolazione: Una forte insolazione può portare anche all'arrossamento senza febbre. L'esposizione al sole può irritare la pelle delicata del bambino, provocando eritema solare, che si manifesta con arrossamento, gonfiore, dolore, bruciore o prurito a distanza di 2-6 ore dall'esposizione.
- Allergie: Le reazioni allergiche possono causare una reazione della cute, manifestandosi con arrossamenti localizzati o diffusi, spesso accompagnati da prurito.
- Freddo eccessivo e vento: Queste condizioni ambientali sono tra le cause più comuni delle guance rosse nei neonati e nei lattanti, come nel caso di Serena. La pelle delicata dei bambini reagisce rapidamente ai cambiamenti di temperatura e all'esposizione a elementi atmosferici aggressivi.
- Messa dei dentini: La comparsa dei primi dentini è un'altra causa comune di guance rosse nel bambino senza febbre, spesso accompagnata da salivazione eccessiva e irritabilità.
- Alimenti particolari: Alcuni cibi possono scatenare una reazione eccessiva del corpo che si manifesta con arrossamento delle guance, anche senza febbre. Tra questi, latte, carni, frutta secca, miele, frutti di mare, ananas, melograni, cachi, carote, pomodori, meloni, mango, kiwi, lampone, cioccolato, fragola, pepe, cacao.
- Acne neonatale: Se il rossore è caratterizzato dalla comparsa di piccoli puntini, e se accompagnato da rossore anche in altre parti del viso, è bene prendere in considerazione l’ipotesi che si tratti di acne neonatale. Questa condizione è dovuta a una produzione di ormoni da parte della madre e del bambino e si verifica di solito nelle prime settimane dopo il parto, per poi scomparire dopo qualche settimana. Qui, oltre al rossore, i puntini appaiono in rilievo e spesso con una puntina bianca o giallastra, sembrando dei piccoli brufoli.
- Sudamina o miliaria: Simile all'acne neonatale, è anch’essa caratterizzata da bollicine biancastre e in rilievo nelle zone del corpo che tendono a scaldarsi di più, come collo, nuca, ascelle, inguine, pieghe di gomiti e ginocchia, ma che nei neonati spesso interessa anche la pelle del volto.
- Dermatite atopica: A partire dai 3 mesi di età c’è poi, tra le cause, la dermatite atopica, una condizione cutanea spesso cronica, denominata anche dermatite eczematosa o più semplicemente eczema. In questo caso le chiazze saranno rosse, con cute sovrastante secca, ruvida e spesso pruriginosa, sintomo quest’ultimo che può presentarsi anche la notte e causare un fastidio importante al bambino.
Guance Rosse con Febbre: Un Segnale di Possibili Infezioni
Se, invece, il bambino ha la febbre, allora le cause delle guance rosse possono ricondurre ad altre condizioni, spesso di natura infettiva. La presenza di febbre insieme all'arrossamento delle guance indica che il corpo sta combattendo un'agente patogeno o sta vivendo un processo infiammatorio più generalizzato.
- Eritema: L'eritema è un arrossamento a una zona circoscritta della pelle, quindi il volto, dovuto a infiammazione. Può essere un sintomo non specifico di diverse infezioni.
- Lupus eritematoso sistemico: Ovviamente questo è uno dei casi più estremi e anche rari che possa essere collegato a guance rosse nei bambini. È una malattia infiammatoria cronica e autoimmune del tessuto connettivo che può manifestarsi con un caratteristico eritema "a farfalla" sul viso.
- Roseola (o sesta malattia): Altra causa, relativamente rara, è una forma di infezione virale che colpisce i bambini molto piccoli e si presenta con guance rosse, ma anche febbre, feci acquose e muco. Questa malattia, meglio nota come eritema subitum, sarà approfondita in seguito.
Le Malattie Esantematiche e le Guance del Bambino
Nel bambino più grande (a partire dai 2-3 anni di età) con la febbre e le guance rosse c’è una specifica condizione che va esclusa, ovvero la quinta malattia. Le malattie esantematiche fanno riferimento a un gruppo di patologie caratterizzate da un’eruzione cutanea tipicamente associata a febbre. Riconoscere le diverse malattie esantematiche può essere complicato, principalmente per i caregivers dei bambini, ma talvolta anche per medici non esperti in malattie pediatriche o infettive. Individuare correttamente la causa dell’esantema è fondamentale per l’adeguata cura e gestione del malato e per un’appropriata prevenzione delle epidemie.
Un aspetto molto importante delle malattie esantematiche sono le complicanze ad esse associate. È necessaria quindi un’attenta analisi della storia del paziente e delle manifestazioni cliniche associate all’eruzione per poter distinguere una malattia da un’altra.
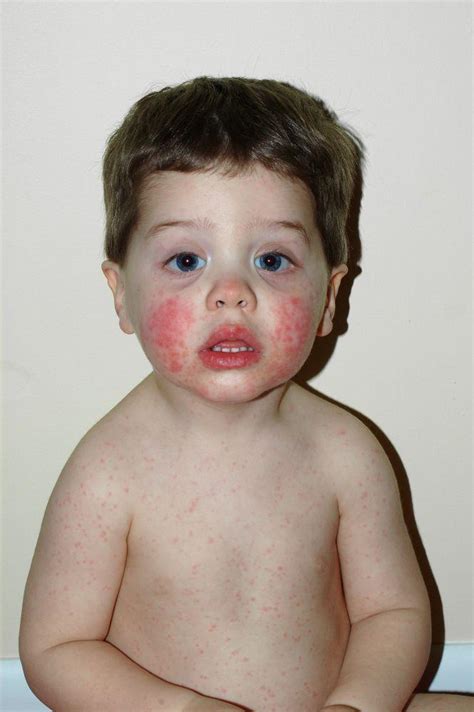
La Quinta Malattia (Eritema Infettivo): La "Guancia Schiaffeggiata"
Tra le cause possibili di guance rosse nei bambini c'è la cosiddetta quinta malattia. Ne parleremo in modo più approfondito perché è una delle cause più probabili e un esempio emblematico di condizione che colpisce specificamente le guance. La quinta malattia, spesso indicata come quinta malattia, è causata dal parvovirus umano B19. Il nome "quinta malattia" viene utilizzato perché è considerata la quinta infezione virale che comunemente causa esantema nei bambini (le prime quattro sono il morbillo, la rosolia, la varicella e la roseola). È talvolta chiamata malattia della guancia schiaffeggiata. Colpisce per lo più i bambini in età scolare (5-10 anni) ed è più frequente nelle stagioni calde. Il virus circola principalmente in primavera, e di solito provoca epidemie locali, ogni pochi anni, tra i bambini, in particolare tra 5 e i 7 anni di età.
La quinta malattia si chiama in realtà eritema infettivo (o megaloeritema), ma è conosciuta comunemente come la "malattia della guancia schiaffeggiata" proprio per il tipico rossore delimitato alle guance. Non è nulla di grave, una volta presa si diventa completamente immuni ed è così poco contagiosa che non prevede nemmeno un periodo di isolamento vero e proprio. Questa forma di eritema è causato dal parvovirus B19 e si trasmette tramite muso e saliva, quindi anche con gli starnuti e la tosse. Non risulta quindi incredibile che venga passata da bambino a bambino nei giorni di scuola. La trasmissione sembra avvenire attraverso microscopiche goccioline di saliva e per esposizione percutanea a sangue o emoderivati, con alti tassi di contagio tra i contatti famigliari; l'infezione può essere asintomatica. Di solito perdura da una a tre settimane e sparisce senza alcuno residuo.

Sintomatologia dell'Eritema Infettivo (Quinta Malattia)
Il periodo di incubazione dell'infezione da parvovirus B19 è di 4-14 giorni. Le manifestazioni iniziali tipiche sono sintomi aspecifici simil-influenzali (p. es., febbricola, lieve malessere).
Dopo alcuni giorni compaiono un eritema rilevato, confluente, a livello delle guance (aspetto a "guance schiaffeggiate") e un'eruzione simmetrica predominante a livello di braccia, gambe (spesso a livello delle superfici estensorie) e tronco, che di solito risparmia i palmi delle mani e le piante dei piedi. L'eruzione è maculo-papulare, con tendenza alla confluenza, ed è caratterizzata da lesioni lievemente rilevate, iperemiche, con la zona centrale più chiara, disposte a reticolato o a formare figure merlettate, solitamente più evidenti a livello delle superfici esposte. I sintomi della quinta malattia sono in realtà un po' quelli tipici delle altre malattie infettive dell'infanzia: si presenta cioè con l'esantema (la comparsa di macchie) sulle guance, che risultano calde al tatto. Dopo qualche giorno, l'esantema si diffonde anche alle braccia, alle gambe, al tronco e al sedere. Successivamente, con la diffusione dell'esantema, la temperatura corporea si alza e arriva la febbre. Nel frattempo che la malattia decorre possono esserci altri sintomi: naso che cola, sintomi influenzali, mal di testa, prurito intenso (soprattutto per i bambini più grandi). L'eruzione e, in generale, la malattia durano tipicamente da 5 a 10 giorni.
Tuttavia è possibile assistere a dei ritorni delle macchie in alcune specifiche condizioni, come: esposizione costante al sole, eccessivi sbalzi di temperatura o grandi sforzi fisici. Anche in questo caso, però, non bisogna preoccuparsi. Il rash può recidivare per diverse settimane, venendo esacerbato dalla luce solare, dall'esercizio fisico, dal calore, dalla febbre o da stress emotivi.
Fisiopatologia e Complicanze
Il parvovirus B19 è un virus a DNA a singola catena che provoca una temporanea soppressione dell'eritropoiesi (produzione di globuli rossi) che è lieve e asintomatica, tranne che nei pazienti con emoglobinopatie sottostanti (p. es., drepanocitosi) o altre anomalie dei globuli rossi (p. es., sferocitosi ereditaria), che possono sviluppare crisi aplastiche transitorie. Inoltre, i bambini immunodepressi possono sviluppare una viremia protratta (che dura da settimane a mesi), con conseguente anemia severa (aplasia della serie rossa).
L'infezione può verificarsi anche negli adulti e può causare varie sindromi cliniche, tra cui la sindrome guanti e calze papulare purpurica, artropatie, crisi aplastica transitoria e perdita della gravidanza o idrope fetale. Sulla base di indagini di sieroprevalenza, il 50-80% degli adulti ha evidenza di precedente infezione da parvovirus B19, che probabilmente conferisce immunità protettiva nel caso delle persone immunocompetenti.
Infezione da Parvovirus B19 in Gravidanza
L'eritema infettivo può essere trasmesso per via transplacentare, determinando a volte aborti, natimortalità o una grave anemia fetale con edema diffuso (idrope fetale). Tuttavia, circa la metà delle gravide è immune, avendo contratto l'infezione precedentemente alla gravidanza. In caso di infezione materna, il rischio di morte fetale è di circa il 2-6%, con un rischio maggiore durante la prima metà della gravidanza. Nelle pazienti gravide, si misurano gli anticorpi; le IgG suggeriscono immunità da un'infezione pregressa (il che di solito è rassicurante) e le IgM indicano un'infezione attuale o recente (il che solleva la preoccupazione per una potenziale morbilità fetale). La valutazione iniziale dello stato fetale è con l'ecografia.
Diagnosi e Trattamento dell'Eritema Infettivo
La diagnosi è clinica e di solito non è necessaria alcuna terapia specifica nei bambini altrimenti sani. La sierologia non è necessaria nei bambini altrimenti sani; tuttavia, i bambini con storia nota di emoglobinopatia o di immunodepressione devono essere sottoposti a test virali e/o anticorpali e a emocromo completo e conta reticolocitaria per rilevare la soppressione midollare. Nei bambini con crisi aplastica transitoria e negli adulti con artropatia, la presenza di anticorpi IgM specifici per parvovirus B19 nell'ultima fase acuta o nella prima fase di convalescenza, supporta fortemente la diagnosi. La viremia da parvovirus B19 può anche essere rilevata con tecniche di PCR (Polymerase Chain Reaction) quantitativa, abitualmente utilizzate per pazienti con aplasia transitoria o cronica, pazienti immunocompromessi, e feti o neonati con idrope fetale o infezione congenita.
È necessaria solo una terapia sintomatica dell'eritema infettivo. Le immunoglobuline per via endovenosa sono state utilizzate per limitare la viremia e aumentare l'eritropoiesi nei pazienti immunodepressi affetti da aplasia pura della serie rossa. Punti chiave: i bambini sviluppano febbricola e lieve malessere seguiti, alcuni giorni dopo, da un'eruzione cutanea rilevata e confluente a livello delle guance (aspetto a "guance schiaffeggiate") e da un rash simmetrico più evidente a livello di braccia, gambe e tronco. Vi è una lieve, temporanea soppressione dell'eritropoiesi che è asintomatica, tranne, a volte, nel caso di bambini con emoglobinopatie (p. es., drepanocitosi) o altre anomalie dei globuli rossi (p. es., sferocitosi ereditaria), o immunosoppressione. In caso di infezione materna, il rischio di morte fetale è del 2-6%, con un rischio maggiore durante la prima metà della gravidanza.
Altre Malattie Esantematiche Comuni
Oltre alla quinta malattia, molte altre infezioni virali e batteriche possono causare guance rosse e rash cutanei nei bambini, rientrando nel gruppo delle malattie esantematiche. La distinzione tra queste eziologie virali è raramente necessaria per la cura clinica di bambini altrimenti sani. La rosolia può essere esclusa mediante la sierologia; anche un'anamnesi approfondita relativa all'esposizione può essere utile. Altri esantemi infantili hanno caratteristiche diagnostiche particolari.
Morbillo
Il morbillo è provocato dal virus Paramyxovirus, un virus a RNA che viene trasmesso per via aerea, attraverso starnuti, tosse o semplicemente restando a stretto contatto con il soggetto infetto. Il contagio può anche avvenire, sebbene più raramente, mediante contatto diretto o indiretto con i fluidi corporei di una persona malata, come saliva o sperma. Si manifesta con una prima infezione delle vie respiratorie che compare dopo un periodo di incubazione che va dagli 8 ai 12 giorni. Per i primi due-tre giorni si manifesta con una lieve febbre e con un forte raffreddore, come in una comune influenza. Poi la febbre sale fino a raggiungere punte di 39-40 gradi e il bambino può essere assalito da difficoltà respiratorie. Spesso appare una tosse secca e a volte la congiuntivite, con occhi che prudono, lacrimano e si arrossano.
Proprio al culmine di questa fase acuta iniziale compaiono i primi segni che permettono di riconoscere il morbillo: sulla mucosa all’interno delle guance, si formano puntini bianco grigiastri simili a capocchie di spillo, chiamate macchie di Koplik (macchie biancastre con alone eritematoso (rosso) che compaiono nella mucosa orale, in particolare a livello dei molari inferiori). Subito dopo inizia l’eruzione cutanea vera e propria: si tratta di macchie rotondeggianti, di colore rosa, un po’ in rilievo e ravvicinate, a macchie color rosso vivo, tendenti a confluire in larghe chiazze. Le prime macchie compaiono generalmente intorno agli occhi e dietro alle orecchie, poi sulla fronte e dopo altri due o tre giorni si estendono a tutto il corpo, diffondendosi verso il basso al viso, al collo, al tronco e agli arti. Durante l’esantema la febbre, moderata nella fase prodromica, può raggiungere anche i 40 °C. Ha una durata di circa 6-10 giorni e nello stesso ordine con cui è comparso tende anche a svanire (andamento cranio-caudale e centrifugo), lasciando una desquamazione cutanea simile alla forfora.
La principale terapia è il vaccino, che consente di prevenire l’insorgenza del morbillo. È possibile, soprattutto negli immunodepressi, la somministrazione di immunoglobuline antimorbillo, ma al massimo entro 5 giorni dall’esposizione al virus. Per ridurre la sintomatologia dolorosa è possibile la somministrazione di antidolorifici. I pazienti sono contagiosi fino a 5 giorni prima della comparsa della clinica e fino a 24 ore dopo l’inizio della terapia. Le complicanze più gravi includono la panencefalite sclerosante subacuta di Dawson, una rara malattia degenerativa del sistema nervoso centrale. Si ritiene sia causata da un’infezione persistente del virus del morbillo che permane all’interno delle cellule nervose cerebrali.
Varicella
La varicella è una malattia esantematica causata dall’infezione di un virus a DNA, il Varicella-zoster virus (VZV o Herpesvirus umano 3), appartenente alla famiglia Herpesviridae. È un’infezione dovuta a un virus della famiglia degli Herpes virus, e ogni due/tre anni si registrano vere e proprie epidemie, dovute alla sua straordinaria capacità di diffusione. Dopo un periodo di incubazione di circa 8/22 giorni, compaiono inizialmente febbre anche non elevata e malessere, seguiti dalla caratteristica eruzione vescicolare: le lesioni, prima rosse e piccole, diffuse (“a cielo stellato”) sul torace e addome, si estendono poi a volto, gambe e braccia e cuoio capelluto. Inizialmente l’esantema tende a interessare il tronco, per poi estendersi soprattutto all’addome, al volto, al cuoio capelluto e alle mani. Nei giorni successivi si trasformano in vescicole piene di liquido che poi si seccano e lasciano il posto a croste molto pruriginose. Una volta che si è risolta l’infezione il virus entra tuttavia in una condizione di latenza nei gangli del sistema nervoso sensitivo, dove solitamente rimane silente per tutta la vita grazie all’attività del sistema immunitario.
La diagnosi di varicella avviene nella maggior parte dei casi anche solo attraverso la clinica, estremamente caratteristica. Le complicanze più serie sono la polmonite e il coinvolgimento del sistema nervoso centrale (encefalite/cerebellite), oltre alla sovra-infezione batterica delle lesioni, in particolare in seguito al loro grattamento. È consigliata una terapia sintomatica per la febbre e il prurito, evitando la terapia topica per il rischio di impetiginizzazione delle lesioni. La principale terapia è il vaccino, che consente di prevenire l’insorgenza della varicella e delle sue complicanze. È invece indicata negli immunodepressi e nel primo trimestre di gravidanza la somministrazione di immunoglobuline contro il virus della varicella zoster, ma al massimo entro 3 giorni dal momento dell’esposizione al virus.
Rosolia
È un’infezione causata dal virus Rubivirus. La trasmissione avviene solitamente per via aerea, attraverso goccioline di saliva emesse con starnuti o colpi di tosse. Il periodo di incubazione (periodo che intercorre dall’infezione alla comparsa dei sintomi) è particolarmente lungo e può arrivare fino a 21 giorni. In età pediatrica, la rosolia viene considerata una malattia di modesta gravità che guarisce spontaneamente e non lascia tracce. Dopo un periodo di incubazione che va dai 12 ai 20 giorni compaiono febbricola e ghiandole del collo ingrossate (ingrossamento dei linfonodi nucali, laterocervicali e retro-auricolari, che molte volte sono anche dolenti, soprattutto quando si appoggia la testa al cuscino per dormire la notte).
Solitamente le macchie della rosolia, di colore rosa pallido, si manifestano prima di tutto sul volto, poi sul torace e sulla schiena, infine su braccia e gambe. Si tratta di macchie leggermente in rilievo, in genere abbastanza distanziate tra loro e, in certi casi, possono essere confuse con quelle della sesta malattia o della scarlattina. Altre volte, invece, la rosolia non provoca nessuna eruzione cutanea. Le complicazioni, nei bambini, sono rarissime e caratterizzate, in prevalenza, da dolori articolari (artrite, infiammazione delle articolazioni che provoca dolore).
Le principali complicanze correlate alla rosolia si presentano sul feto quando il virus viene contratto durante la gravidanza. Nelle donne in gravidanza viene eseguito uno screening sistematico per valutare se la donna ha già contratto l’infezione in passato o se è stata vaccinata. La principale terapia è il vaccino, che consente di prevenire l’insorgenza della rosolia e delle sue complicanze, soprattutto quelle correlate alla gravidanza. Viene effettuato insieme al vaccino della parotite, della varicella e del morbillo (MMRV), solitamente al 13 o 15 mese di vita con richiamo intorno al sesto anno di vita.
Scarlattina
È un’infezione batterica provocata dallo Streptococco Beta-emolitico del gruppo A (SBEA). Si tratta di un microrganismo che si annida frequentemente nel cavo orale ed è responsabile anche di altre malattie, come la tonsillite acuta febbrile. Nella fase iniziale della malattia il sintomo principale è solo un lieve arrossamento della gola con dolore alla deglutizione. Poi compare la febbre che aumenta rapidamente e il secondo giorno possono apparire in gola le caratteristiche placche biancastre tonsillari. La lingua dapprima si ricopre di una patina bianca, poi si desquama e assume un colore rosso vivo (“lingua a fragola”).
Dopo circa due giorni dall’insorgenza dei sintomi generali compare il tipico esantema costituito da lesioni rosse puntiformi, molto ravvicinate ed un poco rilevabili al tatto, che generalmente parte da ascelle, piega del gomito e inguine e si estende poi al tronco e agli arti, e infine al volto (tranne intorno a labbra, naso e mento). L’esantema è più evidente nelle pieghe cutanee, come quella ascellare o quella interglutea, dove confluisce a formare le cosiddette linee di Pastia. Se trascurata a lungo l’infezione può estendersi alle orecchie, alle ghiandole linfatiche del collo, alle articolazioni, ai reni e perfino al cuore. La terapia antibiotica adeguata va iniziata quanto prima e proseguita per 10 giorni. Il bambino va tenuto a riposo se appare stanco e abbattuto. Ricordiamo infine un caso particolare: se in presenza di una mononucleosi non diagnosticata viene somministrata amoxicillina, il paziente svilupperà un rash cutaneo diffuso che potrebbe indurre ad ulteriori difficoltà nella diagnosi.
Sesta Malattia (Eritema Subitum)
L’esantema subitum (sesta malattia) è causato dall’infezione dell’herpes virus umano 6 (HSV 6) di tipo A o B. La trasmissione avviene principalmente per via respiratoria, attraverso starnuti, tosse o contatti ravvicinati con soggetti infetti. È caratteristico dell’età pediatrica, con un picco di incidenza tra i 6 e i 15 mesi. No. L’incubazione va da 9 a 12 giorni e la malattia provoca febbre molto elevata per 2-3 giorni. L’esantema compare caratteristicamente e improvvisamente quando la febbre scompare. Ha un aspetto maculo-papulare non confluente che si presenta inizialmente sul tronco per poi spostarsi sugli arti superiori. Non vengono interessati il volto e gli arti inferiori. L’esantema presenta l’aspetto di macchioline di colore rosa intenso, che tipicamente compaiono prevalentemente al tronco dopo la scomparsa della febbre, indicando la fine dell’infezione. Non esiste un vaccino contro l’HSV 6 e 7. Solitamente la sesta malattia non necessita di terapia, se non di antipiretici come il paracetamolo (Tachipirina®) per abbassare la febbre molto alta. L'eritema si risolve spontaneamente, eventualmente si consiglia di somministrare il paracetamolo per abbassare la febbre.
Malattia Mani-Piedi-Bocca
La primavera porta spesso con sé una maggior diffusione delle malattie esantematiche, in particolare tra i nostri bambini. Questa malattia si manifesta con l'esantema che presenta l’aspetto di piccole vescicole che si localizzano caratteristicamente a livello della bocca, delle mani e dei piedi, interessandone soprattutto il dorso e raramente il palmo o la pianta (comparsa dell’eruzione cutanea su tutto il corpo, più tipicamente sul tronco e sugli arti, ma risparmiando caratteristicamente la regione palmare e plantare di mani e piedi). La diagnosi si basa prevalentemente sui sintomi clinici. Non è disponibile un vaccino per prevenire l’infezione.
Sindrome di Gianotti-Crosti
La sindrome di Gianotti-Crosti può essere considerata il risultato di una risposta immune individuale a una infezione virale e non, quindi, la diretta conseguenza della presenza di un virus specifico; si manifesta infatti in concomitanza con diverse infezioni virali. La durata della malattia è in genere di tre/quattro settimane, con risoluzione spontanea e esito in lieve desquamazione e iperpigmentazione cutanea residua.
Quando Consultare il Medico e I Rimedi
Dopo aver considerato una visita da un medico specialista, bisogna dire che molto spesso le guance rosse non sono un disturbo pericolo e a volte i rimedi naturali possono essere abbastanza efficaci per eliminare il problema. È consigliabile avvertire il pediatra se la cute presenta spaccature o sanguinamento, in questi casi infatti l’applicazione di creme o unguenti potrebbe favorire l’insorgenza di infezioni delle zone interessate.
Quali sono invece le situazioni di guance rosse nel neonato o nel lattante che richiedono un’attenzione maggiore e un consulto medico in breve tempo? La prima cosa da fare è misurare la temperatura corporea del piccolo con un termometro. In presenza di febbre, se il bambino è molto piccolo (primi 2 mesi di vita) o se compaiono anche altri sintomi di malessere (non si alimenta, è mogio e/o lamentoso, bagna meno pannolini), è importante farlo visitare in breve tempo dal pediatra per identificare un’eventuale infezione. Se invece la temperatura è normale ma il bambino vi sembra caldo al tatto, molto probabilmente le guance rosse sono dovute al fatto che è troppo coperto. A proposito del controllo della temperatura al tatto, ricordiamoci sempre di toccare il bambino in una zona centrale, ad esempio dietro al collo, per una valutazione più accurata.
I rimedi per le guance rosse nei bambini sono tanti quante le cause di questo fenomeno. In alcuni casi non occorrerà fare nulla: abbiamo visto infatti che una delle cause è la semplice variazione di temperatura. Questi due rimedi possono essere utili per risolvere sia il problema guance rosse in generale che quello legato alla quinta malattia. Tuttavia in questo caso a volte è necessario ricorrere ai farmici, come un antistaminico per il prurito forte e odioso che potrebbe sopraggiungere. Ovviamente questo tipo di farmaci è utile anche qualora la causa fosse allergica. Per i casi che richiedono trattamento specifico, come la scarlattina, la terapia antibiotica adeguata è fondamentale. Per la sesta malattia, che solitamente non necessita di terapia, gli antipiretici come il paracetamolo sono sufficienti per abbassare la febbre molto alta.
Evitare gli sbalzi di temperatura: che possono causare dilatazione dei capillari, couperose, febbre, eccetera. Coprire molto bene il bambino in inverno, evitare il vento forte, sono pratiche preventive essenziali. In ogni caso, è sempre bene contattare il medico per una panoramica più precisa della situazione; il pediatra saprà sicuramente indicare la cura più rapida e appropriata per risolvere la situazione, garantendo il mantenimento della naturale morbidezza e salute delle guance del vostro bambino.