La fase che precede il concepimento e l'intero periodo gestazionale sono momenti di grande attenzione per i futuri genitori, in particolare per quanto riguarda l'assunzione di farmaci. La preoccupazione per i possibili effetti negativi sul feto e sul neonato è spesso elevata, e questo tema è uno di quelli più ansiogeni per le donne che si apprestano a diventare mamma o con una gravidanza in corso. Non solo, ma anche per coloro che stanno programmando un concepimento, l'impiego di qualunque sostanza farmacologica merita cautela.
Il timore che alcuni farmaci, chiamati teratogeni, possano provocare malformazioni nel feto causa un elevato livello di ansia tra le donne gravide, spesso alimentata da tragedie del passato, disinformazione e paura. È quindi fondamentale comprendere quali siano i rischi reali, quali farmaci siano coinvolti e in quali fasi dello sviluppo. Sebbene l'attenzione si concentri prevalentemente sull'assunzione materna, è importante considerare anche l'influenza dell'assunzione di farmaci da parte del padre prima del concepimento, un aspetto che, seppur meno studiato, merita un'attenta valutazione.
Il Concetto di Teratogenicità e le Fasi Critiche dello Sviluppo Fetale
Per comprendere appieno i rischi associati all'assunzione di farmaci, è essenziale definire cosa si intende per "farmaco teratogeno". Un farmaco teratogeno è definito come una sostanza che può causare malformazioni strutturali e funzionali congenite, presenti cioè fin dalla nascita, o difetti durante lo sviluppo embrionale o fetale. Questi effetti possono manifestarsi in diverse forme e gravità, a seconda del farmaco, della dose, del periodo di esposizione e della suscettibilità individuale.
È importante sottolineare, tuttavia, che l'esposizione ai farmaci rappresenta una parte molto piccola dei fattori di rischio coinvolti nell'insorgenza delle malformazioni. L’Agenzia Italiana del Farmaco (AIFA) evidenzia che solo il 2% degli effetti teratogeni sono dovuti ai farmaci assunti in gravidanza. Questa precisazione è cruciale per ridimensionare l'ansia eccessiva e focalizzare l'attenzione sui rischi effettivamente documentati.
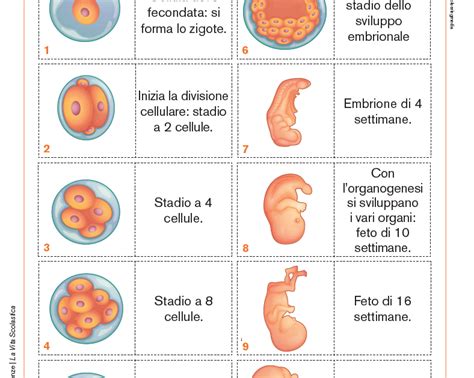
La fase della gravidanza maggiormente a rischio per gli effetti teratogeni è il primo trimestre. Nelle prime due settimane dopo il concepimento, nella fase di pre-impianto, l’esposizione a farmaci teratogeni potrebbe causare un aborto. In questa fase precoce, vale la legge del tutto o del nulla: o la gravidanza si interrompe o non accade niente di preoccupante. Questo significa che una sostanza o un comportamento potenzialmente nociva per il feto o provoca l’interruzione della gravidanza o non causa alcun danno. Particolarmente rischioso è il periodo compreso tra la terza e l'undicesima settimana di gestazione, durante la fase di organogenesi, cioè quando si formano tessuti e organi. È in questo intervallo critico che l'embrione è più sensibile agli effetti dei farmaci, e una maggiore cautela è necessaria.
I possibili effetti teratogeni di un farmaco si valutano su animali di laboratorio, integrati da studi epidemiologici relativi alle persone che usano quel determinato medicinale. Gli studi sugli animali sono un indispensabile punto di partenza per evitare di mettere in commercio farmaci teratogeni. Ad oggi, sono stati identificati meno di 30 farmaci che possono attraversare la placenta e risultare teratogeni. Nonostante ciò, per moltissimi farmaci non abbiamo informazioni sufficienti sugli effetti che possono dare sullo sviluppo del feto, rendendo la consulenza medica ancora più fondamentale.
Impatto dell'Assunzione Materna di Farmaci in Gravidanza
Quando si è in dolce attesa, bisogna fare molta attenzione ai farmaci che si assumono. In generale, assumere farmaci nel dosaggio più basso e per il periodo di tempo più breve riduce i possibili rischi di danni per il feto. È preferibile evitare di prendere più medicine contemporaneamente. Quando una donna che fa una cura farmacologica scopre di essere incinta, la prima cosa che deve fare è consultare il proprio medico curante per decidere come proseguire la terapia.
Antibiotici e Rischi di Malformazioni Fetali
Gli antibiotici sono una classe di farmaci ampiamente utilizzati, e la loro assunzione in gravidanza richiede particolare attenzione. Uno studio condotto dalla University College di Londra ha suggerito che alcuni antibiotici comuni sono associati a un maggior rischio di importanti difetti congeniti, ad esempio cardiaci, se assunti nei primi tre mesi di gravidanza. In particolare, gli antibiotici "imputati" sono tutti appartenenti alla classe dei macrolidi, come l’eritromicina, la claritromicina e l’azitromicina.
Per capirne la pericolosità in gravidanza, gli scienziati britannici hanno monitorato per circa sei anni la salute di più di 104mila bambini nati nel Regno Unito tra il 1990 e il 2016. Le mamme di tutti i bambini del campione avevano ricevuto almeno una prescrizione di antibiotici, macrolidi o penicillina, dalla quarta settimana di gestazione fino al concepimento. L’attenzione degli studiosi si è focalizzata in modo particolare sulle malformazioni più importanti alla nascita. Dall’analisi è emerso che nel gruppo delle madri a cui erano stati prescritti macrolidi si sono registrati 186 casi di malformazioni neonatali su 8.632 bambini (21,55 per 1.000). Al contrario, nel gruppo delle donne che avevano assunto penicillina, i casi di malformazioni sono stati 1.666 su 96mila bambini (17,4 per 1.000).
Il periodo di gestazione a maggior rischio è risultato il primo trimestre di gravidanza: il rischio di malformazioni alla nascita era di 28 per mille rispetto a 18 per 1000 nel gruppo della penicillina. Le malformazioni maggiori riscontrate sono quelle a carico del cuore. In particolare, nel gruppo delle mamme che avevano preso i macrolidi, i neonati con malformazioni cardiache erano 10 su mille, in confronto a 6 su 1.000 dell’altro gruppo. In attesa di ulteriori ricerche, gli studiosi raccomandano di “usare con cautela i macrolidi durante la gravidanza e di usare farmaci alternativi nel caso non se ne possa fare a meno”.
A causa della difficoltà ad ottenere campioni numerosi, pochi studi hanno analizzato il legame tra singoli antibiotici e gravi malformazioni congenite, includendo specifiche malformazioni. Tuttavia, nuove ricerche contribuiscono a delineare meglio il quadro. Utilizzando la Quebec pregnancy cohort (1998 - 2008), sono stati inclusi 139.938 soggetti in vita, nati da parti singoli, le cui madri erano coperte dal piano sanitario farmaceutico Régie de l'assurance maladie du Québec per almeno 12 mesi prima e durante la gravidanza.
I risultati di questa ricerca, dopo aver aggiustato per i principali fattori confondenti, hanno rivelato alcune associazioni significative. L’esposizione a clindamicina, ad esempio, era associata con un aumento del rischio di gravi malformazioni congenite (aOR 1,34; IC 95% 1,02-1,77; 60 casi esposti). Nello specifico, la clindamicina è stata correlata a malformazioni muscoloscheletriche (aOR 1,67; 1,12-2,48; 29 casi esposti) e a difetti al setto atriale/ventricolare (aOR 1,81; 1,04-3,16; 13 casi esposti).
Anche l’esposizione a doxicillina ha mostrato un aumento del rischio di malformazioni. La doxicillina aumentava il rischio di malformazioni al sistema circolatorio (aOR 2,38; 1,21-4,67; 9 casi esposti), di malformazioni cardiache (aOR 2,46; 1,21-4,99; 8 casi esposti) e di difetti al setto atriale/ventricolare (aOR 3,19; 1,57-6,48; 8 casi esposti).
Altre associazioni sono state riscontrate con chinoloni (1 malformazione), moxiflocina (1 malformazione), ofloxacina (1 malformazione), macrolidi (1 malformazione), eritromicina (1 malformazione) e fenossimetilpenicillina (1 malformazione). Questi dati suggeriscono che l’esposizione in utero a clindamicina, doxicillina, chinoloni, macrolidi e fenossimetilpenicillina era correlata a malformazioni organo-specifiche.
Tuttavia, è rassicurante notare che nessun legame è stato osservato con amoxicillina, cefalosporine e nitrofurantoina. Per quanto riguarda l'Augmentin, che contiene amoxicillina e acido clavulanico, gli studi disponibili sull’uso non hanno documentato un aumento dei rischi per lo sviluppo fetale.
Antibiotici, è un peccato usarli male: efficaci se necessari, dannosi se ne abusi.
Antinfiammatori: FANS e Cortisonici in Gravidanza
L’uso di farmaci antinfiammatori rappresenta un altro punto cruciale di discussione per le donne in gravidanza. Esistono due tipi principali di antinfiammatori: i FANS (non steroidei) e gli steroidi (o cortisonici), con diversi effetti e potenziali effetti collaterali, soprattutto in fase di gravidanza e/o concepimento.
FANS (Farmaci Antinfiammatori Non Steroidei)I FANS, come l’ibuprofene, il diclofenac, il ketoprofene e il nimesulide, sono farmaci da banco, ovvero possono essere venduti anche senza prescrizione medica. La loro efficacia antinfiammatoria è in grado di ridurre il dolore e ha un effetto antifebbrile, rendendoli tra i medicinali più venduti al mondo. Si usano solitamente per problematiche passeggere.
In gravidanza, i FANS andrebbero evitati. Sono controindicati nell’ultimo trimestre, come da note AIFA e foglietto illustrativo. Non creano malformazioni fetali, ma possono comunque indurre complicazioni serie. Tra queste si annoverano l'ipertensione polmonare del feto e l'oligoidramnios, ovvero la riduzione della quantità del liquido amniotico. Inoltre, il loro impiego prolungato può inibire le contrazioni uterine, ampliando i tempi del travaglio. Sebbene non esistano controindicazioni negli altri periodi di gestazione, si ritiene che possano aumentare il rischio di aborto spontaneo se assunti in dosi massicce anche nel periodo che va dai 15 giorni prima del concepimento fino alla 20esima settimana. Un uso estemporaneo, tuttavia, non sembra avere conseguenze.
Per questi disturbi, il farmaco di riferimento in gravidanza è il paracetamolo, la cui sicurezza in caso di uso occasionale o per terapie di breve durata è ampiamente documentata. Si raccomanda comunque di attenersi alle indicazioni del foglietto illustrativo o alle indicazioni del medico o del farmacista per le dosi e i tempi. Gli esperti consigliano, in caso di dolori o febbre, di assumere in alternativa medicinali a base di paracetamolo.Merita particolare attenzione l’assunzione di ibuprofene durante la gravidanza. Sebbene sia controindicato dalla 24ª settimana in poi per rischio di malformazioni, le guide non sono così severe rispetto all’uso di questo farmaco nelle prime settimane di gravidanza. Circa il 30% delle donne incinte assume ibuprofene in determinati momenti della gravidanza perché non conoscono la propria situazione iniziale o per mancanza di conoscenza della composizione del farmaco. Queste prime settimane sono cruciali per lo sviluppo del feto e, a quanto pare, l’uso di ibuprofene da parte della madre potrebbe alterare la crescita corretta dei testicoli o delle ovaie del feto e avere conseguenze negative sulla capacità riproduttiva della generazione futura. Queste prime conclusioni dovranno essere confermate dopo aver studiato la salute riproduttiva di queste nuove generazioni.
Cortisonici (Steroidi)I cortisonici sono impiegati più comunemente nella terapia di stati infiammatori severi e/o cronici, quindi anche per lunghi periodi e con dosi massicce che nel tempo possono arrecare vari danni all’organismo. Per questo, è sempre uno specialista a prescriverli, valutando i rischi ed i benefici in base alla diagnosi. I cortisonici non sono controindicati in gravidanza, ma vanno assunti solo su effettiva necessità e prescrizione medica. Anzi, in generale sono raccomandati come induttori della maturità polmonare fetale nel terzo trimestre.
Molto dipende però anche dalla molecola. Un recente studio ha evidenziato infatti come il desametasone, impiegato per trattare alcune patologie materne, induca una riduzione dell’ormone tiroideo nel sistema nervoso centrale del bambino, con danno nello sviluppo psicomotorio. Tali effetti non sono presenti con altri steroidi come l’idrocortisone, il prednisone ed il prednisolone.
Altri Farmaci Teratogeni Noti e Gestione della Terapia
A parte alcuni farmaci per il trattamento dei tumori e di forme gravi di malattie autoimmuni, ci sono i retinoidi orali (acitretina, alitretinoina e isotretinoina), usati per trattare varie forme di acne e forme gravi di psoriasi che possono causare malformazioni del sistema nervoso centrale, viso e cuore. Gli antiepilettici (acido valproico e carbamazepina) possono causare difetti del tubo neurale, come la spina bifida, mentre gli ACE-inibitori possono causare danni al funzionamento dei reni e infossamento delle ossa del cranio.
Quando il medico deve prescrivere farmaci con effetti teratogeni, è obbligato ad informare la donna sui possibili rischi in caso di gravidanza. L’assunzione di un farmaco durante la gravidanza non deve essere evitata in caso di patologie croniche (ad esempio epilessia, asma o ipertensione), poiché la salute del feto dipende dalla salute della madre. Se un farmaco teratogeno è considerato indispensabile, può essere consigliato un programma di prevenzione della gravidanza.
Per i disturbi comuni e lievi in gravidanza, come la nausea, il vomito e il bruciore di stomaco, che sono molto frequenti specialmente nei primi mesi, in genere sono sufficienti piccoli “aggiustamenti” della dieta (pasti piccoli, frequenti e ricchi di carboidrati) per ridurli o eliminarli. Per quanto riguarda il bruciore di stomaco, come medicine in gravidanza si possono prendere degli antiacidi (ad esempio, sali di alluminio e magnesio), assorbiti in modo blando dall’organismo. Da ultimo, modificare la dieta e le abitudini di vita è spesso il modo più efficace per curare la stitichezza (stipsi). Bere molti liquidi, assumere alimenti ricchi di fibre (frutta, verdura), svolgere regolarmente attività fisica sono rimedi che in molti casi aiutano a ripristinare e mantenere la regolarità dell’intestino. Per quanto riguarda la tosse, bere molto (meglio liquidi caldi come latte e tisane) ed effettuare suffumigi sono mezzi utili per rendere più fluido il muco, che potrà poi essere eliminato con maggiore facilità. Anche per il raffreddore in gravidanza il rimedio migliore è bere molti liquidi. I lavaggi nasali con soluzione salina possono essere d’aiuto. L’uso di spray per decongestionare la mucosa nasale non sembra causare rischi in gravidanza: questi farmaci devono però essere utilizzati solo per pochi giorni (non più di 2-3), per evitare danni alla mucosa nasale.
Farmaci e Procreazione Medicalmente Assistita (PMA)
Il tema dei farmaci è particolarmente rilevante per coloro che stanno seguendo un percorso di fecondazione assistita. Occorre sempre essere prudenti sull’impiego di qualunque sostanza farmacologica, anche nei confronti di integratori e rimedi erboristici, poiché il rischio è di fare del male al bambino o di complicare o addirittura bloccare l’ovulazione, come ad esempio accade con alcuni tipi di antinfiammatori. Eppure, quando si sta seguendo un percorso di fecondazione assistita, proprio questi medicinali possono essere consigliati, anzi, entrano proprio a far parte del trattamento terapeutico.
Un discorso a parte è quello che riguarda l’impiego di antinfiammatori nella fecondazione assistita. Nonostante i successi notevoli rispetto al passato, non tutti i trattamenti raggiungono una gravidanza. Tra le varie cause c’è quella del mancato impianto, soprattutto in seguito ad una Fivet/Icsi. Tutte le fasi di tali procedure (fatta eccezione la fecondazione in vitro) possono indurre una risposta infiammatoria localizzata con l’immissione in circolo di prostaglandine che riducono la ricettività uterina e al contempo stimolano contrazioni. Ciò, come evidenziato da numerosi studi, può portare al fallimento dell’impianto dell’embrione o ad un aborto precoce e spontaneo.
Partendo da tale presupposto, nella pratica clinica vengono impiegati farmaci antinfiammatori non steroidei per migliorare gli esiti della fecondazione assistita, per l’effetto che questi hanno nell’inibire le prostaglandine e dunque eliminare sia la risposta infiammatoria che la contrattilità uterina/miometriale. Gli studi scientifici atti a supportare tale soluzione sono stati nel tempo numerosi, ma una recente meta-analisi ha evidenziato come in realtà questi non siano in grado di confermare un’efficacia certa di tale terapia nelle donne infertili sottoposte a riproduzione assistita, in termini di miglioramento dei tassi di gravidanze a termine e diminuzione degli aborti spontanei. Questo perché si tratta sempre di piccoli studi, su specifiche molecole, con un numero ridotto di pazienti, e spesso mancano di dati essenziali, come quelli circa l’efficacia in trattamenti con gameti ed embrioni crioconservati, sempre più utilizzati. Di contro si sono dimostrati privi di effetti collaterali sul feto.
Risultati contrastanti si registrano anche per ciò che riguarda l’uso dei cortisonici in donne affette da malattie autoimmuni che si sottopongono a fecondazione in vitro, con somministrazioni pre-impianto: sembra che ci sia una risposta positiva, ma non tutte le molecole e le condizioni di salute sono state analizzate; anche in questo caso occorrono approfondimenti per parlare di vera e propria terapia che possa aumentare i tassi di successo di Fivet ed ICSI. Uno degli steroidi sotto la lente d’ingrandimento degli scienziati è al momento il prednisolone, prescritto a donne che si sottopongono a fecondazione assistita, caratterizzate da precedenti di aborti spontanei ricorrenti, difficoltà di impianto embrionale o cellule natural killer (NK) in circolo elevate. Viene somministrato in bassi dosaggi, quotidianamente e per 6-10 settimane, comunemente a partire da pochi giorni prima del trasferimento dell’embrione (o dallo stesso giorno), oppure già dalla fase di stimolazione ovarica.
Dunque, si possono prendere o no gli antinfiammatori durante una fecondazione assistita? Dipende! I protocolli terapeutici sono sempre personalizzati e quindi è sbagliato cercare su internet o chiedere a conoscenti con il medesimo percorso se hanno impiegato antinfiammatori o meno. Il tema, inoltre, è complesso come abbiamo visto: non tutti gli antinfiammatori sono uguali, così come esistono numerosi e diversi principi attivi, ognuno con efficacia e sicurezza a sé stanti, a seconda dei casi. In materia di effetti collaterali e rischi, non vanno confusi quelli tra la gravidanza ed il periodo di fecondazione.
Rischi Legati all'Assunzione Paterna di Farmaci Prima del Concepimento
Mentre la maggior parte degli studi e delle raccomandazioni si concentra sull'assunzione di farmaci da parte della madre, è altrettanto valido interrogarsi sull'impatto che l'assunzione di farmaci da parte del padre prima del concepimento possa avere sulla salute del futuro nascituro. La principale preoccupazione della maggior parte delle donne in età fertile sono gli effetti a corto termine in caso di assunzione di questi tipi di farmaci, ma anche il partner maschile può influenzare la fertilità e lo sviluppo embrionale.
Alcuni farmaci possono provocare alterazioni temporanee sulla qualità della spermatogenesi, in relazione a tempo e dosaggi di somministrazione. La reversibilità degli effetti negativi è correlata alla riduzione e/o sospensione della terapia. Questo significa che, una volta interrotta la somministrazione del farmaco o ridotta la dose, le alterazioni della qualità dello sperma possono risolversi nel tempo.
Nel caso specifico dell'assunzione di antibiotici, come ad esempio un antibiotico per il dolore ai denti, l'assunzione è spesso breve e non vi è un reale e dimostrato pericolo per il concepimento o alterazioni del feto da spermatozoi alterati. Se il dentista ha prescritto antibiotici per curare un'infezione, è importante seguire le sue indicazioni, ma generalmente l'assunzione di antibiotici per un periodo breve non dovrebbe influire negativamente sulle possibilità di concepimento.
Analogamente, per quanto riguarda gli antinfiammatori, un singolo ciclo di Oki non dovrebbe avere un impatto significativo sul concepimento o sulla salute del feto, ma in caso di uso ripetuto e prolungato, sarebbe meglio consultare il medico.
In generale, la cautela è sempre d'obbligo. Se si stanno impiegando farmaci, come per esempio appunto nel caso degli antibiotici, significa che si è alle prese con un'infezione e può essere sempre meglio avviare una gravidanza quando non si è ammalate. Per chi sta cercando un figlio, può essere suggerito di rimandare il concepimento a dopo il termine di una cura farmacologica, non tanto (o non solo) per i potenziali rischi legati al farmaco quanto piuttosto per assicurare lo stato di salute ottimale di entrambi i genitori. Ad ogni modo, in seguito a terapie che potrebbero influenzare la qualità dello sperma, è opportuno sottoporsi, dopo circa 45 giorni dalla fine della terapia, a spermiogramma per valutare l'effettiva ripresa della normale funzionalità.

Raccomandazioni Generali per un Concepimento Consapevole
Per chi sta pianificando una gravidanza, è fondamentale adottare un approccio proattivo e informato. Per tutto il periodo preconcezionale e almeno fino al termine del primo trimestre di gravidanza, è importante che le donne assumano 0,4 mg di acido folico al giorno per ridurre il rischio di difetti congeniti nel feto, in particolare la spina bifida, una malformazione del midollo spinale. Si consiglia l'assunzione lontano da tè e latticini.
Sia per gli uomini che per le donne, la regola generale è quella di consultare sempre un professionista sanitario. Prima di usare qualsiasi medicinale, che sia in corso una gravidanza, se la si sospetta o la si sta pianificando, o se si sta allattando con latte materno, è indispensabile chiedere consiglio al medico o al farmacista. Questo servizio professionale non sostituisce le cure mediche fornite durante una visita specialistica, ma fornisce indicazioni importanti per fare scelte consapevoli e sicure per la salute del futuro bambino. I nostri specialisti mettono a disposizione le loro conoscenze scientifiche a titolo gratuito, per contribuire alla diffusione di notizie mediche corrette e aggiornate.