Le cardiopatie congenite sono malformazioni già presenti alla nascita. Si chiamano congenite perché sono presenti già nella vita intrauterina, rappresentando la categoria di malformazioni più frequenti, costituendo il 40% di tutte le malformazioni diagnosticate subito dopo il parto. Queste anomalie sono alterazioni strutturali del cuore presenti fin dalla nascita e colpiscono 5-10 bambini ogni 1000 nati vivi. Sono, infatti, le anomalie congenite più frequenti che un bambino può manifestare. L'origine di tutte le cardiopatie è un'anomalia nella formazione e nello sviluppo del cuore durante la vita embrionale e fetale, in un periodo cruciale che va tra la seconda e la nona settimana di gestazione. Sono alterazioni anatomiche del cuore, dovute ad uno sviluppo cardiaco incompleto o non corretto durante le prime settimane della vita embrionale. Le cardiopatie congenite sono anche definite come anomalie strutturali del cuore o dei grossi vasi, dovute ad un’anomala formazione delle strutture durante le primissime settimane dello sviluppo embrionale e costituiscono una delle cause più importanti di mortalità in epoca neonatale.
Grazie ai recenti progressi della medicina, è possibile fare diagnosi durante la vita fetale con un semplice ecocardiogramma fetale, consentendo un intervento tempestivo e migliorando la prognosi. Attualmente, la diagnosi può essere posta in molti casi durante la vita intrauterina mediante l’esecuzione di un ecocardiogramma fetale, generalmente attorno alle 20 settimane di gravidanza. In passato, la scoperta di una cardiopatia congenita avveniva solo dopo la nascita, ma oggi con le moderne strumentazioni è possibile sospettare la presenza di una cardiopatia strutturale già allo screening ostetrico del primo trimestre e poi confermarla a controlli successivi dalla 16a settimana in poi.
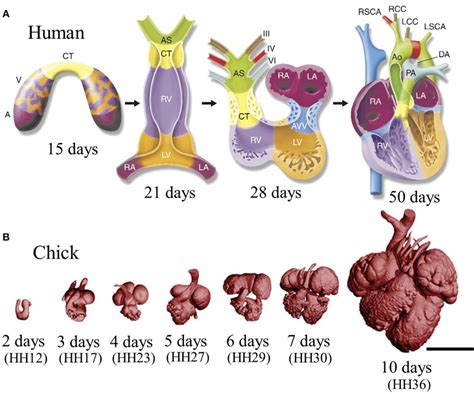
Origini e Sviluppo delle Cardiopatie Congenite
La causa delle cardiopatie congenite è complessa, spesso multifattoriale. Nella maggior parte dei casi, non si conosce con certezza la causa della cardiopatia congenita, ma sono stati identificati vari fattori di rischio. Per alcune è nota una base genetica ma per la maggior parte la causa è ignota. Allo sviluppo di difetti cardiaci congeniti contribuiscono sia fattori genetici sia ambientali.
Fattori Genetici
Alcune cardiopatie congenite sono il risultato di mutazioni del DNA del bambino, che possono verificarsi in modo spontaneo o essere ereditate dai genitori. Anamnesi familiare e genetica suggeriscono che le cardiopatie congenite di solito non vengono trasmesse ai figli, ma esiste un certo rischio. Sebbene la maggior parte dei bambini affetti non abbia un genitore con la stessa condizione, il rischio aumenta se uno dei due genitori, un fratello o un altro familiare stretto è affetto da una cardiopatia congenita. Quando in una famiglia è già presente un bambino con un difetto cardiaco, il rischio che il difetto si ripresenti in una successiva gravidanza dipende dal tipo di difetto cardiaco e dalla presenza di una eventuale anomalia cromosomica specifica. Gli adulti affetti da un difetto cardiaco congenito devono sottoporsi ai test delle anomalie cromosomiche e consultare un genetista che li aiuti a stabilire il rischio di avere un bambino con un difetto cardiaco.
Da tempo studi epidemiologici e clinici hanno evidenziato come fattori genetici siano importanti nell’eziologia delle cardiopatie congenite. I meccanismi alla base delle cardiopatie congenite sono però complessi ed eterogenei: una stessa malformazione cardiaca può essere causata da diversi fattori genetici, così come singole anomalie cromosomiche o geniche possono essere associate a malformazioni cardiache diverse. In generale, patologie cromosomiche e mutazioni genetiche sono alla base di cardiopatie congenite sindromiche, mentre meccanismi multifattoriali causano le cardiopatie congenite non sindromiche. Negli ultimi anni il progredire delle tecniche molecolari ha portato all’identificazione delle basi molecolari di un gran numero di sindromi con cardiopatie congenite ed alla caratterizzazione molecolare anche di molte condizioni ascrivibili al gruppo molto eterogeneo delle cardiopatie congenite non sindromiche, oltre che a permettere di fornire alla famiglia una consulenza genetica più precisa.
Fattori genetici fortemente associati a difetti cardiaci congeniti comprendono certe anomalie cromosomiche, in particolare sindrome di Down, trisomia 13, trisomia 18 e sindrome di Turner. Esiste per giunta un collegamento fra specifici fenotipi anatomici delle cardiopatie congenite ed alcune sindromi genetiche: la diagnosi di un preciso difetto anatomico può orientare il clinico verso il sospetto di una particolare sindrome o, comunque, per una specifica indagine genetica; viceversa la diagnosi di una particolare sindrome in un bambino può guidare il cardiologo alla ricerca di una specifica cardiopatia congenita potenzialmente associata. Altri disturbi genetici, come la sindrome di DiGeorge, la sindrome di Marfan, la sindrome di Williams e la sindrome di Noonan, possono causare difetti congeniti che interessano diversi organi, compreso il cuore. La conoscenza di fattori di rischio cardiologici ed extracardiologici specifici per una sindrome diagnosticata consente altresì di predisporre protocolli di monitoraggio multidisciplinari. Sono state inoltre identificate differenze nella prognosi cardiochirurgica in sindromi differenti e in bambini non sindromici.
Fattori Ambientali
In una minoranza dei casi, la causa della cardiopatia può essere riconducibile all’esposizione dell’embrione ad un agente teratogeno. I fattori ambientali includono alcuni disturbi che la madre ha o sviluppa durante la gravidanza e alcuni farmaci che ha assunto. I disturbi che possono aumentare il rischio di un difetto cardiaco congenito in un bambino includono diabete mellito materno, rosolia ed altre infezioni virali materne (ad esempio, infezioni in gravidanza), e lupus eritematoso sistemico. Anche alcuni farmaci assunti dalla madre, quali talidomide, litio, anticonvulsivanti e isotretinoina, aumentano il rischio. Anche l'abuso di alcool, l'esposizione a radiazioni o a particolari sostanze chimiche possono essere considerati agenti teratogeni. Anche il diabete materno aumenta la possibilità di avere malformazioni cardiovascolari nel nascituro.
Le donne sopra i 35 anni presentano un rischio più elevato di anomalie cromosomiche del feto. Perfino senza un’anomalia cromosomica, un’età materna elevata sembra rappresentare un fattore di rischio a sé di difetti cardiaci congeniti. Anche l’età avanzata del padre può contribuire ai difetti cardiaci congeniti. La prevenzione prenatale, o addirittura preconcezionale, si attua pertanto evitando, per quanto possibile, l’esposizione a questi fattori esterni. Il rischio di danno al cuore del feto è elevato specie nel primo trimestre di gravidanza.
Anatomia Cardiaca e Circolazione
Il cuore è un organo vitale con una struttura complessa, essenziale per la circolazione sanguigna. Il cuore possiede due lati (destro e sinistro), ciascuno suddiviso in due camere, un atrio e un ventricolo. Gli atri e i ventricoli di entrambi i lati sono separati l’uno dall’altro da valvole.
Nel lato destro del cuore, il sangue arriva dalla vena cava (la vena più grossa del corpo) ed entra nell’atrio destro. Attraversa quindi la valvola tricuspide per entrare nel ventricolo destro. Fuoriesce poi dal cuore attraverso la valvola polmonare entrando nell’arteria polmonare. L’arteria polmonare trasporta il sangue ai polmoni, dove il sangue assorbe ossigeno ed elimina l’anidride carbonica.
Nel lato sinistro del cuore, il sangue ricco di ossigeno entra attraverso la vena polmonare nell’atrio sinistro. Attraversa quindi la valvola mitrale per entrare nel ventricolo sinistro. Fuoriesce poi dal cuore attraverso la valvola aortica, entrando nell’aorta (la più grossa arteria del corpo). Il sangue circola in tutto il corpo, prima nelle arterie, poi nelle vene e poi nella vena cava, tornando nuovamente al cuore.
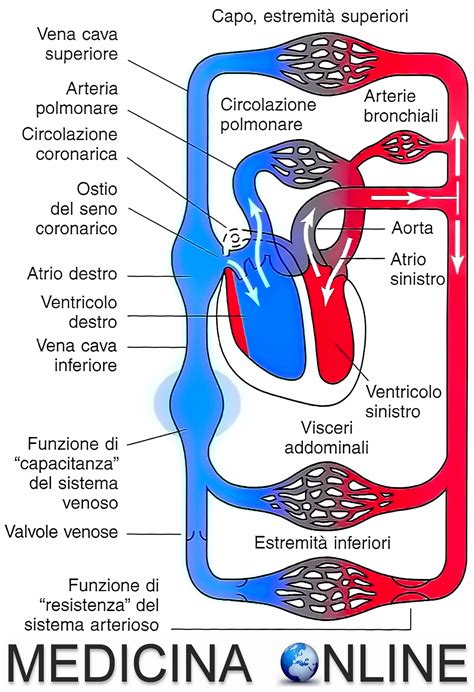
Circolazione Fetale Normale
Il flusso ematico del feto differisce da quello dei bambini e degli adulti. Nei bambini e negli adulti, tutto il sangue che ritorna al cuore (sangue venoso, a basso contenuto di ossigeno) attraversa l’atrio destro e successivamente il ventricolo destro fino all’arteria polmonare, dalla quale accede ai polmoni. Il sangue assorbe l’ossigeno dalle sacche d’aria (alveoli) presenti nei polmoni e rilascia anidride carbonica. Questo sangue ricco di ossigeno e di colore rosso torna dai polmoni nell’atrio sinistro e nel ventricolo sinistro e, da lì, viene pompato all’esterno del cuore e nell’organismo attraverso una grande arteria denominata aorta e poi attraverso le arterie più piccole.
Nel feto, il percorso mediante il quale il sangue circola attraverso il cuore e i polmoni è diverso. Poiché il feto si trova all’interno dell’utero, non è esposto all’aria e i suoi polmoni sono collassati e pieni di liquido amniotico (il liquido presente all’interno dell’utero durante la gravidanza). Siccome il feto non respira aria mentre si trova nell’utero, il sangue del feto riceve ossigeno attraverso la placenta. Il sangue ricco di ossigeno della madre scorre attraverso i vasi sanguigni dell’utero, ma non arriva direttamente al feto. Solo l’ossigeno presente nel sangue della madre viene trasferito al sangue fetale nella placenta, che passa poi al feto attraverso i vasi sanguigni ombelicali (del cordone ombelicale). Il sangue fetale ricco di ossigeno nella placenta passa attraverso i vasi sanguigni ombelicali (del cordone ombelicale) entrando nel cuore fetale.
Prima della nascita, la maggior parte del sangue delle vene (sangue venoso) che arriva al lato destro del cuore non attraversa i polmoni non funzionanti, bensì passa attraverso due scorciatoie (shunt) per arrivare al corpo del feto. Queste scorciatoie sono il forame ovale, un foro tra l’atrio destro e l’atrio sinistro, le due camere superiori del cuore, e il dotto arterioso, un vaso sanguigno che collega le due grandi arterie che fuoriescono dal cuore, l’arteria polmonare e l’aorta. Nel feto, il sangue venoso che arriva al cuore ha ricevuto ossigeno dalla placenta. Questo sangue ossigenato può essere trasportato all’organismo attraverso il forame ovale e il dotto arterioso, evitando per lo più i polmoni non funzionanti. Solo una piccola quantità di sangue passa attraverso i polmoni. Il resto del sangue evita i polmoni scorrendo attraverso queste due scorciatoie.
Transizione alla Nascita
Questo percorso circolatorio cambia subito dopo la nascita. Durante il passaggio nel canale del parto, il liquido presente nei polmoni del feto viene espulso. Con il primo respiro, il neonato riempie i polmoni di aria, che porta ossigeno. Quando viene tagliato il cordone ombelicale, la placenta (e pertanto la circolazione materna) non è più collegata alla circolazione del neonato e tutto l’ossigeno del neonato arriva dai polmoni. Pertanto, il forame ovale e il dotto arterioso non sono più necessari e di solito si chiudono entro i primi giorni o le prime settimane di vita, rendendo la circolazione del neonato identica a quella di un adulto. Talvolta il forame ovale non si chiude (il cosiddetto forame ovale pervio), senza tuttavia provocare di solito problemi di salute. Di norma, queste due strutture si chiudono poco dopo la nascita. Generalmente le cardiopatie congenite sono ben tollerate durante la vita fetale, ma, nella gran parte dei casi, diventano sintomatiche dopo la nascita, in modo più o meno severo a seconda della cardiopatia.
Tipi di Malformazioni Cardiache Congenite
Le cardiopatie congenite sono alterazioni anatomiche e funzionali cardiache provocate da anomalie di sviluppo del cuore durante l’epoca fetale. I difetti strutturali possono coinvolgere diverse parti del cuore: le pareti, le valvole, i vasi sanguigni o altre componenti essenziali per il corretto funzionamento dell’organo. Le malformazioni più comuni riguardano le pareti interne del cuore, le valvole cardiache o i grandi vasi sanguigni che trasportano il sangue da e verso il cuore. Per esempio, una valvola cardiaca può essere troppo piccola e dunque impedisce il passaggio corretto del sangue da una porzione all’altra del cuore. Oppure, vi possono essere comunicazioni tra le metà destra e sinistra del cuore, laddove non dovrebbero esserci; o mancare un’intera porzione del cuore, come un ventricolo.
Difetti Semplici
Le cardiopatie vengono definite semplici quando la malformazione riguarda un difetto dei setti o una malformazione valvolare. I difetti semplici, come il difetto del setto interatriale, il difetto del setto interventricolare, il dotto arterioso pervio o la stenosi polmonare lieve, possono non provocare sintomi evidenti e, in certi casi, si risolvono spontaneamente senza bisogno di interventi chirurgici. La maggior parte dei difetti cardiaci più frequenti non sono i più severi. I bambini appaiono perfettamente sani, e presentano una normale tolleranza allo sforzo fisico. Molte di queste non richiedono alcun trattamento, e, in alcuni casi, “guariscono” letteralmente da sole. Altre necessitano solo di una più o meno stretta sorveglianza.
Il difetto più comune è la valvola aortica bicuspide: normalmente la valvola aortica è tricuspide, ovvero presenta tre lembi che si aprono e si chiudono ad ogni battito cardiaco per permettere al sangue di essere pompato dal cuore al resto dell’organismo. Se la valvola è bicuspide, possiede solo due cuspidi invece di tre. Una valvola aortica bicuspide di solito non causa problemi in età neonatale o durante l’infanzia, pertanto potrebbe essere diagnosticata solo in età adulta. Anche i difetti del setto interatriale e interventricolare sono piuttosto comuni alla nascita. Mentre i difetti interatriali sono silenti, quelli interventricolari vengono prontamente riconosciuti perché danno origine ad un soffio cardiaco, generato dal sangue che passa attraverso la presenza di una comunicazione tra due cavità ventricolari normalmente non comunicanti. Nella maggior parte dei casi si tratta di lievi difetti che si risolvono spontaneamente con la crescita e si chiudono senza alcun tipo di trattamento.
Difetti Complessi e Critici
Le cardiopatie congenite complesse e critiche, invece, alterano in modo significativo la circolazione sanguigna e richiedono trattamenti immediati. Queste vengono definite complesse quando si presentano più difetti. Alcune di queste, sia semplici sia complesse, vengono poi definite critiche se a rischio di scompenso acuto e necessitano di intervento entro il primo mese di vita.
Ne sono esempi: la sindrome del cuore sinistro ipoplasico, le cardiopatie con ostruzione all’efflusso sinistro (stenosi aortica severa, coartazione aortica, interruzione dell’arco aortico), le cardiopatie con ostruzione all’efflusso destro (stenosi polmonare critica o atresia della polmonare a setto intatto, tetralogia di Fallot estrema), la trasposizione delle grandi arterie, il ritorno venoso polmonare anomalo totale. Una delle più note è la tetralogia di Fallot, che provoca una ridotta ossigenazione del sangue e sintomi evidenti già nei primi giorni di vita.
Genetica e Cardiopatie Congenite
Meccanismi di Alterazione del Flusso Sanguigno
I difetti cardiaci causano cambiamenti nel normale flusso di sangue ai polmoni e all’organismo in vari modi: shunt del flusso di sangue (il sangue scorre attraverso aperture che non fanno parte della normale circolazione), reindirizzamento del flusso di sangue (il sangue scorre attraverso vasi disposti in modo diverso rispetto alla circolazione normale) e blocco del flusso ematico, come succede in caso di difetti della valvola cardiaca o di vasi sanguigni.
Shunt del Flusso Ematico
Lo shunt viene normalmente classificato come destro-sinistro o sinistro-destro.
Lo shunt destro-sinistro comporta il mescolamento del sangue povero di ossigeno della parte destra del cuore con il sangue ricco di ossigeno della parte sinistra che viene pompato ai tessuti dell’organismo. Quanto più sangue povero di ossigeno (di colore blu) viene distribuito nell’organismo, tanto più il corpo assume una colorazione bluastra, in particolare le labbra, la lingua, la pelle e il letto ungueale. Molti difetti cardiaci sono caratterizzati da una colorazione bluastra della pelle (detta cianosi). La cianosi indica che i tessuti non vengono raggiunti da una quantità sufficiente di sangue ossigenato. Molti tipi diversi di difetti cardiaci congeniti possono causare shunt destro-sinistro e pertanto cianosi, ma una delle cause più comuni è la tetralogia di Fallot.
Lo shunt sinistro-destro comporta il mescolamento di sangue ricco di ossigeno, pompato ad alte pressioni dal lato sinistro del cuore, con sangue povero di ossigeno pompato dal lato destro del cuore attraverso l’arteria polmonare ai polmoni. Lo shunt sinistro-destro rende la circolazione inefficiente e aumenta la quantità di sangue che fluisce ai polmoni, causando talvolta ipertensione dell’arteria polmonare. Nel tempo, il flusso elevato e l’alta pressione possono danneggiare i vasi sanguigni dei polmoni e sovraffaticare entrambi i lati destro e sinistro del cuore, facendo diventare il cuore debole e malfunzionante (insufficienza cardiaca). Esempi di disturbi nei quali si verifica uno shunt sinistro-destro sono difetti del setto interventricolare, difetti del setto interatriale, dotto arterioso pervio e difetti del setto atrioventricolare.
Deviazioni e Blocchi del Flusso Ematico
Le deviazioni del flusso ematico possono essere significative. La trasposizione delle grandi arterie consiste nell’inversione dei normali collegamenti dell’aorta e dell’arteria polmonare con il cuore. L’aorta, che irrora l’organismo, è collegata al ventricolo destro invece che al ventricolo sinistro e l’arteria polmonare, che irrora i polmoni, è collegata al ventricolo sinistro invece che al ventricolo destro. Di conseguenza nell’organismo circola sangue povero di ossigeno, mentre il sangue ricco di ossigeno circola dai polmoni al cuore e non al resto del corpo, che non riceve ossigeno a sufficienza e sviluppa grave cianosi entro pochi minuti dalla nascita.
Il blocco del flusso ematico può essere a livello delle valvole cardiache o dei vasi sanguigni che escono dal cuore. Il flusso di sangue può essere impedito verso i polmoni a causa di un restringimento della valvola polmonare (stenosi della valvola polmonare) o di un restringimento all’interno dell’arteria polmonare stessa (stenosi dell’arteria polmonare). Può essere bloccato attraverso l’aorta a causa di un restringimento della valvola aortica (stenosi della valvola aortica) o di un’ostruzione all’interno dell’aorta stessa (coartazione dell’aorta). Inoltre, il blocco può verificarsi nel cuore a causa di un restringimento della valvola tricuspide (sul lato destro del cuore) o della valvola mitralica (sul lato sinistro del cuore). Il blocco del flusso ematico può portare a insufficienza cardiaca. Insufficienza cardiaca non significa che il cuore ha smesso di battere ed è diversa dall’attacco cardiaco. Insufficienza cardiaca significa che il cuore non è in grado di pompare il sangue normalmente. Di conseguenza, il sangue nel lato sinistro del cuore può risalire nei polmoni e il sangue del lato destro può risalire nell’organismo causando ingrossamento del fegato o gonfiore delle gambe. L’insufficienza cardiaca può anche svilupparsi quando il cuore pompa troppo debolmente (per esempio, se un bambino è nato con un muscolo cardiaco debole).
Sintomi delle Cardiopatie Congenite
I sintomi di una cardiopatia congenita dipendono da molti fattori e possono variare notevolmente da persona a persona. Le manifestazioni possono variare in funzione di tipo, numero e gravità del difetto cardiaco. È importante sottolineare che non tutte le cardiopatie congenite causano sintomi fin dalla nascita. Alcune vengono diagnosticate solo in età adulta, durante un controllo di routine o in seguito alla comparsa di segnali non specifici. Talvolta i difetti cardiaci sono asintomatici oppure danno pochi sintomi non sono rilevabili nemmeno durante un esame obiettivo del bambino. Alcuni difetti lievi producono sintomi solo successivamente nel corso della vita. Fortunatamente la maggior parte dei difetti cardiaci nei bambini è individuabile in base ai sintomi notati dai genitori e alle anomalie notate durante una visita medica.
Sintomi nei Neonati e Lattanti
Nei neonati, le cardiopatie congenite si manifestano spesso subito dopo la nascita. Alcune cardiopatie si presentano, infatti, come urgenze neonatali e necessitano trattamenti interventistici e/o cardiochirurgici alla nascita o poco dopo. I neonati possono presentare respiro affannoso o accelerato, inappetenza, sudorazione o aumento della frequenza respiratoria durante l'allattamento, colorazione bluastra (cianosi) di labbra o pelle, irritabilità inconsueta o mancato aumento di peso. Nei lattanti il sintomo più importante che un genitore può osservare, oltre alla già citata cianosi, è la difficoltà di alimentazione, associata ad una più o meno evidente difficoltà di respirazione, specie durante i pasti. Poiché la circolazione normale del sangue ossigenato è necessaria per la crescita, lo sviluppo e lo svolgimento di attività normali, i lattanti e i bambini con difetti cardiaci possono avere problemi di crescita o non acquisire peso normalmente. Possono evidenziare problemi ad alimentarsi o possono stancarsi rapidamente durante le attività fisiche. Nei casi più gravi, la respirazione può essere difficoltosa o può svilupparsi una colorazione bluastra della pelle (cianosi).
Sintomi nei Bambini più Grandi e negli Adulti
Nei bambini più grandi e negli adulti, i sintomi possono essere meno evidenti ma comunque significativi. I bambini più grandi e gli adolescenti possono evidenziare una ridotta tolleranza all’attività, dolore toracico durante l'attività, percezione dei battiti cardiaci (palpitazioni), capogiri o svenimento. I bambini piccoli possono stancarsi facilmente durante l’attività fisica o avere un battito cardiaco accelerato. In generale, possono manifestare respiro affannoso, svenimento o dolore toracico, in particolare durante l’esercizio fisico.
Segni Durante l'Esame Obiettivo e Sintomi d'Allarme
Durante l’esame obiettivo, il medico può notare un colore anomalo della pelle, pulsazioni anomale del lato sinistro del torace, un soffio cardiaco o altri suoni anomali, battito cardiaco accelerato, respirazione rapida o affannosa, polso debole e/o fegato ingrossato. Questo soffio viene riscontrato frequentemente nei primi giorni o nelle prime settimane di vita. L’insufficienza cardiaca fa sì che il cuore batta rapidamente e spesso.
Per alcuni difetti esistono sintomi “di allarme” che un genitore deve considerare, chiedendo sollecitamente un parere al proprio pediatra di famiglia. Questi includono una perdita di coscienza improvvisa, specie in corso di attività fisica; la (più rara) comparsa di cianosi a riposo o dopo sforzo; quando il bambino riferisce palpitazioni intense; un dolore toracico significativo o ripetuto, particolarmente dopo sforzo; un evidente cambiamento nelle prestazioni fisiche di un bambino che prima “non era mai stanco”. Saper riconoscere in un neonato i segni e i sintomi di una cardiopatia congenita può migliorare notevolmente la prognosi del piccolo paziente, grazie agli interventi che si devono mettere in atto per stabilizzarne le condizioni. Dopo l’età neonatale, le indagini diagnostiche vanno comunque eseguite non appena sorge il sospetto della presenza di una cardiopatia.
Diagnosi delle Cardiopatie Congenite
Le indagini strumentali a disposizione sono in grado di assicurare una diagnosi completa e dettagliata di qualsiasi cardiopatia congenita.
Diagnosi Prenatale
Se vi è il sospetto che il feto possa avere una malformazione cardiaca, ad esempio a causa di un’anomalia osservata durante un’ecografia di routine, il medico può consigliare un ecocardiogramma fetale. Si tratta di un esame sicuro e non invasivo che utilizza ultrasuoni per ottenere immagini dettagliate del cuore del feto in movimento. L’ecocardiografia fetale è un esame che rende attualmente possibile, con elevata attendibilità, la diagnosi prenatale delle principali malformazioni cardiache sul feto. Le indagini richiedono circa 30 minuti di tempo, mentre se la cardiopatia è complessa può essere necessario un tempo maggiore.
Circa il 2% di tutti i nati vivi ha una malformazione strutturale già presente in utero, e molte possono essere scoperte con gli ultrasuoni; circa il 25% di queste malformazioni sono cardiache. Per tali motivi, lo studio approfondito del cuore fetale è suggerito, di solito dall’ecografista ostetrico, ad un gruppo selezionato di gravide con precisi fattori di rischio, individuati e stabiliti ormai da alcuni decenni. Le indicazioni più frequenti sono la familiarità, il diabete mellito materno, la presenza di altre malformazioni nel feto, o proprio l’evidenza (o il forte sospetto) di un difetto cardiaco. Talvolta è semplicemente difficile, per motivi materni o di posizione fetale, visualizzare correttamente il cuore, che misura, all’epoca della diagnosi morfologica classica, solo poche decine di millimetri. L’individuazione del tipo di cardiopatia e della sua gravità saranno il cardine della condotta ostetrica.
Diagnosi Postnatale
Qualora la diagnosi non si verifichi in fase prenatale, le cardiopatie congenite possono essere sospettate dopo il parto per la presenza di sintomi (come cianosi, difficoltà respiratorie e/o di alimentazione, scarsa crescita), per un soffio cardiaco o per un ECG patologico.
Subito dopo la nascita, viene spesso eseguita la pulsossimetria neonatale, un test semplice e indolore che misura la saturazione di ossigeno nel sangue. Si applicano dei piccoli sensori alla mano e al piede del neonato per rilevare la quantità di ossigeno trasportata nel sangue. Lo screening con pulsossimetria in epoca neonatale si è rivelata una tecnica molto utile per diagnosticare precocemente le gravi cardiopatie congenite: la sua efficacia è in rapporto con altri fattori, quali la diffusione della diagnosi ecografica prenatale, l’accuratezza della visita neonatale e la tempestività di quella pediatrica successiva alla dimissione ospedaliera. La pulsossimetria è un test rapido e non invasivo che misura la saturazione di ossigeno nel sangue.
La visita cardiologica pediatrica è fondamentale per una valutazione clinica completa. La valutazione cardiologica di un bambino si serve degli stessi mezzi diagnostici utilizzati nell’età adulta, ma il bagaglio di conoscenze necessarie per diagnosticare o escludere un difetto cardiaco congenito è molto diverso da quello richiesto per curare il cuore degli adulti. È, inoltre, fondamentale approcciare correttamente il bambino, che, specie nei primi anni di vita, può essere spaventato dalla visita, e per niente “disponibile” alle manovre, peraltro assolutamente non dolorose, a cui deve essere sottoposto. La visita prevede la valutazione clinica completa, che naturalmente comprende un’attenta ascoltazione del cuore, nelle condizioni più basali possibili.
A questa seguono l’elettrocardiogramma (ECG), eseguito nel bambino più piccolo con elettrodi adatti, e l’ecocardiogramma. L’ecocardiografia è un esame indolore che utilizza onde sonore per creare immagini in movimento del cuore. Può aiutare a diagnosticare un difetto cardiaco o essere utilizzata per seguirne i progressi nel tempo. Quest’ultimo, che è un completamento fondamentale dello studio del bambino di qualunque età, fornisce un’elevatissima qualità delle immagini, grazie a strumentazioni (l’ecocardiografo) sempre più sofisticate ed affidabili, se corredate con trasduttori di lunghezza d’onda adeguata alle diverse età e “taglie” del bambino. L’ecocardiogramma (ecografia del cuore) aiuta a individuare pressoché tutti i difetti cardiaci.
Le tre indagini (visita, elettrocardiogramma, ecocardiogramma) sono di regola sufficienti a formulare una diagnosi corretta dei difetti cardiaci congeniti, evitando nella maggior parte dei casi indagini più invasive e potenzialmente più rischiose. Tuttavia, in alcuni casi, possono essere necessarie indagini più approfondite.
La cateterizzazione cardiaca serve a misurare la pressione e i livelli di ossigeno all’interno delle camere cardiache e dei vasi sanguigni. Durante questa procedura, un catetere sottile e flessibile viene inserito in un vaso sanguigno, solitamente all’inguine o al collo, e guidato fino al cuore.
I test genetici possono essere consigliati in alcuni casi. Il medico può consigliare un approfondimento genetico per verificare se il difetto cardiaco sia associato a una sindrome genetica o a una mutazione ereditaria.
Nel sospetto o dopo diagnosi di cardiopatia congenita è opportuno rivolgersi a un cardiologo pediatra o meglio ancora ad un Centro Specializzato ove il piccolo paziente possa essere controllato per tutto il percorso diagnostico e di cura farmacologica e chirurgica.
Trattamento e Gestione
Il trattamento delle cardiopatie congenite dipende dal tipo e dalla gravità della condizione. Alcuni difetti cardiaci congeniti possono richiedere solo un monitoraggio regolare, mentre altri possono richiedere interventi chirurgici o procedure invasive come il cateterismo cardiaco, in alcuni casi anche il trapianto di cuore. Molti pazienti, anche con forme complesse, riescono a vivere a lungo e bene. Alcune malformazioni lievi possono non richiedere alcun intervento, migliorando spontaneamente nel tempo. Alcune cardiopatie devono essere diagnosticate, curate e operate immediatamente in epoca neonatale. Per altre, dopo la diagnosi neonatale è utile attendere qualche settimana (o qualche mese) prima dell’intervento chirurgico in modo da ottenere i migliori risultati.
Grazie agli enormi progressi della medicina oggi è possibile fare diagnosi sempre più precoci ed interventi chirurgici ricostruttivi sempre più complessi e quindi diventare adulti con una vita sociale, relazionale e lavorativa normali anche con un cuore gravemente malformato. Il trattamento sarà personalizzato in base alle esigenze specifiche del paziente. Negli ultimi decenni, le possibilità diagnostiche e terapeutiche sono migliorate notevolmente.
Il trattamento può prevedere chirurgia a cuore aperto in caso di difetti gravi, uso di un catetere con un palloncino sulla punta per aprire o allargare le valvole o i vasi sanguigni, uso di un dispositivo impiantato mediante un catetere per chiudere eventuali fori o vasi sanguigni supplementari oppure farmaci. In alcuni neonati, troppo piccoli o fragili per sottoporsi subito a una riparazione completa, si può optare per un intervento palliativo temporaneo. Il trapianto cardiaco rappresenta l’ultima risorsa nei casi di cardiopatie congenite gravissime, non correggibili chirurgicamente o in presenza di insufficienza cardiaca terminale. Un dispositivo di assistenza ventricolare (VAD) è una pompa meccanica che aiuta il cuore a pompare il sangue nei pazienti con insufficienza cardiaca severa. Un cuore artificiale totale si tratta di un cuore meccanico impiantato chirurgicamente che sostituisce completamente i ventricoli danneggiati. È collegato a una macchina esterna che regola il flusso sanguigno.
Cardiopatie Congenite e Gravidanza
Per le donne con cardiopatia congenita, diventare mamma in genere è possibile, ma è fondamentale essere seguite fin dal periodo preconcezionale da professionisti (sia cardiologi che ginecologi) specializzati in queste patologie per un adeguato percorso di cura. Le cardiopatie congenite sono alterazioni del cuore e dei grossi vasi, spesso incompatibili con la vita. Per questo motivo è fondamentale che tutte le donne con cardiopatia congenita che desiderano una gravidanza vengano seguite fin da prima del concepimento per poter essere accompagnate in sicurezza alla nascita del loro bambino. Nello specifico, sarà possibile valutare il tipo di cardiopatia, se sconsigliare eventualmente la gravidanza, se cambiare le terapie per evitare possibili danni al feto e se migliorare la condizione cardiaca prima di intraprendere una gravidanza.
C'è una certa familiarità in alcune cardiopatie e il rischio di avere figli di portatori di cardiopatia è lievemente più elevata. Durante i nove mesi avvengono modificazioni cardiocircolatorie importanti che possono alterare l’equilibrio clinico della donna. L’aumento del volume di sangue circolante, fino a tre volte il valore di partenza, l’aumento della frequenza cardiaca, la riduzione della pressione arteriosa (tranne in donne predisposte all’ipertensione), sono tutte condizioni che si verificano in qualsiasi gravidanza, ma che in donne con pregressa cardiopatia possono non essere ben tollerate con conseguenze talora anche gravi. In generale, le aritmie e lo scompenso cardiaco sono la causa non ostetrica più frequente di complicanze nel corso della gravidanza, soprattutto nel secondo e terzo trimestre. E il travaglio è un momento molto impegnativo anche dal punto di vista cardiocircolatorio.
Alla Clinica Mangiagalli del Policlinico di Milano è possibile rivolgersi ad un ambulatorio dedicato alla consulenza preconcezionale ed essere seguiti da un team multidisciplinare costituito da ginecologi, cardiologi, anestesisti ed esperti in gravidanze a rischio.
La storia di una mamma: “La mia gravidanza è stata un lunghissimo viaggio, accompagnata da un team che ha provato tutte le strategie possibili per far stare bene me e la mia bambina. Fin da prima del concepimento mi hanno spiegato che la mia gravidanza sarebbe stata una incognita, non potevano sapere se il mio cuore ce l’avrebbe fatta, se la mia bimba sarebbe nata, e mi era stato sconsigliato di rimanere incinta, vista anche l’età. Ma è da quando son bambina che desidero diventare mamma e grazie all’estrema professionalità e coordinazione di più professionisti ho potuto abbracciare Altea. Dopo il parto il mio cuore ha iniziato ad impazzire e sono rimasta in Ospedale per un mese. In questo periodo ero spaventata, ma mi sentivo al sicuro, controllata e coccolata da tutti. La Dr.ssa Colli veniva a trovarmi tutti i giorni.”
tags: #malformazioni #fetali #cardiache