Il percorso di Procreazione Medicalmente Assistita (PMA) rappresenta un viaggio complesso, vissuto spesso con intensità emotiva e una costante attenzione ai segnali del proprio corpo. Tra i dubbi più frequenti che emergono durante i giorni che separano il trasferimento dell’embrione (transfer) dal test di gravidanza, la comparsa di lievi perdite ematiche - spesso descritte come "macchioline marroni" o spotting - occupa un posto di rilievo. È fondamentale fare chiarezza su questo fenomeno, analizzandolo dal punto di vista medico-scientifico per comprendere cosa accade realmente all'interno dell'utero.
Il fenomeno del sanguinamento nella PMA
Studi osservazionali hanno dimostrato che, dopo una tecnica di PMA, i sanguinamenti uterini si verificano fino al 30% dei casi, contro l'8% circa nelle gravidanze spontanee. È importante sottolineare che, in un terzo delle gravidanze iniziate grazie alla procreazione medicalmente assistita, si manifestano perdite che non hanno significato né valore prognostico negativo.
Molte pazienti si interrogano sulla validità di un test di gravidanza effettuato al momento della comparsa di queste macchie. Gli esperti sono concordi nell'affermare che non occorre affrettare i tempi: la presenza o l'assenza di perdite di sangue non rappresenta alcuna diagnosi fino alla data indicata dal centro per il prelievo delle beta-hCG. Il valore di tali perdite non è automaticamente un segnale di allarme che preannuncia l’interruzione della gravidanza.
La fisiologia dell’utero e l'impianto embrionale
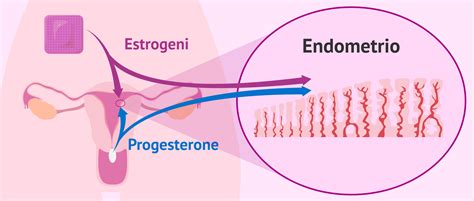
L’utero è un organo complesso che cambia ciclicamente morfologia e funzione sulla base degli stimoli ormonali; esso rappresenta un vero e proprio “santuario” che accoglie, protegge e nutre nuova vita. Per comprendere perché le perdite siano frequenti, dobbiamo guardare alla struttura vascolare dell'endometrio.
L’endometrio è un tessuto di natura ghiandolare che si modifica ciclicamente. Sotto la spinta degli ormoni, le arterie spirali si attorcigliano, attraversando lo stroma e dando vita a una rete capillare responsabile della vascolarizzazione degli strati più superficiali. Tra il 22° e il 23° giorno di ciclo, l'endometrio va incontro alla decidualizzazione, trasformandosi in uno strato compatto pronto a sostenere l'embrione.
L'impianto si articola in tre fasi:
- Apposizione: il contatto iniziale tra blastocisti ed endometrio.
- Adesione: il legame stabile tramite molecole specifiche.
- Invasione: il trofoblasto penetra in profondità, rimodellando i vasi materni per creare una circolazione feto-materna.
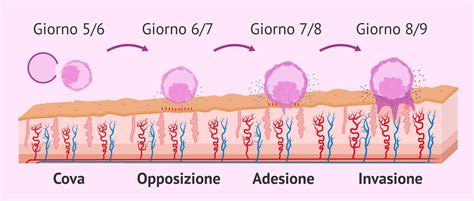
Questo processo di rimodellamento dei vasi sanguigni è inevitabilmente caratterizzato da una fuoriuscita di sangue dal lume. La maggior parte del sangue si riversa nelle lacune vascolari stromali, ma una quota non trascurabile può raggiungere la superficie endometriale e raccogliersi all’interno della cavità uterina, manifestandosi poi all’esterno.
Le "perdite da impianto": verità e confusione
Le cosiddette "perdite da impianto" si verificano quando l'embrione aderisce alla parete uterina. Possono presentarsi tra i 6 e i 12 giorni dopo l'ovulazione o in tempi analoghi dopo il transfer. Caratteristiche distintive includono:
- Colore: tendono a essere più scure (marrone o rosato), a causa dell'ossidazione del sangue che impiega tempo a fuoriuscire.
- Quantità: decisamente inferiore rispetto a un flusso mestruale.
- Dolore: possono accompagnarsi a crampi addominali lievi, simili a quelli premestruali ma meno intensi.
È un fenomeno innocuo, spesso confuso con un aborto precoce o con l'arrivo imminente delle mestruazioni. Tuttavia, è importante distinguere tra questo fenomeno fisiologico e le perdite patologiche. Se il sanguinamento diventa abbondante, persistente, molto doloroso o associato a febbre, nausea o mal di testa, è necessario contattare il proprio ginecologo.
Comportamenti post-transfer: cosa dicono i dati
La fase successiva al transfer è psicologicamente delicata. Spesso le pazienti cercano risposte in piccoli segnali fisici, ma la scienza ci offre prospettive più rassicuranti:
- Riposo: I dati mostrano che il riposo a letto non ha alcun effetto favorente sull'impianto. Anzi, un organismo sano, che mantiene una normale attività fisica, è spesso più ricettivo.
- Stile di vita: Attività fisica moderata, rapporti sessuali e normali spostamenti non influiscono negativamente sull'esito del processo.
- Sintomatologia: Tensione al basso ventre, gonfiore, dolore lombare o lievi striature ematiche sono spesso aspecifici. Nessun sintomo è in grado di prevedere, con certezza, se la gravidanza si instaurerà.
la fecondazione e impianto
È fondamentale mantenere la terapia medica (come l'aggiunta di progesterone, se prescritta dal medico) e attendere il dosaggio delle beta-hCG nel giorno stabilito. La medicina moderna sottolinea che "non è la più forte delle specie che sopravvive, né la più intelligente, ma quella che si adatta meglio al cambiamento", un principio che si applica perfettamente alla complessità dell'interazione endometrio-trofoblasto durante le prime settimane di gestazione.
Gestione delle patologie endometriali
Non sempre il sanguinamento è un evento isolato; in alcune pazienti, patologie come l'endometriosi o la sindrome dell'ovaio policistico (PCOS) possono alterare la recettività endometriale. La PCOS, ad esempio, è spesso caratterizzata da un eccesso di estrogeni che rende l'endometrio ipertrofico e povero di ghiandole, aumentando la suscettibilità al sanguinamento.
In questi casi, la strategia curativa deve essere personalizzata dal centro di PMA. Non esiste un percorso terapeutico universale per rendere l'endometrio idoneo all'impianto: la scelta dipende dal singolo quadro clinico e dalla valutazione ecografica. È utile ricordare che, se si stanno utilizzando farmaci che agiscono sull'emostasi (come l'acido acetilsalicilico o eparine), il medico potrebbe suggerire modifiche temporanee alla terapia in presenza di sanguinamento.
Quando preoccuparsi davvero?
Sebbene le perdite marroni siano spesso un fenomeno aspecifico, la prudenza è d'obbligo. Se si hanno dubbi:
- Contattare il centro: Il medico che ha seguito il percorso conosce il trattamento effettuato e i potenziali rischi individuali.
- Monitoraggio: Non è necessario ripetere le beta-hCG ossessivamente; un prelievo è indicato solo se prescritto dallo specialista per valutare l'andamento della gravidanza.
- Segnali di allarme: Sanguinamento rosso vivo abbondante, dolore acuto, febbre o comparsa di altri sintomi sistemici richiedono un controllo specialistico immediato per escludere condizioni come gravidanze extrauterine o complicazioni infettive.
In definitiva, la comparsa di una macchiolina marrone non deve essere vissuta come una condanna o un presagio negativo. Il percorso di PMA richiede una grande dose di pazienza e la capacità di affidarsi alle indicazioni del team medico, evitando di cercare diagnosi autonome attraverso la lettura dei sintomi, che rimangono, per loro natura, soggettivi e variabili.
tags: #macchiolina #marrone #al #20 #pt #ovodonazione