La pelle dei neonati è straordinariamente delicata e, soprattutto nei primi mesi di vita, è frequente osservare la comparsa di diverse manifestazioni cutanee. Tra queste, le macchie rosse rappresentano una delle preoccupazioni più comuni per i neo-genitori. È fondamentale comprendere che la stragrande maggioranza delle "macchie" del neonato sono del tutto benigne, pressoché innocue e non richiedono cure specifiche. Tuttavia, la loro varietà è ampia e la capacità di distinguere tra fenomeni fisiologici transitori e condizioni che necessitano di attenzione medica è essenziale per la serenità e la salute del bambino. Questo articolo si propone di esplorare le diverse tipologie di macchie rosse e altre eruzioni cutanee che possono interessare un neonato, con un focus particolare sulle condizioni che si manifestano o persistono intorno ai sei mesi di età, fornendo un quadro informativo e rassicurante.
Le Prime Manifestazioni Cutanee: Un Mondo di Adattamento
Alla nascita, la pelle del neonato presenta caratteristiche uniche che riflettono l'ambiente intrauterino e l'immediato adattamento alla vita esterna. Tra queste, la vernice caseosa, presente alla nascita sulla pelle di tutti i neonati, è costituita da una secrezione bianco-grigiastra o giallastra prodotta dalle ghiandole sebacee e da detriti cellulari. Si localizza su tutto il corpo e si addensa maggiormente a livello delle pieghe ascellari ed inguinali. Analogamente, alla nascita è sempre presente la lanugine, costituita da peli lunghi e fini localizzati al dorso, spalle e volto, una peluria sottile destinata a scomparire.
Un'altra condizione comune è l'ittero fisiologico, che si manifesta durante la prima settimana di vita nel 60% circa dei neonati a termine e nell'80% circa dei nati prematuri. L'ittero fisiologico transitorio compare tra il secondo e il terzo giorno di vita e si risolve spontaneamente nel giro di poco più di una settimana, caratterizzato da un colorito giallastro della cute e delle sclere, distinguendosi quindi dalle macchie rosse. Anche le macchie mongoliche sono presenti fin dalla nascita o nei primi mesi di vita; sono costituite da macchie uniche o multiple, di 1 a 10 cm di diametro, di colorito grigio-ardesia o bluastro. Si localizzano di solito a livello della regione sacrale, vale a dire tra il fondo della schiena e la radice dei glutei, ma si possono riscontrare anche a livello degli arti, del tronco e raramente del volto. Sono più frequenti nella etnia asiatica e tendono a scomparire nel primo decennio di vita. Sebbene non siano rosse, è importante conoscerle come manifestazioni cutanee comuni e benigne.
Eritema Tossico del Neonato: La Più Comune delle Eruzioni Transitorie
L’eritema tossico del neonato è una condizione cutanea comune che si verifica nei neonati, tipicamente entro i primi giorni o settimane di vita. È caratterizzato dalla comparsa di macchie rosse o eruzioni cutanee, talvolta accompagnate da piccole vescicole o papule. Sebbene l’aspetto dell’eritema tossico possa destare preoccupazione nei genitori, questa condizione è generalmente benigna e autolimitante. Il nome "eritema tossico neonatale" fa paura, ma è una condizione che dovrebbe risolversi da sé entro pochi giorni, anche se può ricomparire fino alla sesta settimana di vita. In certi casi, può durare fino a qualche settimana.

Sintomi Caratteristici dell'Eritema Tossico
L’eritema tossico del neonato è una condizione comune e benigna che può comparire nei primi giorni di vita di un bambino. Il sintomo più caratteristico è un'eruzione cutanea maculo-papulosa, che si manifesta sotto forma di piccole macchie rosse, talvolta sollevate, accompagnate da papule centrali giallastre o bianche. Queste macchie sono spesso di forma irregolare e di dimensioni variabili, ma possono coprire ampie aree della pelle del neonato. Di solito appaiono su diverse parti del corpo, come il viso, il tronco e gli arti, e la loro estensione e distribuzione può cambiare rapidamente. Sebbene queste lesioni siano visibili e possano sembrare preoccupanti, non causano dolore o fastidio al bambino, che continua a comportarsi normalmente. Un tratto distintivo dell’eritema tossico è la sua comparsa improvvisa, generalmente entro le prime 24-48 ore dopo la nascita, sebbene possa manifestarsi anche dopo qualche giorno. L’eruzione può apparire all’improvviso e diffondersi rapidamente in diverse zone del corpo. Questo insorgere immediato, soprattutto nei neonati sani e a termine, è dovuto probabilmente a una reazione naturale dell’organismo del neonato mentre si adatta all’ambiente extrauterino.
Nonostante l’aspetto possa dare l’impressione di una reazione allergica o irritativa, le eruzioni dell’eritema tossico del neonato non provocano prurito o dolore nel neonato. Il bambino non mostra segni di disagio, come irritabilità o difficoltà nel sonno, il che indica che non vi è alcun fastidio. Questa assenza di sintomi dolorosi è un elemento rassicurante che conferma la natura benigna della condizione, aiutando i genitori a comprendere che non è necessario alcun trattamento particolare per alleviare il disagio. Un altro sintomo è la sua auto-risoluzione spontanea. Senza alcuna necessità di trattamento medico, le macchie e le papule tendono a scomparire da sole entro pochi giorni o, al massimo, un paio di settimane dalla loro comparsa. La velocità di guarigione può variare leggermente da bambino a bambino, ma nella maggior parte dei casi, l’eritema sparisce completamente senza lasciare tracce o segni permanenti sulla pelle. Le macchie e le papule dell’eritema tossico possono apparire su varie parti del corpo in modo apparentemente casuale, e possono aumentare o diminuire di numero e intensità nel corso delle ore o dei giorni. La loro distribuzione è spesso più evidente sul tronco e sulle zone prossimali degli arti, ma possono verificarsi anche sul viso o sul cuoio capelluto. A differenza di molte altre condizioni che causano eruzioni cutanee nei neonati, l’eritema tossico non è accompagnato da febbre o altri sintomi sistemici. Il neonato appare in buono stato di salute generale, con un normale appetito e comportamenti tipici. Questo distingue l’eritema tossico da altre condizioni cutanee di natura infettiva o allergica.
Cause e Sicurezza dell'Eritema Tossico
La causa esatta dell'eritema tossico non è completamente nota, ma si ritiene che sia una risposta cutanea normale agli stimoli ambientali o ai cambiamenti fisiologici del neonato. Nonostante il nome, infatti, l’eritema tossico non è tossico né pericoloso. La maggior parte dei casi si risolve spontaneamente entro una o due settimane senza necessità di trattamento medico. Non è associato a sintomi sistemici significativi e i neonati affetti non mostrano segni di disagio o dolore. Tuttavia, è importante escludere altre condizioni dermatologiche con sintomi simili.
Le principali ipotesi sulle cause includono:
- Adattamento del sistema immunitario del neonato: Il sistema immunitario del neonato, nei primi giorni dopo la nascita, deve adattarsi rapidamente a un ambiente nuovo e pieno di stimoli e microrganismi. Si suggerisce che le macchie e le pustole rappresentino una reazione naturale mentre il corpo si abitua al nuovo ambiente esterno.
- Colonizzazione della flora batterica cutanea: La pelle dei neonati, al momento della nascita, è sterile e viene rapidamente colonizzata da batteri. Questo processo, fondamentale per la protezione, può provocare una leggera reazione infiammatoria nei bambini con pelle molto sensibile.
- Predisposizione genetica e familiarità: In alcune famiglie, i bambini sono più inclini a sviluppare questa condizione, suggerendo una componente genetica che influenza la tendenza del sistema immunitario a reagire.
- Fattori ambientali e irritanti esterni: La pelle del neonato entra in contatto con tessuti, detergenti e aria. L'eritema tossico, in questo caso, potrebbe essere interpretato come una risposta naturale a questi nuovi stimoli.
- Stimolazione ormonale da parte della madre: Il brusco calo degli ormoni materni dopo la nascita può rendere la pelle del neonato più reattiva e sensibile.
L’eritema tossico del neonato è una condizione comune, benigna e autolimitante, che tende a risolversi spontaneamente entro pochi giorni o settimane. Non ha effetti a lungo termine sulla salute del bambino e si risolve generalmente senza intervento. Non è contagioso né correlato ad infezioni, il che significa che non può essere trasmesso ad altri bambini. I genitori possono quindi tranquillamente interagire con il neonato senza alcun rischio di contagio.
Le Miliarie (Sudamina): Eruzioni da Caldo e Umidità
Le miliarie sono dovute all'ostruzione del tratto intraepidermico del dotto delle ghiandole sudoripare. L'esposizione al clima caldo-umido favorisce la comparsa di questa manifestazione. Le miliarie compaiono fra la prima e la seconda settimana di vita e sono caratterizzate da vescicole eritematose (rosse o biancastre) su volto, tronco e pieghe della pelle. La sudamina è una condizione spesso causata da indumenti troppo coprenti o poco traspiranti che provocano l’ostruzione delle ghiandole sudoripare. Nel bambino più piccolo, la sudamina o miliaria, è caratterizzata da bollicine biancastre e in rilievo nelle zone del corpo che tendono a scaldarsi di più, come collo, nuca, ascelle, inguine, pieghe di gomiti e ginocchia, ma che nei neonati spesso interessa anche la pelle del volto.
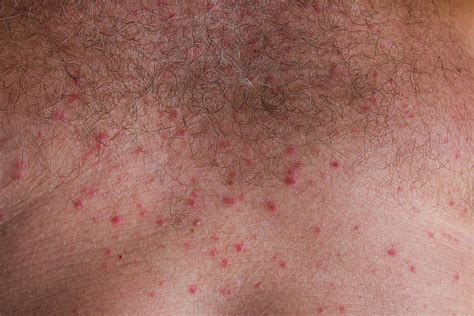
Per la gestione delle miliarie, si consiglia di fare dei bagnetti frequenti con un detergente delicato e di far indossare al piccolo degli indumenti di puro cotone, per permettere alla pelle di traspirare adeguatamente.
L'Acne Neonatale: Una Manifestazione Ormonale Transitoria
L'acne neonatorum è una dermatosi molto frequente presente alla nascita o che si manifesta nelle prime settimane di vita. È più frequente nei maschietti. Sembra che sia dovuta a ormoni materni e a una attività testicolare del neonato stesso. Consiste in un'eruzione simile a quella dell'acne giovanile. Guarisce da sola entro i primi mesi di vita, anche se alcuni medici consigliano l'uso di farmaci indicati contro l'acne. In questa condizione, oltre al rossore, i puntini appaiono in rilievo e spesso con una puntina bianca o giallastra (sembrano dei piccoli brufoli). Questo tipo di rossore può comparire sul volto e in altre parti del viso, spesso con la comparsa di piccoli puntini. Si verifica di solito nelle prime settimane dopo il parto, per poi scomparire dopo qualche settimana, rendendola una condizione transitoria che raramente persiste fino ai 6 mesi.
La Dermatite Seborroica (Crosta Lattea): Un Fenomeno di Adattamento Ghiandolare
La dermatite seborroica (DS), volgarmente e inappropriatamente indicata come crosta lattea, è una manifestazione abbastanza frequente che compare generalmente verso la fine del primo mese di vita. È un’eruzione cutanea caratterizzata da croste squamose di colore rosso-giallastro che interessano il cuoio capelluto del bambino. A volte un’eruzione simile può essere presente nelle pliche cutanee del bambino. La causa non è nota, ma non è dannosa e scompare nella maggior parte dei bambini verso i 6 mesi di età.

Può essere trattata con shampoo regolare con solfuro di selenio e massaggiando olio minerale sul cuoio capelluto per contribuire a far staccare le squame prima dello shampoo, che possono essere eliminate con un pettine a denti stretti. Se la crosta lattea non migliora con queste misure, possono essere necessari altri trattamenti, ad esempio creme a base di corticosteroidi.
L'Eritema da Pannolino (Dermatite da Pannolino): Irritazione e Prevenzione
L’eritema da pannolino è un’eruzione cutanea rosso vivo che di solito si sviluppa quando la pelle del neonato viene a contatto con un pannolino sporco di urina, feci o entrambi. L’umidità sulla pelle del bambino provoca irritazione. In genere, le aree cutanee a contatto con il pannolino sono le più colpite. La dermatite da pannolino può essere provocata da un’infezione da Candida, un fungo che causa in genere eruzioni di colore rosso vivo nelle pieghe cutanee, accompagnate da piccole macchie rosse. Raramente, la dermatite da pannolino è di origine batterica. I bambini allattati al seno tendono a presentare dermatiti da pannolino con minore frequenza, poiché le loro feci contengono meno enzimi e sostanze irritanti. Di solito non procura fastidio al bambino.
Si può prevenire o ridurre usando pannolini con gel assorbenti, evitando pannolini di plastica che costringono o che mantengono umida la pelle e cambiando di frequente i pannolini sporchi. Il trattamento principale dell’eritema da pannolino consiste nel cambio frequente del pannolino. La cute del bambino deve essere lavata delicatamente con un sapone delicato e acqua. Spesso l’eruzione cutanea migliora semplicemente con queste misure. L’uso di un emolliente per la pelle e di una pomata che crea una barriera tra pelle e pannolino, ad esempio zinco, vaselina o preparazioni a base di vitamina A e D, possono essere di aiuto. Se il medico diagnostica un’infezione da Candida, può essere necessaria una crema antimicotica. Mentre si può ricorrere alla crema antibiotica se l’eruzione cutanea è causata da batteri.
La Dermatite Atopica (Eczema): Una Sfida per la Barriera Cutanea
La dermatite atopica, conosciuta anche come eczema, è una delle condizioni della pelle più comuni nei bambini, caratterizzata da chiazze rosse, secchezza della pelle e prurito difficile da sopportare per i bambini. È un’eruzione cutanea rossa, a scaglie e pruriginosa. Tende a comparire in modo intermittente sotto forma di macchie e spesso peggiora quando il tempo è freddo e secco. Nei bambini tendono a presentarsi eruzioni con arrossamenti, essudato e croste, su viso, cuoio capelluto, zona coperta dal pannolino, mani, braccia, piedi o gambe. Nei bambini più grandi potrebbero svilupparsi una o alcune macchie, solitamente su mani, braccia, all’interno dei gomiti o dietro le ginocchia.

Cause e Gestione dell'Eczema Atopico
La causa della dermatite atopica risiede in una disfunzione della pelle, più precisamente della barriera cutanea, che provoca pelle secca (chiamata xerosi) e infiammazione (da cui le chiazze rosse). Ad oggi, questa condizione non è ancora completamente spiegata. Le cause della dermatite atopica sono genetiche, ereditarie e ambientali. Quello che sappiamo è che più della metà dei bambini che hanno la pelle atopica hanno un genitore che ne soffre. Si ritiene che sia dovuta a una variazione genetica che influisce sulla capacità della pelle di trattenere l’umidità e fornire protezione contro batteri, sostanze irritanti, allergeni e fattori ambientali. Questa funzione di barriera cutanea debole probabilmente scatena anche la risposta immunitaria che porta alla cute infiammata e al prurito. Nella maggior parte dei bambini la dermatite atopica si risolve con la crescita, ma in altri persiste per tutta la vita. I bambini con episodi gravi possono sviluppare a intermittenza infezioni nelle zone in cui la pelle è graffiata e lacerata.
Nei bambini e nei neonati, le lesioni (o chiazze) si trovano principalmente sul viso (guance, sotto e dietro le orecchie), sul collo e sugli arti. Anche il torso può essere colpito. Fortunatamente, la zona del pannolino di solito viene risparmiata. La terapia della dermatite atopica include l’uso di creme idratanti, saponi delicati, aria umidificata, creme a base di corticosteroidi e farmaci anti-prurito (come difenidramina, cetrizina e loratadina). Evitare i fattori che scatenano le allergie del bambino può aiutare ad alleviare il problema. Per aiutare il bambino, la cosa giusta da fare è trattare la pelle, sia in fase di riacutizzazione che in quella di remissione. Anche quando non c’è una riacutizzazione, bisogna continuare ad applicare quotidianamente un prodotto emolliente per il trattamento della pelle mentre si usa un prodotto adatto per la pulizia nel bagno o nella doccia. La pelle ha sempre bisogno di aiuto, e con l'aiuto dei genitori può ritardare la prossima riacutizzazione.
Le Guance Rosse: Un Segnale Spesso Benigno, Ma da Monitorare
Siamo cresciuti con l’immagine stereotipata che un paffuto neonato dalle gote rosse fosse sinonimo di benessere. Poi siamo diventati genitori. Ed ecco che quelle macchioline rossastre su guance calde sono diventate, a volte, un motivo di ansia. Le guance rosse nel neonato e nel lattante sono un fenomeno comune a volte associato alla febbre, ma che può verificarsi in numerose situazioni anche senza alcun aumento della temperatura corporea. Tra i più frequenti imputati: emozioni, normali fluttuazioni termiche, clima esterno, temperatura della stanza e abiti troppo pesanti. A proposito del controllo della temperatura al tatto, ricordiamoci sempre di toccare il bambino in una zona centrale, ad esempio dietro al collo. Anche il freddo eccessivo e il vento sono tra le cause delle guance rosse nei neonati e nei lattanti.
Un esempio è quello di Serena, che ha 20 giorni. La mamma ha iniziato a farle fare qualche passeggiata, ben vestita poiché è inverno e fuori fa freddo. Nota però che molto spesso le guance della piccola si arrossano, un fenomeno che va e viene quando entra ed esce dai negozi. La stessa reazione sulle guance viene notata dai genitori del piccolo Tommaso, che sta mettendo i primi dentini, ma stavolta il freddo sembra che non c’entri nulla. In presenza di sintomi influenzali è probabile che gli stessi, come le eventuali temperature elevate, rientrino nella norma nel giro di 2-3 giorni: la febbre nei neonati non deve creare panico, purché si tenga monitorata. Bene gli antipiretici, dunque, ma solo su consiglio medico.

Tra le cause delle guance rosse nei primi mesi si annovera poi la dermatite atopica: in questo caso l’epidermide si presenta più umida o secca del solito. A partire dai 3 mesi di età c’è poi, tra le cause, la dermatite atopica, una condizione cutanea spesso cronica. In questo caso le chiazze saranno rosse, con cute sovrastante secca, ruvida e spesso pruriginosa, sintomo quest’ultimo che può presentarsi anche la notte e causare un fastidio importante al bambino. Un’altra causa comune di guance rosse nel bambino senza febbre può essere la comparsa dei primi dentini.
Ultima considerazione e riflessione merita anche cosa mangia la mamma. Sì perché alcuni cibi come frutti rossi, cacao, pomodori, pepe, peperoncino, latte o molluschi potrebbero incidere negativamente sul latte materno, potenzialmente manifestandosi con reazioni cutanee nel neonato, sebbene queste siano meno frequentemente la causa primaria di guance rosse diffuse e richiedano un'attenta osservazione.
Eruzioni Cutanee di Origine Virale
Le infezioni virali sono spesso causa di eruzioni cutanee nella prima infanzia. Le eruzioni cutanee causate da roseola infantum ed eritema infettivo (quinta malattia) sono innocue e di solito scompaiono senza trattamento. La quinta malattia, nel bambino più grande (a partire dai 2-3 anni di età) con la febbre e le guance rosse, è una specifica condizione che va esclusa. Si tratta di una malattia esantematica con una sintomatologia simil influenzale (sono spesso presenti anche mal di gola, raffreddore, cefalea), ha un decorso benigno e solitamente si guarisce nell’arco di due-tre settimane. Le eruzioni cutanee causate da morbillo, rosolia e varicella sono meno comuni, perché i bambini ricevono vaccini che prevengono queste infezioni, ma possono manifestarsi nei bambini non vaccinati.
Un'altra eruzione legata a virus è l'Herpes Simplex tipo II, che si manifesta solitamente con un grappolo di vescichette su una base lievemente arrossata. Sono dovute ad un virus, l’Herpes Simplex tipo II, che viene di solito trasmesso durante il parto dalla madre che ha un herpes genitale.
Macchie Cutanee Congenite e Vascolari: Oltre le Transitorie
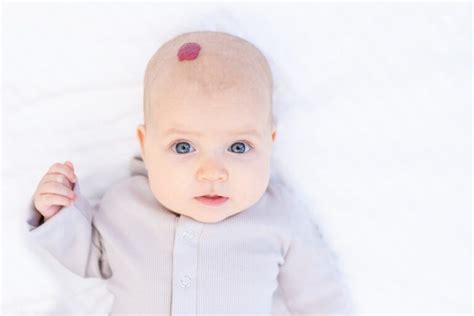
Le macchie presenti sulla pelle del neonato sono in genere di quattro tipi: rosse, grigie, marroni e bianche. Nei bambini europei, le più comuni sono sicuramente quelle rosse, i cosiddetti nevi flammei, chiamati a volte, impropriamente, angiomi piani. In genere compaiono sulla nuca, tanto che gli inglesi le definiscono morso della cicogna e, in misura minore, sul centro della fronte. Queste formazioni non nascondono alcuna anomalia interna. Qualche attenzione in più meritano le chiazze di qualsiasi colore - rosse, grigie o bianche - che compaiono su un solo lato, hanno formazioni irregolari (per esempio, si presentano a strisce oppure a scacchiera) o sono di grandi dimensioni. In qualche caso, potrebbero infatti indicare un’alterazione avvenuta mentre l’embrione si stava formando ed essere la spia di una qualche patologia interna, più facilmente a carico del sistema nervoso. Sia la pelle sia il sistema nervoso si formano infatti da un tessuto embrionario identico, l’ectoderma.
Per fortuna, le macchie rosse possono essere trattate con successo con il laser vascolare, che agisce in modo selettivo. Attraversando gli strati della pelle, va a colpire direttamente i capillari malformati, facendo "esplodere" i globuli rossi che danno il colore alla macchia. In questo modo, il vaso sanguigno viene a poco a poco riassorbito. L’intervento, che può essere effettuato a partire dai 3-4 anni, viene eseguito in day-hospital. Il raggio di luce attraversa la pelle senza scaldarla. La zona da trattare viene comunque anestetizzata un paio d’ore prima.
Di formazione più tarda rispetto alle macchie congenite, ma pur sempre di natura vascolare, l'emangioma infantile è di colore più intenso rispetto all’angioma, è rilevato ed è sviluppato nelle tre dimensioni. Nei primi 4-6 mesi l’angioma rilevato tende a crescere rapidamente, poi comincia ad afflosciarsi e a impallidire fino a scomparire del tutto. I tempi di questa regressione spontanea variano a seconda della dimensione e della sede, ma in media servono 4-5 anni. Di solito, gli angiomi rilevati vengono trattati con farmaci al cortisone al fine di bloccarne la crescita. Possono diventare rischiosi solo quando sono particolarmente estesi, oppure se si trovano in posizioni delicate, per esempio, la narice o la palpebra.
Altre Condizioni e Segnali di Attenzione
Oltre alle macchie rosse, è possibile incontrare altre tipologie di eruzioni. Le milia sono delle piccole papule bianche o giallastre costituite da cisti epidermiche follicolari localizzate, in genere, sul volto e a volte anche sul tronco. Meno diffuse delle macchie rosse e di quelle grigie sono le macchie bianche. Possono essere di diversa dimensione e interessare qualsiasi parte del corpo, ma prediligono soprattutto la parte anteriore del tronco. A volte, anche i capelli presentano un unico ciuffo bianco. La causa è dovuta probabilmente a una mancanza congenita di melanociti.
La steatonecrosi del neonato compare nel primo mese di vita ed è caratterizzata da noduli sottocutanei singoli o multipli, isolati o confluenti in placche e sormontati da cute arrossata o bluastra. Distribuiti simmetricamente ai glutei, parte superiore del tronco, spalle, guance e braccia, possono associarsi a ipercalcemia.
Esistono anche altre dermatosi caratterizzate da pustole superficiali diffuse più o meno pruriginose con caratteristiche simili, quali la pustolosi neonatale transitoria, l'acropustolosi infantile e la follicolite pustolosa eosinofilica. Hanno bisogno di una attenta visita medica, controlli e a volte anche di una biopsia della pelle per la diagnosi. Le dermatosi transitorie, come abbiamo detto, si risolvono da sole. Il medico può in alcuni casi prescrivere antistaminici in caso di prurito.
Le dermatofitosi (chiamate anche tigna o tinea) sono infezioni micotiche della pelle. Nei bambini, le infezioni del cuoio capelluto (tinea capitis) e del corpo (tinea corporis) sono le più frequenti. La diagnosi e il trattamento delle dermatofitosi sono identici nei bambini e negli adulti e di solito includono farmaci antimicotici applicati sulla pelle o assunti per via orale. Alcuni bambini sviluppano una reazione infiammatoria all’infezione micotica che provoca i kerion, aree doloranti, infiammate e gonfie del cuoio capelluto. Un kerion può necessitare di ulteriore trattamento. Il mollusco contagioso è un gruppo di foruncoli o papule perlacei, color carne causati da un’infezione cutanea virale che, in genere, scompaiono senza alcun trattamento. Tuttavia, il virus che provoca questa infezione è contagioso.
Quando Consultare il Pediatra
Molti rimedi per le macchie rosse del neonato dipendono dalla causa specifica. In alcuni casi non occorrerà fare nulla, come per la semplice variazione di temperatura. Tuttavia, è consigliabile avvertire il pediatra se la cute presenta spaccature o sanguinamento; in questi casi, infatti, l’applicazione di creme o unguenti potrebbe favorire l’insorgenza di infezioni delle zone interessate.
Allergie e Reazioni Cutanee (Dermatiti, Orticaria, Punture di Insetti, Eritemi...)
La prima cosa da fare in presenza di guance rosse o altre eruzioni è misurare la temperatura corporea del piccolo con un termometro. In presenza di febbre, se il bambino è molto piccolo (primi 2 mesi di vita) o se compaiono anche altri sintomi di malessere (non si alimenta, è mogio e/o lamentoso, bagna meno pannolini), è importante farlo visitare in breve tempo dal pediatra per identificare un’eventuale infezione. Se invece la temperatura è normale ma il bambino vi sembra caldo al tatto, molto probabilmente le guance rosse sono dovute al fatto che è troppo coperto.
Le eruzioni cutanee che richiedono trattamento possono essere alleviate da detergenti delicati, pomate emollienti, pomate a base di antibiotici o corticosteroidi e/o farmaci anti-prurito. Le eruzioni cutanee nei lattanti e nei bambini piccoli non sono solitamente gravi e possono dipendere da varie cause. Sostanze irritanti, farmaci, reazioni allergiche e disturbi che causano infiammazione possono tutti provocare eruzioni cutanee. La maggior parte delle macchie cutanee sono un fenomeno fisiologico che non deve destare preoccupazione e che, nel giro di qualche anno, tende ad attenuarsi fino a scomparire. Questo è vero soprattutto per le formazioni rosacee che si trovano in posizione centrale, cioè sulla linea mediana del corpo.