La riproduzione umana è un processo complesso e affascinante, caratterizzato da una serie di stadi di sviluppo che culminano nella formazione di una nuova vita. Dalla cellula germinale femminile, l'ovocita, all'incontro cruciale con lo spermatozoo maschile, ogni passaggio è finemente regolato per garantire il successo della fecondazione e il corretto sviluppo embrionale. Contrariamente a un'idea comune, la fecondazione non avviene all'interno delle ovaie, bensì nelle tube di Falloppio, un luogo strategicamente posizionato per facilitare l'unione dei gameti. Questo articolo esplora in dettaglio le meraviglie di questo viaggio, dalle dinamiche ormonali che regolano il ciclo femminile fino alla delicata fase di impianto e ai primi, cruciali stadi di sviluppo di un nuovo individuo.
L'Ovocita: La Cellula Preziosa della Vita
L'ovocita è una cellula preziosa per la riproduzione umana. È l'origine di un embrione e quindi di una nuova vita. Conosciuto anche come uovo o ovulo, l'ovocita è una cellula germinale femminile il cui compito biologico è quello di essere fecondata da uno spermatozoo. Dalla unione dei due gameti si forma poi uno zigote, che rappresenta la prima fase dello sviluppo embrionale. Comprendere come avvengono il suo sviluppo e la successiva trasformazione è essenziale, non solo dal punto di vista della curiosità biologica, ma anche per affrontare con consapevolezza alcuni temi legati all'infertilità e specifiche tecniche di riproduzione assistita. Gli ovociti sono essenziali nella riproduzione umana, non solo perché rappresentano e contengono la metà del patrimonio genetico necessario per la formazione di un nuovo individuo, ma anche perché sono loro, una volta fecondati dallo spermatozoo, a trasformarsi in una cellula zigote e successivamente in un embrione.
Una cosa importante da sapere è che ogni donna nasce con un numero specifico, predeterminato, di ovociti. Alla nascita, nelle ovaie sono presenti circa 1-2 milioni di cellule ovocitarie, che all’inizio della pubertà sono già fortemente diminuite, fino a un numero di 300.000-500.000. Ogni mese, durante il ciclo mestruale se ne perderanno altri. Nell’arco della durata della vita fertile della donna, solo circa 400-500 ovociti matureranno e saranno rilasciati con l’ovulazione, pronti per il concepimento; gli altri andranno incontro a un processo di degenerazione ed eliminazione fisiologica da parte dell’organismo. Ciò significa che nel tempo queste cellule andranno a diminuire di numero (oltre che di qualità) e quando saranno pari a zero, la donna non sarà più fertile. Avrà, cioè, raggiunto quella che comunemente viene definita “menopausa”.
La maturazione di un ovocita è un processo lungo, complesso ed articolato che inizia durante lo sviluppo embrionale e prosegue per tutta la vita fertile della donna. Questo processo può essere suddiviso nelle seguenti fasi. L'Oogenesi, che va dallo sviluppo embrionale alla nascita, vede la formazione, nel feto femminile, delle cellule germinali primordiali, che migrano verso le gonadi e si trasformano in oogoni. Questi ultimi si dividono in seguito a un processo biologico definito mitosi e danno origine ai primordi degli ovociti, che si fermeranno a uno stadio iniziale detto di meiosi. La seconda fase, la Follicologenesi e ripresa della meiosi, inizia con la pubertà e il ciclo mestruale. Alcuni ovociti primari riprendono la meiosi e maturano all’interno dei follicoli ovarici, strutture composte da cellule che li nutrono e li proteggono. L’ultima fase è l'Ovulazione, durante la quale l’ovocita maturo viene rilasciato dall’ovaio e nelle tube di Falloppio, dove può essere fecondato. L’ovocita può avviare il suo processo di trasformazione in embrione solo se è fecondato da uno spermatozoo. L’unione dei due gameti avviene solitamente nelle tube di Falloppio. In tale contesto, l’ovocita completa il suo sviluppo con una divisione cellulare, dando origine a uno zigote. Lo zigote, a sua volta, continua il suo sviluppo, formando in pochi giorni un embrione multicellulare, con cellule differenziate, destinate a diventare tessuti ed organi del feto e poi del bambino. La durata di vita dell’ovulo è in media di 12-24 ore.
L'Apparato Riproduttivo Femminile: Una Struttura Complessa e Finemente Regolata
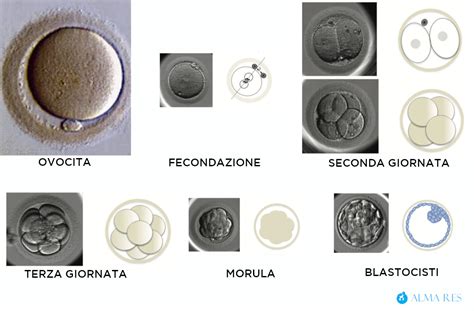
L'apparato riproduttivo femminile è composto da ovaie, tube di Falloppio (o Salpingi), utero, vagina e cervice uterina (collo dell'utero). Questi organi, che costituiscono i caratteri sessuali primari, si formano nelle prime fasi della vita embrionale per la presenza di due cromosomi X (e l’assenza del cromosoma Y) nel codice genetico proprio del concepito femmina.
Le ovaie, organo dove vengono formate nel periodo prenatale le cellule germinali femminili, sono le gonadi femminili. Sono due piccoli organi a forma di mandorla che contengono le cellule uovo (oociti). Le ovaie sono un organo pari e simmetrico, situate a ridosso della parete laterale e posteriore del bacino. La loro superficie è liscia nel periodo pre-pubere, irregolare in età fertile per la presenza di follicoli in sviluppo.
Le tube di Falloppio, invece, sono due sottili canali che collegano l'utero alle ovaie. Colmano l'ovaio di ciascun lato con l'utero, catturano la cellula uovo espulsa dall'ovaio, convogliano e selezionano ulteriormente gli spermatozoi. È nelle tube che avviene la fecondazione, cioè l'incontro dello spermatozoo con la cellula uovo. Nelle tube l’ovulo espulso con l’ovulazione può restare in vita circa 16-21 ore in attesa dell’eventuale fecondazione da parte di uno spermatozoo.
L'utero è un organo impari, cavo, a forma di pera capovolta, posta al centro del cavo pelvico, dotato di mobilità passiva in relazione alla posizione della donna e agli organi vicini. È ad angolo quasi retto con la vagina. L’uovo fecondato viene nutrito e trasportato fino all’utero dove avverrà l’impianto, cioè l’annidamento dell’embrione sulla parete dell’utero. Ogni mese, la mucosa che riveste l’utero (endometrio) ‘cresce’, diviene cioè spessa e spugnosa per consentire l’annidamento della cellula uovo fecondata. La cervice uterina (o collo dell’utero) è un tessuto che si trova in fondo alla vagina che secerne muco di densità variabile (muco cervicale). La vagina è una cavità virtuale, lunga circa 10 cm, molto distendibile; è l’organo deputato all’incontro sessuale e al passaggio del feto alla nascita. L’apertura della vagina nella ragazza vergine è chiusa quasi completamente da una membrana chiamata imene, che viene lacerata durante il primo rapporto sessuale e può provocare una lieve perdita di sangue.
Anche per la donna il centralino sessuale è nel sistema nervoso centrale, in particolare nell’ipotalamo e nell’ipofisi, ghiandole molto importanti per la produzione di ormoni. Ogni stimolo arriva all’ipotalamo che, a sua volta, regola la funzione dell’ipofisi. L’ipofisi è una struttura nervoso-ghiandolare situata profondamente nel cervello e può essere definita il direttore d’orchestra del sistema endocrino. In seguito ad adeguato stimolo vengono secrete le gonadotropine (GnRH): LH, ormone luteinizzante; FSH, ormone follicolostimolante. Le ovaie a loro volta producono estrogeni e progesterone. La produzione ormonale delle ovaie è guidata dagli ormoni ipofisari già nelle prime fasi della vita embrionale dell'individuo femmina e questo permette il corretto e armonico sviluppo di tutto l’organismo in senso femminile, agendo anche su muscoli, ossa, cute e tessuto grasso costituendo i caratteri sessuali secondari (fisionomia femminile).
Il Ciclo Mestruale e l'Ovulazione: Il Ritmo della Fertilità
Il ciclo mestruale completo parte dal primo giorno della mestruazione e dura in media 26-28 giorni. È un meccanismo complesso regolato dagli ormoni. Il flusso può durare dai tre a sei giorni. Può capitare di avere delle piccole perdite (spotting) qualche giorno prima delle mestruazioni.
Come e quando si verifica l'ovulazione? Le ovaie femminili contengono moltissimi ovociti fin dalle prime fasi della vita embrionale; nel tempo molti di loro si atrofizzano, mentre gli altri restano ad una fase intermedia di maturazione, ciascuno contenuto in un follicolo. La prima fase del ciclo, detta fase follicolare o estrogenica, inizia il primo giorno della mestruazione. All’inizio di ogni mestruazione, l’ormone che stimola i follicoli (FSH) sceglie un gruppo di follicoli di un ovaio, fra quelli già attivati nei tre mesi precedenti. All’interno di questo gruppo è selezionato il follicolo dominante e cioè quello che meglio risponde agli stimoli ormonali. FSH (ormone follicolostimolante) e LH (ormone luteinizzante) collaborano in questa fase per far maturare il follicolo dominante. L’ovulo contenuto nel follicolo dominante inizia la sua maturazione e il follicolo produce una quantità sempre crescente di estrogeni. Dal secondo giorno dall’inizio delle mestruazioni, comincia la cosiddetta fase follicolare. È chiamata così perché i follicoli che portano alla maturazione la cellula uovo si attivano nuovamente, sia per far maturare l’ovocita sia per provvedere alla sintesi degli ormoni (estrogeni e progesterone) necessari per ricostituire l’endometrio. Questo processo, dominato nella fase che precede l’ovulazione dagli estrogeni, si conclude intorno al 14° giorno (le donne con il ciclo più corto, hanno l’ovulazione intorno al 12° giorno).
Nel momento in cui l’ovulo è prossimo alla sua maturazione, il picco degli estrogeni favorisce la stimolazione da parte dell’ipofisi di un’intensa e rapida produzione di LH, che permette lo scoppio del follicolo e l’uscita dell’ovulo: è il momento dell’ovulazione. L’ovulazione è il nome del processo che avviene di solito una volta per ogni ciclo mestruale, quando i cambiamenti ormonali attivano l’ovaio in modo che rilasci un ovulo. Il follicolo si apre e la cellula uovo discende nelle tube di Falloppio: questo è il periodo fertile del ciclo femminile che dura circa due giorni (durata in vita la cellula uovo). Gli alti livelli di estrogeno innescano un aumento improvviso di un altro ormone chiamato ormone luteinizzante (LH). L'ovulo può essere fecondato solo fino a 24 ore dopo l'ovulazione. Se non viene fecondato, la parete uterina si stacca (l'ovulo viene perso insieme a essa) e ha inizio il ciclo mestruale.
Dopo l’uscita della cellula uovo il follicolo si trasforma nel corpo luteo, che produce progesterone, che predispone l’utero a ricevere l’impianto della cellula uovo fecondata. Questa fase del ciclo si chiama fase luteale o secretiva e dura 14 giorni più o meno 1. Se non è avvenuta nessuna fecondazione e nessun impianto i livelli di progesterone e di estrogeni calano rapidamente. Il corpo luteo, dopo alcuni giorni di attesa, non ricevendo alcun messaggio di gravidanza in corso, smette di produrre estrogeni e progesterone. L’endometrio, non più sostenuto da essi, si sfalda e le sue tossine attivano la contrattilità dell’utero che ne consente l’eliminazione all’esterno: la donna percepisce l’inizio della mestruazione.
Dalla figura a lato si evidenzia che la maturazione del follicolo può avvenire in tempi brevi (7-15 giorni) ma anche in tempi molto lunghi, ad esempio in un periodo di stress o stanchezza o nei cambi di stagione o per una malattia o un lutto. In questi casi la prima fase del ciclo impiegherà più tempo per arrivare all’ovulazione. Al contrario, il tempo dall’ovulazione alla mestruazione e quindi la lunghezza della fase post-ovulatoria è in genere costante per ogni donna, perché il corpo luteo ha un tempo di lavoro, in assenza di gravidanza, da 12 a 16 giorni al massimo. Nella seconda fase del ciclo, grazie al progesterone, la donna ha un’energia maggiore ed una maggiore resistenza alla fatica, la pelle è più ricca di grassi ed opaca ed i liquidi vengono maggiormente trattenuti, lo stomaco e l’intestino rallentano il loro lavoro per assorbire più nutrienti.
Molte donne pensano di avere un’ovulazione nel quattordicesimo giorno, ma questa è solo una media. In effetti, la maggior parte delle donne ha un’ovulazione in un giorno diverso del ciclo mestruale e questo varia anche da ciclo a ciclo. Alcune donne sostengono di provare una fitta dolorosa al momento dell’ovulazione, ma molte non provano affatto alcuna sensazione e non c’è alcun altro segnale fisico dell’ovulazione. Ognuno è diverso e le donne non possono affidarsi alle medie della popolazione per capire la propria fertilità personale. Capire quando avviene l’ovulazione è uno dei passi più semplici che le donne possono fare per comprendere la propria fertilità e i test di ovulazione sono il modo più facile di cui le donne dispongono per prevedere con precisione quando avranno l’ovulazione. I test convenzionali dell’LH offrono alle coppie uno o due giorni di preavviso dell’ovulazione.
Ciclo Ovarico, Mestruale e Fecondazione – Apparato Riproduttore (parte 2) | Il Corpo Umano
È possibile avere due ovulazioni, ma di solito questo accade nello stesso momento del ciclo mestruale. Questo è il modo in cui si verificano le nascite di gemelli non identici, dall’ovulazione di due ovuli separati. Senza ovulazione non c’è possibilità di gravidanza, per questo diciamo che è un processo necessario per la fecondazione umana.
Lo Spermatozoo: Il Messaggero della Vita
L’apparato riproduttivo maschile è composto dalle ghiandole sessuali (i testicoli), da un sistema escretore (le vie spermatiche che portano lo sperma dai testicoli fino al pene) e dal pene. I testicoli sono contenuti in una sorta di borsa (scroto) il cui fine è mantenere gli spermatozoi ad una temperatura il più possibile omogenea e inferiore a quella del corpo. All'interno dei testicoli si trovano i tubuli semiferi, il cui scopo è produrre gli spermatozoi, le cellule di Sertoli e le cellule di Leydig che producono testosterone, necessario alla produzione di spermatozoi.
Gli spermatozoi vengono formati continuamente, dalla pubertà fino alla vecchiaia. Il processo che porta alla maturazione dello spermatozoo dura 72 giorni e si chiama spermatogenesi. Inizia con la trasformazione delle cellule staminali (spermatogoni) in spermatociti primari, che a loro volta si dividono in due (meiosi) dimezzando il numero di cromosomi, da 46 a 23 (gli altri 23 infatti verranno aggiunti dall'uovo al momento della fecondazione). Gli spermatociti secondari così creati, maturano rapidamente in spermatidi. Successivamente assumeranno una forma allungata e soprattutto una coda capace di imprimere movimento all'intera cellula, diventando finalmente spermatozoi (il processo si chiama spermiogenesi).
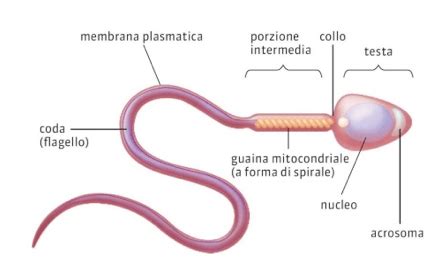
Lo spermatozoo maturo è composto da due parti fondamentali: la testa e la coda. La testa è costituita dal nucleo della cellula contenente il patrimonio genetico e da una specie di cappuccio (acrosoma) il cui compito fondamentale è riconoscere chimicamente l’uovo al fine di far penetrare la testa; la coda ha invece una parte centrale chiamata segmento intermedio indispensabile per il nutrimento e la respirazione dello spermatozoo e una parte finale con lunghi filamenti grazie ai quali si muove.
Importanti sono, infine, la prostata che fornisce al liquido seminale enzimi che ne rendono possibile la liquefazione durante l’eiaculazione (il liquido seminale infatti coagula subito dopo l’eiaculazione e questo non permetterebbe agli spermatozoi di muoversi), la ghiandola di Cowper e le vescichette seminali che si trovano dietro la vescica. Lattescente chiamato sperma, contiene all’incirca 300 milioni di spermatozoi. Tuttavia, il 99% del suo volume (1-5 ml) è costituito dai liquidi prodotti dalle ghiandole accessorie, come la prostata e le ghiandole seminali. Tali secrezioni hanno la funzione principale di favorire la motilità degli spermatozoi, assicurarne il nutrimento e la sopravvivenza all’interno dell’ambiente acido della vagina.
Il Viaggio e l'Incontro: La Fecondazione Nelle Tube di Falloppio
Il concepimento è il risultato di un viaggio straordinario. Gli spermatozoi, dopo un rapporto sessuale non protetto, vengono deposti sul fondo della vagina. La vagina è un ambiente troppo acido per gli spermatozoi, che per questo si avviano velocemente a penetrare il muco cervicale. Al momento dell’ovulazione, il muco cervicale (la cervice è la parte inferiore dell’utero) diventa più fluido e più elastico, consentendo agli spermatozoi di penetrare rapidamente nell’utero. Dopo un minuto dall’eiaculazione, però, lo sperma si coagula e gli spermatozoi restano bloccati (alcuni però riescono prima del coagulo a risalire verso le tube).
Dopo un’ora, lo sperma si ‘scioglie’ e gli spermatozoi possono nuovamente muoversi, al ritmo di circa 2-3 millimetri al minuto, il che significa che impiegano circa un’ora a raggiungere le tube. Tra i primi ostacoli presenti lungo questo cammino, ricordiamo il muco cervicale, una secrezione uterina, che intrappola tra le sue maglie gli spermatozoi meno vitali, non completamente maturi o con caratteristiche morfologiche sfavorevoli. Questo muco diventa meno ostile nei giorni a cavallo dell’ovulazione, cioè nel periodo più favorevole alla fecondazione. Entro 5 minuti, gli spermatozoi possono migrare dalla vagina all’utero attraversando la cervice e raggiungere le tube di Falloppio, che sono la sede in cui normalmente avviene la fecondazione. È stato calcolato che, con le debite proporzioni, la velocità di uno spermatozoo sarebbe pari a quella di una persona che corre a 55 km/h.
Mentre un ovulo sopravvive per non più di 24 ore, gli spermatozoi possono sopravvivere nel corpo femminile fino a cinque giorni. Pertanto, un rapporto sessuale avvenuto anche 3 o 4 giorni prima dell'ovulazione può portare alla fecondazione. L’intervallo di fertilità complessiva, che considera la durata dello sperma e dell’ovulo, è di circa sei giorni. I giorni di ogni ciclo in cui si è più fertile, e quindi è più probabile rimanere incinta se si hanno rapporti sessuali non protetti, sono il giorno di ovulazione e il giorno precedente; questi sono i due giorni in cui la fertilità è massima. Ci sono anche altri giorni prima di quelli in cui la fertilità è elevata e anche allora si ha l'opportunità di rimanere incinta.
La capacità fecondante dello spermatozoo non è scontata, ma è dovuta ad un processo di maturazione che in parte è avvenuta nell'epididimo ma che si completa proprio nel passaggio attraverso il corpo femminile (le modificazioni riguardano soprattutto la testa, il cosiddetto acrosoma che deve essere in grado di reagire chimicamente una volta in contatto con la superficie dell'ovocita). Questo è il processo di capacitazione dello sperma. In realtà, in questa fase avvengono dei cambiamenti fisiologici, che si verificano naturalmente, affinché uno spermatozoo acquisisca la capacità di fecondare l’ovulo.
Normalmente la fecondazione, avviene nella parte distale delle tube di Falloppio, vale a dire nel terzo più vicino all'ovaio. Dopo il rapporto sessuale, lo spermatozoo attraversa la barriera mucosa della cervice, la cavità uterina e infine le tube di Falloppio. Una volta qui, deve penetrare nella corona radiata dell’ovulo, cioè l’insieme di cellule che lo circonda. Nonostante la fecondazione metta in gioco milioni di spermatozoi, solamente uno di questi riesce a fecondare l’ovulo. Quest’ultimo, infatti è protetto - seppur labilmente - da uno strato di cellule chiamato corona radiata. Dopo aver superato questo primo ostacolo, lo spermatozoo si trova davanti ad un’altra, ben più ardua, barriera di natura glicoproteica, rappresentata dalla zona pellucida.
Anche l’ovocita deve ‘prepararsi’ per divenire effettivamente adatto a generare un embrione: prima si divide in due ed espelle la cellula ‘figlia’ (che si chiama primo globulo polare), poi, successivamente alla penetrazione dello spermatozoo, si divide di nuovo e perde metà del suo patrimonio genetico (espulsione del secondo ‘globulo polare’ un corpuscolo che contiene metà del genoma: 23 cromosomi, che ora sono in più visto che lo spermatozoo porta i suoi 23).
Il processo, chiamato reazione acrosomale, consente agli spermatozoi di scavarsi un piccolo canale per la fecondazione dell’ovulo. La penetrazione di uno spermatozoo nell’ovulo produce la fecondazione. Come più volte ricordato, tale privilegio spetterà solamente al primo spermatozoo che completa l’assalto all’ovocita. Alla fine di questo processo, la zona pellucida non permette più il passaggio di altri spermatozoi, il nucleo si trasforma per fondersi con il nucleo dello spermatozoo. Poco dopo, i due nuclei si avvicinano al centro dell’ovocita, si fondono e mescolano il loro patrimonio genetico: si è formato lo zigote. L’unione dei nuclei origina una nuova cellula, chiamata zigote, di 46 cromosomi, 23 dei quali ereditati dallo spermatozoo paterno e 23 dei quali dalla cellula uovo materna. La fecondazione consiste nell’unione dell’ovulo femminile con uno dei tanti spermatozoi maschili, per formare una cellula - lo zigote - da cui si svilupperà una nuova vita.
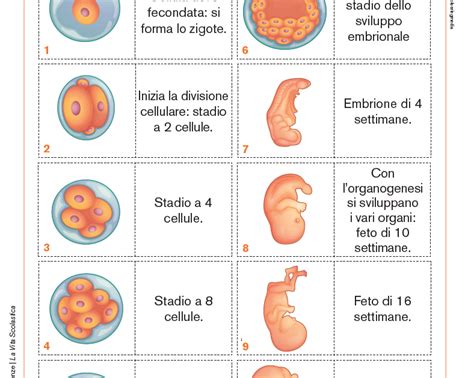
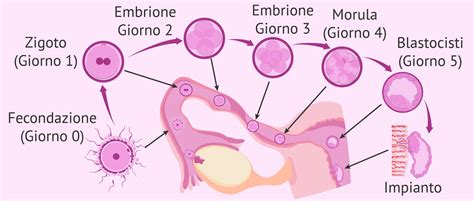
Dallo Zigote alla Blastocisti: I Primi Passi dello Sviluppo
Le cellule che rivestono le tube di Falloppio presentano strutture filiformi, chiamate ciglia, che aiutano a spingere l’ovulo fecondato (zigote) attraverso la tuba nella cavità uterina. Le cellule dello zigote si dividono (si separano in 2 cellule) ripetutamente durante lo spostamento lungo la tuba di Falloppio verso l’utero. Lo zigote andrà quindi incontro ad una lunga serie di divisioni mitotiche, iniziate già nel suo percorso di avvicinamento verso l’utero. Lo zigote entra nell’utero nell’arco di 3-5 giorni.
Dapprima, lo zigote diviene un insieme cellulare solido, di forma sferica, quindi assume un aspetto cavo, trasformandosi in blastocisti. Nella cavità uterina, le cellule continuano a dividere, assumendo l’aspetto di una struttura sferica cava, definita blastocisti.
L'Impianto: Il Radicamento della Nuova Vita
Circa 6 giorni dopo la fecondazione la blastocisti si attacca alla parete della cavità uterina, solitamente nella parte superiore. Tale processo, definito impianto, viene completato entro 9-10 giorni. La blastocisti si impianta sulla parete dell’utero circa 6 giorni dopo la fecondazione. All’interno dell’utero, la blastocisti si impianta sulla parete uterina, dove si sviluppa in un embrione, collegato a una placenta e circondato da membrane che contengono liquido. Lo zigote si annida nell'utero dopo circa una settimana.
La parete della blastocisti ha uno spessore di una cellula, tranne in una zona, in cui lo spessore è di tre o quattro cellule. Le cellule interne presenti nella zona ispessita si sviluppano dando origine all’embrione e le cellule esterne penetrano nella parete dell’utero e si sviluppano nella placenta. Quest’ultima produce diversi ormoni che contribuiscono a mantenere lo stato di gravidanza. Per esempio, la placenta produce la gonadotropina corionica umana, un ormone che impedisce alle ovaie di rilasciare ovuli e le stimola a produrre continuamente estrogeno e progesterone. Inoltre, trasporta l’ossigeno e le sostanze nutritive dalla madre al feto e i materiali di rifiuto dal feto alla madre.
Alcune cellule della placenta si sviluppano in uno strato esterno di membrane (corion) che circonda la blastocisti in via di maturazione. Altre cellule si sviluppano in uno strato di membrane interne (amnio), che formano il sacco amniotico. Una volta formatosi il sacco amniotico (entro 10-12 giorni circa), la blastocisti è considerata embrione. Il sacco si riempie di liquido limpido (liquido amniotico) e si estende in modo da inglobare l’embrione in fase di sviluppo, che fluttua al suo interno.
L'Embrione: La Formazione degli Organi
Lo stadio successivo di sviluppo è l’embrione, che cresce su un lato dell’utero nella sottomucosa. Questo stadio è caratterizzato dalla formazione della maggior parte degli organi interni e delle strutture esterne del corpo. Il cuore e i principali vasi sanguigni si sviluppano in tempi brevi, circa 16 giorni dopo la fecondazione. Il cuore inizia a pompare liquido e poi sangue attraverso i vasi sanguigni dopo circa 5 settimane (3 settimane dopo la fecondazione). La maggior parte degli altri organi inizia a formarsi dopo circa 5 settimane di gestazione. Quasi tutti gli organi sono pienamente formati dopo circa 12 settimane di gestazione. Fanno eccezione il cervello e il midollo spinale, che continuano a formarsi e svilupparsi durante tutta la gravidanza. La maggior parte delle malformazioni congenite (difetti congeniti) si verifica durante la formazione degli organi. Durante questo periodo l’embrione è più vulnerabile agli effetti di farmaci, sostanze stupefacenti illegali, infezioni virali e radiazioni. Pertanto, le donne in gravidanza non devono ricevere vaccini contenenti virus vivi. Le donne in gravidanza devono assumere solo farmaci essenziali per la propria salute e sicuri in gravidanza.
Mentre si sviluppa, la placenta forma minuscole proiezioni digitiformi (villi) che si estendono penetrando all’interno della parete dell’utero. Le proiezioni si ramificano più volte in una complessa configurazione ad albero. Questa configurazione aumenta notevolmente la superficie di contatto disponibile per il passaggio di liquidi, ossigeno e sostanze nutritive dai vasi sanguigni della madre al feto, nonché per il passaggio di anidride carbonica e materiale di scarto dall’embrione alla madre. Dopo 8 settimane di gestazione (6 settimane dopo la fecondazione), nell’embrione ha avuto inizio lo sviluppo della maggior parte dei principali apparati. Anche la placenta ha sviluppato e formato le minuscole proiezioni digitiformi (villi) che si estendono nella parete dell’utero.
I villi fanno parte del sistema circolatorio dell’embrione. I vasi sanguigni trasportano il sangue dall’embrione attraverso il cordone ombelicale e i villi placentari. Il sangue ritorna quindi all’embrione. I vasi sanguigni della madre passano accanto ai villi placentari e il sangue materno riempie lo spazio intorno ai villi. I vasi sanguigni della madre e dell’embrione sono separati da una sottile membrana. Il sangue non fluisce direttamente dalla madre all’embrione. I liquidi, l’ossigeno e i nutrienti passano dalla madre all’embrione attraverso la membrana, mentre l’anidride carbonica e i prodotti di scarto passano dall’embrione alla madre. Le cellule della placenta si sviluppano anche nel sacco amniotico. Intorno all’embrione si formano due strati di membrane: l’amnio (membrana interna) e il corion (membrana esterna), che creano un sacco (il sacco amniotico) intorno all’embrione. Tale sacco è pieno di liquido (liquido amniotico); l’embrione galleggia nel liquido. Il liquido amniotico offre uno spazio nel quale l’embrione può crescere liberamente e aiuta a proteggere l’embrione da eventuali lesioni. Il sacco amniotico è robusto ed elastico. La placenta è pienamente sviluppata verso 18-20 settimane, ma continua a crescere per tutta la gravidanza. Al momento del parto, pesa circa 1 libbra.
Il Feto: Crescita e Maturazione
Al termine della decima settimana di gestazione (8 settimane dopo la fecondazione), inizia la fase fetale. Durante questa fase gli organi e gli apparati già formati crescono e si sviluppano, come segue: entro 12 settimane di gestazione, il feto riempie l’intera cavità uterina. Con il progredire della gravidanza, l’utero si ingrossa man mano che il feto cresce. Entro circa 14 settimane, è possibile identificare il sesso con l’ecografia. Entro circa 16-20 settimane, solitamente, la donna può avvertire i movimenti del feto. Le donne con gravidanze precedenti avvertono solitamente i movimenti circa due settimane prima di quelle alla prima gravidanza. Nel cervello si depositano nuove cellule per tutta la gravidanza e per il primo anno di vita dopo la nascita. Durante la gravidanza si attraversano vari stadi di sviluppo. L’ovulo fecondato si sviluppa in blastocisti, quindi in embrione, poi in feto. Quel che ci preme sottolineare in questa sede è che la fecondazione sessuata, così come avviene nell’uomo e in molti altri organismi superiori, consente al nuovo individuo di ereditare una combinazione di cromosomi paterni e materni tra le milioni possibili. Tutto ciò, oltre a spiegare il perché ognuno di noi sia unico, consente il rafforzamento della specie, poiché si pone alla base della selezione naturale, vale a dire di quel processo che favorisce gli organismi dotati dei caratteri più adatti in un determinato ambiente.
Gravidanze Multiple: La Meraviglia della Diversità
Una gravidanza gemellare può essere di due tipi diversi: identica o fraterna. I gemelli monozigoti (identici) derivano da un unico ovulo fecondato che si separa in due embrioni dopo che ha cominciato a dividersi. Poiché è stato fecondato un solo ovulo da un unico spermatozoo, il materiale genetico dei due embrioni è identico. Se viene rilasciato e fecondato più di 1 ovulo, i gemelli che ne risultano sono fraterni piuttosto che identici, perché il materiale genetico di ogni ovulo e di ogni spermatozoo è leggermente diverso. In una gravidanza tripla possono essere fecondati 3 ovuli o, talvolta, 2 embrioni sono gemelli identici (derivano da 1 ovulo fecondato che si divide in 2) e il terzo embrione è non identico. Le gravidanze con più di 3 embrioni possono presentare combinazioni diverse di embrioni identici e non identici.
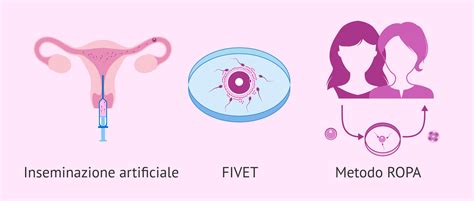
La Riproduzione Assistita: Quando la Scienza Aiuta la Vita
Quando si hanno difficoltà a concepire un bambino in modo naturale e si opta per un percorso di fecondazione assistita, oppure si desidera crioconservare gli ovociti, è sempre importante rivolgersi ad un centro per la fertilità altamente specializzato e riconosciuto dal Ministero della Salute. Con questa terminologia si fa riferimento ad una serie di tecniche mediche, più o meno complesse, impiegate per aiutare le coppie a concepire, laddove non riescano in modo naturale.
La maggior parte di queste procedure si basa sulla stimolazione ovarica per produrre un numero maggiore di ovociti in ogni singolo ciclo. In alcuni casi, gli ovociti vengono prelevati e fecondati in laboratorio per essere poi trasferiti in utero dopo lo sviluppo dell’embrione.
Tra le tecniche più comuni troviamo:
- Fecondazione in vitro (FIVET): Gli ovociti vengono prelevati e inseriti in una provetta insieme ai gameti maschili. Si attende alla fecondazione senza intervenire: è un processo naturale che avviene fuori dall’organismo della donna. Questo processo è anche chiamato fertilizzazione in provetta degli ovociti prelevati dall’ovaio, a cui segue il trasferimento degli embrioni nella cavità uterina.
- Iniezione intracitoplasmatica di spermatozoo (ICSI): Un singolo spermatozoo viene iniettato direttamente nell’ovocita per favorire la fecondazione.
- Crioconservazione degli ovociti: È una pratica che permette alle donne di conservare i propri gameti, nell’eventualità del desiderio di una gravidanza futura, cosa che si può fare dopo stimolazione ovarica e prelievo. Tale procedura è particolarmente utile e preziosa per chi si sottopone a trattamenti medici che possono compromettere la fertilità, come la chemioterapia, oppure per motivi personali o professionali legati alla scelta di posticipare la maternità. Una volta scongelati, gli ovociti possono essere fecondati in laboratorio tramite FIV o ICSI.
- Inseminazione intrauterina (IUI, ex Gift - Gamete IntraFalloppian Transfer): In questo caso, il seme, preparato in laboratorio, viene introdotto in modo artificiale nella cavità uterina durante la fase ovulatoria (spontanea o stimolata).
Si tratta della cosiddetta fecondazione naturale o in vivo, ma è anche possibile effettuare la fecondazione in vitro in un laboratorio di riproduzione assistita.
Consigli per la Fertilità: Stile di Vita e Consapevolezza
La lunghezza del ciclo mestruale varia da donna a donna e da ciclo a ciclo, ma di solito è compresa fra 23 e 35 giorni. L’ovulazione avviene solitamente 12-16 giorni prima del ciclo mestruale successivo. Nel valutare i giorni potenzialmente fecondi va tenuto conto di tutti questi fattori.
Vivi una vita sessuale intensa con il tuo partner. Conduci uno stile di vita sano. Segui una dieta equilibrata. Svolgi attività fisica regolare. Ci sono diverse tecniche per capire quando si è più fertile: il controllo della temperatura basale, la presenza di un aumento di secrezioni vaginali e la conoscenza del proprio ciclo mestruale. Probabilmente vi sarà chiaro: senza ovulazione non c’è possibilità di gravidanza, per questo diciamo che è un processo necessario per la fecondazione umana. La fecondazione avviene quando lo spermatozoo entra in contatto con l’ovulo e quest’ultimo nei 3-4 giorni successivi entra nell’utero e vi si annida.
Le donne talvolta non hanno un'ovulazione tutti i mesi per diversi motivi. Se di solito i tuoi cicli durano più di 35 giorni, potresti non avere ovulazioni costanti, o non averne affatto. La maggior parte delle donne che non hanno ovulazioni e non sono incinte potrebbe essere affetta da sindrome dell'ovaio policistico (PCOS). La PCOS è una condizione congenita che può impedire un’ovulazione (rilascio dell'ovulo) regolare e costante. Queste donne potrebbero anche soffrire di acne in età adulta o una maggiore crescita di peli sul labbro o sotto il mento. L'ecografia potrebbe mostrare che le ovaie hanno molte piccole cisti all'interno, che rimangono di dimensioni ridotte. Altre condizioni che possono causare l'assenza di ovulazioni sono una riduzione della funzione tiroidea (ipotiroidismo), un'elevata produzione di prolattina (iperprolattinemia) e il periodo che precede la menopausa (pre-menopausa). Nel caso tu o il tuo compagno abbiate problemi di infertilità, potete ricorrere alla fecondazione assistita. Si tratta di suggerimenti forniti a solo scopo informativo.
tags: #la #fecondazione #avviene #nelle #ovaie