La Sfida dell'Infertilità e le Soluzioni della Procreazione Medicalmente Assistita
In Italia, 1 coppia su 5 ha problemi a procreare. Questo dato riflette una tendenza più ampia che si osserva in tutto l'Occidente, dove sempre più coppie incontrano difficoltà legate all'infertilità, come riportato dal Ministero della Salute. Il motivo principale di questa crescente incidenza riguarda spesso l'età avanzata in cui si decide di cercare un figlio, un periodo in cui ovociti e spermatozoi possono aver già iniziato il loro "declino" in termini di qualità e quantità. È un fatto biologico fondamentale che la donna alla nascita presenti un numero prestabilito di ovociti, che utilizzerà, in parte, in tutta la sua vita. Questa riserva ovarica è finita e si riduce progressivamente con l'avanzare dell'età.
La probabilità di rimanere incinta al primo tentativo per una giovane coppia presumibilmente fertile, dopo un mese di rapporti sessuali mirati e non protetti, non supera infatti il 20%. Questo evidenzia la bassa efficienza del sistema riproduttivo della specie umana. Le procedure di fecondazione assistita hanno l’obiettivo primario di superare le difficoltà di concepimento e, più in generale, di creare le condizioni ottimali per iniziare e portare a termine una gravidanza con la nascita di un bambino sano. Tra queste, l'inseminazione artificiale (IA) si presenta come uno dei più semplici trattamenti di riproduzione assistita, pur riconoscendo che le sue percentuali di successo non sono molto elevate, soprattutto al primo tentativo. Ciononostante, tutte le donne e le coppie che si qualificano per l'inseminazione artificiale mantengono una possibilità concreta di rimanere incinte. È importante notare che, per molte, i tassi di successo dell'IA aumentano dopo il primo tentativo, il che significa che una donna può rimanere incinta nel secondo, terzo o quarto ciclo. Questa tecnica rappresenta spesso il primo approccio quando una coppia si rivolge a una clinica della fertilità, essendo il trattamento più semplice ed economico, laddove sussistano le condizioni e una reale possibilità di successo.
L'Inseminazione Artificiale (IA): Un Primo Passo Semplice e Accessibile
L'inseminazione artificiale è una tecnica di riproduzione assistita di primo livello che si configura come un piccolo ma significativo aiuto al processo naturale del concepimento. La sua procedura è relativamente semplice: consiste nel depositare lo sperma dell'uomo direttamente nell'utero della donna. È fondamentale comprendere che, anche dopo questo intervento, sono gli spermatozoi che devono viaggiare attraverso le tube di Falloppio per raggiungere l'ovulo e fecondarlo, un processo che avviene in-vivo, cioè all'interno del corpo della donna. Per questo motivo, l'inseminazione artificiale è consigliata solo in casi lievi di sterilità, quando la donna è giovane e la sua riserva ovarica non è ancora compromessa. Il suo carattere meno invasivo, sia a livello tecnologico che farmacologico (richiedendo solo una blanda stimolazione ovarica), la rende un'opzione preferibile in determinate circostanze.
I dati concreti ne attestano l'efficacia in contesti specifici. Grazie all'inseminazione artificiale, nel 2017 sono nati in Spagna 4.247 bambini, secondo gli ultimi dati pubblicati dalla Società Spagnola di Fertilità (SEF). Questa statistica sottolinea il contributo significativo che l'IA offre a molte coppie nel loro percorso verso la genitorialità.

Requisiti Fondamentali per l'Inseminazione Artificiale
Per poter effettuare l'inseminazione artificiale, è imprescindibile che sia la donna che l'uomo si sottopongano ad alcuni test di fertilità approfonditi. Questi esami sono volti ad assicurare che soddisfino requisiti specifici, senza i quali la probabilità di successo dell'IA sarebbe troppo bassa per giustificare il trattamento. Tali requisiti sono:
- Buona qualità dello sperma: È essenziale che il maschio abbia una buona quantità di sperma mobile. Gli spermatozoi devono essere sufficientemente vitali e numerosi per poter intraprendere il viaggio verso l'ovulo e fecondarlo. Un'analisi del liquido seminale (spermiogramma) è fondamentale per valutare questo aspetto.
- Capacità di ovulazione della donna: La donna deve essere in grado di ovulare. Questo può avvenire spontaneamente, seguendo il suo ciclo naturale, oppure essere indotto da farmaci ormonali, utilizzati per stimolare lo sviluppo ovarico e il rilascio dell'ovulo.
- Permeabilità delle tube di Falloppio: Le tube di Falloppio devono essere permeabili. Questo significa che devono essere libere da ostruzioni, permettendo così il passaggio degli spermatozoi verso l'ovulo e dell'ovulo fecondato (embrione) verso l'utero. Se almeno una delle tube è funzionale, ottenere una gravidanza è più complicato, ma non impossibile, poiché la fecondazione può avvenire nell'altra tuba. Tuttavia, se entrambe le tube sono bloccate, l'inseminazione artificiale non è un'opzione praticabile, poiché impedirebbe l'incontro tra ovulo e spermatozoi.
Se questi tre requisiti fondamentali sono soddisfatti, l'inseminazione artificiale può rappresentare una soluzione efficace al problema riproduttivo, offrendo una concreta speranza alle coppie.
Fattori Determinanti per il Successo dell'IA
Nonostante il rispetto dei requisiti di base, non tutte le persone che si sottopongono all'IA riusciranno a rimanere incinte con questo trattamento per la fertilità. Il successo dell'inseminazione artificiale dipende, infatti, da molti altri fattori complessi legati sia al partner che al protocollo di trattamento adottato.
L'Età della Donna: Un Fattore Critico
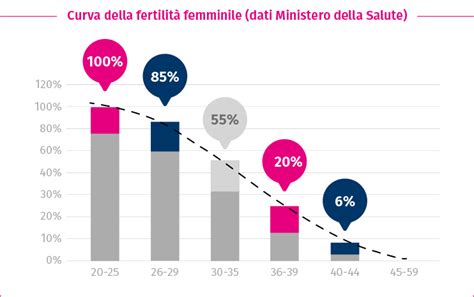
L'età della donna è uno dei fattori più rilevanti nell’influenzare il tasso di gravidanza nei trattamenti di Procreazione Medicalmente Assistita (PMA), inclusa l'inseminazione artificiale. La capacità riproduttiva di una donna diminuisce fisiologicamente nel tempo fino alla sua fine definitiva, in quella che conosciamo come menopausa. Con l'avvicinarsi di questo periodo, la quantità e la qualità degli ovuli si riducono progressivamente. Per questo motivo, dall'età di 35-37 anni, le possibilità di gravidanza con l'inseminazione artificiale sono basse. Dopo i 35 anni, la fertilità femminile subisce infatti un calo significativo e fisiologico, legato alla progressiva riduzione sia del numero sia della qualità degli ovociti disponibili. Questo declino incide direttamente sulle percentuali di successo della fecondazione assistita, rendendo più complesso ottenere una gravidanza, anche con tecniche avanzate. In particolare, a partire dai 35 anni di età, la riserva ovarica diminuisce e, di conseguenza, la probabilità che un ovulo venga fecondato da uno spermatozoo si riduce significativamente, soprattutto dopo i 40 anni. La letteratura medica sconsiglia di effettuare un'inseminazione artificiale da 35-37 anni, poiché la probabilità di gravidanza è talmente bassa (meno del 10%) che il processo potrebbe non valere lo sforzo e l'investimento emotivo e finanziario per la paziente. In questi casi, la fecondazione in vitro (FIVET) è direttamente consigliata.
La Causa dell'Infertilità
Affinché l'IA abbia successo, gli spermatozoi devono essere in grado di viaggiare attraverso il tratto riproduttivo femminile, nuotare fino all'ovulo e penetrarlo per la fecondazione dell'embrione. Pertanto, se esistono gravi problemi di fertilità nella donna o nell'uomo, come l'endometriosi grave o l'oligoastenozospermia, sarà difficile che la fecondazione naturale possa avere luogo, anche con l'ausilio dell'inseminazione artificiale. L'endometriosi, ad esempio, a seconda del grado di localizzazione e di estensione, può ostruire le tube di Falloppio o compromettere la ricettività endometriale, rendendo l'IA meno efficace o impraticabile.
Qualità dei Gameti Maschili
L'origine del gamete maschile ha un impatto notevole sulle percentuali di successo. Poiché lo sperma del donatore è selezionato per la sua altissima qualità, le donne che si sottopongono all'inseminazione artificiale da donatore (IAD) avranno, in generale, maggiori possibilità di ottenere una gravidanza rispetto all'inseminazione artificiale coniugale (IAC), dove la qualità dello sperma del partner può essere un fattore limitante.
L'infertilità maschile è un problema assai più comune di quanto si pensi ed è spesso sottovalutato, poiché di frequente erroneamente confuso con la “potenza sessuale” ovvero la capacità di avere rapporti. Solo dopo l’analisi del liquido seminale (spermiogramma) l’uomo scopre eventualmente di avere una compromissione della qualità degli spermatozoi: si può trattare di una riduzione del numero (Oligozoospermia), di una riduzione della motilità (Astenozoospermia), o di una morfologia alterata (Teratozoospermia). Talvolta ci si trova di fronte a una situazione di drastica riduzione del numero degli spermatozoi prodotti (Criptozoospermia) o addirittura di totale assenza di produzione spermatica (Azoospermia). Fattori come lo stile di vita (alcool, fumo, stress), l’inquinamento ambientale e l’esposizione a fattori di rischio lavorativi hanno sicuramente un peso determinante sulla qualità degli spermatozoi.
PMA: COME SOMMINISTRARSI I FARMACI SOTTOCUTE/ Stimolazione ovarica /Ovaleap/Fyremadel/Luveris
Protocollo di Stimolazione Ovarica
Un altro elemento cruciale è il protocollo di stimolazione ovarica. È di importanza fondamentale analizzare la situazione clinica di ogni donna e personalizzare il trattamento ormonale che riceverà per stimolare lo sviluppo ovarico e l'ovulazione. Una stimolazione troppo forte può causare la maturazione di un numero eccessivo di follicoli, il che potrebbe essere controproducente. In questi casi, la qualità degli ovuli potrebbe essere compromessa, oltre ad aumentare la probabilità di una gravidanza multipla, con i rischi associati. L'obiettivo è ottenere un numero ottimale di ovuli di buona qualità, senza eccessi. Le donne con ovaie policistiche, ad esempio, possono beneficiare di una stimolazione ovarica dolce per regolare i loro cicli e aumentare le probabilità di gravidanza.
Ricettività Endometriale
L'endometrio è lo strato interno dell'utero dove avviene l'impianto e la nidificazione dell'embrione. Perché questo processo avvenga con successo, l'endometrio deve essere ricettivo, ovvero in condizioni ottimali per accogliere l'embrione. È essenziale che l'endometrio presenti un aspetto trilaterale (tre strati paralleli visibili all'ecografia) e uno spessore ideale di circa 8-10 mm. Se l'endometrio non possiede le giuste qualità per l'impianto, l'impianto non si verificherà e l'inseminazione artificiale fallirà. La recettività endometriale e uterina è strettamente correlata alla fisiopatologia della donna e, anche in presenza di un embrione di buona qualità, un endometrio non adeguato può precludere il successo.
Misurare il Successo: Diverse Metriche dell'Inseminazione Artificiale
È importante sapere che esistono diversi modi per esprimere il successo di un trattamento di riproduzione assistita. Comprendere queste metriche aiuta a interpretare correttamente i dati e le aspettative:
- Tasso di gravidanza: Rappresenta la percentuale di donne che ottengono un test di gravidanza positivo dopo l'IA. Questo è il primo segnale di una gravidanza, riflesso del risultato del trattamento, e indica l’avvenuto impianto dell’embrione nell’utero, solitamente 14 giorni dopo il transfer.
- Tasso cumulativo di gravidanza: Indica la percentuale di gravidanze ottenute dopo due, tre o più tentativi. Normalmente, il tasso cumulativo di gravidanza per l'IA tende ad aumentare fino a quattro tentativi. Nell’approcciarsi ai trattamenti di PMA, è di fondamentale importanza comprendere che le possibilità di ottenere una gravidanza aumentano ad ogni tentativo: è il concetto di probabilità cumulativa di gravidanza. Tutti gli studi effettuati in tal senso mostrano che la probabilità di successo aumenta effettuando più tentativi, ovvero più trasferimenti embrionari.
- Tasso di parto: Questa metrica esprime la percentuale di donne che ottengono una gravidanza a termine e la nascita di uno o più bambini. In questo caso, non si riferisce al fatto che il bambino nasca vivo o morto, o con una qualsiasi malformazione, patologia o malattia.
- Tasso di natalità in diretta (Live birth rate): È la percentuale di donne che ottengono un bambino vivo e sano dopo l'IA. Per tutto questo, il tasso di neonati vivi è considerato il più importante e significativo indicatore di successo di un trattamento di riproduzione assistita, poiché l'obiettivo ultimo è la nascita di un bambino sano.
Tuttavia, i dati forniti dalla Società Spagnola di Fertilità (SEF) nel suo Registro Nazionale di Attività 2017 si concentrano principalmente sui tassi di gravidanza e sui tassi di natalità per ogni tipo di IA, e queste sono le percentuali che verranno illustrate di seguito.
Percentuali di Successo Specifiche per l'Inseminazione Artificiale
Le percentuali di successo dell'inseminazione artificiale variano significativamente in base a diversi fattori, tra cui l'età della donna e l'origine del gamete maschile.
Inseminazione Artificiale Coniugale (IAC)
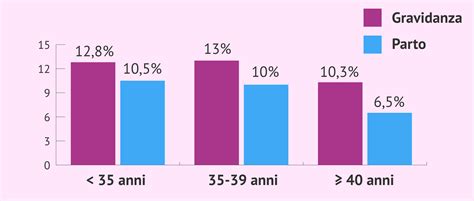
Secondo l'ultimo rapporto pubblicato dalla SEF, che include i risultati ottenuti dai centri spagnoli nel 2017, l'inseminazione artificiale con lo sperma del partner (IAC) presenta i seguenti tassi di successo, categorizzati in base all'età della donna:
- Donne con età inferiore ai 35 anni: Mostrano un tasso di gravidanza del 12,8% e un tasso di parto del 10,5% per ciclo.
- Donne tra i 35 e i 39 anni: Registrano un tasso di gravidanza del 13,0% e un tasso di parto del 10,0% per ciclo.
- Donne con età uguale o superiore ai 40 anni: Hanno un tasso di gravidanza del 10,3% e un tasso di parto del 6,5% per ciclo.
È molto probabile che la donna non ottenga una gravidanza al primo tentativo di inseminazione artificiale. Tuttavia, il tasso cumulativo di IAC dopo quattro tentativi può raggiungere il 60%. Questo suggerisce che la coppia potrebbe avere successo e ottenere una gravidanza al secondo, terzo o quarto tentativo.
Inseminazione Artificiale da Donatore (IAD)
Nel caso in cui si renda necessario ricorrere allo sperma di un donatore anonimo per effettuare l'inseminazione artificiale, le probabilità che una donna rimanga incinta e dia alla luce un bambino sono generalmente più elevate, dato che il gamete maschile è selezionato per la sua ottima qualità. I tassi di successo per l'IAD sono i seguenti:
- Donne con età inferiore ai 35 anni: Presentano un tasso di gravidanza del 21,8% e un tasso di parto del 17,6% per ciclo.
- Donne tra i 35 e i 39 anni: Registrano un tasso di gravidanza del 18,0% e un tasso di parto del 13,1% per ciclo.
- Donne con età uguale o superiore ai 40 anni: Hanno un tasso di gravidanza dell'11,2% e un tasso di parto del 7,3% per ciclo.
Analogamente al caso dell'IAC, anche l'IAD vanta un elevato tasso di gravidanza cumulativo, che può arrivare fino all'80% dopo quattro tentativi, evidenziando l'importanza della persistenza nel trattamento.
Il Numero Ottimale di Tentativi di Inseminazione Artificiale
Come abbiamo sottolineato, gli specialisti raccomandano generalmente un numero massimo di quattro tentativi di inseminazione artificiale prima di considerare di passare ad altri trattamenti di riproduzione assistita più complessi, come la fecondazione in vitro (FIVET). Numerosi studi hanno dimostrato che il tasso di gravidanza non migliora significativamente dopo il quarto trattamento di inseminazione artificiale, e di conseguenza non ha senso continuare a utilizzare questo metodo se non si ottengono risultati. In tal caso, sarà necessario valutare il passaggio ai processi di fecondazione in vitro.
Tuttavia, esiste un'eccezione a questa regola per le donne single e le coppie di donne gay, alle quali possono essere concessi fino a sei tentativi di IAD. Il motivo di questa distinzione è che queste donne, in linea di principio, non presentano problemi di infertilità primaria, ma piuttosto l'assenza di un partner maschile. Come spiega il dottor Gorka Barrenetxea: "La donna il cui partner non ha sperma, la donna da sola o la donna lesbica, questa donna quando si reca in un centro di riproduzione assistita in linea di principio ha molte più possibilità di appartenere all'80% delle donne senza problemi di fertilità che al 20% con problemi. Stiamo parlando di una donna fertile, più o meno anziana, e logicamente le percentuali di successo con l'inseminazione sono relativamente elevate." Questo sottolinea come, in assenza di un fattore di infertilità intrinseco alla donna, l'IA possa essere un'opzione molto efficace per un numero maggiore di cicli.
Conferma della Gravidanza dopo l'IA
Dopo circa 15 giorni dalla procedura di inseminazione artificiale, un periodo noto come "beta-attesa", il test di gravidanza fornirà l'indicazione se l'inseminazione ha avuto successo o meno. Questo test si basa sulla misurazione dell'ormone beta-hCG, che viene rilasciato dall'embrione una volta avvenuto l'impianto nell'utero. Per evitare errori nel risultato, è fortemente raccomandato di non eseguire il test di gravidanza prima che siano trascorsi i 15 giorni dall'IA, poiché una misurazione anticipata potrebbe portare a un falso negativo, a causa della quantità insufficiente di beta-hCG ancora presente. D'altra parte, il test di gravidanza del sangue è generalmente più specifico del test delle urine e comporta meno errori, offrendo una maggiore affidabilità. In ogni caso, la conferma definitiva della gravidanza non sarà data fino a quando non sarà possibile visualizzare il sacco gestazionale e l'embrione tramite ecografia, solitamente tra la 6a e la 7a settimana di gestazione.
Considerazioni sull'Età e i Limiti nei Trattamenti di PMA
I cambiamenti sociali degli ultimi decenni hanno facilitato l'accesso delle donne al mondo del lavoro, portando molte a posticipare la maternità in nome di una maggiore stabilità professionale. Questo ha posto a molte donne il dilemma di conciliare la carriera professionale con il desiderio di diventare madri e formare una famiglia. Tuttavia, l'effetto negativo dell'età materna sulla fertilità è un aspetto ben noto e documentato. L'età più fertile, secondo i professionisti del settore, si colloca tra i 20 e i 30 anni, mentre la fertilità inizia a diminuire in modo più marcato a partire dai 35 anni. Dopo i 40 anni, le possibilità di concepire naturalmente diventano estremamente basse, e anche i trattamenti di procreazione medicalmente assistita risentono di questo declino.
In Spagna, sebbene non esista un limite legale universale per l'accesso ai trattamenti di riproduzione assistita, si possono riscontrare differenze significative nel limite massimo di età tra il sistema pubblico e quello privato. Il Sistema di Assistenza Sanitaria Nazionale stabilisce un limite di 40 anni di età oltre il quale non viene offerto alcun trattamento di riproduzione assistita finanziato pubblicamente. La Società Spagnola di Fertilità, invece, raccomanda vivamente un limite di 50 anni di età per accedere ai trattamenti di riproduzione assistita in generale, basandosi su considerazioni mediche e di sicurezza.
È importante considerare che una gravidanza dopo i 40 anni comporta un aumento del rischio di complicanze mediche sia per la madre che per il bambino, inclusi pre-eclampsia, diabete gestazionale, aborto spontaneo, parto prematuro e complicazioni durante il parto stesso. Al di là delle difficoltà della gravidanza, è fondamentale considerare anche il futuro benessere del neonato, che dipenderà dalla salute e dalla vitalità della madre.
Sebbene il limite generale raccomandato possa arrivare a 50 anni, a seconda del trattamento specifico, esistono altri massimali consigliati che sono più stringenti. In generale, il trattamento di inseminazione artificiale non è raccomandato per i pazienti di età superiore ai 38 anni, a causa della drastica riduzione delle probabilità di successo che si verifica dopo questa età. Nel caso di un ciclo di fecondazione in vitro con gli ovuli della paziente stessa, il limite a partire dal quale le probabilità di successo diminuiscono enormemente è di 43 anni. Per questo motivo, cliniche come Eugin propongono strategie come Time Freeze®, la tecnica di crioconservazione degli ovociti, che consente di preservare la fertilità nel momento di massima efficienza riproduttiva della donna, offrendo maggiori possibilità di successo in età più avanzata.
Domande Frequenti sull'Inseminazione Artificiale (IA)
Per chiarire ulteriori dubbi, ecco alcune delle domande più frequenti riguardo all'inseminazione artificiale e ai suoi limiti.
Cosa si può fare dopo tre Inseminazioni Artificiali da Donatore (DAI) senza successo?
Dopo aver realizzato tre cicli di DAI senza successo e aver escluso una patologia tubarica ed endometriale attiva, che costituirebbe un'entità senza causa apparente, si consiglia vivamente di optare per la fecondazione in vitro (FIVET). Questa opzione riproduttiva avanzata è in grado di fornire informazioni accurate sulla qualità degli ovociti, sulla fecondazione e sullo sviluppo embrionale, elementi che non sono completamente controllabili con l'IA.
Ci sono sintomi specifici che indicano che l'inseminazione artificiale ha avuto successo?
No, non esistono sintomi specifici che indichino con certezza il successo dell'inseminazione artificiale. I sintomi che possono comparire sono quelli generali di qualsiasi gravidanza e di solito appaiono circa 15 giorni dopo l'inseminazione. Tra i più frequenti si annoverano nausea o vomito, stanchezza, aumento del sonno, ma non sono diversi da quelli prodotti da una gravidanza naturale e non possono essere considerati indicatori definitivi prima di un test medico.
L'inseminazione artificiale è un successo per le donne di 40 anni?
L'età è in assoluto uno dei fattori più influenti per il successo dell'inseminazione artificiale. Non solo per l'inseminazione artificiale in sé o per il numero e/o la qualità degli ovuli (riserva ovarica), ma anche per l'endometrio, poiché il raggiungimento del giusto spessore e la sua ricettività per l'impianto dell'embrione formato diventano più complicati con l'avanzare dell'età. Come menzionato, a partire dai 35 anni di età, la riserva ovarica diminuisce e, quindi, la probabilità che un ovulo venga fecondato da uno spermatozoo si riduce significativamente, soprattutto dopo i 40 anni. In questi casi, dove la probabilità di gravidanza è bassa (meno del 10% dopo i 35-37 anni), la fecondazione in vitro è generalmente consigliata direttamente.
Posso rimanere incinta attraverso l'inseminazione artificiale se ho una tuba bloccata?
Nel processo di inseminazione artificiale, la fecondazione avviene nelle tube di Falloppio. Pertanto, è necessario che almeno una delle tube sia permeabile, cioè che permetta l'incontro di ovuli e spermatozoi. Se solo uno dei tubi è funzionale, ottenere una gravidanza può essere più complicato, ma non impossibile, poiché la fecondazione può comunque avvenire nella tuba funzionante. Tuttavia, in caso di ostruzione bilaterale, l'IA non è un'opzione praticabile.
Posso rimanere incinta con l'inseminazione artificiale se ho l'endometriosi?
La possibilità di successo dell'IA in presenza di endometriosi dipenderà dal grado di localizzazione e di estensione della patologia. Se si tratta di un caso lieve o moderato, allora la gravidanza potrebbe verificarsi utilizzando questa tecnica. Al contrario, in casi gravi, è molto probabile che le tube di Falloppio siano ostruite dalla condizione e non permettano agli spermatozoi di raggiungerle, così come che l'endometrio sia stato colpito e l'embrione abbia gravi difficoltà a impiantarsi. In questi scenari più complessi, potrebbero essere necessarie tecniche di PMA più avanzate.
L'IA ha successo nelle donne con ovaie policistiche?
Sì, l'IA può avere successo nelle donne con ovaie policistiche. Le ovaie policistiche possono causare problemi di fertilità perché spesso provocano disturbi dell'ovulazione, rendendo irregolare o assente il rilascio degli ovuli. Tuttavia, con un trattamento di stimolazione ovarica dolce e personalizzato, una donna può regolare i suoi cicli e quindi aumentare le sue possibilità di ottenere una gravidanza, sia naturalmente che tramite inseminazione artificiale.
È possibile scegliere di avere un maschio o una femmina nel trattamento di inseminazione artificiale?
No. Poiché la fecondazione e il primo sviluppo embrionale avvengono all'interno del corpo della donna (in-vivo), non c'è la possibilità di manipolare gli embrioni per analizzare il loro contenuto genetico e, di conseguenza, il sesso del bambino non può essere selezionato. La selezione del sesso è una procedura complessa che, quando permessa legalmente, è associata a tecniche di PMA in cui la fecondazione avviene in laboratorio, permettendo l'analisi genetica pre-impianto.
Sono alla mia terza inseminazione artificiale senza successo, è il momento di passare alla FIVET?
Anche se gli studi indicano un aumento delle probabilità di gravidanza fino al quarto tentativo di inseminazione artificiale, la decisione di passare alla FIVET dopo tre insuccessi dipende da diversi fattori specifici del caso. È probabile che, dopo tre inseminazioni artificiali senza successo, lo specialista consiglierà di tentare la gravidanza con la fecondazione in vitro. Questa raccomandazione dipenderà da ogni situazione individuale e da aspetti cruciali come le condizioni di infertilità persistenti, l'età della donna, le cause per cui le IA precedenti hanno fallito, e la valutazione generale della salute riproduttiva della coppia. Spesso, il passaggio alla FIVET è motivato dalla necessità di ottenere un maggiore controllo sui processi di fecondazione e sviluppo embrionale.
Il Contesto delle Tecniche di Procreazione Medicalmente Assistita (PMA)
La Procreazione Medicalmente Assistita (PMA) si colloca come un insieme di procedure avanzate volte a supportare le coppie nella ricerca di una gravidanza, soprattutto quando le vie naturali si rivelano inefficaci. L'obiettivo primario di una procedura di PMA è quello di generare una gravidanza, ma anche di creare le condizioni ideali per poterla portare a termine con la nascita di un bambino sano. Per comprendere quali siano le percentuali di successo nei trattamenti di PMA, è innanzitutto importante ricordare che rimanere incinta non è semplice come sembra, poiché la specie umana ha una bassa efficienza del sistema riproduttivo.
Le procedure di PMA, come la fecondazione in vitro (FIVET) e l'iniezione intracitoplasmatica di spermatozoi (ICSI), prevedono di ricreare in vitro tutti i processi che portano all’unione dei gameti. Di conseguenza, è necessario avere in laboratorio sia l’ovocita sia lo spermatozoo ed eseguire la fertilizzazione in provetta. FIVET e ICSI sono tecniche con un tasso di fecondazione leggermente diverso: mediamente 65% per FIVET e 75% per ICSI. Queste tecniche mirano a ricreare artificialmente le condizioni ideali per l’incontro dei gameti e la formazione dell’embrione. L’embrione che si sviluppa viene mantenuto in condizioni controllate per un breve periodo (2-5 giorni) e, dopo attenta valutazione, viene trasferito in utero per favorirne l’impianto e la crescita. Il tutto porterebbe ad ottenere tassi di gravidanza anche superiori a quelli naturalmente ottenibili, con la FIVET che può raggiungere una percentuale di successo al primo tentativo del 38,2%, e che aumenta fino a quasi l’80% al terzo tentativo, a parità di condizioni, nella specie umana.
Ci sono però alcuni fattori che influenzano negativamente il tasso di successo della PMA. I principali sono la qualità/quantità dei gameti (maschili e femminili) prodotti e la recettività endometriale e uterina, che è strettamente correlata alla fisiopatologia della donna. Secondo il Registro Nazionale della Procreazione Medicalmente Assistita in Italia, il 16,2% delle coppie che si sottopongono a tecniche di PMA soffre di infertilità inspiegata (o idiopatica), evidenziando la complessità di alcuni casi.
Al momento non vi sono evidenze scientifiche conclusive sul fatto che sia più vantaggioso trasferire in utero embrioni freschi o preventivamente crioconservati mediante vitrificazione. Statisticamente, i tassi di successo del transfer di embrioni congelati sono, infatti, sovrapponibili. Gli elementi di maggior differenziazione nei due casi sono, da una parte, la preparazione ormonale dell’endometrio della donna, e dall’altra, i processi di laboratorio relativi al congelamento e allo scongelamento degli embrioni. Da un lato, durante una procedura di PMA, la stimolazione per il recupero degli ovociti innalza infatti i livelli di estrogeni e progesterone disturbando la recettività endometriale. Crioconservare gli embrioni e posticipare il trasferimento in un ciclo preparato “ad hoc” al fine di ottimizzare la recettività endometriale può quindi aumentare il tasso di successo della fecondazione assistita. Per contro, un embrione scongelato potrebbe in qualche caso risentire della tecnica di vitrificazione e scongelamento e dare un risultato inferiore. In particolare, nelle donne ad alto rischio di iperstimolazione ovarica o con endometrio non idoneo, il trasferimento a fresco è da evitare.
Infine, non sempre i gameti (ovociti e spermatozoi) sono disponibili in quantità o qualità sufficienti. Questa è la prima condizione di scelta tra una tecnica di fecondazione assistita omologa (con gameti appartenenti ai partner della coppia) o di tipo eterologo (gameti provenienti da donatori esterni alla coppia), offrendo soluzioni anche in situazioni di grave compromissione dei gameti. La personalizzazione della stimolazione ovarica, al fine di massimizzare il recupero ovocitario e/o ottimizzare la preparazione dell’endometrio alla ricezione dell’embrione, insieme alla presenza di attrezzature e tecnologie all'avanguardia nel laboratorio IVF per garantire che gli embrioni si sviluppino e siano selezionati in condizioni ottimali, sono elementi cruciali per il successo.
tags: #inseminazione #intrauterina #eta