Nel complesso e spesso affascinante mondo della medicina riproduttiva, le coppie che si avvicinano a un percorso di Procreazione Medicalmente Assistita (PMA) si trovano frequentemente di fronte a terminologie tecniche che possono generare ansia e confusione. Tra queste, l'ICSI rappresenta uno dei pilastri fondamentali della fecondazione assistita moderna. È una procedura consolidata da molti anni, utilizzata strategicamente in casi specifici di infertilità maschile o di coppia, a seguito di un'accurata valutazione specialistica e diagnostica.
Che cos'è l'ICSI: definizione e contesto clinico
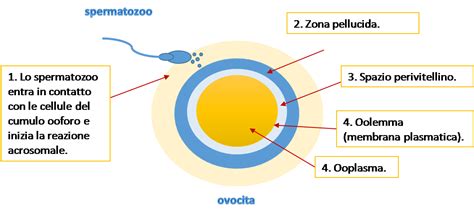
L'acronimo ICSI sta per "Iniezione IntraCitoplasmatica dello Spermatozoo". Si tratta di una tecnica di fecondazione in vitro di secondo e terzo livello, altamente specializzata. Per comprendere appieno la sua natura, è necessario distinguerla dalla FIVET (Fecondazione In Vitro con Trasferimento dell’Embrione) convenzionale. Nella FIVET tradizionale, la fecondazione avviene in un ambiente controllato in provetta: i gameti maschili e femminili vengono posti insieme e si attende che lo spermatozoo fecondi spontaneamente l'ovulo.
L'ICSI, al contrario, interviene direttamente nel processo biologico: consiste nell'inserimento manuale di un singolo spermatozoo selezionato all'interno del citoplasma di un ovocita maturo, utilizzando un microneedle (un ago sottilissimo). Questa procedura è diventata il metodo più utilizzato per la fecondazione in vitro dopo che gli ovuli sono stati estratti mediante puntura follicolare, venendo impiegata in circa il 90% dei trattamenti di PMA moderni.
Indicazioni terapeutiche: quando si ricorre alla microiniezione
La necessità di effettuare un'ICSI nelle terapie di riproduzione assistita deriva principalmente dalla necessità di superare barriere che la fecondazione spontanea o la FIVET convenzionale non riuscirebbero a scavalcare. L'indicazione principale è legata all'infertilità maschile, ovvero a condizioni in cui la qualità o la concentrazione degli spermatozoi non sono ottimali.
Tra le casistiche trattate troviamo:
- Oligospermia: bassa concentrazione di spermatozoi nel liquido seminale.
- Azoospermia: assenza totale di spermatozoi nell'eiaculato.
- Teratozoospermia: presenza di anomalie morfologiche negli spermatozoi.
- Astenozoospermia: ridotta mobilità degli spermatozoi.
Tuttavia, l'ICSI viene applicata anche in scenari di sterilità più complessi o per necessità specifiche del protocollo, come in caso di fallimento dell'impianto in cicli precedenti, fallimenti pregressi di inseminazioni artificiali (IA), presenza di anticorpi anti-spermatozoi (sterilità immunologica) o durante la Diagnosi Genetica Pre-impianto (DGP). Inoltre, viene utilizzata come "microiniezione di salvataggio" quando la FIVET convenzionale non ha portato a fecondazione.
Il percorso clinico: dalle fasi di stimolazione al trasferimento
Il trattamento ICSI segue un iter procedurale rigoroso, composto da fasi cruciali che richiedono un'alta specializzazione da parte dell'équipe medica e biologica. Il percorso è strutturato come segue:
- Stimolazione ovarica: La paziente viene sottoposta a un protocollo di farmaci ormonali per indurre la produzione di un numero adeguato di ovociti maturi.
- Pick-up ovocitario: Sotto sedazione o anestesia, gli ovociti vengono prelevati dall'ovaio tramite aspirazione ecoguidata.
- Dezolazione o Decumulazione: Il tessuto che circonda l'ovulo viene rimosso per analizzare lo stato di maturità cellulare.
- Preparazione del liquido seminale: Il campione maschile viene sottoposto a capacitazione spermatica, un processo di centrifugazione che permette di isolare gli spermatozoi più sani e mobili.
- Inseminazione (ICSI): Il momento centrale in cui l'embriologo seleziona il singolo spermatozoo e lo inietta direttamente nell'ovocita.
- Coltura embrionale: Gli ovociti fecondati vengono monitorati in incubatori con condizioni ambientali ideali per permettere lo sviluppo in embrioni sani.
- Trasferimento embrionale: Il passaggio finale, in cui uno o più embrioni vengono posizionati nell'utero tramite un sottile catetere.
È importante notare che gli embrioni di alta qualità non utilizzati nel ciclo fresco possono essere crioconservati per future applicazioni, aumentando le probabilità di successo complessive attraverso cicli di trasferimento successivi.
Come avviene la fecondazione | Animazione 3D
Efficacia e variabili nel tasso di successo
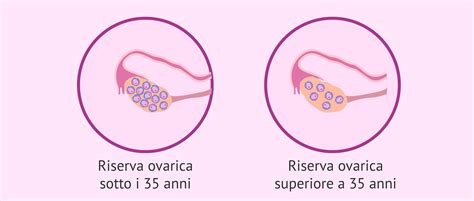
Contrariamente ai miti comuni, l'efficacia delle tecniche di PMA, specialmente in centri di eccellenza, raggiunge livelli di altissimo profilo. I tassi di successo dell'ICSI sono influenzati da una serie di variabili biologiche e logistiche. L'età materna è, indubbiamente, il fattore prognostico più incisivo: la riserva ovarica e la qualità ovocitaria tendono a diminuire fisiologicamente con il trascorrere degli anni.
Secondo i dati di riferimento, le percentuali di gravidanza positiva per trasferimento embrionale variano significativamente:
- Donne sotto i 35 anni: circa il 45,2%.
- Donne tra i 35 e i 39 anni: circa il 35,6%.
- Donne sopra i 40 anni: circa il 22,5%.
È necessario distinguere tra "tasso di gravidanza" e "tasso di natalità", poiché non tutte le gravidanze giungono a termine. Il tasso di parto per singolo trasferimento, ad esempio, si attesta intorno al 35,8% per le donne sotto i 35 anni e scende al 12,8% per quelle con età pari o superiore ai 40 anni.
Fattori che influenzano l'esito del trattamento
Il successo di un ciclo ICSI non dipende esclusivamente dalla tecnica, ma da una complessa sinergia di elementi:
- Esperienza del team: La competenza dei medici e degli embriologi è un fattore determinante per l'esito finale.
- Qualità dell'incubazione: Le condizioni del laboratorio e la sofisticazione tecnologica degli incubatori giocano un ruolo vitale nello sviluppo embrionale.
- Stile di vita: Fattori come il fumo di sigaretta hanno un impatto negativo documentato. Al contrario, uno stile di vita sano, con una dieta di tipo mediterraneo e un'attività fisica moderata, sembra correlato a risultati migliori.
- Riserva ovarica (AMH): L'ormone antimulleriano, pur non essendo un predittore diretto di successo per il singolo tentativo, è un indicatore fondamentale per il tasso di gravidanza cumulativo, ovvero la probabilità di successo considerando anche l'eventuale utilizzo di embrioni congelati.
Precisione tecnologica e personalizzazione
L'adozione dell'ICSI non è mai una soluzione universale, ma il frutto di una scelta clinica basata sull'individualità del paziente. Per ottenere diagnosi precise e protocolli terapeutici personalizzati, è fondamentale affidarsi a centri di fertilità qualificati, dotati di tecnologie all'avanguardia. In Italia, come in altri paesi all'avanguardia, l'impegno economico per dotarsi di apparecchiature sofisticate garantisce standard qualitativi che competono con le migliori strutture mondiali.
La scelta tra FIVET convenzionale e ICSI viene effettuata dagli specialisti basandosi non solo sui test di fertilità maschile, ma anche sullo storico della coppia. Mentre la FIVET mantiene tassi di successo simili all'ICSI in condizioni di normalità, l'ICSI offre un vantaggio di sicurezza e controllo superiore nei casi di complessità legata ai gameti maschili.
Il futuro della riproduzione assistita continua a muoversi verso la massima precisione: la capacità di selezionare, incubare e trasferire embrioni in contesti sempre più ottimizzati permette oggi di trasformare la speranza di molte coppie in una realtà concreta, affrontando le sfide della fertilità con strumenti che, fino a pochi decenni fa, erano impensabili.
tags: #inseminazione #icsi #come #fidarsi