La Procreazione Medicalmente Assistita - PMA - rappresenta un percorso ricco di emozioni e può avere un impatto tanto psicologico quanto economico per chi lo affronta. In Italia, l'accesso a queste tecniche è diventato un tema di crescente rilevanza, soprattutto alla luce della crisi demografica che vede il tasso di natalità ai minimi storici. La necessità di rendere la fecondazione assistita accessibile a tutti in maniera uniforme emerge come un valido aiuto per invertire il crollo delle nascite. A tale scopo, la recente inclusione della PMA nei Livelli Essenziali di Assistenza (LEA) mira a standardizzare le procedure e a ridurre le disparità regionali, sebbene il percorso sia ancora costellato di sfide e interrogativi, in particolare riguardo ai costi per il cittadino nel sistema pubblico.
PMA e nuovi LEA, servizi assistenziali più uniformi e inclusivi
Comprendere la Procreazione Medicalmente Assistita: Tecniche e Indicazioni
La Procreazione Medicalmente Assistita (PMA) comprende un insieme di tecniche finalizzate ad aiutare le coppie o i singoli a concepire. Nonostante l'idea che "sappiamo tutti come si fanno i bambini", per ragioni biologiche, economiche e sociali, il tasso di infertilità tra le coppie è salito in modo preoccupante, arrivando al 15%. La scienza, oggi, offre soluzioni anche a chi non può avere figli naturalmente.
Una delle tecniche di PMA con il minor grado di invasività e tra le più semplici che possono essere suggerite nel trattamento per l’infertilità è l’inseminazione intrauterina. Questa tecnica, comunemente definita inseminazione artificiale, facilita l’incontro tra spermatozoo e ovocita senza che si debba verificare un rapporto sessuale. È spesso il primo passo nei percorsi di fecondazione assistita grazie ai costi contenuti e alla sua semplicità rispetto ad altre procedure.
Il Processo di Inseminazione Intrauterina (IUI)
Il procedimento dell'inseminazione intrauterina è semplice e poco invasivo. Dopo una valutazione preliminare, gli spermatozoi (di un partner o di un donatore, a seconda dei casi) vengono selezionati e preparati in laboratorio. Questo processo serve a eliminare gli spermatozoi più lenti e quelli poco mobili, per concentrare invece quelli più vitali e aumentare le probabilità di riuscita.
La coppia a cui viene suggerito questo trattamento deve procedere effettuando un monitoraggio del ciclo ovulatorio e della stimolazione al fine di ottenere un numero maggiore di ovociti con lo scopo di aumentare le probabilità di gravidanza. A seconda del quadro clinico, l’inseminazione può avvenire in ciclo naturale oppure con una stimolazione ovarica leggera, pensata per favorire la maturazione degli ovociti.
Nel giorno stabilito, il campione ottimizzato viene inserito direttamente nell’utero tramite un sottile catetere indolore. Dopo la procedura, si attende l’ovulazione e si monitora l’eventuale instaurarsi della gravidanza con un normale test. Dopo 15 giorni dall’inseminazione viene effettuato il test di gravidanza per ricercare nel sangue l’ormone β-HCG. Se positivo, trascorsi 20 giorni verrà effettuata un’ecografia di controllo per osservare la presenza della camera gestazionale.
L'inseminazione artificiale è una tecnica indicata in diversi casi, tra cui lievi problemi di fertilità maschile, irregolarità ovulatorie o infertilità senza causa apparente. Molte situazioni possono toccarci e magari scopriamo di aver bisogno di supporto solo nel momento in cui decidiamo di avere un bambino.
Dalla IUI alla Fecondazione In Vitro (FIVET-ICSI)
Un’altra tecnica di PMA è la FIVET (Fecondazione In Vitro con Embryo Transfer) o, più frequentemente oggi, la FIVET-ICSI (Intracytoplasmic Sperm Injection). Nella FIVET, gli spermatozoi precedentemente selezionati in laboratorio vengono messi a contatto con gli ovociti prelevati ancora circondati dalle cellule del rivestimento esterno (cellule del cumulo e della corona radiata). La FIVET-ICSI, invece, prevede l'iniezione diretta di un singolo spermatozoo in ciascun ovocita.
Questa tecnica viene suggerita nei casi di infertilità dovuti soprattutto ad un fattore maschile di grado moderato-severo, o anche nei casi in cui la tecnica FIVET tradizionale abbia precedentemente dato esito negativo. È importante sottolineare che la FIVET-ICSI è un trattamento molto più complesso e costoso rispetto all'inseminazione artificiale, richiedendo una stimolazione ovarica più intensa, un prelievo ovocitario chirurgico, e la manipolazione di ovuli ed embrioni in laboratorio.
Nell’affrontare un percorso di Procreazione Medicalmente Assistita, il costo non deve essere l’unico fattore da considerare nella scelta del trattamento più adatto. La decisione sul tipo di trattamento più indicato è influenzata anche da fattori come l’età della coppia, le cause di infertilità e fattori legati allo stile di vita.
Il Contesto Italiano: Crisi Demografica e Impatto dell'Infertilità
L'Italia si trova ad affrontare una profonda crisi demografica. Come indica l’ISS - Istituto Superiore di Sanità: "In Italia il tasso di fertilità è uno dei più bassi d’Europa (1,3 figli in media per donna), fortemente al di sotto del tasso di mantenimento della popolazione (2,1)". Tale valore, nel 2022, si era attestato a 1,24 figli per donna, in lieve calo rispetto al 2021 in cui era arrivato all’1,25; mentre, le prospettive per il 2023 sono in decrescita con un valore medio di figli dell’1,22.
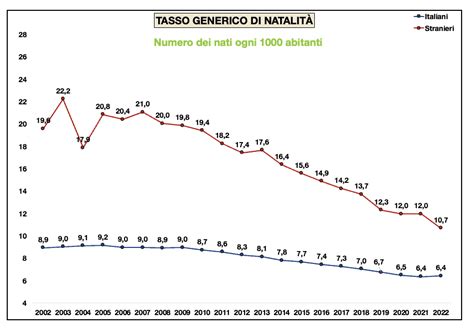
Il calo della natalità è un dato presente da diversi anni. In particolare, le nascite hanno cominciato a scendere dal 2008, quando si era registrato il più alto numero di nati dal 2000; e dal 2010 in cui, invece, si era registrato il più alto numero di nati negli ultimi vent’anni. Ha toccato un picco negativo nel 2022 con 393mila nuovi nati, ovvero l’1,7% in meno rispetto all’anno precedente. Le ragioni di questa denatalità derivano ovviamente da diversi fattori: economici, biologici e sociali.
A livello economico, i dati parlano in maniera evidente, indicando che fare un figlio costa. Un’analisi di Federconsumi parla di un costo che varia tra i 7.400 e i 17.500 euro solo nel primo anno di vita. A livello biologico si registra una diminuzione delle donne in età fertile; acuita dal fatto che le statistiche tendono a considerare erroneamente la stessa compresa tra i 15 e i 49 anni d’età, termine a dir poco lasco per le donne. Infatti, la fertilità femminile raggiunge il suo picco tra i 20 e i 30 anni, diminuendo gradualmente dopo i 30 e in modo più significativo dopo i 35. Una donna sana di 30 anni ha circa il 20% di probabilità di concepire per ciclo mestruale, probabilità che scende a meno del 5% a 40 anni.
È importante considerare che, oltre alla diminuzione della fertilità, l’aumento dell’età materna comporta un incremento del rischio di complicazioni durante la gravidanza e il parto, nonché una maggiore probabilità di anomalie cromosomiche nel nascituro.
Molte donne associano ancora l’infertilità alla menopausa, pensando di essere fertili, ovvero di poter concepire naturalmente un figlio fino a quando hanno il ciclo mestruale. Al contrario, fertilità e menopausa sono due fenomeni indipendenti l’uno dall’altro. Ovvero, si possono avere anche le mestruazioni fino a 48 o 50 anni ma questo non implica la possibilità di rimanere naturalmente incinte. L’infertilità è direttamente legata allo stato della riserva ovarica che può risultare carente ben prima della menopausa. Il patrimonio ovocitario femminile è lo stesso fin dalla nascita e con il tempo (già verso i 32 anni) inizia a decrescere.
A livello sociale, basti considerare che i percorsi di formazione si sono notevolmente allungati; e che l’ingresso nel mondo del lavoro e l’acquisizione di una posizione stabile all’interno dello stesso richiede più tempo che in passato. Tale decrescita si deve anche all’aumento dell’età media in cui si ricerca la prima gravidanza che soprattutto per le donne è dirimente. Nel 2022 questo dato si era attestato intorno ai 32,4 anni, ma bisogna notare notevoli variazioni nell’arco della penisola. Infatti, mentre in Sicilia l’età media al parto nel 2022 è stata di 31,5 anni; nel Lazio ha raggiunto una media di 33 anni. Quindi, sicuramente anche per lo stile di vita più improntato alla carriera al Centro Nord si riscontra un’età media al parto più alta rispetto al Mezzogiorno.
Alla luce di queste evidenze, emerge come la prima “cura” dell’infertilità sia l’informazione. Del resto, i dati parlano chiaro (oggi raccolti in maniera trasparente nel Registro della PMA), sempre più coppie fanno ricorso alla PMA. Nel 2021, oltre 86mila coppie si erano sottoposte a tecniche di fecondazione assistita con circa 16.625 nati attraverso questi percorsi, pari al 4,2% del totale dei nati. Questi numeri evidenziano la crescente importanza della PMA come strumento per sostenere la natalità.
La PMA nel Servizio Sanitario Pubblico: L'Attuazione dei LEA
Il 1° aprile 2024 la PMA: Procreazione Medicalmente Assistita, sarebbe dovuta entrare a far parte dei LEA: Livelli Essenziali di Assistenza. Un condizionale che purtroppo è subentrato a seguito delle proteste di un cospicuo numero di Regioni che hanno chiesto e ottenuto il rinvio di questo provvedimento. Come si evince dal nome del decreto, la richiesta delle Regioni deriva dalla necessità di far fronte alle proteste di laboratori e associazioni private per la riduzione delle tariffe. Gli addetti ai lavori, infatti chiedono, da una parte, un’ulteriore valutazione delle quotazioni e, dall’altra, una graduale transizione al nuovo tariffario.
Oggi, infatti, la fecondazione assistita non può più essere considerata una branca della medicina appannaggio di pochi. I nuovi Livelli Essenziali di Assistenza (LEA), introdotti con il Decreto del 12 gennaio 2017 e poi rinnovati, rappresentano un passo importante verso l’uniformità nell’assistenza sanitaria. Il Decreto Tariffe, entrato in vigore il 30 dicembre 2024, mira a rendere operativi questi livelli.
L'ingresso della PMA nei LEA è un inizio e non la fine di un percorso, con l’aprirsi di nuove sfide, prima tra tutte: quella di rendere la PMA effettivamente fruibile in tutte le regioni d'Italia, andando a colmare l’attuale divario presente tra nord e sud del Paese e riducendo i tempi di attesa delle coppie che attualmente possono essere tanto lunghi da impedire l’accesso ai trattamenti. Cambiamenti possibili attraverso un alleggerimento dei procedimenti burocratici e l’assunzione di personale qualificato, ad oggi carente soprattutto nelle strutture pubbliche.
I nuovi LEA prevedono importanti aggiornamenti nelle prestazioni sanitarie ritenute essenziali, volti anche a contribuire alla risoluzione della crisi demografica italiana. Tra questi, significativi restano quelli relativi alle procedure per la procreazione medicalmente assistita. Questa standardizzazione mira a eliminare le disparità regionali precedentemente esistenti. Ad esempio, l’età massima per l’accesso alla PMA viene uniformata a 46 anni in tutto il Paese, abolendo le attuali differenze regionali (prima variava dai 42 anni in Umbria ai 50 in Veneto) e il numero di tentativi viene fissato a sei.
Il Ministro della Salute, Orazio Schillaci, ha sottolineato l'importanza di questa "strada giusta per sostenere le donne che dinanzi a difficoltà nel concepire scelgono la Pma". Egli ha anche evidenziato che gli ultimi dati disponibili indicano che nel 2021, dopo la battuta d’arresto registrata durante la pandemia, si è osservata una ripresa dell’applicazione di tutte le tecniche di Pma. In particolare, i cicli di Pma nell’anno 2021 hanno registrato un aumento del 36 % rispetto al 2020, le gravidanze del 50% e i bambini nati vivi del 49%.
I Costi dell'Inseminazione e della PMA nel Sistema Pubblico e Privato
Una delle questioni più rilevanti per le coppie è il costo dei trattamenti. Mentre la fecondazione nel pubblico è stata storicamente ostacolata da lunghe liste d’attesa, moltissime coppie si sono rivolte al privato. Ad oggi, spiega la SIGO, nei centri privati italiani una IUI (inseminazione intrauterina) può avere un prezzo compreso tra 900 e 1.600 euro. Per una fecondazione omologa i costi si aggirano tra 3.500 e 7.000 euro, e per una eterologa tra 5.000 e 9.000 euro (ad influenzare il prezzo, in questo caso, la provenienza degli ovociti, che sono quasi sempre importati). Queste cifre evidenziano quanto sia stato determinante l’approvazione del decreto tariffe.
Con l’ingresso della PMA nei LEA, il costo della fecondazione omologa verrà equiparato in tutta Italia ad un ticket pari a 38,00 €, praticamente, pressoché azzerato. Da gennaio, fa sapere il ministero della Salute, le donne non pagheranno nulla per l’omologa. Per l’eterologa, invece, il costo del ticket sarà deciso dalle singole regioni e potrà essere indicativamente intorno ai 1.500 euro (in questo caso il prezzo dipende dall’importazione di gameti).
Questo ingresso, tuttavia, non è stato esente da polemiche. Sebbene i nuovi LEA con l’approvazione del nuovo Decreto Tariffe rappresentino un passo avanti verso l’uniformità dei criteri di accesso alla PMA, permangono però delle differenze nella distribuzione dei centri PMA sul territorio nazionale. Infatti, secondo l’Istituto superiore di sanità, su 312 centri attivi in Italia, 27 sono centri privati convenzionati e ben 191 sono strutture private che non offrono rimborsi. In particolare, per le strutture private convenzionate, le tariffe prevedono 2.700 euro di rimborso per la PMA omologa e 3.000 per l’eterologa, cifre considerate troppo basse. Questo, come ha sottolineato l’Osservatorio di Salutequità, aumenterà ulteriormente i tempi di attesa dato l’incremento della domanda.
Dettaglio dei Costi dell'Inseminazione Artificiale
L'inseminazione artificiale è un trattamento molto più economico della fecondazione in vitro (FIV). Una delle ragioni per cui il prezzo dell'IA è più basso della FIV è che non richiede una sala operatoria o un'anestesia. L'inseminazione artificiale è indolore, non richiede strumentazione speciale o tecniche complesse, quindi viene generalmente eseguita nell'ambulatorio stesso del ginecologo. La FIV richiede invece agli embriologi di manipolare gli ovuli e gli embrioni in laboratorio e anche la coltura degli embrioni, il che aggiunge notevolmente al costo del trattamento.
Approssimativamente, le fasce di prezzo attuali che si possono trovare, ad esempio, in Spagna (spesso un riferimento per i pazienti italiani) sono:
- Inseminazione artificiale omologa (AIH): tra 700 e 1.100 euro.
- Inseminazione artificiale da donatore (DAI): tra 1.000 e 1.700 euro.
In Italia, a Milano, molte strutture private propongono l’IUI omologa con costi che partono da circa 1.100-1.200 euro, mentre l’eterologa può superare i 1.500. Nel Nord Italia, città come Torino, Bologna e Verona presentano costi simili, spesso compresi tra 900 e 1.200 euro, con variazioni in base ai servizi inclusi (monitoraggi, preparazione del campione, consulenze).
Cosa è incluso nel prezzo della PMA in ambito privato?
Il costo del trattamento non include eventuali transfer successivi di embrioni sovrannumerari congelati dopo fecondazione. Generalmente, il budget iniziale per l'inseminazione artificiale coniugale (con lo sperma del partner) include:
- Visite per monitorare la stimolazione ovarica ed eseguire l'IA nel momento più fertile.
- Scansioni ad ultrasuoni e analisi durante il trattamento.
- Trattamento dello sperma.
- Inseminazione artificiale intrauterina.
- Test di gravidanza.
I processi che solitamente non sono inclusi in nessun bilancio sono:
- Test diagnostici pre-trattamento, come l'isterosalpingografia.
- Farmaci per la stimolazione ovarica controllata.
- Congelamento del seme, se necessario.
Il costo dell'inseminazione artificiale da donatore è più alto perché si devono pagare i costi della donazione di sperma. Il budget iniziale del DAI include, oltre a quanto sopra, i seguenti servizi:
- Compensazione finanziaria del donatore di sperma.
- Test necessari sul donatore di sperma, inclusi sierologia, analisi del seme, cariotipizzazione, ecc.
- Scongelamento e trattamento del seme.
La DAI è più costosa principalmente a causa dei test che devono essere effettuati sul donatore per verificare che sia sano, così come la compensazione finanziaria che il donatore riceve per i disagi, i rischi e le perdite che comporta la donazione. Inoltre, se la donna o la coppia volesse riservare più campioni di sperma dello stesso donatore per avere un secondo figlio in futuro, dovrebbero pagare le spese necessarie separatamente.
Un test non incluso in questo prezzo, ma molto in voga, è il test di compatibilità genetica per cercare il donatore più adatto e assicurarsi che il donatore non condivida mutazioni genetiche recessive con la donna ricevente.
Farmaci per l'Inseminazione Artificiale
L'introduzione del campione di sperma nell'utero della donna deve coincidere con il momento dell'ovulazione. Per controllare il ciclo mestruale e sapere approssimativamente quando avverrà l'ovulazione, la paziente riceve dei farmaci ormonali. Questo processo è conosciuto come stimolazione ovarica controllata e, oltre a regolare il ciclo, permette la maturazione di più di un uovo. Lo specialista prescriverà basse dosi di farmaci, che assicurano la maturazione e l'ovulazione di uno o al massimo due ovuli.
La stimolazione dura circa 8-10 giorni e si basa sull'autosomministrazione di iniezioni di ormoni (analoghi del GnRH e gonadotropine) per via sottocutanea. Alla fine del processo, viene anche somministrato l'ormone hCG per scatenare l'ovulazione. Il costo approssimativo dei farmaci ormonali per l'IA è tra i 100 e i 600 euro, a seconda del protocollo e delle caratteristiche della paziente. Normalmente quando ci sottoponiamo all'Inseminazione Artificiale (AI) utilizziamo tre tipi di farmaci:
- Gonadotropina: il cui costo approssimativo adeguato alla dose di inseminazione artificiale sarebbe di circa 200 € (10 giorni di trattamento). La sua funzione sarebbe la crescita dei follicoli, con l'obiettivo di un singolo follicolo con una crescita adeguata.
- Ovitrelle: per innescare l'ovulazione quando la crescita follicolare è ottimale (18-22 mm), il cui costo approssimativo sarebbe di circa 60 €.
- Antagonista: può essere necessario (anche se non in tutti i casi) inibire l'ovulazione durante il trattamento, in modo che non si verifichi prima della fine. Il suo costo indicativo è di circa 200 euro (5 giorni di trattamento).
Variazioni di Costo e Fattori Influenzanti
Il prezzo dell'IA varia a seconda del tipo di inseminazione da realizzare e della clinica di riproduzione assistita. I fattori che influenzano il prezzo includono:
- Ciclo naturale o ciclo stimolato: in caso di ciclo stimolato, il paziente deve sostenere il costo del farmaco.
- Numero di ecografie: alcuni pazienti avranno bisogno di 3-4 ecografie di controllo e altri un po' di più, a seconda dello sviluppo follicolare.
- Sperma del partner o del donatore: l'opzione da donatore comporta un costo aggiuntivo per la selezione e preparazione del seme.
- Necessità di una seconda inseminazione nello stesso ciclo: in alcuni casi, la paziente sceglie di fare due inseminazioni, una prima e una al momento dell'ovulazione indotta.
È importante saper distinguere tra inseminazione artificiale e fecondazione in vitro. Il termine "inseminazione in vitro" non esiste, in quanto "in vitro" si riferisce al laboratorio, mentre nell'IA la fecondazione avviene nel corpo della donna.
Il prezzo di un secondo o terzo tentativo di AI può essere più basso in alcune cliniche che offrono riduzioni. Per le donne single, il costo non varia in base al modello familiare, ma poiché richiedono l'inseminazione artificiale da un donatore, il costo sarà più alto.
Esempi di Costi in Strutture Private (Stime)
Di seguito, alcune stime di costi per le principali tecniche di PMA offerte da strutture private, utili per comprendere il quadro generale prima dell'intervento dei LEA:
Fivet-ICSI Omologa:
- Costo del trattamento: circa 5650 €
- Onorario anestesista (non incluso): 250 €
- Include: anamnesi, consulenza, seconda visita di controllo analisi con prescrizione terapia, utilizzo ambulatorio chirurgico, prelievo ovociti, degenza, assistenza infermieristica, onorario ginecologi ed embriologi, trasferimento embrioni (TRANSFER), prestazioni di laboratorio (coltura di blastocisti, Hatching assistito se eseguito).
- Ulteriori tecniche (se richieste): Scongelamento embrioni e trasferimento embrionario: 1500 €. Diagnosi Pre-Impianto (PGT-A): Preimplantation Genetic Testing for Aneuploidies.
Fivet-ICSI Eterologa Maschile:
- Costo del trattamento: circa 5650 €
- Escluso acquisto spermatozoi
- Onorario anestesista (non incluso): 250 €
- Include: anamnesi, consulenza, ricerca fenotipica del donatore (compresi costi acquisizione e trasporto del liquido seminale), ciclo PMA simile all'omologa, trasferimento embrioni, prestazioni di laboratorio, PGT-A.
Fivet-ICSI Eterologa Femminile:
- Costo del trattamento: circa 3300 €
- Escluso acquisto ovociti
- Include: anamnesi, consulenza sul trattamento, ricerca fenotipica della donatrice (compresi costi acquisizione e trasporto degli ovociti), ciclo PMA con scongelamento ovociti, fertilizzazione, coltura embrioni, preparazione liquido seminale, assistenza infermieristica, onorario ginecologi ed embriologi, trasferimento embrioni (TRANSFER).
- Ulteriori tecniche (se richieste): Scongelamento embrioni e trasferimento embrionario: 1500 €.
Inseminazione Intrauterina (IUI):
- Costo del trattamento: circa 1200 €
- Include: anamnesi, consulenza e proposta di trattamento, stimolazione ovarica (controllo analisi con prescrizione terapia e piano terapeutico), IUI - inseminazione intrauterina.
Inseminazione Intrauterina Eterologa (IUIE):
- Costo del trattamento: circa 1200 €
- Escluso acquisto spermatozoi
- Include: anamnesi, consulenza e proposta di trattamento, ricerca fenotipica del donatore (compresi costi acquisizione e trasporto del liquido seminale), stimolazione ovarica, IUI - inseminazione intrauterina.
Crioconservazione Ovocitaria:
- Costo del trattamento: circa 3250 €
- Onorario anestesista (non incluso): 250 €
- Include: anamnesi, consulenza e proposta di trattamento, stimolazione ovarica (visita di controllo analisi con prescrizione terapia), utilizzo ambulatorio chirurgico, prelievo ovociti, degenza, assistenza infermieristica, onorario ginecologi ed embriologi, conservazione e congelamento di ovociti vitrificati compresa quota di mantenimento del primo anno.
- Ulteriori tecniche (se richieste): Quota annuale di crioconservazione Ovociti (dal 2° anno in poi). In caso di precedente crioconservazione ovociti: Pacchetto monitoraggi, Scongelamento ovociti, Fertilizzazione, Trasferimento embrionario: 3100 €.
Infertilità Maschile:
- Costo del trattamento: gli importi variano in base alla prestazione specifica.
- Include: prima visita (consulenza, proposta di trattamento), trattamenti (Ago-aspirato testicolare, MESA/TESA), prestazione anestesiologica (onorario anestesista comprensivo di visita anestesiologica di valutazione preliminare).
- Ulteriori tecniche (se richieste): Congelamento liquido seminale da biopsia testicolare/ago-aspirato, Scongelamento liquido seminale da biopsia testicolare/ago-aspirato, Quota annuale di conservazione spermatozoi dal secondo anno in poi.
Questi costi illustrano il quadro prima delle nuove disposizioni LEA, evidenziando le differenze significative che il sistema pubblico si propone di colmare.
Sfide e Prospettive Future per l'Accesso alla PMA Pubblica
I nuovi LEA introducono alcune importanti misure di supporto anche per le donne in gravidanza, come l’ampliamento delle prestazioni legate alla maternità. Queste modifiche includono l’aumento del numero di visite ginecologiche, ecografie e altri esami diagnostici per monitorare la salute della madre e del feto durante il periodo gestazionale. Tuttavia, nonostante queste innovazioni, la Società Italiana di Ginecologia e Ostetricia (SIGO) ha sottolineato che la copertura effettiva di questi servizi resta ancora parziale e inadeguata.
Secondo la SIGO, ci sono diverse problematiche che limitano l’efficacia delle nuove misure. Le risorse finanziarie destinate all’attuazione dei nuovi LEA sembrano, oggi, del tutto insufficienti, come sottolineato da numerosi studi e report. Questa carenza di fondi avrebbe un impatto diretto sulla capacità di attuare il decreto, vanificando di fatto l’implementazione dei nuovi LEA. Questo è stato evidente con la sospensione temporanea prodottasi in seguito all’emissione del Decreto cautelare da parte del TAR del Lazio. La sospensione avrebbe potuto determinare una serie di problematiche gravi, tra cui il blocco dell’erogazione delle nuove prestazioni previste, lasciando migliaia di cittadini senza l’accesso a cure essenziali.
Di fronte a questo scenario critico, il Ministero della Salute ha cercato di spiegare al TAR le difficoltà derivanti da un blocco del decreto: la sospensione delle misure avrebbe avuto un impatto diretto su migliaia di prestazioni, mettendo a rischio la continuità dei servizi sanitari, con conseguenze potenzialmente devastanti per i cittadini.
Il contributo del personale sanitario è fondamentale in questo contesto. Il supporto alla natalità ha bisogno del contributo di ginecologi, ostetriche e anche di medici di medicina generale e di tutte le figure che, grazie al rapporto di fiducia con le proprie assistite, possono promuovere conoscenza e consapevolezza. Allo stesso tempo, è necessario un ulteriore impegno affinché sia garantita a tutte le coppie la possibilità di accedere a strutture e servizi preposti alla tutela della salute riproduttiva.
Ciò significa anche garantire una diffusa presenza di strutture consultoriali che nella sanità del Terzo millennio devono essere messe in rete con i Medici di Medicina Generale, le ASL e le strutture ospedaliere. I consultori, che fin dalla loro istituzione hanno assicurato una preziosa presa in carico prima, durante e dopo la gravidanza, rappresentano un presidio indispensabile di salute e un tassello fondamentale nella strategia di sostegno alla natalità. Infine, l’impegno è rendere sempre più sicuro il percorso nascita sia nell’accoglimento che nel controllo delle donne in gravidanza offrendo tutte le indagini necessarie a un adeguato screening prenatale; rendendo sempre più sicuri i punti nascita e offrendo parto-analgesia.
L’ingresso della PMA nel sistema pubblico, come procedure incluse nei LEA, rappresenta un cambiamento significativo, ma il successo di questa iniziativa dipenderà dalla capacità di superare le resistenze regionali, garantire finanziamenti adeguati, snellire le procedure burocratiche e assicurare una distribuzione equa e accessibile dei servizi su tutto il territorio nazionale. La strada per una piena uguaglianza di accesso alla PMA è ancora lunga, ma l'impegno per rendere questa opportunità una realtà per tutte le coppie italiane è un passo cruciale per il futuro demografico del Paese.
tags: #inseminazione #costi #pubbloioco