La fecondazione in vitro (FIV) è una tecnica di riproduzione assistita che ha rivoluzionato le possibilità per le coppie che affrontano la sterilità. Questo processo complesso e altamente tecnologico, pur essendo una procedura medica, rappresenta un faro di speranza per coloro che desiderano costruire una famiglia. Tuttavia, non si tratta solo di un intervento clinico; comporta anche sfide significative, sia fisiche che emotive, per i pazienti coinvolti. Una delle domande più comuni che emergono è relativa alla durata del processo di fecondazione in vitro. La risposta, tuttavia, non è univoca, poiché ogni percorso è influenzato da una serie di fattori individuali. Questa guida si propone di analizzare passo dopo passo il processo di fecondazione in vitro, esplorandone la durata stimata e i molteplici elementi che possono concorrere a determinarla.
Il processo di fecondazione in vitro, nella sua interezza, può variare a seconda dei casi specifici, ma generalmente si estende per un periodo che va dalle 4 alle 6 settimane. Ogni paziente è considerato un individuo unico, e pertanto ogni trattamento viene attentamente personalizzato. L'obiettivo primario è individuare l'origine della sterilità all'interno della coppia e, sulla base di questa diagnosi, delineare il trattamento più idoneo ed efficace.
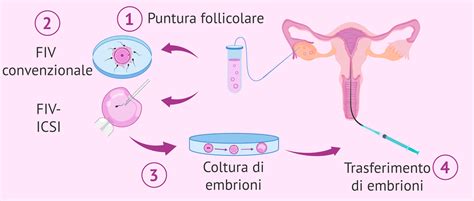
Le Fasi Fondamentali del Processo di Fecondazione In Vitro
Il percorso della fecondazione in vitro si articola in una sequenza di fasi ben definite, ognuna delle quali riveste un'importanza cruciale per il successo complessivo del trattamento.
1. Stimolazione Ovarica: Un Inizio Cruciale (10-14 Giorni)
La stimolazione ovarica rappresenta il primo passo fondamentale nel percorso di FIVET. In questa fase, alla donna vengono somministrati farmaci specifici, generalmente sotto forma di iniezioni sottocutanee, per un periodo che varia tipicamente tra i 9 e i 14 giorni. L'obiettivo principale di questo trattamento farmacologico è duplice: da un lato, si mira a indurre le ovaie a produrre un numero maggiore di ovuli maturi. Nel ciclo naturale di una donna, solitamente solo un ovulo raggiunge la maturità completa per essere rilasciato durante l'ovulazione. La stimolazione farmacologica, invece, incoraggia la crescita di più follicoli, aumentando così la quantità potenziale di ovuli recuperabili. Dall'altro lato, il monitoraggio costante del ciclo ovarico attraverso controlli ecografici permette agli specialisti di seguire l'evoluzione dei follicoli e di determinare con precisione il momento ottimale per il prelievo degli ovociti, ovvero quando questi avranno raggiunto la maturità necessaria.
Esistono diversi protocolli medici per la stimolazione ovarica, che generalmente prevedono l'uso di gonadotropine e analoghi del GnRH. La scelta del protocollo più appropriato viene stabilita dal medico curante in base alle caratteristiche individuali della paziente. Durante questo periodo, la paziente dovrà sottoporsi a controlli medici regolari, solitamente ogni 2 o 3 giorni, per permettere allo specialista di monitorare la risposta ovarica e aggiustare, se necessario, il dosaggio dei farmaci. Questo monitoraggio è essenziale per ottimizzare la qualità degli ovociti e per programmare la puntura follicolare al momento giusto, idealmente quando i follicoli ovarici raggiungono una dimensione compresa tra i 16 e i 18 mm. Una stimolazione ovarica ben condotta è fondamentale per massimizzare le probabilità di successo del trattamento.
2. Puntura Follicolare e Prelievo degli Ovociti: Il Recupero (1 Giorno)
Una volta che i follicoli ovarici hanno raggiunto la dimensione desiderata e gli ovociti al loro interno sono maturi, si procede con la fase del prelievo ovocitario, comunemente definita "puntura follicolare". Questa procedura chirurgica viene eseguita in sala operatoria, solitamente sotto sedazione leggera e anestesia locale, garantendo che la paziente non avverta alcun dolore. Il ginecologo utilizza una sonda ecografica transvaginale a cui è collegato un ago sottile per perforare delicatamente ciascun follicolo ovarico e aspirarne il contenuto, che include il liquido follicolare e, al suo interno, gli ovociti.
Il processo di prelievo dura in genere circa 30 minuti. Il liquido follicolare raccolto viene immediatamente trasferito al laboratorio di embriologia, dove viene analizzato per identificare e isolare gli ovociti maturi. Dopo il prelievo, la paziente osserva un breve periodo di degenza, solitamente di un paio d'ore, prima di essere dimessa. Contemporaneamente, il partner maschile fornisce un campione di liquido seminale, che verrà poi trattato in laboratorio.

3. Fecondazione e Coltura dell'Embrione: La Nascita in Laboratorio (3-5 Giorni)
Dopo aver recuperato gli ovociti maturi, inizia la delicata fase della fecondazione in laboratorio. Esistono due tecniche principali per unire ovociti e spermatozoi:
- Fecondazione In Vitro Convenzionale (FIVET): In questo metodo, gli ovociti maturi vengono posti in una piastra di coltura insieme a un numero selezionato di spermatozoi. L'embriologo attende che uno spermatozoo penetri spontaneamente l'ovulo.
- Iniezione Intracitoplasmatica dello Spermatozoo (ICSI): Questa tecnica, considerata una vera rivoluzione nella riproduzione assistita, prevede l'intervento diretto dell'embriologo. Uno spermatozoo singolo, accuratamente selezionato per le sue caratteristiche morfologiche e di motilità, viene iniettato direttamente all'interno del citoplasma di un ovocita maturo. L'ICSI è particolarmente indicata in casi di sterilità maschile severa, come bassa quantità di spermatozoi, motilità ridotta o morfologia alterata, o quando la FIVET convenzionale non ha avuto successo.
Indipendentemente dalla tecnica utilizzata, la fecondazione viene verificata circa 18 ore dopo l'unione dei gameti. L'embriologo osserva la presenza dei due pronuclei (uno maschile e uno femminile) all'interno dell'ovulo fecondato, segno che la fusione genetica è avvenuta con successo.
Successivamente, gli ovociti fecondati, ora chiamati zigoti, vengono trasferiti in un'incubatrice speciale che replica le condizioni ottimali di temperatura, umidità e atmosfera gassosa necessarie per il loro sviluppo. Qui, gli embrioni iniziano un percorso di divisione cellulare, progredendo attraverso gli stadi di embrione e, in molti casi, fino allo stadio di blastocisti, che si raggiunge tipicamente tra il 3° e il 5° giorno dalla fecondazione. Durante questo periodo, gli embriologi monitorano attentamente la crescita e la qualità degli embrioni, selezionando quelli con il maggior potenziale di impianto per il successivo trasferimento. Non è garantito che tutti gli ovociti fecondati daranno origine a embrioni vitali; alcuni potrebbero arrestarsi nello sviluppo o presentare una qualità inferiore.
4. Trasferimento dell'Embrione: Il Passo Finale (1 Giorno)
Il trasferimento dell'embrione rappresenta uno dei momenti più attesi e cruciali del percorso di FIVET. In questa fase, uno o più embrioni selezionati per la loro qualità vengono trasferiti nell'utero della futura madre. La procedura avviene solitamente tra il 3° e il 5° giorno dopo la fecondazione, a seconda dello stadio di sviluppo raggiunto dall'embrione e del protocollo clinico adottato.
Il trasferimento embrionale è una procedura semplice, rapida e indolore, paragonabile a una comune visita ginecologica. Non richiede anestesia. Il ginecologo inserisce nella vagina una sottile sonda flessibile, chiamata catetere, che viene fatta passare attraverso la cervice uterina fino a raggiungere l'utero. Gli embrioni, sospesi in un piccolo volume di liquido di coltura, vengono delicatamente depositati all'interno della cavità uterina attraverso il catetere.
La scelta del numero di embrioni da trasferire è una decisione medica importante, che tiene conto di diversi fattori, tra cui l'età della paziente, la qualità degli embrioni e la normativa vigente, che in molti paesi limita il numero massimo di embrioni trasferibili per ridurre il rischio di gravidanze multiple. Generalmente, si trasferiscono 1 o 2 embrioni per massimizzare le possibilità di impianto riducendo al contempo il rischio di gravidanze multiple, che comportano maggiori complicazioni sia per la madre che per i neonati.
È possibile che, parallelamente alla preparazione per il trasferimento, venga somministrata alla paziente una terapia farmacologica a base di estrogeni e progesterone. Questi farmaci hanno lo scopo di ottimizzare la ricettività dell'endometrio, ovvero la parete interna dell'utero, rendendola più favorevole all'impianto dell'embrione. Questo è particolarmente importante nei cicli di trasferimento di embrioni congelati (criotrasferimento), dove l'endometrio viene preparato in modo artificiale.
Transfer embrionario: eccolo da vicino
5. Supporto Post-Trasferimento e Test di Gravidanza
Dopo il trasferimento dell'embrione, inizia un periodo di attesa noto come "beta-spera", che dura circa 10-15 giorni. Durante questa fase, è fondamentale che la donna segua scrupolosamente le indicazioni mediche, che possono includere la continuazione della terapia ormonale per sostenere l'impianto e la gravidanza. Il progesterone, in particolare, gioca un ruolo chiave nel preparare e mantenere l'endometrio.
Al termine del periodo di attesa, viene eseguito un test di gravidanza, solitamente un esame del sangue per misurare i livelli dell'ormone beta-hCG (gonadotropina corionica umana). Questo ormone viene prodotto dall'embrione impiantato nell'utero e la sua presenza nel sangue della madre è il segnale definitivo della gravidanza. Un risultato positivo indica che l'embrione si è impiantato con successo e ha iniziato a svilupparsi. In caso di risultato negativo, i medici analizzeranno attentamente le cause per pianificare eventuali passi successivi.
Se il test di gravidanza è positivo, verrà programmata un'ecografia di controllo dopo circa due settimane per visualizzare la camera gestazionale e confermare la corretta evoluzione della gravidanza.
Considerazioni Aggiuntive e Aspetti Chiave
La fecondazione in vitro è una procedura estremamente versatile, che può essere adattata a diverse esigenze individuali.
- Donazione di Gameti: Gli ovuli utilizzati nel processo di FIVET possono provenire dalla stessa paziente o da una donatrice di ovuli. Allo stesso modo, il seme può essere fornito dal partner maschile o da un donatore di seme. Questa flessibilità rende la FIVET accessibile a un'ampia gamma di persone, incluse coppie con problemi di fertilità severi, donne single o coppie omosessuali (attraverso tecniche come la ROPA - Ricezione dell'Ovulo del Partner).
- Crioconservazione degli Embrioni: Gli embrioni di buona qualità che non vengono trasferiti nel ciclo di stimolazione iniziale possono essere crioconservati (congelati) per un utilizzo futuro. Questo permette alle coppie di avere la possibilità di un secondo figlio o di tentare nuovamente in caso di insuccesso, senza dover ripetere l'intero processo di stimolazione ovarica e prelievo ovocitario. Il trasferimento di embrioni congelati (criotrasferimento) avviene in un ciclo separato, in cui l'endometrio viene preparato specificamente per accogliere l'embrione.
- Soft FIV: Esiste anche la possibilità di ricorrere alla "Soft FIV" o FIVET leggera. Questa alternativa alla stimolazione ovarica convenzionale mira a ottenere un numero ridotto di ovociti utilizzando un dosaggio inferiore di farmaci, con l'obiettivo di minimizzare gli effetti collaterali per la paziente e i costi, mantenendo comunque buone probabilità di successo.
- Durata Totale del Percorso: Sebbene le singole fasi abbiano una durata definita, l'intero percorso di fecondazione in vitro, dall'inizio della stimolazione al test di gravidanza, si estende tipicamente per circa un ciclo femminile, ovvero circa 30 giorni. Tuttavia, se si considerano i tempi di attesa per i controlli, la preparazione, e l'eventuale necessità di più trasferimenti, l'intero processo può richiedere più tempo.
È importante sottolineare che, sebbene la FIVET abbia tassi di successo elevati, non sempre la gravidanza si ottiene al primo tentativo. La statistica globale sui tassi di gravidanza non è sempre applicabile a casi specifici, ed è per questo che la personalizzazione del trattamento e del pronostico è di fondamentale importanza.
La fecondazione in vitro, pur essendo una procedura medica avanzata, è un percorso che richiede dedizione, pazienza e un forte supporto emotivo. Ogni fase è studiata per massimizzare le possibilità di successo, offrendo una concreta speranza a chi desidera realizzare il sogno di una famiglia.
tags: #inseminare #in #vitro #procedura