Il liquido amniotico è un elemento fondamentale per lo sviluppo fetale, contenuto all’interno del sacco amniotico, una membrana che protegge l’embrione e poi il feto durante tutta la gestazione. La sua quantità varia fisiologicamente nel tempo, passando da circa 1 kg al sesto mese di gravidanza a circa 600-700 g al nono mese. Svolge funzioni cruciali di protezione meccanica contro traumi, ma agisce anche in modo indiretto attraverso la placenta, offrendo funzioni immunologiche - utili alla difesa dai microorganismi - e biochimiche, fornendo sostanze necessarie per una crescita equilibrata. Il feto stesso contribuisce attivamente alla formazione di questo fluido tramite la produzione di urina. Quando gli equilibri dinamici che regolano questo liquido vengono alterati, la medicina moderna dispone di tecniche specifiche, sia diagnostiche che terapeutiche, per gestire tali anomalie.
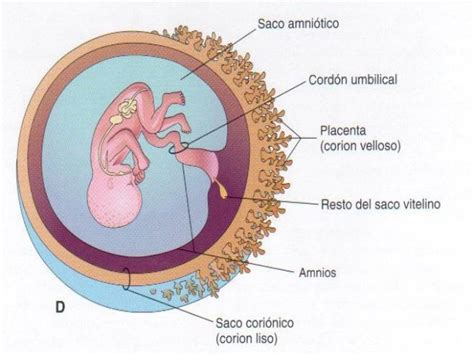
L'amniocentesi: analisi del corredo cromosomico
L’amniocentesi è un esame diagnostico invasivo che consente un’analisi accurata del corredo cromosomico fetale tramite il prelievo di liquido amniotico. È importante sottolineare che non si tratta di un test obbligatorio: l’amniocentesi in gravidanza viene infatti proposta ed eseguita, previo consenso informato della donna e della coppia, solo in alcune situazioni o casi specifici.
Per capire meglio come funziona l’amniocentesi è importante innanzitutto sapere che consiste in un prelievo di liquido amniotico effettuato con il supporto dell’ecografia. Questa tecnologia permette agli operatori di prestare la massima attenzione alla posizione e ai movimenti del feto ed evitare di toccare quest’ultimo con l’ago. L’esame viene generalmente consigliato in presenza di alcuni fattori di rischio, come età materna avanzata, esiti sospetti agli screening o presenza di malformazioni fetali individuate in ecografia. La finalità è valutare in modo più approfondito, ossia con una diagnosi, se il feto è affetto da una delle malattie prese in esame.
Tempistiche e rischi associati
Il periodo di gestazione indicato per questo esame è tra la 15^ e la 20^ settimana. Tuttavia, vi sono situazioni specifiche in cui è possibile effettuarla anche in epoca più precoce (tra le 10 e le 14 settimane) o anche più tardivamente (dopo le 24 settimane). Si ritiene comunque che i rischi associati all’amniocentesi diminuiscano dopo le 15 settimane di gravidanza e che, nei casi di amniocentesi precoce, il quantitativo di liquido prelevato sia minore.
I rischi sono legati all’inserimento dell’ago e si possono classificare in rischi materni - prevalentemente associati a complicanze infettive o lesioni di organi interni - e rischi fetali, tra cui il raro aumento del rischio di aborto spontaneo. Al fine di comprendere bene le potenzialità e i limiti dell’amniocentesi, è molto importante che le donne e le coppie cerchino uno spazio di informazione e confronto accurato con gli specialisti.
Amniocentesi, test del DNA fetale e altre alternative
Spesso le gestanti si chiedono se sia meglio effettuare l’amniocentesi, il test del DNA fetale (spesso noto commercialmente come Prenatal Safe) o altri screening. Non esiste una scelta migliore in senso assoluto. La differenza sostanziale è che il DNA Fetale non è un test diagnostico, ma definisce solo su base probabilistica la presenza delle più comuni anomalie cromosomiche.
Il DNA Fetale si esegue a partire da un prelievo di sangue materno, da cui viene isolato il materiale genetico fetale, ed è effettuabile a partire dalla 10^ settimana. Sebbene abbia una specificità e sensibilità superiori rispetto agli altri test di screening non invasivi (con probabilità di falso negativo inferiore all’1% e falso positivo inferiore allo 0,1%), resta pur sempre uno screening. Al contrario, l’amniocentesi offre una diagnosi certa. Un'altra indagine diagnostica è la villocentesi, che si effettua nel primo trimestre prelevando un campione di villi coriali, differenziandosi dall’amniocentesi per il momento della gravidanza e il tipo di tessuto prelevato.
Test del DNA fetale - Tutto quello che c'è da sapere
Gestione clinica: Amnioinfusione e Amnioriduzione
Oltre all'uso diagnostico, il liquido amniotico è protagonista di procedure terapeutiche invasive. L’amnioinfusione consiste nell’inserimento di soluzione fisiologica nel sacco amniotico. Le indicazioni principali riguardano situazioni di oligoidramnios grave (scarso liquido amniotico), tali da ostacolare la visualizzazione dell’anatomia fetale in ecografia. Poiché il liquido favorisce il passaggio degli ultrasuoni, la sua scarsità rende l'indagine non ottimale. È utile anche nel sospetto di rottura delle membrane non confermata da altri test.
All'opposto, l’amnioriduzione consiste nel drenaggio di liquido amniotico in eccesso. Si effettua in situazioni di polidramnios grave (AFI superiore a 400 mm o tasca massima superiore a 12 cm), dove la sovradistensione dell’utero crea un rischio di parto pretermine. L’utero, essendo un muscolo, quando si distende troppo inizia a contrarsi; in questi casi, la procedura di amnioriduzione può essere più efficace dei farmaci, che spesso offrono solo un beneficio momentaneo.
Anomalie di volume: Polidramnios e Oligoidramnios
Il polidramnios rappresenta un surplus di liquido amniotico. Sebbene raramente sia dannoso direttamente per il bambino, può comportare un maggior rischio di parto pretermine a causa dello stiramento uterino e creare discomfort respiratorio nella madre. Le cause sono varie: dal diabete materno alla sindrome da trasfusione feto-fetale, idrope fetale, ostruzioni gastrointestinali o patologie neuromuscolari.
Al contrario, l'oligoidramnios (carenza di liquido) può essere causato da stress, bassa assunzione di liquidi, rottura delle membrane, insufficienza uroplacentare, ritardo di crescita fetale o difetti congeniti delle vie urinarie. Le conseguenze possono essere gravi: immaturità polmonare, deformità degli arti (come il piede torto) e incapacità del feto di tollerare il travaglio. La diagnosi avviene tramite ecografia, monitorando regolarmente la crescita fetale e il benessere mediante il "non stress test".
La Sindrome da Aspirazione di Meconio (SAM)
Quando il neonato emette meconio (feci) mentre è ancora nell'utero, si può verificare la sindrome da aspirazione di meconio, fenomeno che accade nel 5-10% dei nati, spesso in casi di sofferenza fetale o gravidanza oltre termine. Se il meconio viene inalato, può penetrare nei polmoni, causando ostruzioni e infiammazioni.
In presenza di neonati depressi (non vigorosi), si raccomanda la pulizia profonda delle vie respiratorie. Nei casi gravi, è necessario il ricovero in terapia intensiva neonatale, dove si ricorre a ventilazione meccanica, terapia con surfattante, steroidi, ossido nitrico o, nei casi estremi, l'ossigenazione extracorporea a membrana (ECMO), un macchinario che ossigena il sangue tramite un polmone artificiale.
Potenziale futuro: cellule staminali nel liquido amniotico
Un ambito di ricerca avanzato riguarda la presenza, all'interno del liquido amniotico, di particolari cellule staminali mesenchimali. Questi elementi possono essere programmati per dare origine a diversi tipi di cellule e tessuti, rendendoli promettenti per la medicina rigenerativa e la terapia cellulare.
Ricercatori dell’Università di Lund hanno ideato una tecnica per prelevare fino a un litro di liquido amniotico durante i parti cesarei in modo sterile e rapido. Poiché ogni anno vengono eseguiti milioni di tagli cesarei, questa metodica potrebbe permettere l’accesso a un’importante riserva di cellule staminali precedentemente non sfruttata, aprendo nuovi orizzonti per la cura di malattie infettive, tumori e autoimmunità. Come sottolineato dagli esperti, la sfida attuale è accelerare la comprensione del pieno potenziale terapeutico di queste cellule attraverso studi clinici dedicati.