Le infiltrazioni epidurali rappresentano una metodica terapeutica consolidata e di grande rilevanza clinica nel panorama del trattamento del dolore vertebrale, in particolare per condizioni quali la lombalgia e la sciatica. Questa procedura, che mira a somministrare farmaci direttamente nello spazio epidurale, offre un approccio mirato ed efficace per il controllo del dolore, agendo laddove le terapie sistemiche (orali o intramuscolari) potrebbero risultare meno incisive o associate a maggiori effetti collaterali. La sua efficacia, tuttavia, è intrinsecamente legata a una corretta diagnosi e a una precisa identificazione del bersaglio anatomico, supportata da indagini diagnostiche accurate come la risonanza magnetica (RM) o la tomografia computerizzata (TC), e talvolta da valutazioni neurofisiologiche come l'elettromiografia (EMG).
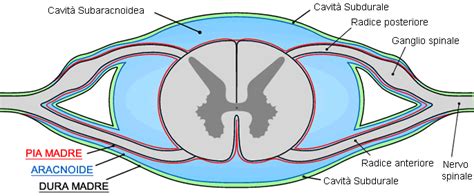
Comprendere lo Spazio Epidurale: Anatomia e Funzione
Lo spazio epidurale spinale è una regione anatomica di fondamentale importanza clinica situata all'interno del canale vertebrale. A differenza dello spazio epidurale cranico, che è solo potenziale in condizioni fisiologiche, lo spazio epidurale spinale è uno spazio reale che contiene una varietà di strutture cruciali. Dal punto di vista clinico, lo spazio epidurale rappresenta sia una via d'accesso privilegiata per la somministrazione di farmaci (anestesia e analgesia epidurale), sia il sito di sviluppo di gravi patologie compressive o infettive che possono compromettere la funzione neurologica. Le problematiche che interessano lo spazio epidurale possono derivare da diverse eziologie, principalmente di natura infettiva, emorragica o degenerativa.
Tipologie di Infiltrazioni Vertebrali
La scelta del target infiltrativo sulla colonna vertebrale è cruciale per il successo terapeutico e si basa su una diagnosi neurochirurgico-algologica accurata. Una volta stabilita la diagnosi clinica, supportata da indagini morfologiche e neurofisiologiche, si possono proporre diverse opzioni di terapia infiltrativa, rigorosamente ecoguidata o radioguidata.
Infiltrazioni Faccettarie
Le infiltrazioni delle faccette articolari mirano a iniettare, in modo ecoguidato o radioguidato, una miscela anti-infiammatoria costituita da cortisone particolato, anestetico locale e ossigeno-ozono. Questa procedura, condotta in modo differente a seconda del distretto (cervicale, dorsale o lombo-sacrale), è indicata in presenza di sindrome faccettaria. L'ago sottile viene fatto avanzare, dopo anestesia locale, per raggiungere il target, che si trova a una certa profondità dal piano cutaneo.
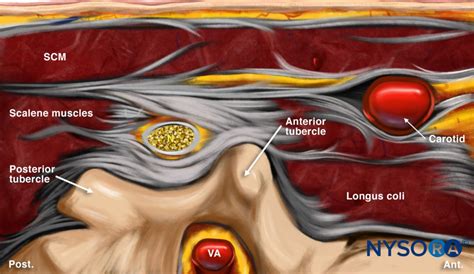
Infiltrazioni Foraminali/Periradicolari
L'infiltrazione foraminale o periradicolare prevede la guida dell'ago, sotto controllo radiologico o ecografico, nei pressi del forame di coniugazione, ovvero il punto da cui fuoriesce la radice nervosa infiammata. Questo tipo di infiltrazione è indicato in caso di stenosi foraminali e/o ernie del disco che comprimono le radici nervose all'emergenza dal forame. I farmaci somministrati includono cortisonici, anestetico locale e/o ossigeno-ozono. Questa procedura, sebbene efficace, richiede estrema perizia da parte del professionista, specialmente a livello cervicale, data la complessità anatomica della regione, ricca di strutture vascolari e nervose.
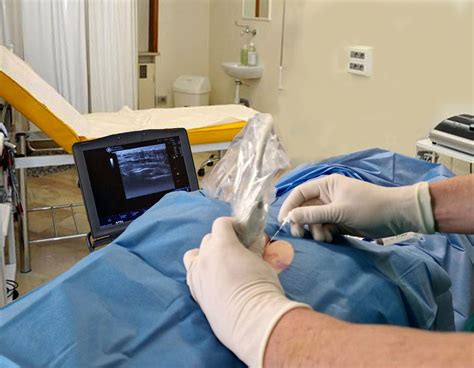
Infiltrazioni Peridurali
L'infiltrazione peridurale, nota anche come blocco epidurale, è una delle opzioni terapeutiche più comuni per il controllo del dolore lombare e della sciatica. Utilizzata fin dal 1952, questa procedura deposita i farmaci direttamente nello spazio epidurale, che circonda il sacco durale contenente il midollo spinale e le radici nervose.
Esistono due modalità principali di infiltrazione peridurale:
Infiltrazione Peridurale Translaminare: Questa è la modalità più antica e consiste nel raggiungere lo spazio epidurale passando tra le lamine vertebrali. Sebbene in passato fosse eseguita senza guida, le tecniche moderne prevedono l'uso di guida ecografica o radiologica per aumentarne la precisione e ridurre le complicanze. È indicata in presenza di patologie che interessano il midollo spinale o il sacco durale, come stenosi del canale vertebrale o ernie del disco. Si consiglia vivamente l'esecuzione in guida radiologica per la massima accuratezza.
Prof. Salvatore Masala - Infiltrazione periradicolare per ernia discale sintomatica
Infiltrazione Peridurale Caudale (Trans-iato Sacrale): Questa è la procedura più comune nella pratica clinica, considerata essenzialmente priva di complicanze maggiori. L'accesso allo spazio epidurale avviene attraverso lo iato sacrale, un'apertura naturale nella parte terminale della colonna vertebrale. Viene iniettata una soluzione di cortisonici non particolati, anestetico e soluzione fisiologica, solitamente con il paziente in posizione prona e sotto guida ecografica. È indicata per affezioni del sacco durale nei segmenti lombari bassi e sacrali, come ernie del disco o stenosi del canale lombare.
Differenze tra Infiltrazione Translaminare e Caudale
Le infiltrazioni peridurali translaminari e periradicolari sono considerate procedure "selettive", poiché mirano a un bersaglio specifico. Al contrario, l'infiltrazione epidurale caudale è "non selettiva", il che la rende più adatta quando i target dolorosi sono molteplici. Ad esempio, in caso di una singola ernia discale, si potrebbe optare per un'infiltrazione periradicolare o translaminare mirata. Se invece il paziente presenta più lesioni (es. ernia L4-L5 e protrusione L5-S1), l'approccio caudale potrebbe essere più appropriato per raggiungere un'area più vasta.
Gestione dell'Ipertensione in Pazienti Sottoposti a Procedure Infiltrative
L'ipertensione arteriosa rappresenta una condizione medica di vasta diffusione, con circa un adulto su tre affetto da questa patologia, e solo una percentuale limitata (circa il 50-54%) che vede la propria condizione sotto controllo. Le complicanze associate all'ipertensione, inclusi eventi cardiovascolari potenzialmente letali, sottolineano l'importanza di una gestione attenta, soprattutto in contesti medici che comportano procedure invasive.
Valutazione Preoperatoria e Rischio Ipertensivo
Una corretta valutazione preoperatoria è fondamentale per stratificare il rischio e minimizzare l'incidenza di episodi ipertensivi perioperatori. In generale, il rinvio di un intervento chirurgico è giustificato solo in casi di pressione arteriosa sistolica (PAS) superiore a 180 mmHg e/o pressione arteriosa diastolica (PAD) superiore a 110 mmHg. Tuttavia, la preoccupazione principale rimane quella di evitare ampie fluttuazioni della pressione arteriosa durante il periodo perioperatorio, al fine di ridurre le complicanze postoperatorie.
Farmacoterapia e Gestione Intraoperatoria
La gestione farmacologica dell'ipertensione perioperatoria richiede farmaci ben tollerati, con bassa tossicità, poche controindicazioni, rapida insorgenza e breve durata d'azione, facilmente titolabili. Le linee guida ESC/ESH e ACC/AHA presentano differenze nella definizione dei livelli di pressione arteriosa che richiedono trattamento. La modifica dello stile di vita, in particolare la perdita di peso, è la misura non farmacologica più efficace.
Farmaci come i diuretici agiscono aumentando l'escrezione urinaria di sodio, ma possono causare disidratazione e iponatriemia. Gli ACE-inibitori (ACEI) promuovono l'accumulo di bradichinina e possono generalmente essere continuati in caso di sedazione moderata. Gli antagonisti del recettore dell'angiotensina II (ARB) prevengono il legame dell'angiotensina II ai recettori AT1, ma possono causare ipertensione da rimbalzo alla sospensione. I calcio-antagonisti (CCB) inibiscono i canali del calcio di tipo L, riducendo la disponibilità di calcio intracellulare e attenuando la tachicardia riflessa. I beta-bloccanti (β-bloccanti) offrono un'ampia gamma di proprietà farmacologiche.
Durante l'anestesia, l'obiettivo è mantenere la pressione sanguigna entro parametri fisiologici, prevenendo fluttuazioni estreme. L'induzione dell'anestesia nei pazienti ipertesi richiede particolare cautela. Sebbene non esistano definizioni universalmente accettate di adeguati livelli di pressione sanguigna intraoperatoria, una gestione corretta influenzerà positivamente gli esiti postoperatori. L'ipotensione intraoperatoria eccessiva è associata a un aumento della mortalità, mentre le stesse considerazioni non valgono per l'ipertensione.
Dopo l'intervento, i pazienti ipertesi solitamente tornano ai livelli preoperatori. Il ritorno al regime orale abituale è un punto di partenza. In caso di necessità di un farmaco antipertensivo immediato, possono essere utilizzati agenti beta-bloccanti endovenosi (labetalolo, esmololo) o vasodilatatori (enalaprilato, idralazina).
Efficacia, Benefici e Rischi delle Infiltrazioni Epidurali
Nonostante l'ampio utilizzo, l'efficacia a lungo termine delle infiltrazioni epidurali rimane oggetto di dibattito scientifico, in parte a causa della variabilità metodologica degli studi condotti. Molti studi mancano di un controllo radiologico accurato per verificare il posizionamento dell'ago e la diffusione della soluzione, e spesso non classificano i pazienti in base alla diagnosi specifica, rendendo difficile l'interpretazione dei risultati.
Tuttavia, i potenziali benefici sono significativi. La somministrazione diretta dei farmaci anti-infiammatori e analgesici sullo spazio epidurale o nelle sue vicinanze offre un effetto localizzato superiore rispetto alle terapie sistemiche, con minori effetti collaterali. L'iniezione epidurale può inoltre contribuire a "lavare" via le sostanze infiammatorie dalla zona dolente.
Le percentuali di successo variano, ma almeno il 50% dei pazienti riferisce un beneficio sostanziale, con percentuali che salgono all'80% nel caso di sciatica da ernia del disco e circa il 75% di riduzione del dolore fino a un anno per la sciatica da stenosi spinale. Questi risultati permettono spesso ai pazienti di riprendere attività fisica, intraprendere percorsi riabilitativi e migliorare la qualità della vita, potenzialmente ritardando o evitando la chirurgia.
Come per ogni procedura medica invasiva, esistono rischi associati alle infiltrazioni epidurali, sebbene siano generalmente rari. Questi includono:
- Perdita temporanea di sensibilità della vescica e intestinale.
- Infezioni: rare (0.1-0.01%).
- Puntura durale: (0.5%) può causare cefalea.
- Sanguinamento: raro, più frequente in pazienti con disturbi della coagulazione.
- Danno nervoso: rarissimo.
Effetti collaterali dei cortisonici somministrati sono anch'essi rari e meno severi di quelli da somministrazione orale, potendo includere aumento del dolore locale, cefalea transitoria, rossore del viso, ansia, insonnia, febbre serale, innalzamento glicemico, transitoria immunodepressione, e più raramente ulcera gastrica, necrosi avascolare dell'anca o cataratta.
È fondamentale che il paziente contatti immediatamente il medico in caso di comparsa di cefalea severa e ingravescente in posizione eretta, febbre superiore a 38°C per più di 24 ore, perdita di sensibilità e forza agli arti, perdita del controllo degli sfinteri, o dolore severo non controllato dalla terapia.
Prof. Salvatore Masala - Infiltrazione periradicolare per ernia discale sintomatica
Numero e Frequenza delle Iniezioni
Non esiste una regola fissa per il numero e la frequenza delle iniezioni epidurali, ma vi è un consenso generale a non superare le tre infiltrazioni all'anno. In caso di dolore acuto, si propone un ciclo di massimo tre iniezioni a distanza di 2-4 settimane l'una dall'altra. Se non si osserva miglioramento dopo le prime due, è probabile che ulteriori tentativi non sortiscano beneficio, e il medico proporrà alternative terapeutiche.
In conclusione, le infiltrazioni epidurali rappresentano una strategia terapeutica preziosa per la gestione del dolore vertebrale, ma la loro efficacia e sicurezza dipendono da una diagnosi precisa, un'esecuzione tecnica impeccabile e una gestione attenta delle condizioni mediche preesistenti, come l'ipertensione, che richiedono un approccio integrato e multidisciplinare.