L’induzione dell’ovulazione è un trattamento ambulatoriale che può fare la differenza per molte donne che hanno difficoltà a concepire. Questa terapia è particolarmente indicata per persone giovani con una buona riserva ovarica, che non riescono a ovulare spontaneamente a causa di disfunzioni ormonali o altre problematiche. Nello specifico, l'induzione dell'ovulazione è particolarmente adatta a persone con cicli mestruali irregolari o anovulatori, come i pazienti con sindrome dell’ovaio policistico (PCOS) che non riescono a concepire nonostante una buona riserva ovarica. L'obiettivo principale è superare un ostacolo al concepimento senza modificare in modo sostanziale il potenziale di fertilità intrinseco.
Comprendere l'Induzione dell'Ovulazione e i Suoi Benefici
Quando la gravidanza non arriva, soprattutto in presenza di cicli mestruali irregolari, l’induzione dell’ovulazione potrebbe essere la soluzione giusta. Questo trattamento è concepito per favorire la maturazione di uno o più follicoli ovarici, aumentando così le probabilità di concepimento. La risposta alla stimolazione e il controllo della terapia sono fondamentali per la buona riuscita del ciclo di terapia.La storia di Sabrina è un esempio illuminante del successo che si può ottenere con l’induzione dell’ovulazione. Sabrina aveva 30 anni e una lieve disfunzione ovulatoria, ma una buona riserva ovarica. È stato intrapreso un percorso con il Clomifene, seguito da controlli ecografici mirati per monitorare la risposta dell’ovaio. Alla fine del secondo ciclo, Sabrina è riuscita a concepire, dimostrando come un approccio mirato possa portare a risultati significativi.
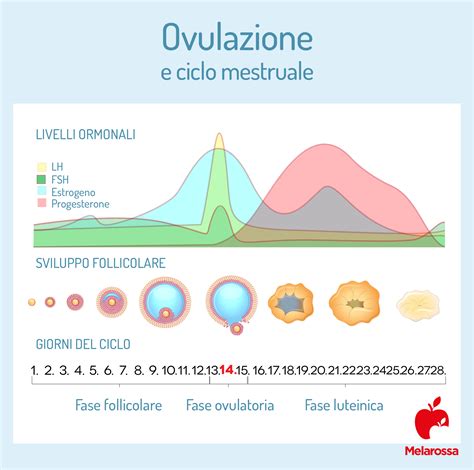
Il trattamento prevede una moderata stimolazione farmacologica tale per cui vengono reclutati da uno a tre follicoli dominanti, le cui dimensioni raggiungono i 18/20 mm. Questi follicoli vengono monitorati nella loro crescita tramite ecografia transvaginale, un passaggio cruciale per garantire l'efficacia e la sicurezza del processo.
Il Ruolo Chiave dei Farmaci nell'Induzione Ovulatoria
Per indurre l'ovulazione, vengono utilizzati diversi farmaci, selezionati in base alle specifiche condizioni della coppia e alle esigenze del ciclo. Favorire la risposta ovarica è determinante al fine di incrementare le possibilità di gravidanza. A tale scopo, è fondamentale prevenire ed evitare le interferenze ormonali che possano impedire il buon esito della procedura.
Clomifene Citrato e Letrozolo: I Trattamenti di Prima Linea
Il Clomifene è uno dei farmaci più utilizzati per l’induzione dell’ovulazione. Il Clomifene viene assunto per 5 giorni, a partire dal terzo o dal quinto giorno del ciclo mestruale. Il clomifene è una sostanza che si lega con gli estrogeni recettori a livello cerebrale, e serve a far passare al cervello il falso messaggio di mancanza di estrogeni. Di solito si somministra dal 3° al 7° giorno del ciclo in dosi da 100 mg al giorno, che si aumenta sino a 150 mg se la risposta delle ovaie non è soddisfacente. Dopo la fase di trattamento, si effettuano controlli ecografici per valutare se uno o più follicoli stanno maturando. Dopo l’ovulazione, non sono previsti ulteriori interventi immediati.In caso di ciclo mestruale irregolare o di comprovata assenza di ovulazione, oltre al clomifene citrato, si può ricorrere in alternativa al letrozolo (FEMARA). La loro caratteristica, di inibire la produzione di estrogeni, è utilizzata anche nell'infertilità per l’induzione dell’ovulazione. È possibile che, in alcuni casi, si manifesti una risposta ridotta in caso di CC-resistenza, rendendo necessario valutare terapie alternative.
Gonadotropine: Una Rivoluzione Terapeutica
In caso di insuccesso nell’induzione dell’ovulazione con il clomifene citrato, o in protocolli più complessi, si ricorre all’utilizzo di gonadotropine, come l'FSH e l'LH, per la stimolazione ovarica controllata e l’ovulazione multipla. Le gonadotropine (FSH ed LH) sono state una rivoluzione nelle possibilità terapeutiche sia nell’induzione nelle pazienti anovulatorie, sia come terapia per la stimolazione della multiovulazione nelle procedure di procreazione assistita. La somministrazione comincia dal 2°-3° giorno del ciclo, di solito con dosi di 75-150 UI al giorno sino alla formazione di follicoli maturi.Tra i vantaggi resi possibili dalle nuove molecole ricombinanti, ci sono una maggiore omogeneità dei farmaci, una maggior efficacia clinica e la possibilità di ricorrere a dosi inferiori di farmaco per gravidanza ottenuta, considerando anche un basilare principio di precauzione che ha orientato in modo sempre più deciso verso questa categoria di molecole. Il dosaggio giornaliero varia da 75-100 UI in pazienti giovani con eccellente riserva ovarica, sottopeso e con tratto policistico a un massimo di 450 UI/die, limite che solitamente non viene superato, nemmeno in pazienti con riserva ovarica compromessa, perché ritenuto inefficace.Queste procedure prevedono la somministrazione di gonadotropine di sintesi da parte del ginecologo mediante iniezione sottocutanea, per la stimolazione della crescita follicolare multipla.
GnRH: Regolatori dell'Asse Ipotalamo-Ipofisi-Ovaio
Gli analoghi del GnRH possono essere utilizzati in formulazioni “deposito” (nelle pazienti in cui è attesa una normale risposta ovarica) o “giornaliere” e vengono in genere impiegati nelle procedure che prevedono la soppressione dell’ipofisi prima di iniziare la stimolazione. Questa soppressione è cruciale per ottenere un controllo ottimale della stimolazione ovarica, prevenendo ovulazioni spontanee e sincronizzando la crescita follicolare.Gli antagonisti del GnRH possono essere proposti alla paziente che presenta una previsione di risposta ridotta o, al contrario, eccessiva alla terapia di somministrazione. Vengono associati a un estroprogestinico per la sincronizzazione del ciclo e generalmente rendono più breve il periodo di induzione della multiovulazione.Per prevenire il rilascio precoce dei follicoli e la perdita di ovuli, a causa della stimolazione ormonale, si somministrano gli antagonisti, tipicamente dal 6° giorno dalla stimolazione. Il loro scopo è inibire la secrezione degli ormoni dell’ipofisi del cervello (FSH, LH) e consentire la crescita graduale dei follicoli sino alla loro maturazione finale senza il rischio di luteinizzazione precoce e perdita dei follicoli.
Induzione dell'ovulazione: cos'è e come funziona
L'Ormone hCG: Il Grilletto dell'Ovulazione
A un certo punto della terapia, quando i follicoli hanno raggiunto le dimensioni e la maturazione desiderate, si prescrive l’hCG (Gonasi). L'hCG determina lo scoppio follicolare e “libera” gli ovociti in addome, perché siano resi disponibili alla fertilizzazione. In prossimità dello scoppio follicolare, vengono intensificati i rapporti di coppia e, 15 giorni dopo il termine dei rapporti, si esegue un test di gravidanza (beta-hCG plasmatico) per verificare l'esito del trattamento.
Monitoraggio e Personalizzazione del Percorso Terapeutico
Un elemento cardine di ogni protocollo di induzione dell'ovulazione è il monitoraggio rigoroso, essenziale per la sicurezza e l'efficacia del trattamento.
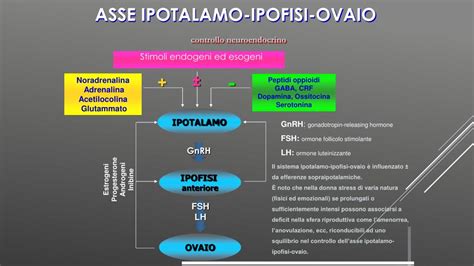
La Funzione Riproduttiva e l'Asse Ipotalamo-Ipofisi-Ovaio
La funzione riproduttiva è sotto il controllo dell’asse ipotalamo-ipofisi-ovaio; queste tre stazioni si controllano vicendevolmente tramite meccanismi detti di feedback. L’ipotalamo, localizzato a livello del Sistema Nervoso Centrale, produce, sulla base delle informazioni che gli giungono da ipofisi e ovaio, l’ormone GnRH che stimola il rilascio di LH e FSH (gonadotropine ipofisarie). La comprensione di questo delicato equilibrio è fondamentale per modulare correttamente la stimolazione farmacologica.
Monitoraggio Ecografico e Ormonale: Passaggi Fondamentali
Il monitoraggio ecografico è cruciale. Dopo la fase di trattamento farmacologico, si effettuano controlli ecografici per valutare se uno o più follicoli stanno maturando. Sono considerati follicoli maturi quelli le cui dimensioni sono superiori a 18 mm di diametro lordo. Il monitoraggio ecografico e ormonale ha lo scopo di definire la risposta e ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica.Il monitoraggio condotto sui livelli ormonali è parimenti importante, in quanto può far ritenere di non poter prelevare ovociti maturi se i valori non sono nel range desiderato. I medicinali necessari in questa fase del programma vengono selezionati sulla base delle specifiche condizioni della coppia e delle esigenze del ciclo.
Protocolli di Stimolazione: Adattamento alle Esigenze Individuali
Esistono numerosi protocolli di stimolazione ovarica, differenti per tipo e/o dosaggio farmacologico impiegati. La loro scelta dipende dalla condizione di partenza femminile, includendo fattori come l'età, la presenza di anovulazione, la sindrome dell'ovaio policistico, l'endometriosi e altre problematiche. La personalizzazione del protocollo è essenziale per ottimizzare le probabilità di successo e minimizzare i rischi.
Condizioni Essenziali per il Concepimento In Vivo
Per aiutare la coppia nella procreazione in vivo, devono essere accertate due condizioni più che necessarie: la normospermia del seme maschile e la pervietà tubarica femminile. Quest'ultima viene verificata con un esame diagnostico chiamato isterosalpingografia. Questi accertamenti preliminari sono imprescindibili per garantire che l'induzione dell'ovulazione possa effettivamente condurre al concepimento naturale.
Aspetti Pratici, Efficacia e Gestione dei Rischi
L'induzione dell'ovulazione è un trattamento che, sebbene promettente, richiede una gestione attenta degli aspetti pratici, una chiara comprensione delle sue probabilità di successo e una consapevolezza dei potenziali rischi.
Cicli di Trattamento e Tassi di Successo
Generalmente si eseguono da 3 a 6 cicli consecutivi di stimolazione, a seconda della risposta della paziente e della diagnosi iniziale. Un eventuale insuccesso della metodica, dunque, è valutabile solo dopo almeno 4 tentativi giunti al transfer, soprattutto nel contesto delle tecniche di assistenza riproduttiva. Questo perché, dopo un mese di rapporti liberi, anche una coppia giovane e fertile non ha più del 20% di probabilità di concepire. Le tecniche di assistenza riproduttiva, attraverso l'induzione dell'ovulazione, superano un ostacolo al concepimento senza poter modificare in modo sostanziale il potenziale di fertilità di base.Sulla base dell’esperienza maturata da Humanitas Fertility Center, circa il 30% delle coppie ottiene una gravidanza alla conclusione del ciclo di trattamento. Esiste nell’esperienza degli specialisti di Humanitas Fertility Center un rapporto diretto tra numero di ovociti recuperati e probabilità di successo (bambini nati), anche senza considerare le gravidanze da crioconservazione, che giunge a ridurre l’effetto negativo dell’età. Qualora, dopo il primo tentativo, non si verifichi una gravidanza, verranno valutate le varie fasi della procedura e decise eventuali modificazioni della terapia e/o del tipo di procedura. Per le tecniche di assistenza riproduttiva viene sempre considerato un ciclo di trattamenti e non il singolo tentativo.L’efficacia della stimolazione con rapporti programmati dipende da diversi fattori, tra cui l'età della donna, la sua riserva ovarica e la diagnosi di partenza.
Natura Non Invasiva e Regime Ambulatoriale
No, l’induzione dell’ovulazione con rapporti programmati è un trattamento non invasivo e generalmente ben tollerato. Viene eseguito attraverso farmaci ormonali a basso dosaggio, somministrati per via orale o tramite iniezioni sottocutanee, seguiti da controlli ecografici e ormonali. No, non è previsto alcun ricovero. Tutto il percorso - dalla prescrizione dei farmaci ai controlli - si svolge in regime ambulatoriale, con appuntamenti programmati in base alla risposta ovarica. Questo rende il trattamento accessibile e meno gravoso per le pazienti.
Rischi e Possibili Complicazioni
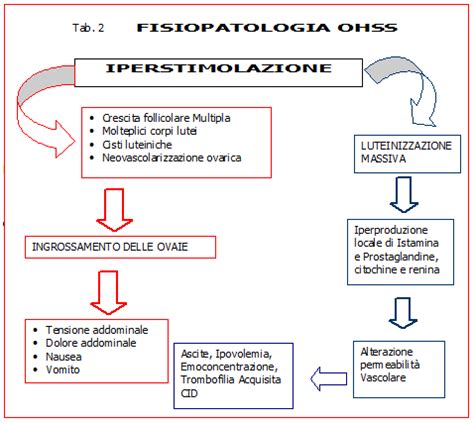
I rischi più gravi sono sostanzialmente concentrati nella sindrome da iperstimolazione ovarica (OHSS). Questo fenomeno, descritto raramente anche in donne non sottoposte alle terapie di procreazione assistita, comporta un discreto aumento volumetrico delle ovaie, con produzione di liquido all’interno dell’addome e comparsa di sintomi soggettivi a volte importanti, quali dolore, senso di peso, difficoltà alla respirazione e diminuzione della diuresi. Tali sintomi possono essere talvolta importanti e richiedono attenzione medica.I fattori di rischio per l'OHSS includono età giovane, PCOS, alti valori di estradiolo, numerosi piccoli follicoli e alcuni regimi di stimolazione specifici. È più probabile con stimolazioni senza pick-up (ad esempio, induzione con rapporti o IUI) se si sviluppano molti follicoli. La sindrome da iperstimolazione ovarica è una complicanza iatrogena potenzialmente seria, caratterizzata da ovaie aumentate di volume e aumento della permeabilità capillare che porta a versamento addominale.La risposta all’induzione per la crescita follicolare multipla può anche essere assente. È possibile che la terapia di induzione non induca la crescita di un numero adeguato di follicoli o che il monitoraggio condotto sui livelli ormonali faccia ritenere di non poter prelevare ovociti maturi. La risposta all’induzione per la crescita follicolare multipla può anche risultare assente. È possibile cioè che la terapia di induzione non induca alcuna crescita di un numero adeguato di follicoli o che il monitoraggio condotto sul livello ormonali faccia supporre di non poter prelevare ovociti maturi.
L'Induzione dell'Ovulazione nell'Ambito della Procreazione Medicalmente Assistita (PMA)
L'induzione dell'ovulazione assume un ruolo centrale anche nel più ampio contesto della Procreazione Medicalmente Assistita, offrendo soluzioni a coppie con diverse forme di infertilità.
Super-ovulazione come Denominatore Comune della PMA
Denominatore comune della PMA è l’induzione della super-ovulazione. È ormai dimostrato come l’efficacia del trattamento sia incrementata dalla contemporanea maturazione di più follicoli. In un ciclo spontaneo matura un unico ovocita (follicolo del Graaf); somministrando invece dall'esterno adeguate concentrazioni di gonadotropine si può ottenere la sincrona crescita di più follicoli. Questo approccio è mirato a massimizzare le possibilità di recuperare un numero sufficiente di ovociti per le procedure di PMA.
Tecniche di PMA e Loro Classificazione
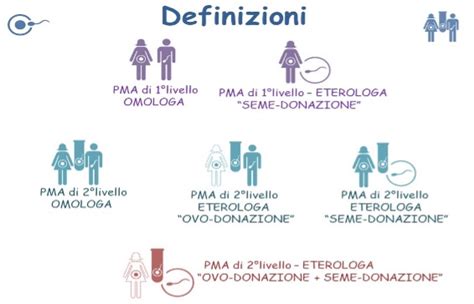
Le tecniche di procreazione medicalmente assistita (PMA) si suddividono in tre livelli in base alla complessità e alla modalità di incontro tra ovocita e spermatozoo. L'induzione dell'ovulazione è spesso il primo passo in molte di queste procedure, preparando le ovaie per il recupero degli ovociti o per l'inseminazione. I medicinali necessari in questa fase del programma vengono selezionati sulla base delle specifiche condizioni della coppia e delle esigenze del ciclo. La FIVET e altre tecniche, pur avendo indicazioni specifiche (ad esempio, fattore maschile grave, ostruzione tubarica bilaterale, fallimento di altre tecniche), beneficiano di un'attenta induzione dell'ovulazione. I risultati sono generalmente sovrapponibili alla FIVET, con esiti per ciclo che variano tipicamente tra il 20% e il 35%, in base all'età materna e alla qualità embrionaria.
tags: #induzione #ovulazione #multipla