Il desiderio di una gravidanza è un'esperienza profondamente personale e, per molte coppie o donne single, può presentare sfide inaspettate. Spesso, la domanda "come rimanere incinta velocemente?" emerge quando un figlio non riesce ad arrivare. Esistono diversi percorsi e approcci per favorire il concepimento, sia naturalmente che attraverso le tecniche di procreazione medicalmente assistita (PMA), escludendo specificamente l'iniezione intracitoplasmatica dello spermatozoo (ICSI), che rappresenta una delle modalità di fecondazione in vitro più complesse e mirate a casi di grave infertilità maschile. Questo articolo esplora le varie strategie e opzioni disponibili per chi cerca di concepire, focalizzandosi su metodi meno invasivi o alternativi all'ICSI.
Il Percorso Naturale Verso la Gravidanza: Comprendere il Concepimento
Per il concepimento di un figlio, il processo biologico è una complessa sequenza di eventi. Dapprima, gli spermatozoi devono, dall’eiaculato, passare al fluido vaginale e salire velocemente verso il collo dell’utero, attraversare il canale cervicale e poi entrare in cavità uterina. Da qui, devono continuare il loro viaggio verso le tube, attraversarle, e trovare nella parte più distante della tuba l’ovocita che è uscito dall’ovaio al momento dell’ovulazione e che deve essere stato “preso” dalla tuba stessa. Una volta che lo spermatozoo ha trovato l’ovocita, deve fecondarlo. Se tutto è avvenuto regolarmente, l’embrione che si forma comincia a spostarsi verso l’utero e, raggiunta la cavità uterina, si “annida” nell’endometrio. A questo punto, l'embrione inizia pian piano a produrre il BetaHCG, l’ormone che, dosato nel sangue, indica l’avvenuta gravidanza.
Il Ruolo Cruciale delle Tube di Falloppio
Le tube uterine, o tube di Falloppio, sono condotti muscolari che uniscono le ovaie all’utero. Ogni mese, le tube uterine catturano al loro interno l’ovulo e qui si produce l’unione tra ovulo e spermatozoo, ossia la fecondazione. L’embrione risultante viene poi trasportato fino all’utero dove avrà inizio la gravidanza. Sono pertanto molto importanti per il raggiungimento della gravidanza e per il processo di ovulazione e fecondazione. L’integrità anatomica delle tube di Falloppio è essenziale per una fertilità naturale. Tuttavia, esistono una serie di condizioni, malattie e problemi che possono portare a malfunzionamenti e ostruzioni delle tube, e talvolta la loro rimozione per laparoscopia è necessaria, come nel caso di salpingite, endometriosi, una gravidanza ectopica o un’ostruzione. In queste situazioni, sorge la domanda sulla possibilità di ottenere una gravidanza. Nel caso di avere solo una tuba funzionale, la concezione naturale sarebbe possibile, ma con una significativa riduzione della probabilità. Se non si dispone di nessuna delle due tube, la gravidanza naturale è altamente improbabile.
Quando il Concepimento Non Arriva: Interrogativi e Limiti degli Esami
Quando una gravidanza tarda ad arrivare, sorgono molte domande cruciali per identificare il problema. Ad esempio: gli spermatozoi dalla vagina riescono a superare il collo dell’utero per entrare in cavità uterina? Riescono a passare le tube, anche se sono aperte? Le tube hanno contrazioni muscolari corrette per “spingere in su” gli spermatozoi? Hanno le ciglia che aiutano il loro movimento? Gli spermatozoi, quando si trovano davanti all’ovocita, riescono ad entrarci? L’ovocita, quando avviene l’ovulazione, “cade” nella tuba oppure si perde all’esterno? Se si forma l’embrione, questo è in grado di annidarsi nell’utero? E se l’endometrio lo “rifiuta”?
Queste sono solo alcune domande alle quali sarebbe necessario dare una risposta per capire perché non si rimane incinta. Non esistono, però, esami in grado di rispondere a tutte queste semplici domande in modo definitivo. Anche i test di fertilità, sia maschili che femminili, non sempre riescono a dare risposte certe e affidabili. Di fronte a queste incertezze, si deve cambiare modo di ragionare: non cercare la causa, ma la soluzione.
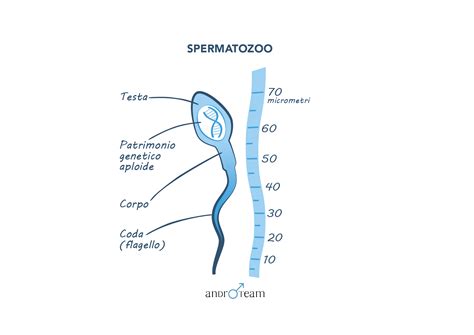
Migliorare le Probabilità di Concepimento Naturale
Dobbiamo essere sinceri: non esistono dei veri e propri segreti per rimanere subito incinta. La gravidanza, infatti, per quanto sia ottenuta da un processo scientifico, è anche questione di probabilità. Ci sono, però, metodi e approcci che possono facilitarla e far sì che avvenga più velocemente.
Consigli Pratici per Favorire la Gravidanza
Se si ha un ciclo regolare, diciamo tra i 25 e i 35 giorni, è molto probabile che si tratti di cicli ovulatori. In questo caso, non è necessario perdere tempo a fare monitoraggio degli stick, del muco filante o della temperatura basale, poiché questi non aggiungono informazioni che già non si conoscono. Se si ha un ciclo regolare, si ha l’ovulazione. Un consiglio pratico è avere rapporti un giorno sì e due no. Facendo così, in qualsiasi momento avvenga l'ovulazione, si avranno sempre spermatozoi vitali nelle tube. Questo approccio aiuta a “colpire” l’ovulazione senza organizzare o forzare eccessivamente i rapporti, mantenendo la spontaneità. È importante sapere che il liquido seminale che esce dalla vagina dopo il rapporto sessuale è fatto prevalentemente da spermatozoi immobili, quindi inutili dal punto di vista riproduttivo. È quindi inutile, dopo il rapporto, mettersi “a gambe all’aria” o in altre fantasiose posizioni. Gli spermatozoi sani, dopo un minuto dal rapporto, stanno già “correndo” nel canale cervicale, anche se la donna è in piedi. Un altro aspetto fondamentale è non “mettere pressione” al partner maschile. Se l’uomo si sente sotto pressione, spesso non vuole fare all’amore, lo fa di malavoglia e spesso sviluppa problemi di erezione e calo della libido, compromettendo ulteriormente le possibilità di concepimento.
Rimanere incinta subito dopo il ciclo è anche una possibilità. Non è solo necessario che lo spermatozoo raggiunga e fecondi l’ovocita, ma anche che l’embrione che si è formato arrivi in utero e lì trovi una mucosa (l’endometrio) adeguata. L’endometrio è per fortuna molto veloce a formarsi e in 24 ore può cambiare profondamente la sua struttura. Questo spiega come mai si può rimanere incinta immediatamente dopo la fine del ciclo. Se una paziente ha un ciclo breve, diciamo di 22 giorni, ovula con ogni probabilità 14 giorni prima, quindi in ottava giornata, cioè appena finito il ciclo. In quella fase l’endometrio ha appena finito di sfaldarsi con la mestruazione, ma riesce a formarsi velocemente ed essere accogliente per l’embrione. Quindi cicli anche così brevi, a volte possono dare la sorpresa di una gravidanza.
Rimanere incinta... come si fa? Ti spiego come aumentare le probabilità di gravidanza.
L'Importanza di Non Perdere Tempo e Quando Rivolgersi a Specialisti
Una coppia con fertilità normale ha molti “biglietti della lotteria buoni” a disposizione. Calcolando che ogni mese prendono un biglietto della lotteria, entro 12 mesi estraggono il biglietto vincente. Se invece non si rientra in queste coppie, si hanno meno possibilità di estrarre il biglietto buono, il che non esclude che una coppia possa estrarre, anche il giorno dopo, l’unico biglietto buono che ha, ma è solo poco probabile. L’unico atteggiamento razionale è provare a cercare la gravidanza per 6 mesi o un anno.
Se sono 6 mesi che si sono sospesi i metodi contraccettivi e non è arrivata una gravidanza, è opportuno fare uno spermiogramma per valutare la fertilità maschile. Se sono 12 mesi che si sono sospesi i metodi contraccettivi e non è arrivata una gravidanza, non si dovrebbe perdere tempo con integratori o terapie fantasiose. È il momento di rivolgersi a professionisti della PMA. Come si va dal medico per un’appendicite, così si dovrebbe fare per l'infertilità. È fondamentale non aspettare il “momento giusto” per cercare la gravidanza. Più si è giovani, più si hanno possibilità di gravidanza, sia naturale che con le tecniche di PMA. Per questo motivo, è consigliabile “buttarsi” a cercare un bambino il prima possibile.
Non è consigliabile fidarsi del “si dice che” oppure “una mia amica ha smesso di pensarci e…” o “ha adottato un bambino e a quel punto…”. Se una persona ha una tonsillite, non lascia “fare alla natura”, ma va dal medico e segue il suo parere. Allo stesso modo, se una coppia non riesce ad avere un bambino, non dovrebbe “lasciare fare alla natura”, ma andare dal medico. Il consiglio di “non pensarci” non fa rimanere più incinta, ma fa vivere meglio questo periodo. Per cui, si consiglia di fare all’amore ogni 2-3 giorni per sei mesi. Se dopo i sei mesi non è venuta una gravidanza, senza preoccupazione e senza ansia, si fa uno spermiogramma e si comincia, con calma, a studiare la situazione.
Se a questo punto ci si rivolge a un Centro di PMA, si avranno più o meno il 40% di possibilità per tentativo di prendere il biglietto vincente, se si hanno meno di 40 anni. Tra i 40 e i 43 anni, le chance di vittoria si riducono di molto, attestandosi intorno al 15%. Sopra i 43 anni, invece, solo l’ovodonazione offre più del 50% di possibilità di trovare il biglietto giusto. Pertanto, il consiglio è sempre lo stesso: non perdere tempo! Se i tempi si allungano, non si dovrebbero allungare ulteriormente aspettando, perché più si aspetta, più si rende difficile anche il lavoro degli specialisti.
Affrontare la Bassa Riserva Ovarica (BRO)
Attualmente, affrontare una diagnosi di bassa riserva ovarica non significa rinunciare al sogno di diventare madre. La riserva ovarica è indicativa della capacità delle ovaie di sviluppare ovuli maturi e sani da rilasciare in ogni ciclo mestruale al fine del concepimento. In pratica, può essere definita come la rappresentazione concreta della quantità e qualità degli ovuli rimanenti in una donna, poiché non sono infiniti, ma di un numero predeterminato. Avere una riserva ovarica bassa, o diminuita, significa dunque avere più difficoltà a concepire un bambino, ma non è sinonimo diretto di sterilità, perché per rimanere incinta basta solo un ovulo!
Cosa Significa Bassa Riserva Ovarica, Sintomi e Cause
Una bassa riserva ovarica è significativa di una riduzione del numero di ovuli disponibili nelle ovaie, tale da influenzare negativamente le possibilità riproduttive nel genere femminile. Questo accade perché le donne nascono con un numero predefinito di ovuli che diminuisce nel tempo, e non se ne formano di nuovi, a differenza di quanto accade per gli spermatozoi negli uomini. Per alcune, tale diminuzione avviene precocemente o più rapidamente di quanto previsto per la loro età, per altre è un declino fisiologico che conduce alla menopausa in media a 52 anni. In genere, dai 31 anni in poi la riserva ovarica inizia a ridursi più rapidamente e con questa la sua fertilità, con un’accelerazione ulteriore dopo i 35-40 anni.
La bassa riserva ovarica di solito non presenta sintomi evidenti. In alcuni casi, si possono verificare irregolarità del ciclo mestruale, come cicli brevi (invece di 28 giorni, di 24 o 26 giorni tra un ciclo e l’altro). La bassa riserva ovarica è provocata essenzialmente dall’invecchiamento, ma esistono anche altri potenziali cause, come fattori genetici, precedenti interventi chirurgici che possono aver danneggiato le ovaie, trattamenti medici come la chemioterapia o la radioterapia, e condizioni come l’endometriosi o le infezioni pelviche.
Diagnosi: AMH, FSH e Conteggio dei Follicoli Antrali
La conferma della bassa riserva ovarica si ottiene attraverso esami di laboratorio e la valutazione della storia clinica della paziente. Esistono diverse indagini diagnostiche atte ad individuare una riserva ovarica bassa e spesso si usano in combinazione.
Ormone Anti-Mülleriano (AMH): L’AMH è un ormone prodotto dai follicoli ovarici e il suo livello nel sangue fornisce un’indicazione della quantità di ovuli rimasti nelle ovaie. Maggiore è la presenza dell’ormone anti-mülleriano nel sangue, maggiore sarà la riserva ovarica disponibile. Se i livelli sono bassi, la riserva ovarica è ridotta, poiché questi sono indicativi del numero di follicoli rimanenti che lo producono.
Ormone Follicolo-Stimolante (FSH) e Ormone Luteinizzante (LH): L’ormone follicolo-stimolante (FSH) è un ormone ipofisario, rilasciato da una parte del cervello della donna, che agisce sulle ovaie ed è responsabile della stimolazione della crescita dei follicoli. Livelli alti di FSH, misurati all’inizio del ciclo mestruale, possono essere suggestivi del problema, poiché significa che l’organismo ne produce maggiormente per stimolare i follicoli. L’ormone luteinizzante (LH), noto anche come ormone luteostimolante, è responsabile del reclutamento dei follicoli e dell’avvio dell’ovulazione.
Conteggio dei Follicoli Antrali (AFC): I follicoli antrali sono piccole sacche piene di liquido che si trovano all’interno delle ovaie. Durante il ciclo, diversi follicoli antrali iniziano a crescere all’interno delle ovaie. In genere, i migliori maturano, ovulano durante il ciclo e attendono nelle tube di essere fecondati. Attraverso un’ecografia transvaginale, è possibile contare il numero di follicoli antrali presenti nelle ovaie. È da evidenziare che questi test valutano la quantità di ovuli, mentre la loro qualità è sostanzialmente correlata all’età.
La Possibilità di Concezione con Bassa Riserva Ovarica
Concepire un bambino in modo naturale, anche se si ha una riserva ovarica bassa, è possibile, benché complicato. Come non pensare alle donne over 40 che non vedono arrivare il ciclo mestruale e pensano a un inizio di menopausa per poi ritrovarsi con un test di gravidanza positivo? Del resto, per rimanere incinta basta solo un ovulo! La differenza spesso sta nella qualità del gamete. Le donne sotto i 35 anni con bassa riserva ovarica, ma ovulazioni regolari, di fatto hanno le stesse possibilità di quelle con una fisiologica riserva. Questo in genere accade perché alla loro età, quell’unico ovulo rilasciato con l’ovulazione è di buona qualità. Con il passare dell’età, anche questa diminuisce insieme al numero, e tutto diventa più difficile. È importante in questi casi consultare prontamente uno specialista per la fertilità, per non perdere ulteriore tempo e ottenere una diagnosi personalizzata e ricevere consigli su come procedere per ottenere un concepimento naturale o con fecondazione assistita.
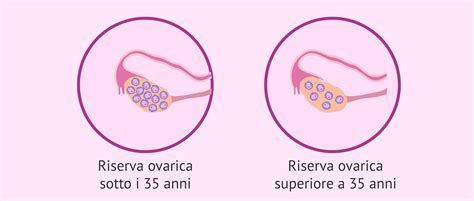
Le Vie della Fecondazione Assistita Senza ICSI
Le tecniche di Procreazione Medicalmente Assistita (PMA) possono rappresentare spesso la soluzione per le donne che cercano una gravidanza e hanno difficoltà ad ottenerla a causa della riserva ovarica ridotta o di altri fattori di infertilità. La fecondazione assistita viene anche chiamata fecondazione artificiale, ma molti professionisti del settore preferiscono la prima definizione, pensando che il loro lavoro aiuti durante la fecondazione.
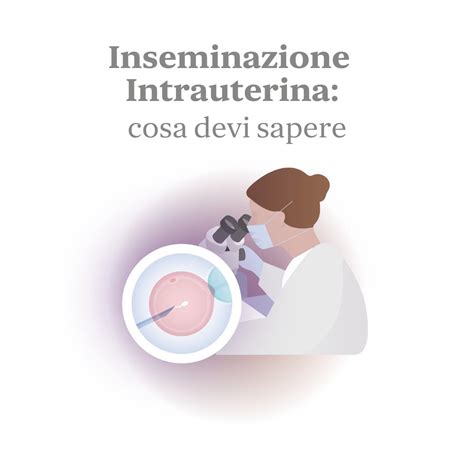
Inseminazione Intrauterina (IUI): Il Primo Passo
L’IUI è la forma più semplice di fecondazione assistita e di conseguenza è spesso il primo metodo suggerito quando una coppia non riesce a concepire un figlio naturalmente. Similmente a un esame ginecologico, la procedura di inseminazione viene eseguita da infermiere oppure ostetriche. L’ostetrica inserisce un catetere molto sottile all’interno della vagina fino alla cervice. Questo catetere è collegato a una siringa contenente il seme purificato. L’ostetrica inietta le cellule spermatiche nell’utero e da quel momento le cellule sono in grado di trovare la loro strada fino all’ovulo. È possibile effettuare l’inseminazione sia utilizzando lo sperma del proprio partner che quello di un donatore.
L’IUI può essere eseguita come parte di un ciclo naturale o all’interno di un ciclo durante il quale la donna viene sottoposta a una lieve stimolazione ormonale in modo da garantire lo sviluppo dell’ovulo. Solitamente, l’utilizzo dell’IUI garantisce probabilità di concepimento inferiori a quelle offerte dalla FIV, soprattutto in casi di bassa riserva ovarica, per i quali l'efficacia della IUI è decisamente inferiore rispetto alle altre procedure. Tuttavia, anche questa può essere un’opzione, a seconda dei singoli casi e della valutazione dello specialista.
Inseminazione Artificiale per Madri Single
L'inseminazione artificiale è il trattamento di riproduzione assistita più semplice ed economico disponibile ed è indicato per le giovani donne con una buona riserva ovarica e tube di Falloppio permeabili. Poiché non c'è un partner maschile, le donne single che vogliono fare l'inseminazione artificiale dovranno ricorrere al seme di un donatore.
Esistono due forme principali di inseminazione artificiale per le donne single, a seconda della tecnica utilizzata:
Inseminazione Artificiale Domiciliare: Si tratta di un metodo che una donna può eseguire a casa dopo aver acquisito lo sperma di un donatore da una banca del seme accreditata e un kit di inseminazione per casa. È molto importante sottolineare che l'inseminazione domiciliare non è una tecnica di riproduzione assistita in quanto tale, poiché non viene effettuata con l'intervento o l'assistenza medica. La probabilità di ottenere una gravidanza con questo metodo è simile a quella di una gravidanza naturale e dipenderà principalmente dal tempo del ciclo in cui si svolge e dalla corretta manipolazione del campione di sperma. Nel nostro paese, nessuna banca del seme è autorizzata a spedire a domicilio sperma di donatori a privati, perché la legislazione spagnola afferma chiaramente che “le tecniche di riproduzione assistita possono essere effettuate solo in centri medici autorizzati”. Ciononostante, esistono banche di seme di donatori internazionali che realizzano questo tipo di spedizioni permettendo persino alle donne di scegliere il profilo del donatore mostrato sul sito web.
Inseminazione Artificiale con Sperma di Donatore (IAD) in Clinica: Questo trattamento deve essere eseguito in una clinica della fertilità sotto la supervisione di un ginecologo specialista. I passi per una donna che vuole rimanere incinta con questo metodo sono i seguenti: una stimolazione ovarica delicata, un controllo della stimolazione con ecografie e analisi degli estrogeni per valutare lo sviluppo follicolare, l'induzione dell'ovulazione con farmaci ormonali, la preparazione dello sperma del donatore (che sarà congelato), e infine l'introduzione dello sperma condensato nell'utero della donna mediante una cannula di inseminazione. Per quanto riguarda lo sperma del donatore, la clinica della fertilità sarà responsabile della scelta di un donatore le cui caratteristiche fisiche e immunologiche siano il più possibile simili a quelle della donna. Come richiesto dalla legislazione spagnola nella Legge 14/2006 sulle Tecniche di Riproduzione Umana Assistita, la clinica deve garantire l'anonimato dei donatori di gameti e in nessun caso sarà possibile divulgare queste informazioni.
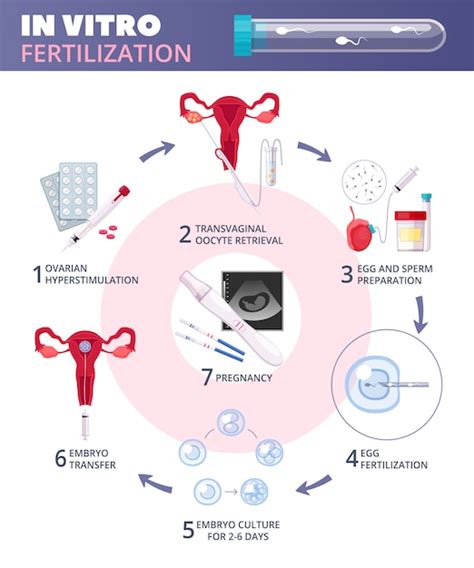
Fecondazione In Vitro (FIV): Un Approccio Più Complesso
Similmente all’inseminazione, la FIV, spesso chiamata fecondazione in vitro, è una forma di fecondazione assistita. Tramite la FIV, gli ovuli vengono rimossi dalle ovaie e fecondati in laboratorio utilizzando lo sperma del proprio partner o quello di un donatore. La fecondazione in vitro è in genere l’opzione preferibile in molti casi di infertilità.
La FIV può essere eseguita usando modalità differenti:
FIV Convenzionale con Stimolazione Ovarica Controllata: Il metodo maggiormente conosciuto coinvolge la stimolazione ormonale della donna, che porta alla creazione di un maggior numero di ovuli rispetto al normale. Questa stimolazione ormonale comprende la somministrazione di iniezioni in determinati giorni del ciclo.
FIV Lieve o a Stimolazione Breve: Questo metodo, prevalentemente utilizzato da cliniche come Vitanova, implica una stimolazione ormonale che avviene durante il ciclo naturale della donna. Questo approccio comporta un utilizzo ridotto di ormoni rispetto alla convenzionale FIV a stimolazione prolungata.
FIV a Ciclo Naturale: Un altro metodo comprende l’esecuzione della FIV seguendo un ciclo naturale e senza la stimolazione ormonale. In questo caso, si sviluppa un numero normale di ovuli, solitamente uno o due.
FIV con Ciclo Naturale Modificato: La terza opzione implica una lievissima stimolazione ormonale della donna. Questo processo è conosciuto come FIV con ciclo naturale modificato e permette alla donna di sviluppare uno o due embrioni.
Una volta generato l’embrione in laboratorio, è fondamentale curare ogni singolo embrione partendo da un terreno di coltura della massima qualità e da condizioni adeguate di temperatura, qualità dell’aria e luce, fornendo inoltre tutte le risorse possibili per controllare il loro sviluppo. Cliniche come Tambre dispongono del sistema time-lapse GERI, un innovativo incubatore di embrioni che permette di monitorare costantemente lo sviluppo degli embrioni. Una fase fondamentale di questo processo è la preparazione della futura madre.
La FIV per Madri Single
Le donne che non si qualificano per l'inseminazione artificiale o che non hanno raggiunto la gravidanza dopo diversi cicli di IAD possono ricorrere alla fecondazione in vitro. Questo può essere il caso delle donne single che sono più anziane o che hanno un problema di fertilità. Il Dott. Gorka Barrenetxea, in riferimento alla sterilità nelle donne single e nelle lesbiche, ha osservato che la donna che si presenta da sola o con un partner femminile ha l'80% di probabilità di non avere problemi di fertilità e il 20% di probabilità di averne. Il trattamento FIVET è un po' più costoso e complesso del precedente, ma il tasso di gravidanza è molto più alto. Poiché si tratta di madri single, la fecondazione in vitro dovrà essere effettuata anche con sperma di un donatore.
A seconda della provenienza degli ovuli della donna, si distinguono i seguenti tipi di FIVET:
Fecondazione in Vitro con Sperma del Donatore: È il classico trattamento FIVET indicato per le coppie sterili, ma con la particolarità di utilizzare lo sperma del donatore. I passi includono: stimolazione ovarica controllata, controllo della stimolazione con ecografie e analisi degli estrogeni per valutare lo sviluppo follicolare, puntura follicolare per estrarre le uova mature dall'ovaio, scongelamento e formazione dello sperma del donatore assegnato, fecondazione degli ovuli ottenuti con lo sperma della donatrice, coltura degli embrioni che sono riusciti a fecondare, selezione degli embrioni della migliore qualità e trasferimento degli embrioni nell'utero della madre. Come per la IAD, il donatore di sperma sarà anonimo e sarà scelto dal centro di riproduzione assistita in base alle caratteristiche immunologiche e fisiche della futura madre.
Fecondazione in Vitro con Doppia Donazione: In caso di scarsa riserva ovarica o di impossibilità di utilizzare i propri ovuli per qualsiasi motivo, le madri single possono ricorrere alla FIVET con doppia donazione di gameti per ottenere una gravidanza. Sia gli ovuli che lo sperma necessari per la fecondazione provengono da donatori anonimi che hanno superato tutti i controlli necessari per poter donare. La procedura di FIVET con la donazione di ovuli e sperma è molto simile all'ovodonazione. La futura madre dovrà sottoporsi al trattamento ormonale di preparazione dell'endometrio solo per poter eseguire il trasferimento embrionale con la massima garanzia di successo. In una FIVET con doppia donazione, la stimolazione ovarica e la puntura follicolare vengono eseguite sulla donatrice di ovuli, per cui la donna ricevente non avverte quasi nessun disagio o effetto collaterale del farmaco. Gli ovuli della donatrice possono essere freschi o vitrificati; se si utilizzano ovuli appena donati, sarà necessario coordinare il ciclo della donatrice con quello della ricevente.
Adozione di Embrioni: Il trattamento FIVET con l'adozione di embrioni è un'altra opzione possibile quando una donna non può utilizzare i propri ovuli per ottenere una gravidanza. Inoltre, l'adozione di embrioni è molto più economica della FIV con la doppia donazione di gameti. Gli embrioni donati per questa procedura sono embrioni in eccesso provenienti da trattamenti di fertilità di altre donne o coppie che non desiderano più avere figli e decidono di donarli. Questi embrioni sono crioconservati in azoto liquido, quindi devono essere semplicemente scongelati e trasferiti nell'utero della donna. In precedenza, la paziente dovrà aver ricevuto un trattamento ormonale per la preparazione dell'endometrio, come nel caso dell'ovodonazione. Come per la donazione di ovuli e sperma, la donazione di embrioni è anonima. Il centro di fertilità sceglie gli embrioni in base alle caratteristiche immunologiche e fisiche della coppia o della donna che li ha donati in modo che corrispondano a quelli della futura madre.
Ovodonazione e Tecniche Innovative
Nei casi in cui la FIVET non risulti efficace o nei casi più gravi di bassa riserva ovarica, il trattamento di FIVET con ovodonazione risulta il più efficace, soprattutto nelle pazienti di età superiore ai 42-43 anni, con ovuli di bassa qualità e una riserva ovarica esaurita. È uno dei trattamenti più avanzati e attualmente uno dei più richiesti poiché consente la maternità a donne che non possono o che hanno poche possibilità di diventare madri con i propri ovuli. Tra i suoi vantaggi spiccano le alte percentuali di successo.
Attualmente esistono anche tecniche di riattivazione ovarica che mirano a migliorare il recupero degli ovociti e a ripristinare i cicli mestruali nelle donne con bassa riserva ovarica. Tali tecniche si sono rivelate particolarmente utili nelle giovani pazienti, che presentano ancora cicli mestruali. Tra queste, vi è la somministrazione del plasma ricco di piastrine (PRP) della paziente stessa nell’ovaio, che può aiutare a ripristinare i follicoli precoci che, altrimenti, non potrebbero essere ottenuti.
Aspetti Pratici e Considerazioni Finali
Quando si intraprende il percorso della procreazione assistita, sia naturalmente che attraverso tecniche di PMA, è fondamentale comprendere bene il problema per affrontare il percorso verso la maternità con consapevolezza. La missione di rimanere incinta, anche con una bassa riserva ovarica, non è impossibile.
Costi dei Trattamenti
Il costo di diventare una madre single dipenderà principalmente dal trattamento di fertilità richiesto e dal centro di riproduzione assistita in cui viene effettuato. Alcuni prezzi approssimativi dei trattamenti discussi in questo articolo sono: l'Inseminazione Artificiale con sperma del donatore può variare tra 900 e 1.700 euro; la FIVET con sperma del donatore tra 3.200 e 5.000 euro; la FIVET con doppia donazione tra 5.000 e 9.000 euro; e l'adozione di embrioni tra 1.700 e 3.000 euro. È importante che la donna sia consapevole che questi prezzi non includono i farmaci ormonali per stimolare le ovaie e preparare l'endometrio. I farmaci ormonali per l'Inseminazione Artificiale costano circa 200-300 euro, i farmaci per la FIV circa 1000-1200 euro e la preparazione dell'endometrio circa 300 euro.
L'Importanza della Scelta del Centro di Fertilità
Per avere maggiori possibilità di successo, è sempre utile rivolgersi a un centro per la fertilità qualificato e di comprovata esperienza, come Raprui o Tambre. Cliniche come Tambre, una clinica di Medicina Riproduttiva Avanzata di Madrid (Spagna), lavorano con tecnologie all’avanguardia e con un’équipe di specialisti impegnati a offrire trattamenti personalizzati nei casi di bassa riserva ovarica per aumentare le possibilità di ottenere una gravidanza. Offrono trattamenti personalizzati basati su una valutazione individuale di ogni paziente e delle sue circostanze specifiche. Nel caso della FIVET, effettuano una stimolazione ovarica controllata e personalizzata per ottenere i migliori risultati possibili. Se non si è residenti in Spagna, è possibile effettuare il primo consulto di riproduzione online. Inizialmente, un coordinatore può aiutare con le procedure amministrative e i consensi. Per le prime consultazioni online, i test di fertilità che di solito vengono effettuati presso la clinica, potranno essere eseguiti nel proprio Paese e poi inviati alla clinica stessa. Centri come Raprui seguono i pazienti dall’inizio alla fine del percorso verso la genitorialità: dalla diagnosi di riserva ovarica ridotta fino alla nascita dell’eventuale bambino.
Falsi Miti e l'Atteggiamento Giusto
Per quanto riguarda le donne single, l'infertilità viene diagnosticata di solito se una donna non è rimasta incinta dopo aver fatto sesso non protetto per un anno. Tuttavia, nelle donne single, bisogna considerare l'esito dei trattamenti di riproduzione assistita per valutare se ha un problema di fertilità o meno. Per le donne single, di solito si raccomanda di iniziare la ART quando hanno il desiderio di rimanere incinta. Le opzioni di trattamento variano a seconda dell'età della donna e della riserva ovarica. Se non c'è una patologia precedente, di solito si inizia con la IAD e si raccomandano 3-4 cicli prima di passare alla FIV con sperma di donatore. Se la donna non ottiene una gravidanza dopo i cicli di FIVET ritenuti necessari, può essere diagnosticato un problema di sterilità, per il quale a volte, purtroppo, non è possibile identificare la causa principale.
È possibile avere lo sperma del donatore risparmiato nel caso in cui si voglia avere altri figli. Nella maggior parte delle banche del seme, è possibile riservare dosi di sperma di donatore per le gravidanze successive, al fine di rendere i bambini fratelli biologici. Il numero di dosi da riservare dipenderà dal tipo di trattamento. Questa prenotazione può essere effettuata a condizione che si verifichi la disponibilità del seme del donatore e che il donatore non abbia raggiunto il numero di neonati consentito dalla legge spagnola sulla riproduzione assistita, che è un massimo di 6 bambini. È anche possibile essere una madre single per la seconda volta, ma solo in una struttura privata. Dovranno testare nuovamente la fertilità per decidere il trattamento migliore. Se si è sicuri di volere un secondo figlio e si è avuto il primo figlio in un centro privato, si può chiedere che un campione di donatore sia conservato per i propri figli come fratelli biologici. Non ci saranno problemi, purché si paghi la prenotazione e non ci siano più di 5 bambini nati grazie alle donazioni. Non esiste un limite di età specifico per essere una madre single. Tuttavia, l'età della donna è un fattore molto importante in qualsiasi trattamento di riproduzione assistita, e il tasso di successo diminuisce man mano che la donna compie gli anni.