La ricerca di un bebè è un percorso che, per molte coppie, può presentare sfide inaspettate. Tra le numerose variabili che influenzano la fertilità femminile, un valore elevato dell'Ormone Follicolo-Stimolante (FSH) emerge spesso come un campanello d'allarme, generando preoccupazione e, talvolta, sconforto. Tuttavia, la scienza e, soprattutto, le storie personali dimostrano che un FSH alto, pur indicando una potenziale riduzione della riserva ovarica, non preclude necessariamente la possibilità di concepire, anche in modo naturale. Questo articolo esplora la complessità di questa condizione, analizzando il significato dell'FSH, l'importanza della riserva ovarica, le testimonianze di successo e le nuove prospettive scientifiche che sfidano i dogmi consolidati.
Comprendere l'FSH: Cos'è e Cosa Significa un Valore Alto
L’FSH, una sigla inglese che sta per Ormone Follicolo-Stimolante, è una sostanza fondamentale nel processo riproduttivo femminile. Prodotta da una ghiandola cruciale situata alla base del cervello, l'ipofisi, l'FSH ha il compito di stimolare le ovaie a produrre follicoli dominanti, i quali contengono ovociti maturi. La sua azione è quindi direttamente correlata alla capacità delle ovaie di preparare un ovulo per la fecondazione.
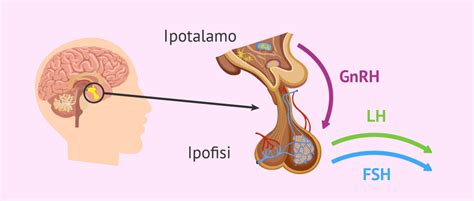
Quando le ovaie iniziano a esaurirsi, un processo che fa parte del normale invecchiamento riproduttivo o che può verificarsi prematuramente, l’ipofisi percepisce questa ridotta funzionalità. Di conseguenza, l’ipofisi inizia a produrre più FSH nel tentativo di "sollecitare" le ovaie a lavorare di più e a rilasciare ovuli. È per questo motivo che un aumento dei livelli di FSH nel sangue è spesso interpretato come un segnale che la riserva ovarica sta diminuendo. Quando si trova FSH alto, cioè superiore a 10, vuol dire che l’ovaio è in fase di esaurimento, ovvero contiene ormai poche uova.
Il dosaggio dell’FSH viene eseguito con un prelievo di sangue, tipicamente al 2°, 3° o 4° giorno del ciclo mestruale. Questo specifico periodo è scelto perché è quando i livelli di FSH sono generalmente più bassi, in preparazione della stimolazione del follicolo, e possono fornire un'indicazione più chiara della "richiesta" dell'ipofisi alle ovaie. Tuttavia, è importante sottolineare che i livelli normali di FSH variano sia nelle varie fasi del ciclo mestruale, sia tra un ciclo e l’altro. Inoltre, vi può essere una variabilità laboratorio-dipendente, il che costituisce un limite del marker. Ciò significa che un singolo valore alto non dovrebbe essere considerato definitivo. Come evidenziato da alcune esperienze, l'FSH è altalenante, quindi non è detto che lo si abbia alto tutti i mesi. A settembre un valore poteva essere 14 e a ottobre potrebbe essere 9 per poi risalire e ridiscendere, perciò non bisogna farsi prendere dal panico di fronte a una singola misurazione.
In generale, il principio su cui si basa tale test è che più bassa è la riserva ovarica, più alti sono i livelli di FSH necessari per stimolare la crescita del follicolo. Per cui un valore aumentato di FSH nel sangue di una donna potrebbe far nascere il sospetto di una ridotta riserva ovarica e quindi la necessità di ulteriori approfondimenti. Per una valutazione più accurata dei livelli di FSH, vengono determinati anche i livelli basali di altri ormoni, come ad esempio l’estradiolo, che può influenzare l'interpretazione del valore dell'FSH.
La Riserva Ovarica: Un Indicatore Cruciale
La riserva ovarica si riferisce al numero e alla qualità degli ovociti residui nelle ovaie di una donna. La comprensione di questa riserva è una tappa fondamentale nella valutazione dell’infertilità, poiché la donna nasce con un vasto corredo di follicoli ovarici, circa 1-2 milioni, che impiegherà nelle varie fasi della sua vita riproduttiva. Ognuno dei follicoli possiede al suo interno un ovulo immaturo, destinato potenzialmente a crescere, essere rilasciato al momento dell’ovulazione e raggiunto da uno spermatozoo per il concepimento.
Ogni mese, un gruppo di follicoli viene “reclutato” dall’organismo al fine di far maturare i propri ovuli, ma solo uno, o talvolta due, diventerà dominante e verrà rilasciato dalle ovaie. Gli altri verranno riassorbiti. È cruciale comprendere che non tutti gli ovociti nelle ovaie sono della stessa qualità. Infatti, la maggior parte degli ovociti, in deposito, non sono in grado di raggiungere con successo una gravidanza. Il calo della fertilità femminile è dovuto all’invecchiamento ovocitario. Sebbene il declino della riserva ovarica sia correlato all’età, con un'età della massima fertilità tra i 20 e i 25 anni, a parità di età anagrafica, vi è una significativa variabilità tra donna e donna.
Per valutare la riserva ovarica, oltre all'FSH, vengono utilizzati altri marcatori. L’ecografia per la valutazione della riserva ovarica non è una normale ecografia ginecologica; essa si concentra sul numero di follicoli antrali, piccole strutture di 3-5 millimetri di diametro, presenti nelle ovaie. Il loro numero si riduce con l’aumentare dell’età della donna. La conta dei follicoli antrali (AFC) si ottiene eseguendo un’ecografia transvaginale in specifici giorni del ciclo mestruale. Vengono esaminate con ecografia entrambe le ovaie e viene contato il numero di follicoli a riposo in ciascuna delle ovaie. Un follicolo a riposo contiene un ovocita immaturo che potrebbe potenzialmente svilupparsi in futuro. I colleghi operatori ecografisti di questo settore, inoltre, necessitano un training specifico per ottenere un’interpretazione veritiera e affidabile dei dati ottenuti. A quarant’anni, in condizioni di buona fertilità si possono osservare anche cinque follicoli in ogni ovaio e ciascun ovaio con un volume superiore ai 7 mm.
Un altro esame fondamentale è il dosaggio dell’ormone antimulleriano (AMH). L’AMH è un ormone prodotto dalle cellule della granulosa dei follicoli preantrali e dei piccoli follicoli antrali. Per questo motivo si ritiene che i livelli ematici di AMH riflettano le dimensioni del pool di ovociti rimanenti. Il fatto che l’AMH sia secreto senza dipendere da altri ormoni rende il suo dosaggio una misurazione più diretta rispetto ad altri test, che possono essere influenzati dalle fluttuazioni ormonali del ciclo. L’AMH può essere dosato in un qualsiasi momento del ciclo ovarico, diversamente dall’FSH, che deve essere dosato nei primi giorni.
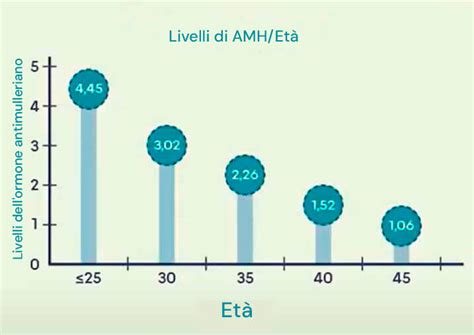
Nella donna, la produzione dell’ormone antimulleriano segue un andamento ciclico: risulta basso alla nascita, aumenta con la pubertà e decresce, fino ad esaurirsi completamente con il sopraggiungere della menopausa. Viene prodotto dalle cellule della granulosa dei follicoli ovarici primari ed è fondamentale anche nelle prime fasi di sviluppo dei follicoli, che contengono e sostengono le uova prima della fecondazione. Il valore è proporzionale al numero di follicoli che la donna può avviare alla maturazione. Negli ultimi tredici anni, si è visto come associare al valore dell’AMH quello della conta dei follicoli antrali (AFC) per una valutazione più completa. Anche se questo test può essere considerato uno dei più accurati, non dovrebbe essere usato da solo nella determinazione della riserva ovarica.
In alcuni casi, purtroppo, ti sarà comunicato che l’ovaio è completamente esaurito. Questa condizione si diagnostica quando il valore dell’AMH è molto vicino allo zero, o l’FSH alto è superiore a 16. Tuttavia, un dosaggio dell’AMH che riportasse valori al di sotto degli standard di riferimento non implica l’impossibilità di raggiungere la gravidanza. Ho riscontrato ormone antimulleriano bassissimo, cioè 0,15, e l'FSH a 11,73; questi valori indicano una scarsa riserva ovarica, ma ciò non esclude a priori la possibilità di concepire.
FSH Alto e Gravidanza Naturale: Le Testimonianze
Nonostante i dati clinici possano apparire scoraggianti, numerose esperienze personali testimoniano che la natura può riservare sorprese inaspettate, sfidando le previsioni mediche. Queste storie infondono speranza e dimostrano che, anche con un FSH alto, la gravidanza naturale non è impossibile.
Una donna ha raccontato la sua esperienza, iniziata con la ricerca di un bebè nel 2003 e proseguita nel gennaio 2004 con un ricovero in un centro sterilità. Dopo i primi esiti, l'incubo sembrava concretizzarsi: il suo FSH al 3° giorno di ciclo era alle stelle. Non ovulava, e anche lo spermiogramma del marito rivelò problemi significativi (pochi, lenti e anormali). Tuttavia, la situazione prese una piega inaspettata: dopo aver ripetuto i dosaggi ormonali, i risultati tornarono normali. Il ginecologo, perplesso per la discordanza, sospettò un errore di laboratorio nei primi esami. Durante la visita successiva, un'ecografia rilevò un follicolo pronto a scoppiare. Impegnandosi e prestando attenzione ai segnali del corpo, la cicogna si fermò da loro, inaspettatamente, forse l'unico mese in cui c'era ancora speranza. Incredulità, seguita da una grande gioia, ha segnato l'inizio di una gravidanza, seppur con una minaccia di aborto alla 6a settimana.
Un'altra testimonianza rivela che una donna ha aspettato un bimbo con l'FSH alto, che oscillava tra 12 e 20. Sebbene in questo caso la gravidanza sia avvenuta tramite FIVET, il fatto che il valore fosse costantemente elevato e ballerino dimostra la variabilità e la resilienza del corpo.
Un caso ancora più sorprendente riguarda una donna di 37 anni, mamma di un bimbo di quattro mesi e mezzo, arrivato naturalmente con un FSH che nel giro di due anni le era passato da 8 a 15. I dosaggi ormonali erano stati ripetuti molte volte tra il gennaio 2004 e il settembre 2004, durante cinque IUI senza successo. Il valore oscillava sempre tra 11 e 14, e poi, a settembre, dopo una laparoscopia diagnostica che aveva rivelato endometriosi su un'ovaia e una tuba non funzionante, l'FSH era salito a 15. Nonostante queste sfide multiple, il concepimento naturale è avvenuto.
Particolarmente incoraggiante è la storia di una donna di 40 anni, che dopo un paio d'anni di tentativi mirati, aveva un FSH a 13. Dopo un tentativo di IUI fallito, dove su 5 follicoli maturi nessuno era stato fecondato, il mese seguente è iniziata una gravidanza naturale. Sebbene questa si sia interrotta a 8 settimane per aborto interno, la speranza non è venuta meno. Aggrappandosi alla frase "il primo prepara la casa, il secondo la abita", la coppia ha ripreso i tentativi. Nonostante il ginecologo avesse espresso un 5% di possibilità di restare incinta alla sua età e avesse iniziato la visita parlando di PMA, durante l'ecografia ha visto il cuore battere. Ora, alla 12+5 settimane, attendeva di dare l'annuncio ufficiale. Questa esperienza sottolinea come le percentuali statistiche siano una media, e che ciascuna di noi potrebbe alzarle.
Come combattere lo stress: i falsi miti | Filippo Ongaro
Ancora più ai limiti di ciò che la medicina convenzionale potrebbe prevedere, si annoverano casi clamorosi di gravidanza nonostante un FSH molto alto, addirittura in fase menopausale. È stato raccontato di aver conosciuto personalmente una donna con l'FSH a 90 (con referto visto di persona) e diagnosi di menopausa precoce (aveva sui 40 anni) rimasta incinta semplicemente con un paio di cicli di Clomid, che le sono bastati a "sbloccare" le ovaie e a farle produrre il follicolo buono. Certo, si tratta di casi al limite del miracolo, ma questo vuol dire che almeno in qualche caso si può tentare una ripresa dell'attività ovarica. Un'altra donna, pur avendo un FSH alto, non ricordandone il valore esatto, è rimasta incinta in modo naturale dopo un'ICSI andata malissimo e varie stimolazioni con Clomid, dimostrando che non è mai troppo tardi e che il destino può riservare sorprese. Queste storie offrono un messaggio positivo: anche in presenza di situazioni di squilibrio ormonale, talvolta ce la si può fare. Nelle donne giovani, con un AMH basso, la gravidanza naturale non è impossibile, ma solo più difficile.
FSH Alto e Procreazione Medicalmente Assistita (PMA): Le Opzioni
Quando il concepimento naturale si rivela difficile, la Procreazione Medicalmente Assistita (PMA) rappresenta una strada spesso intrapresa, e anche in questo ambito, le esperienze con FSH alto sono variegate e complesse. La stimolazione ovarica, parte integrante di molti trattamenti di PMA, permette di raggirare un po' il problema di un FSH elevato o di una scarsa risposta ovarica.
Per alcune donne con FSH alto e oscillante, i medici potrebbero proporre la FIVET (Fecondazione In Vitro con Embryo Transfer) o l'ICSI (Iniezione Intracitoplasmatica di Spermatozoo). Un esempio è il caso di una donna che, con FSH oscillante tra 12 e 20, è rimasta incinta tramite FIVET. Al pick up, le sono stati trovati 6 ovociti e prodotti 3 embrioni. Dopo test positivi, la gravidanza è progredita, seppur con un iniziale concepimento gemellare in cui un embrione si è fermato a 6 settimane. Ha sottolineato come la sua età non avesse aiutato, ma un FSH così alto non se lo aspettava, così come non si aspettava con una risposta così bassa di ottenere 3 embrioni. La vita è piena di sorprese, e questa testimonianza ne è un chiaro esempio.
Un'altra esperienza ha visto una coppia, dove la moglie aveva FSH sempre sopra 15 a soli 32 anni e il marito problemi di oligospermia. Alla 35a settimana sono nati Tommaso e Alice, gemelli di peso ridotto ma in salute, concepiti alla seconda ICSI dopo una risposta scarsissima. Erano stati prodotti solo due follicoli, entrambi fecondati e impiantati, ed entrambi attecchiti. Questo messaggio serve da incentivo a non mollare e a pensare che, anche se a volte i medici danno pareri "lapidari" e definitivi, le cose belle possono succedere a tutti, anche alle future mamme con FSH alto.
Nonostante questi successi, la strada della PMA con FSH alto può essere ardua. Ho avuto 34 anni, quasi 35, e con una riserva ovarica bassa (AMH ed Estradiolo bassissimi, a fronte di un FSH troppo alto) e un LH a 3. I ginecologi mi hanno detto che con questi valori la possibilità di rimanere incinta con ICSI o FIVET è bassissima, cioè del 12%. Di conseguenza, mi hanno consigliato di lasciare perdere o di ricorrere all'ovodonazione. Avere FSH alto e riserva ovarica bassa vuol dire che si hanno poche uova residue nelle ovaie. La presenza di FSH alto e riserva ovarica bassa è un problema. La situazione è complessa, perché l’FSH alto e riserva ovarica bassa sono correlati a un basso numero di ovociti che si possono prelevare in un ciclo di fecondazione assistita. Se si ha un FSH alto, il numero degli ovociti è basso.
Molti centri stabiliscono dei limiti per l'accettazione di pazienti con FSH elevato. Fino a 15, tanti centri prendono in cura le pazienti per sottoporle a tecniche di fecondazione assistita, mentre oltre questo valore ci sono tante strutture che rifiutano le pazienti perché le percentuali di riuscita sono, secondo loro, troppo basse. La stimolazione ovarica si presenterà piuttosto complessa e necessita di un medico con lunga esperienza in questa materia. In alcuni casi, si potrà ancora tentare la fecondazione assistita su ciclo spontaneo, quando l’FSH alto non supera il valore di 16. Questi cicli hanno risultati in genere non eccellenti. Se i valori di AMH sono molto bassi (molto prossimi a zero) e il valore di FSH al 3°-6° giorno del ciclo è superiore a 16, la stimolazione non sarà possibile, così come non consigliabile sarà la ICSI su ciclo spontaneo o naturale.
Questo dimostra la necessità di un approccio personalizzato e la scelta di medici esperti, che sappiano affrontare queste complessità. La frustrazione è palpabile quando si aspetta un appuntamento per la PMA, sentendo di non fare nulla, ma in realtà si sta già facendo molto nel prepararsi e mantenere la speranza.
Il Ruolo dello Stress e della Psicologia: Chiarimenti Scientifici
Nel percorso di ricerca di una gravidanza, specialmente in presenza di difficoltà come un FSH alto, si sente spesso ripetere l'assioma popolare "se ti rilassi, i tuoi valori vanno a posto e arriva un figlio". Questa affermazione, sebbene fatta con buone intenzioni, può essere frustrante e dannosa per chi sta affrontando problemi reali. È fondamentale chiarire che l'FSH non si alza per motivi psicologici. La psiconeuroimmunologia, una branca della medicina che studia le interazioni tra mente, cervello e sistema immunitario, ci indica che lo stress può alterare i valori soprattutto del cortisolo e della prolattina, e non direttamente dell'FSH.
Non esiste la "sterilità psicosomatica". Farsi delle pippe mentali sulla "resistenza dell'inconscio alla maternità" è assurdo, dannoso ed inutilmente masochistico. Il concetto che la psiche abbia aumentato il valore dell'FSH o sia una resistenza inconscia al desiderio di maternità non trova alcun riscontro in importanti studi clinici; è piuttosto un detto popolare senza nessun dato scientifico e psichico alla base. La frase "se ti rilassi, i tuoi valori vanno a posto e arriva un figlio" è una cosa nazionalpopolare senza alcun fondamento scientifico. Piuttosto, una resistenza inconscia alla maternità può agire durante la gravidanza o nelle prime fasi di vita del bambino in maniera sconvolgente, non nell'insorgenza dell'infertilità.
Parlare di stress, tuttavia, è diverso. Che lo stress possa alterare i livelli di prolattina e, soprattutto, di cortisolo, è un dato di fatto. L'aumento transitorio del cortisolo nel sangue, causato da uno stress episodico (uno spavento, tanto per dirne una), non ha conseguenza sui livelli delle gonadotropine. Tuttavia, lo stress prolungato e cronico (un mobbing sul lavoro, ad esempio) è invece molto più dannoso. Pone l'organismo in una situazione subottimale prolungata che, nelle femmine di mammifero in generale, viene interpretata come una condizione subottimale per affrontare la gestazione, che è un processo energeticamente molto dispendioso. Studi scientifici effettuati sulle pecore hanno dimostrato che iniettando cortisolo nel circolo sanguigno in maniera continuativa si ha un'inibizione nel rilascio dell'estradiolo, con effetti conseguenti sull'ovulazione. E se l'estradiolo è basso, l'FSH si alza. Questo non significa che, automaticamente, stress equivalga a FSH alto; tutt'altro. Ma ci sono casi particolari di stress cronico e prolungato in cui questa relazione può avere senso. Inoltre, l'intensità della risposta allo stress, acuto o cronico che sia, varia moltissimo da persona a persona, così come varia la risposta ai farmaci e a qualsiasi altro agente esterno. È quindi fondamentale che gli operatori che lavorano con pazienti infertili pesino bene le parole, perché ogni cosa che dicono può essere un macigno.
Fattori Correlati e Stile di Vita: Supporto alla Fertilità
Oltre ai livelli di FSH e alla riserva ovarica, numerosi altri fattori possono influenzare la fertilità, sia femminile che maschile. Un approccio olistico che tenga conto dello stile di vita e di eventuali altre condizioni mediche può fare la differenza nel percorso verso il concepimento.
Un esempio lampante è il fattore maschile. Quando una coppia inizia la ricerca di un bebè e il concepimento non arriva, è essenziale che anche il partner maschile si sottoponga a controlli. Nel racconto di una donna, dopo l'iniziale mazzata del suo FSH alle stelle, un'altra arrivò con lo spermiogramma del marito: pochi, lenti e anormali. Si rese quindi necessaria una visita dall'andrologo. È importante considerare che una ricerca pubblicata sul World Journal of Gastroenterology ha raccolto numerosi studi sul collegamento tra celiachia non curata e infertilità maschile, sottolineando in particolare che si possono verificare disfunzioni gonadiche, disturbi alla morfologia degli spermatozoi, spermatozoi poco mobili e bassa conta spermatica. Tutti problemi che possono portare a difficoltà nel concepimento. È quindi cruciale che il partner si sottoponga a uno spermiogramma e una spermiocoltura per escludere o trattare tali problematiche.

Anche l'alimentazione e lo stile di vita giocano un ruolo significativo. Esiste una correlazione tra glutine e anticorpi anti riserva ovarica. Se si vuole migliorare la propria riserva ovarica, è consigliato eliminare completamente i cibi con glutine, specialmente in caso di intolleranza. In tal caso, è frequente la comparsa di anticorpi contro l'ovaio, che causano una distruzione anticipata della riserva ovarica. Inoltre, chi soffre di colon irritabile e/o gastrite presenta un'aumentata permeabilità dell’intestino stesso, che può causare reazioni immunitarie e problemi ad altri organi o apparati, inclusa la presenza di infezioni batteriche agli organi pelvici come l'endometrio e la prostata.
Per supportare la fertilità, tra i migliori alleati si annoverano i cibi che contengono antiossidanti, grassi sani (come gli acidi grassi omega-3), vitamine e le fonti di proteine magre. Occorrerà ridurre il consumo di dolciumi e alimenti processati industrialmente. Anziché mangiare cibi ricchi di zuccheri, calorie e grassi saturi, è importante scegliere ingredienti e prodotti che hanno un alto contenuto di sostanze nutrienti. È altrettanto importante fare attività fisica per raggiungere un peso corporeo sano, poiché il sovrappeso o il sottopeso possono influenzare negativamente l'equilibrio ormonale.
Infine, altre condizioni ormonali possono intersecarsi con un FSH alto. Per esempio, una donna ha riferito di essere in amenorrea per prolattina alta causata da un microadenoma, che stava curando con il Dostinex, presumibilmente anche per riserva ovarica. L'FSH era altalenante al massimo. Questo dimostra come il corpo sia un sistema complesso e come diversi squilibri ormonali possano coesistere e richiedere un trattamento mirato.
Le Nuove Prospettive sulla Riserva Ovarica: Oltre il Dogma
Il tradizionale approccio medico tendeva a considerare un FSH alto e una bassa riserva ovarica come indicatori quasi definitivi di ridotte probabilità di concepimento naturale. Tuttavia, nuove ricerche stanno sfidando questo dogma clinico, offrendo una prospettiva più ottimistica e basata sull'evidenza.
Un esempio significativo è uno studio condotto da Anne Steiner, dell'Università della Carolina del Nord di Chapel Hill. Dai risultati è emerso che le donne con una riserva bassa di ovociti avrebbero la stessa probabilità di concepire un figlio entro sei o 12 settimane di quelle che non hanno un numero limitato di uova. In particolare, le donne con i livelli più bassi di AMH e i più alti livelli di FSH, che potrebbero indicare limitate riserve di ovociti, non avrebbero minori probabilità di concepimento rispetto a donne con risultati normali di questi test. Questo studio ha messo in discussione l'idea che la riduzione della riserva ovarica sia di per sé una causa di infertilità per il concepimento naturale.
È importante, tuttavia, considerare alcune limitazioni dello studio. Avrebbe valutato solo la capacità di concepire e non quella di portare avanti la gravidanza. Una riserva bassa di ovociti, infatti, come sottolineato dagli stessi ricercatori, potrebbe aumentare il rischio di aborto, potenzialmente influenzando la qualità delle uova. Allo studio, inoltre, mancavano i dati sulla qualità del seme del partner, rendendo di fatto impossibile valutare come questo influenzi la probabilità di concepimento naturale.
Nonostante queste limitazioni, le conclusioni di Steiner sono rivoluzionarie: "Questi esami del sangue possono aiutare a prevedere quanto bene una donna risponderà a trattamenti per l'infertilità. Tuttavia, abbiamo scoperto che non prevedono la probabilità di concepire naturalmente." Secondo Nanette Santoro, della Facoltà di Medicina dell'Università del Colorado ad Aurora, l'utilizzo ottimale dei test della riserva ovarica sarebbe quello di valutare quali pazienti possono rispondere a trattamenti che stimolano le ovaie a produrre più ovociti.
Queste nuove prospettive suggeriscono che, mentre i test della riserva ovarica sono validi strumenti per guidare le decisioni sulla PMA e ottimizzare i protocolli di stimolazione, non dovrebbero essere usati per scoraggiare a priori i tentativi di concepimento naturale. La nostra società è radicalmente cambiata negli ultimi cinquant’anni, con abitudini, stili di vita e aspettative genitoriali mutate, proiettate in tempi molto lunghi, ignorando quelli che sono i ritmi fisiologici. Ecco perché si rivolgono ai medici, sempre più spesso, pazienti che hanno superato i 40 anni di età. Peraltro, le pazienti “over 40” che mostrano interesse verso i percorsi di PMA necessiteranno di uno studio più accurato volto a stabilire le reali possibilità di concepimento.
Anche se l’AMH è un validissimo biomarker predittore della riserva ovarica, non è allo stesso tempo un indice predittore del risultato della gravidanza. Questo significa che avere un FSH alto o un AMH basso non chiude la porta alla possibilità di avere un figlio geneticamente proprio con le proprie uova, anche se può rendere il percorso più difficile e richiedere maggiore perseveranza e competenza medica.
tags: #incinta #naturalmente #con #fsh #alto