La gravidanza è un processo straordinario che vede il corpo materno adattarsi in modi complessi per sostenere lo sviluppo di una nuova vita. Al centro di questa meraviglia biologica si trovano la decidua e la placenta, strutture fondamentali che collaborano per nutrire, proteggere e sostenere la crescita fetale. Questi organi temporanei, seppur effimeri, sono pilastri irrinunciabili per la gestazione, orchestrando scambi vitali e modulando l'ambiente uterino.
La Decidua: Culla Primordiale dell'Impianto
La decidua, o caduca, è la denominazione con cui si indica la mucosa dell’utero durante la gravidanza. Questa mucosa subisce modificazioni specifiche per consentire l’impianto dell’uovo fecondato. La sua formazione avviene nell’utero materno e, una volta conclusa la sua funzione, si separa dal corpo, da cui l'aggettivo "decidua" che sottolinea la sua natura temporanea. Il suo ruolo principale è quello di nutrire e proteggere il feto durante il viaggio della gravidanza.
La decidua risulta molto più spessa della mucosa uterina normale, una trasformazione essenziale per il suo ruolo di supporto. Istologicamente, la decidua ha un aspetto distinto, mostrando grandi cellule decidue poligonali nello stroma. La decidua basale, in particolare, è il risultato dell'accrescimento e della proliferazione delle cellule dello strato funzionale dell'endometrio durante la gravidanza. All'interno della decidua, si formano occasionali depositi fibrinoidi dove il sinciziotrofoblasto è danneggiato. La regione di deposizione fibrinoide in cui i trofoblasti incontrano la porzione compatta della decidua basalis è chiamata strato di Rohr, mentre i depositi fibrinoidi che si verificano tra lo strato compatto e spugnoso della decidua basalis sono chiamati lo strato di Nitabuch.
Anatomia e Struttura Approfondita della Decidua
La struttura della decidua è complessa e si articola in strati distinti, ciascuno con una funzione specifica. Essa è composta da uno strato superficiale a struttura compatta, nel quale il tessuto connettivo interstiziale è costituito in gran parte da grosse cellule rotondeggianti o poliedriche, dette cellule deciduali. Queste cellule sono il segno distintivo della trasformazione deciduale e sono cruciali per l'ambiente uterino recettivo all'embrione. Al di sotto di questo strato compatto si trova uno strato profondo, detto anche strato spugnoso, formato essenzialmente dalla porzione profonda delle ghiandole uterine, che appaiono irregolarmente dilatate. Questo strato spugnoso faciliterà il piano di separazione della placenta dopo il parto.
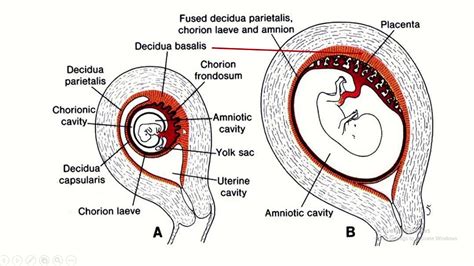
Una volta avvenuto l'annidamento dell'uovo e fino al 4° mese di gravidanza, si possono distinguere nella decidua tre parti fondamentali, ciascuna con una sua localizzazione e un destino specifici:
- La decidua capsulare: Questa porzione copre e incapsula la superficie dell’uovo fecondato, avvolgendolo quasi completamente.
- La decidua parietale: Riveste la porzione rimanente della cavità uterina, non occupata direttamente dall'embrione in via di sviluppo.
- La decidua basale: Comprende la porzione sottostante la zona di impianto dell’uovo. Questa è la parte più critica per la nutrizione dell'embrione e subirà ulteriori modificazioni, partecipando attivamente alla formazione della placenta.
Con il progredire della gravidanza, a mano a mano che l’embrione viene a occupare l’intera cavità uterina, la decidua capsulare viene ad aderire a quella parietale e si fonde con essa, formando un’unica membrana. Questo processo sigilla l'ambiente intrauterino e contribuisce alla stabilità meccanica della gravidanza.
Funzioni Vitali della Decidua
Come interfaccia materna all'embrione, la decidua partecipa a numerosi processi essenziali. Essa è coinvolta negli scambi di nutrizione, gas e rifiuti con la gestazione, preparando il terreno per le funzioni più elaborate della placenta. Inoltre, la decidua protegge la gravidanza dal sistema immunitario materno, una funzione cruciale per prevenire il rigetto dell'embrione che è per metà "estraneo" geneticamente. Questo avviene attraverso meccanismi di modulazione immunitaria e la creazione di una barriera immunologica selettiva.
Oltre a queste funzioni di scambio e protezione, la decidua secerne una varietà di ormoni, fattori di crescita e citochine, che sono fondamentali per il mantenimento della gravidanza e per lo sviluppo fetale. Tra i suoi prodotti si trovano ormoni comunemente associati ad altri organi, come cortisolo, CRF, GnRH, prolattina e relaxina. Questi ormoni deciduali agiscono localmente e sistemicamente per supportare l'ambiente gestazionale. Altri fattori rilasciati includono interleuchina-15 e fattore di crescita endoteliale vascolare (VEGF), che giocano ruoli importanti nella vascolarizzazione e nella modulazione dell'infiammazione. La complessità di queste interazioni biochimiche sottolinea il ruolo attivo e dinamico della decidua ben oltre la semplice funzione di rivestimento.
La Placenta: Un Ponte Vitale tra Madre e Feto
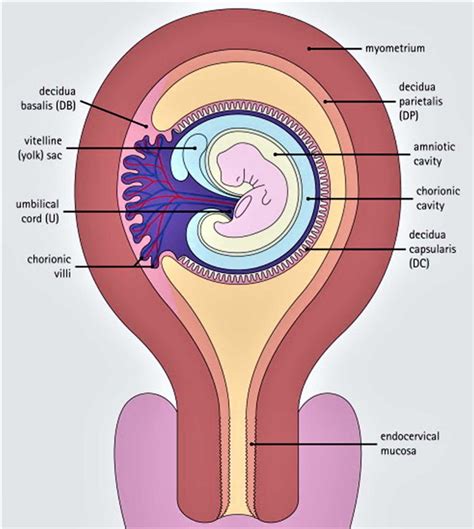
La placenta è un organo deciduo, quindi temporaneo, che si forma nell'utero durante la gravidanza. Essa è deputata a nutrire, proteggere e sostenere la crescita fetale. La placenta rappresenta un punto di connessione unico, in quanto ha origine sia dal corpo della mamma, per la precisione da modifiche dell’endometrio e della decidua, sia dall’embrione. Questa doppia origine la rende un organo chimerico, con una porzione materna e una fetale che cooperano in simbiosi.
La porzione di placenta che trae origine dall’embrione sono i villi coriali. Il loro compito è assorbire ossigeno e altre tipologie di nutrimento per il feto dal sangue della mamma. Il loro ruolo prezioso non finisce qui. I villi coriali, infatti, sono fondamentali per la cessione dell’anidride carbonica al corpo della mamma. Questo scambio bidirezionale è il fulcro della funzione placentare, garantendo che il feto riceva tutto ciò di cui ha bisogno e che i suoi prodotti di scarto vengano efficacemente eliminati.
Come già accennato, una volta terminato l'assolvimento delle sue funzioni, la placenta si separa dal corpo. Lo fa nel corso del processo che viene chiamato, in gergo ostetrico e ginecologico, secondamento. Dopo il parto, la placenta viene espulsa nella grande maggioranza dei casi in maniera spontanea a circa mezz’ora dalla nascita del cucciolo. Ciò avviene grazie a delle vere e proprie contrazioni che, però, sono meno intense in confronto a quelle del travaglio. Tramite queste ultime, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo. Questo distacco è un momento cruciale e segna la fine della funzione placentare.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Formazione e Sviluppo della Placenta: Una Cronologia Essenziale
La formazione della placenta è un processo graduale e finemente regolato, che inizia nelle prime fasi della gravidanza. Trascorsi più o meno sette giorni dal concepimento, la blastocisti, ossia la forma più avanzata dello sviluppo embrionale, comincia la sua penetrazione nell’endometrio. Questo processo è l'annidamento o impianto. Dopo un tempo che, in linea di massima, corrisponde ad altri sei giorni, la blastocisti viene avvolta completamente dall’endometrio e prosegue con il suo sviluppo, completando il processo di impianto intorno al dodicesimo giorno.
A partire da alcune delle cellule dell’embrione, prende il via la formazione dei villi coriali che, penetrando nell’endometrio vascolarizzato materno, vengono coinvolti in processi di ramificazione via via più complessi. Questi villi rilasciano enzimi proteolitici che corrodono le pareti dei vasi sanguigni materni, facilitando un intimo contatto tra i due sistemi circolatori. Inizialmente, i villi sono distribuiti sull'intera superficie del corion ma, con il procedere della gravidanza (intorno al terzo mese), si sviluppano soltanto quelli adiacenti alla decidua basale - formando il corion frondoso - mentre quelli rivolti verso la decidua capsulare degenerano, dando origine al corion liscio. Si forma così la placenta che, attorno alle dodici settimane di gravidanza, è in grado di sovrintendere pienamente ai suoi compiti di nutrimento e protezione di quello che, dal punto di vista medico, è ormai un feto. Le funzioni di nutrimento spettavano prima al sacco vitellino, membrana extraembrionale visibile già dalle prime settimane di gestazione e fondamentale per la formazione delle cellule ematiche e germinali. Il sacco vitellino, che smette di crescere più o meno verso la dodicesima settimana, scompare attorno alla dodicesima.
Il processo di maturazione placentare continua nel frattempo la crescita della placenta che, in prossimità del parto, può raggiungere un peso di 500 - 600 grammi. Il diametro alla fine della gravidanza, invece, va dai 20 ai 30 centimetri. Per quel che concerne lo spessore, decisamente più consistente al centro, si parla di circa 4 centimetri. La placenta normale ha una forma discoidale, e il suo spessore aumenta di circa 1 mm a settimana. Un aumento di spessore della placenta si diagnostica se lo spessore supera i 4 cm nel corso del secondo trimestre e i 6 cm nel corso del terzo trimestre. Allo stadio di definitiva maturazione, la placenta è costituita da una porzione fetale, derivante dal corion frondoso, e da una porzione materna, derivante dalla decidua basale, stabilendo un sistema di scambi altamente efficiente.
Le Funzioni Multifaceted della Placenta
La placenta è un organo straordinariamente versatile, con un'ampia gamma di funzioni vitali per il feto e per il mantenimento della gravidanza.
Scambi Gassosi e Nutritivi
La principale funzione della placenta riguarda la gestione degli scambi gassosi e metabolici tra il sangue materno e quello del feto in crescita. La comunicazione tra quest’ultimo e la placenta avviene grazie al cordone ombelicale, un vero e proprio "ponte" vascolare. Doveroso è ricordare che pure l’organismo materno, a modo suo, “comunica” con il meraviglioso organo oggetto di queste righe. Lo fa attraverso sacche piene di sangue, le cosiddette lacune, a loro volta in contatto con i villi coriali. Tra le altre funzioni è possibile citare la cessione di ossigeno al feto e l’allontanamento da esso dell’anidride carbonica. Per la diffusione di entrambi questi gas, è fondamentale il sottile strato di cellule che permette la separazione tra i villi coriali e il sangue della mamma. Questo strato, la barriera placentare, è altamente specializzato per facilitare questi scambi. La placenta è inoltre permeabile a tantissimi nutrienti presenti nel sangue materno, dalle proteine ai trigliceridi, senza dimenticare il glucosio e alcune vitamine, ed è in grado di passarli al cucciolo, assicurandone la crescita e lo sviluppo.
Funzione Depurativa e Omeostatica
Durante la vita intrauterina, le funzioni depurative che spettano ai reni vengono portate avanti dalla placenta. Quest'organo agisce come un rene fetale, filtrando i prodotti di scarto dal sangue del feto e trasferendoli alla circolazione materna per l'eliminazione. Lo stesso vale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno. La placenta contribuisce a mantenere un ambiente interno fetale stabile, regolando il pH, la temperatura e la concentrazione di elettroliti.
Sostegno alle Difese Immunitarie e Barriera Protettiva
Attraverso l’endocitosi, processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, il fantastico organo di cui stiamo parlando consente il passaggio degli anticorpi materni (in particolare le immunoglobuline G) al cucciolo. Questo trasferimento passivo di immunità fornisce al feto una protezione preziosa contro una vasta gamma di infezioni prima che il suo sistema immunitario sia pienamente sviluppato. Questo organo fantastico è anche in grado di impedire il passaggio ad alcuni organismi patogeni, fungendo da barriera protettiva. Attenzione: non a tutti! Esistono diverse eccezioni, tra cui il protozoo che causa la toxoplasmosi, alcuni virus (come quello della rosolia, del citomegalovirus, dell'HIV) e batteri (come la Listeria monocytogenes) che possono attraversare la barriera placentare e causare infezioni fetali.
La placenta, fungendo da barriera, protegge il feto da diverse sostanze dannose. Pure in questo caso, ci sono delle eccezioni significative. Tra queste spiccano la nicotina e altre sostanze cancerogene che si trovano nelle sigarette, le droghe e l’alcol, i quali possono attraversare la placenta e avere effetti deleteri sullo sviluppo fetale. È quindi di cruciale importanza che la madre eviti l'esposizione a queste sostanze durante la gravidanza.
Funzioni Endocrine
La placenta è anche una ghiandola endocrina molto attiva. Già dall’inizio del suo sviluppo, la placenta secerne l’ormone gonadotropina corionica umana (hCG), la cui frazione beta viene rilevata nel momento in cui si effettua il test di gravidanza. L’hCG ha un compito molto importante: sostenere i processi di sintesi del progesterone, che partono dal corpo luteo, una struttura temporanea nell'ovaio materno. Attorno alla settima settimana di gravidanza, la placenta è in grado di gestire in maniera autonoma la sintesi di tutto il progesterone necessario all’embrione. Il corpo luteo inizia quindi a degenerare e, insieme ad esso, la quantità di hCG prodotta dalla placenta tende a ridursi, stabilizzandosi su livelli più bassi ma costanti.
Oltre all’hCG, la placenta secerne altri ormoni fondamentali, come il lattogeno placentale umano (hPL), che influenza il metabolismo materno per garantire un apporto costante di nutrienti al feto, gli estrogeni (che inibiscono la maturazione di altri follicoli e promuovono la crescita uterina), il progesterone (che impedisce le contrazioni uterine e sostiene l’endometrio, mantenendo la gravidanza) ed altri ancora (tra cui inibina, prolattina e pronenina). È interessante notare come la placenta sia priva di alcuni degli enzimi necessari per completare la sintesi degli ormoni steroidei; tali enzimi sono tuttavia presenti nel feto, indicando una stretta collaborazione biochimica tra madre, placenta e feto. La placenta, dunque, provvede a tutte le necessità del feto, nutrendolo, proteggendolo e costruendo un intimo legame con la madre; un legame fatto di cure e rifiuto, di dipendenza ed autonomia che, per molti aspetti, accompagnerà i due individui anche nella vita extrauterina.
Localizzazioni e Varianti Placentari: Una Mappa dell'Utero
Quando si parla della placenta, è necessario soffermarsi anche sulle sue diverse localizzazioni, che dipendono da dove avviene l’impianto dell’embrione all'interno dell'utero. Le posizioni più comuni, identificate tramite ecografia, sono:
- Posteriore: in questo frangente, la placenta è rivolta verso la schiena della mamma.
- Fundica: situazione in cui la placenta si trova a livello della parete superiore dell’utero, nel fondo uterino.
- Anteriore: caso in cui la placenta “guarda” verso la pancia, ovvero è impiantata sulla parete anteriore dell'utero.
- Localizzazione laterale destra o sinistra: la placenta si posiziona su una delle pareti laterali dell'utero.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
È importante ricordare l’esistenza di svariate posizioni intermedie e soprattutto il fatto che l’importante è che la placenta si trovi al di sopra del feto, ovvero non ostruisca il canale del parto.
Condizioni Placentari Anomale e Patologie della Decidua
Nonostante la sua efficienza e resilienza, la placenta è suscettibile a una serie di condizioni anomale e patologie che possono influenzare la gravidanza.
Placenta Bassa e Placenta Previa
Può capitare che l’embrione si impianti nella parte inferiore dell’utero. In questi frangenti, si parla di placenta bassa e di placenta previa.La placenta bassa si trova vicina all’orifizio inferiore dell’utero. Si tratta di un quadro preoccupante? Non per forza. Può succedere, infatti, che il cucciolo, assumendo la posizione cefalica, sposti la placenta in posizione laterale o verso l'alto, risolvendo la condizione spontaneamente man mano che l'utero cresce. La diagnosi definitiva di placenta previa deve essere posta solo dopo la 32ª settimana di gestazione, preferibilmente con metodica transvaginale.
La placenta previa, invece, ricopre in maniera parziale o totale il suddetto orifizio (Orifizio Uterino Interno - OUI). La placenta previa è favorita da fattori di rischio come la medesima diagnosi nelle gravidanze precedenti, il parto cesareo, il tabagismo, l’età superiore ai 35 anni e, giusto per citarne un altro tra i numerosi, la gestazione insorta a seguito di una PMA (Procreazione Medicalmente Assistita). È una condizione che merita immediata attenzione medica. Il rischio principale è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi e il cucciolo, che non ha più la sua fonte di nutrimento, non sopravviva. Questo è il motivo per cui, accertata, cosa che si può fare in maniera definitiva dopo le 32 settimane, la diagnosi di placenta previa, si opta per la nascita con taglio cesareo. Si procede prima delle 40 settimane, così da evitare che la placenta raggiunga il periodo in cui non è più in grado di gestire al meglio le sue funzioni o che parta naturalmente il travaglio.
La Placenta Previa (PP) è classificata ecograficamente a seconda della rilevanza clinica (RCOG 2011):
- Se la placenta ricopre interamente l’Orifizio Uterino Interno (OUI) viene considerata PP major (ex PP centrale completa e parziale).
- Se il bordo placentare si inserisce sul Segmento Uterino Inferiore ma non ricopre l’OUI ed il bordo placentare dista < 2 cm dall’OUI si parla allora di PP minor (ex PP marginale).
- Se il bordo placentare si inserisce sul Segmento Uterino Inferiore ma non ricopre l’OUI ed il bordo placentare dista > 2 < 3 cm dall’OUI si parla allora di PP Laterale o Low-Lying.
Una condizione particolare, correlata alla placenta previa, sono i Vasa previa, caratterizzati da vasi fetali che decorrono lungo le membrane al di sopra della cervice e al di sotto della parte presentata. La presenza di vasa previa deve essere sospettata in presenza di una inserzione velamentosa del funicolo o in presenza di vasi anomali che decorrono tra i lobi di una placenta succenturiata. In presenza di fattori di rischio è fondamentale per la diagnosi una ecografia transvaginale con color doppler con la quale è possibile evidenziare i vasi anomali che decorrono tra parte presentata e cervice uterina. È da precisare che nella maggior parte dei casi i vasi previ vengono identificati solo in travaglio a causa di un sanguinamento anomalo. La principale complicanza della placenta previa è l'Accretismo placentare o Placenta Accreta.
Distacco di Placenta (Abruptio Placentae)
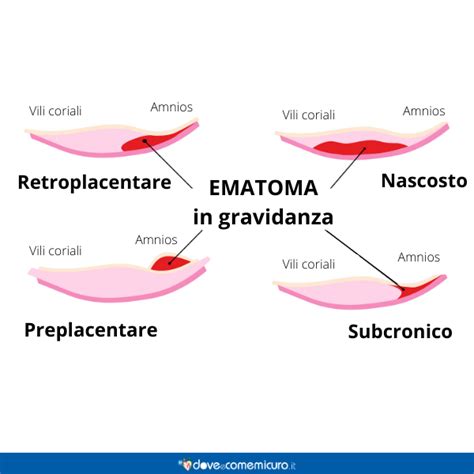
Il distacco di placenta è un’emergenza ostetrica che si verifica quando, prima del tempo, la placenta si stacca dalle pareti dell’utero. Questa evenienza si concretizza raramente e in gestazioni già problematiche - a favorirla, per esempio, sono l’età elevata della madre e l’ipertensione, la preeclampsia, la rottura prematura delle membrane (PROM), il fumo di sigaretta, l'uso di cocaina, il diabete materno, i traumi addominali (specie quando la placenta è anteriore), e le condizioni che determinano sovradistensione dell’utero (come macrosomia fetale, polidramnios, gravidanze plurime).
In acuto, il distacco ha come sintomo un dolore improvviso, costante e localizzato. Per descriverlo meglio, ricordo che è totalmente diverso da quello delle contrazioni, che aumenta e si arresta e che coinvolge tutto l’utero. Sempre nei quadri acuti di distacco di placenta, possono insorgere perdite di sangue, che possono essere manifeste o interne. Cosa fare? Recarsi subito in pronto soccorso ostetrico, poiché è una condizione che richiede intervento medico immediato.Il distacco intempestivo di placenta o abruptio placentare è caratterizzato da un distacco prematuro della placenta normalmente inserita; può essere parziale o totale. Complica circa l'1% delle gravidanze. È caratterizzato da un'emorragia intradeciduale con conseguente formazione di un ematoma deciduale che scolla prematuramente la placenta dalla parete uterina. In pazienti con sanguinamento vaginale, la visualizzazione ecografica dell'ematoma non sempre è possibile, per cui in presenza di un'ecografia normale non è possibile escludere un distacco intempestivo di placenta. L'aspetto ecografico dell'emorragia retroplacentare varia in rapporto alla localizzazione ed al tempo di comparsa del sanguinamento. Nella fase iniziale l'emorragia si presenta ad aspetto iperecogeno, diviene isoecogena dopo 3-7 giorni e quindi ipoecogena dopo 1-2 settimane; inoltre gli ematomi, col passare del tempo, tendono a diventare più piccoli.
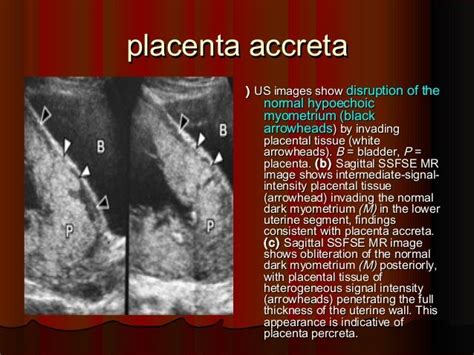
Accretismo Placentare (Placenta Accreta/Increta/Percreta)
L'accretismo placentare è caratterizzato da un’abnorme aderenza della placenta alla parete uterina. Si realizza quando i villi coriali mostrano un’eccessiva capacità infiltrativa nei confronti di un’area dove la reazione deciduale è scarsa o assente per la presenza di condizioni quali cicatrici isterotomiche (es. da precedenti tagli cesarei), annidamento istmico, esiti flogistici, ecc.
La placenta si definisce:
- Accreta: quando i villi coriali superano la decidua e giungono a contatto diretto del miometrio.
- Increta: quando l’infiltrazione interessa il miometrio a tutto spessore.
- Percreta: quando l’infiltrazione supera il miometrio e invade la sierosa peritoneale, potendo raggiungere organi adiacenti come la vescica.
Spesso, nella pratica clinica, con il termine di placenta accreta sono descritte tutte e tre le condizioni citate a causa della loro natura progressiva e del rischio elevato che comportano. Le principali condizioni predisponenti all’accretismo placentare sono la placenta previa, i pregressi tagli cesarei e la pregressa chirurgia uterina. Le modificazioni anatomopatologiche caratteristiche dell'accretismo placentare hanno un corrispettivo nei quadri ecografici. Queste includono la scomparsa della zona deciduale interposta fra placenta e miometrio, un'aderenza anomala al miometrio con il trofoblasto a diretto contatto, e l'invasione dei villi nel miometrio o fino alla sierosa.
I criteri ecografici per la diagnosi possono essere distinti in:
- Criteri ecografici 2D: assenza della zona sonolucente retroplacentare, assottigliamento o discontinuità dell’interfaccia iperecogena sierosa-vescica, presenza di aree esofitiche focali che invadono la vescica, lacune placentari anomale.
- Criteri ecografici color doppler: l’arcata vascolare normalmente parallela al piatto basale perde questa caratteristica, presenza di lacune vascolari placentari con flusso turbolento (velocità di picco sistolico > 15 cm/sec), vascolarizzazione intraplacentare irregolare con vasi tortuosi confluenti, ipervascolarizzazione dell’interfaccia sierosa-vescica.
- Criteri ecografici 3D: numerosi vasi che attraversano la zona di giunzione sierosa-vescica, ipervascolarità, vasi a decorso irregolare.
L'aumentata incidenza di accretismo placentare ha reso necessaria la ricerca di criteri ecografici sempre più rigorosi. Calì et al. (2013) hanno riportato quelli maggiormente indicativi della diagnosi di accretismo. Nel loro studio è riportato che per la diagnosi di accretismo bisogna soddisfare almeno 2 dei 5 criteri appresso riportati: perdita della zona sonolucente tra placenta e miometrio, discontinuità della zona iperecogena utero-vescicale, lacune placentari, irregolarità del flusso intraplacentare con vasi tortuosi confluenti, ipervascolarizzazione dell'interfaccia utero-vescicale.
Altre Anomalie Placentari e Deciduali
Oltre alle condizioni più gravi, esistono altre anomalie e patologie che possono interessare la decidua e la placenta:
- Deciduite: processo iperplastico, di natura infiammatoria o displastica, che colpisce la decidua gravidica. Può essere associata a infezioni o altre condizioni infiammatorie e, in alcuni casi, può contribuire a complicanze della gravidanza.
- Deciduati: secondo la distinzione proposta da T. Huxley, sono quei Mammiferi Placentati o Euteri nei quali alla formazione della placenta (placenta vera) partecipa la decidua. Questa classificazione sottolinea l'importanza della decidua nel processo evolutivo e di sviluppo placentare in molte specie.
- Placenta circumvallata: è una patologia che si verifica in circa l'1% di tutte le gravidanze, dovuta probabilmente ad un impianto più profondo della placenta nella decidua che comporta una discrepanza tra dimensioni del piatto coriale e la base di impianto della placenta. Di conseguenza, le membrane corioamniotiche non si inseriscono sul bordo della placenta ma più verso il centro, ripiegando su se stesse fino a formare il caratteristico margine circonferenziale arrotolato "tipo cornicione della pizza". Ecograficamente, il margine placentare arrotolato che si estende tra i due margini placentari appena al disopra della superficie della placenta appare come una spessa area lineare di echi che attraversa la superficie della placenta assumendo, in sezione trasversa, un "aspetto a mensola".
- Lobo succenturiato: si tratta di tessuto placentare che non presenta continuità con la placenta principale ma è separato da essa. La sua rilevanza clinica emerge se i vasi che raggiungono il lobo succenturiato incrociano l'Orifizio Uterino Interno, una condizione che si associa ai vasa previa e può causare gravi emorragie fetali.
- Ematoma sottoamniotico: nella gran parte dei casi ha scarse conseguenze per il feto; raramente può accompagnarsi a restrizione della crescita fetale e ad emorragie materno-fetali.
- Ematomi retroplacentari: sono probabilmente dovuti alla rottura di un'arteriola deciduale con conseguente sanguinamento che separa la placenta dalla parete uterina. La diagnosi si basa sulla corretta osservazione del cosiddetto complesso ipoecogeno retroplacentare che appare composto dai vasi uteroplacentari e dal miometrio; tale area presenta uno spessore di circa 1-2 cm. Se lo spessore di quest'area è aumentato bisogna considerare la possibilità di un'emorragia retroplacentare che deve essere differenziata da una contrazione focale del miometrio o dalla presenza di un mioma.
La comprensione approfondita della decidua e della placenta, dalle loro intricate strutture alle loro molteplici funzioni e patologie, è fondamentale per monitorare e gestire al meglio ogni gravidanza, garantendo la salute sia della madre che del nascituro.