La gravidanza è un periodo di grande attesa e speranza, ma anche di legittime preoccupazioni riguardo la salute del nascituro. Tra i vari fattori che possono influenzare lo sviluppo fetale, le radiazioni rappresentano un argomento di particolare interesse e, a volte, di apprensione. Comprendere la natura delle radiazioni, i loro potenziali effetti e, soprattutto, i periodi di maggiore sensibilità del feto è fondamentale per affrontare con consapevolezza le decisioni mediche e per distinguere i rischi reali da quelli percepiti. Questa guida si propone di esplorare in dettaglio il mondo delle radiazioni, l'impatto sul feto e le raccomandazioni cliniche, offrendo un quadro chiaro e basato sulle più recenti evidenze scientifiche.
Comprendere le Radiazioni: Ionizzanti e Non Ionizzanti
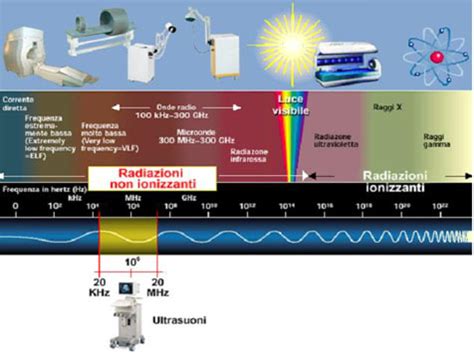
Per affrontare il tema dell'esposizione alle radiazioni durante la gravidanza, è essenziale prima di tutto distinguere tra le due categorie principali di radiazioni e i loro differenti impatti sui tessuti biologici. Esistono infatti le radiazioni ionizzanti e le radiazioni non ionizzanti, e la differenza fondamentale risiede nella loro energia e nella loro capacità di interagire con la materia vivente.
Le radiazioni ionizzanti sono radiazioni elettromagnetiche ad alta energia, come i raggi X e i raggi gamma, oppure particelle, come le particelle alfa, le particelle beta e i neutroni. Queste radiazioni interagiscono con i tessuti umani in modo tale da rimuovere elettroni dagli atomi, un processo chiamato ionizzazione. La ionizzazione può alterare la struttura molecolare delle cellule, inclusa la molecola del DNA, portando potenzialmente a danni biologici. Le radiazioni ionizzanti sono emesse da elementi radioattivi e da strumenti come le apparecchiature radiologiche e per la radioterapia, e i loro rischi sono oggetto di attenta valutazione in ambito medico e di protezione radiologica.
Per le radiazioni non ionizzanti, invece, la situazione è differente. Queste comprendono, ad esempio, le radiofrequenze, le onde radio, le microonde, la luce visibile e l'infrarosso. A differenza delle radiazioni ionizzanti, le radiazioni non ionizzanti possiedono un'energia insufficiente per causare ionizzazione. Ad oggi, non si conoscono ancora a fondo tutti i loro effetti sui tessuti umani, ma non esiste evidenza scientifica di una possibile relazione causa-effetto di induzione di tumori. La loro interazione principale con i tessuti è spesso legata al riscaldamento.
Le Radiazioni Ionizzanti in Diagnostica Medica: Benefici e Precauzioni Generali
Nel contesto della diagnostica per immagini, l'utilizzo delle radiazioni ionizzanti è una pratica comune e di vitale importanza. È fondamentale comprendere che il rischio correlato alle radiazioni ionizzanti utilizzate in diagnostica è estremamente basso e, nella grande maggioranza dei casi, i benefici derivanti dall'ottenimento di una diagnosi accurata superano di gran lunga i potenziali rischi.
I danni da radiazioni ionizzanti sono stati infatti dimostrati solo per dosi molto elevate, ben superiori a quelle tipicamente impiegate in ambito diagnostico. Esempi di tali esposizioni si riscontrano in eventi catastrofici come l’esposizione della popolazione giapponese alle radiazioni dei bombardamenti nucleari di Hiroshima e Nagasaki, dove i principali danni evidenziati sono stati i tumori radioindotti. La maggior parte delle metodiche di imaging che utilizzano radiazioni ionizzanti (p. es., radiografie, TC, scintigrafia) espongono i pazienti a dosi relativamente basse di radiazioni, generalmente considerate innocue.
Nonostante il basso rischio associato alle dosi diagnostiche, la comunità scientifica e medica aderisce a un principio di prudenza: qualsiasi dose di radiazioni ionizzanti è potenzialmente nociva, e non esiste una soglia al di sotto della quale non si verificano effetti dannosi. Questo significa che, teoricamente, anche una minima esposizione potrebbe avere un effetto, sebbene la probabilità sia infinitesimale. Per questo motivo, ogni sforzo è volto a ridurre al minimo l'esposizione alle radiazioni ionizzanti. Tale approccio si basa sui principi fondamentali della radioprotezione:
- Principio di Giustificazione: Nessuna pratica che implichi l'esposizione a radiazioni deve essere adottata se non produce un beneficio netto per l'individuo o la società, sufficiente a compensare il detrimento sanitario che essa potrebbe causare. Ciò implica che ogni esame radiologico deve essere giustificato da una reale necessità clinica.
- Principio di Ottimizzazione: Le dosi individuali, il numero di persone esposte e la probabilità di esposizioni potenziali devono essere mantenuti al livello più basso ragionevolmente ottenibile, tenendo conto dei fattori economici e sociali. Questo significa utilizzare la dose minima necessaria per ottenere un'immagine diagnostica di qualità adeguata.
In sintesi, mentre le radiazioni ionizzanti sono strumenti potenti e indispensabili per la diagnosi medica, il loro impiego è regolato da rigorosi protocolli volti a massimizzare i benefici e a minimizzare i rischi per tutti i pazienti.
Radioprotezione
Misurare l'Esposizione alle Radiazioni: Un Linguaggio Comune
Per valutare e confrontare i rischi associati all'esposizione alle radiazioni, è essenziale utilizzare un sistema di misurazione standardizzato. Esistono vari modi per quantificare l'esposizione, ognuno dei quali fornisce informazioni specifiche sull'interazione delle radiazioni con il corpo umano.
- La dose assorbita: Questa misura indica la quantità di radiazione assorbita per unità di massa del tessuto o dell'organo. È espressa nelle unità gray (Gy) e milligray (mGy). In precedenza era espressa come dose di radiazione assorbita (rad), e 1 mGy equivale a 0,1 rad. La dose assorbita è un indicatore diretto dell'energia depositata nei tessuti.
- La dose equivalente: Per tenere conto degli effetti sui tessuti che possono variare in base al tipo di radiazione (p. es., raggi X, raggi gamma, elettroni), la dose assorbita viene moltiplicata per un fattore di ponderazione specifico per il tipo di radiazione. Questo fattore riflette la capacità di un dato tipo di radiazione di causare danni biologici. La dose equivalente è espressa in sievert (Sv) e millisievert (mSv). In passato era espressa in equivalente roentgen nell'uomo (rem), con 1 mSv equivalente a 0,1 rem. Per la radiografia, inclusa la TC, il fattore di ponderazione per la radiazione è pari a 1, indicando che per questi tipi di radiazioni, la dose assorbita e la dose equivalente hanno lo stesso valore numerico.
- La dose effettiva: Questa è una misura più complessa, utilizzata per stimare le reazioni tissutali (o effetti stocastici) dell'esposizione a radiazioni ionizzanti. Essa regola la dose equivalente in base alla suscettibilità del tessuto esposto alle radiazioni. Alcuni organi e tessuti, come le gonadi, sono considerati molto più sensibili alle radiazioni rispetto ad altri. La dose effettiva è anch'essa espressa in Sv e mSv. Un aspetto importante da considerare è che la dose effettiva è più alta nei giovani, a causa della loro maggiore aspettativa di vita e della maggiore crescita cellulare. La dose effettiva aiuta i medici a valutare e a confrontare i rischi per la salute associati a varie procedure mediche di irradiazione e può anche essere confrontata con la dose professionale assegnata dagli standard di radioprotezione.
L'imaging medico è una delle fonti di esposizione alle radiazioni ionizzanti per la popolazione generale. Tuttavia, un'altra fonte significativa è l'esposizione alla radiazione ambientale, derivante dalle radiazioni cosmiche e dagli isotopi naturali presenti nell'ambiente. Questa esposizione può essere particolarmente significativa ad alta quota. Ad esempio, i voli aerei determinano una maggiore esposizione alle radiazioni ambientali in questo modo: un volo aereo di sola andata "coast to coast" negli Stati Uniti espone a circa 0,01-0,03 mSv; l'esposizione media annuale alla radiazione di fondo negli Stati Uniti è di circa 3 mSv; l'esposizione annuale ad alta quota (p. es., Colorado, New Mexico) può aggiungere circa 1,5 mSv in più rispetto allo sfondo.
Le radiazioni possono essere dannose se la dose totale accumulata per una persona è alta, come quando si eseguono più scansioni TC, poiché le scansioni TC richiedono una dose più alta rispetto alla maggior parte degli altri esami di imaging. L'esposizione alle radiazioni è anche una problematica in alcune situazioni ad alto rischio, come durante la gravidanza, l'infanzia, la prima infanzia e per le giovani donne adulte che necessitano di mammografia.
Nel corso degli anni, ci sono stati sforzi significativi per ridurre l'esposizione. Il National Council on Radiation Protection and Measurements (Consiglio Nazionale per la Protezione dalle Radiazioni e le Misurazioni) negli Stati Uniti indica che tra il 2006 e il 2016, la dose stimata di radiazioni mediche non terapeutiche è diminuita del 15-20%. La dose media individuale efficace stimata per persona negli Stati Uniti è passata da 2,92 mSv nel 2006 a 2,16 mSv nel 2016. Sebbene la TC multidetettore, una metodica molto diffusa, eroghi circa il 40-70% in più di radiazioni per scansione rispetto alle TC a singolo detettore, i progressi tecnologici (p. es., il controllo automatico dell'esposizione, algoritmi di ricostruzione iterativi, detettori TC di terza generazione) stanno contribuendo a ridurre significativamente le dosi di radiazioni utilizzate per la TC. Organizzazioni come l'American College of Radiology hanno avviato programmi come Image Gently (per i bambini) e Image Wisely (per gli adulti) per fornire ai professionisti dell'imaging risorse e informazioni su come ridurre al minimo l'esposizione alle radiazioni.

Radiazioni e Rischio Oncogeno: Un Approfondimento
Uno degli aspetti più delicati e dibattuti dell'esposizione alle radiazioni ionizzanti riguarda il rischio di induzione di tumori. È importante sottolineare che il rischio cancerogeno dovuto all'esposizione alle radiazioni in Diagnostica per Immagini è stato estrapolato principalmente da studi su persone esposte a dosi di radiazioni molto elevate, come i sopravvissuti alle esplosioni delle bombe atomiche di Hiroshima e Nagasaki. Questi studi hanno fornito dati preziosi per comprendere gli effetti delle radiazioni ad alte dosi.
L'evidenza epidemiologica diretta nelle popolazioni umane dimostra che l'esposizione alle radiazioni ionizzanti aumenta il rischio di alcuni tumori quando le dosi superano circa 50-100 mSv in esposizione protratta (p. es., in ambito professionale) o da 10 a 50 mSv in esposizione acuta (p. es., dall'esposizione a una bomba atomica). Per le dosi molto più basse tipicamente associate agli esami diagnostici, l'evidenza diretta di un aumento del rischio di cancro nella popolazione generale è più difficile da dimostrare in modo conclusivo, data la frequenza naturalmente elevata dei tumori e la molteplicità dei fattori di rischio coinvolti.
Il rischio di sviluppare un tumore radioindotto non è uniforme per tutti gli individui e dipende da diversi fattori. Il rischio è maggiore nei pazienti giovani per ragioni biologiche e temporali. Innanzitutto, i giovani vivono più a lungo, dando ai tumori più tempo per svilupparsi nel corso della vita. In secondo luogo, la maggiore crescita cellulare, e quindi la predisposizione al danno genetico e alla replicazione di cellule danneggiate, si verifica proprio nei giovani organismi in sviluppo. A titolo esemplificativo, per un bambino di 1 anno che effettua una TC dell'addome, il rischio stimato di mortalità per cancro nel corso della vita è aumentato dello 0,18%. Se la TC è effettuata da un paziente anziano, il rischio è naturalmente più basso, poiché il tempo per lo sviluppo di un tumore è minore e i processi cellulari sono meno rapidi.
Il rischio dipende anche in modo significativo dal tessuto irradiato. Alcuni tessuti e organi sono intrinsecamente più radiosensibili di altri. Il tessuto linfoide, il midollo osseo, il sangue, i testicoli, le ovaie e l'intestino sono considerati molto radiosensibili, il che significa che sono più inclini a subire danni dalle radiazioni e, di conseguenza, ad avere un aumentato rischio di cancerogenesi. Al contrario, negli adulti, il sistema nervoso centrale e l'apparato muscolo-scheletrico sono relativamente radioresistenti, manifestando una minore sensibilità agli effetti delle radiazioni. Questa differenziazione nella radiosensibilità dei tessuti è un fattore cruciale nella pianificazione degli esami diagnostici e nella valutazione del rischio individuale.
Come menzionato, i progressi tecnologici (p. es., il controllo automatico dell'esposizione, algoritmi di ricostruzione iterativi, detettori TC di terza generazione) stanno contribuendo a ridurre significativamente le dosi di radiazioni utilizzate per la TC. Inoltre, l'American College of Radiology ha avviato i programmi-Image Gently (per i bambini) e Image Wisely (per gli adulti)-per fornire ai professionisti dell'imaging risorse e informazioni su come ridurre al minimo l'esposizione alle radiazioni, promuovendo pratiche radiologiche più sicure e ottimizzate.
La Gravidanza e le Radiazioni Ionizzanti: Un Focus Critico
La gravidanza rappresenta una delle situazioni ad alto rischio in cui l'esposizione alle radiazioni ionizzanti richiede la massima attenzione e cautela. Le preoccupazioni primarie riguardano i potenziali effetti sul feto in via di sviluppo. Tuttavia, è rassicurante sapere che, per quanto concerne il feto, secondo gli studi scientifici più recenti, le dosi di radiazione utilizzate nella diagnostica per immagini non sono associate a danni misurabili. Nonostante ciò, la precauzione è sempre d'obbligo.
I rischi delle radiazioni per il feto dipendono da una combinazione di fattori critici:
- Dose di radiazione: Maggiore è la dose, maggiore è il potenziale rischio.
- Tipo di esame e area presa in esame: Alcuni esami e aree del corpo comportano un'esposizione diretta all'utero, mentre altri no. Il feto può essere esposto a una dose di radiazioni molto inferiore a quella della madre. Ad esempio, l'esposizione ai raggi-X del feto è trascurabile nei seguenti distretti materni: testa, colonna cervicale, arti e mammelle (mammografia), soprattutto quando l'utero è adeguatamente schermato. Al contrario, esami che coinvolgono l'addome o il bacino materno possono esporre il feto a dosi più significative.
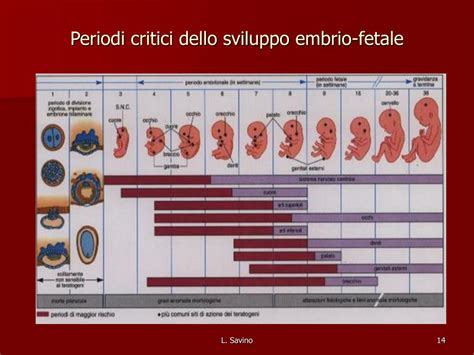
- Età gestazionale della gravidanza: Questo è forse il fattore più determinante. Il grado di esposizione uterina dipende dall'età gestazionale e quindi dalle dimensioni uterine, ma soprattutto, gli effetti delle radiazioni dipendono dall'età del prodotto del concepimento (tempo dal concepimento), poiché i diversi stadi di sviluppo embrionale e fetale hanno sensibilità diverse.
Il periodo di massimo rischio per malformazioni fetali indotte da radiazioni si verifica quando si stanno formando gli organi fetali, un processo noto come organogenesi. Questo periodo critico generalmente si colloca tra la quinta e la decima settimana di gravidanza (calcolata dall'ultima mestruazione). L'esposizione a radiazioni ionizzanti durante questo lasso di tempo può portare a difetti di nascita, in quanto le cellule sono in rapida divisione e differenziazione, rendendo il feto estremamente vulnerabile a danni cellulari e cromosomici che possono alterare la corretta formazione degli organi.
Nelle fasi ancora più iniziali della gravidanza, specificamente entro il 20esimo giorno successivo alla fecondazione (corrispondente all'incirca alle prime 3-4 settimane di gestazione), le radiazioni hanno maggiori probabilità di causare un aborto spontaneo piuttosto che malformazioni specifiche. In questo periodo embrionale precoce, vale la cosiddetta regola del “tutto o niente”: l’effetto delle radiazioni, così come quello di certi farmaci, può manifestarsi, causando direttamente la morte dell’embrione e un aborto spontaneo, o non manifestarsi affatto, ed in tal caso la gravidanza prosegue senza problemi apparenti. Se l'embrione sopravvive all'esposizione in questa fase, è probabile che non abbia subito danni significativi a lungo termine.
Il periodo dell'organogenesi, tra il 20esimo e il 56esimo giorno dopo la fecondazione (circa dalla 3a all'8a settimana post-concepimento, o dalla 5a alla 10a settimana di gestazione), è il momento in cui la teratogenesi, ovvero l'induzione di malformazioni, è più probabile. Qui, le radiazioni possono interferire con i complessi processi di sviluppo, portando a difetti strutturali.
Dopo la decima settimana di gravidanza (ovvero dopo la fine dell'organogenesi e nel corso del secondo e terzo trimestre), la probabilità di aborto spontaneo o di gravi difetti alla nascita diminuisce significativamente. Tuttavia, anche in queste fasi successive, le radiazioni possono comunque alterare la crescita e la funzionalità di organi e tessuti fetali normalmente formati, come il sistema nervoso centrale, che continua a svilupparsi per tutta la gravidanza.
È importante sottolineare che il Comitato Internazionale di Radioprotezione indica che la soglia di pericolosità durante la gravidanza si raggiunge oltre i 100 milligray (mGy) di dose assorbita dal feto. Una dose di 100 mGy, a una stima indicativa, richiede l'esecuzione di almeno 3-5 TAC o 10-20 radiografie a livello addominale o lombare. Se invece la dose di radiazioni alla quale il feto viene esposto è inferiore ai 100 mGy, la probabilità di aborto o di danno al nascituro è assimilabile a quella di una comune gravidanza, senza un aumento statisticamente significativo del rischio. Questa soglia fornisce un importante riferimento per la valutazione clinica.
Radioprotezione
Esami Diagnostici in Gravidanza: Quando e Come
La decisione di effettuare esami diagnostici che impiegano radiazioni ionizzanti in una donna in gravidanza o potenzialmente gravida è sempre complessa e richiede un'attenta valutazione. La linea guida generale è chiara: la diagnostica per immagini con radiazioni ionizzanti, in particolare la TC, va effettuata solo quando strettamente necessario, ovvero quando l'informazione diagnostica è cruciale per la gestione clinica della madre o del feto e non può essere ottenuta con metodiche alternative più sicure.
Il primo passo, infatti, è valutare se è veramente necessario fare l’esame o se si può rimandare a dopo il parto. Allo stesso modo, si stabilisce se sono possibili esami alternativi, come l’ecografia o la risonanza magnetica (con le dovute considerazioni per il primo trimestre). Per esempio, nei bambini (e l'approccio è simile in gravidanza), un trauma cranico minore spesso può essere diagnosticato e trattato sulla base del quadro clinico, mentre l'appendicite spesso può essere diagnosticata con l'ecografia. Tuttavia, è altrettanto importante sottolineare che gli esami necessari non devono essere procrastinati, anche se la dose radiante è alta (p. es., come con la TC), finché i benefici potenziali derivati superano i potenziali danni. Il medico, dopo un'attenta valutazione del rapporto rischio/beneficio, deciderà se è indispensabile procedere.
Prima di effettuare esami diagnostici nelle donne in età fertile, deve essere sempre considerata la possibilità di una gravidanza, soprattutto perché i rischi derivanti dall'esposizione alle radiazioni sono più elevati nelle prime fasi della gravidanza (1° trimestre), un periodo spesso non ancora riconosciuto dalla donna stessa. Se una donna ha la reale necessità di sottoporsi all’accertamento radiologico, è bene che non vi rinunci, ma che vengano prese tutte le precauzioni possibili.
In caso di necessità, è opportuno prendere una serie di precauzioni per ridurre al minimo i rischi di recare danno al feto. “Innanzitutto è necessario ottimizzare la quantità delle radiazioni: è infatti possibile regolare l’apparecchiatura in modo da ricorrere alla minor dose possibile per ottenere comunque una buona immagine ai fini diagnostici,” spiega il dottor Colombo (come citato nel testo fornito). Con queste precauzioni è quindi possibile, ad esempio, fare una radiografia al torace senza rischi significativi per il feto, poiché l'area irradiata è lontana dall'utero e l'esposizione è minima. In generale, se la radiografia o la TAC interessa aree lontane dall’addome, come una gamba, un braccio o la testa, la dose di radiazioni che raggiunge il feto è davvero trascurabile, quindi il rischio è molto ridotto.
Un aspetto che ha visto evoluzioni nelle raccomandazioni riguarda la schermatura pelvica. Storicamente, la schermatura pelvica veniva impiegata principalmente per rassicurare i pazienti. Tuttavia, le prove contemporanee dimostrano che il suo utilizzo può aumentare la dispersione interna e, paradossalmente, aumentare la dose di radiazioni fetali. Questo fenomeno può verificarsi a causa della necessità di aumentare la dose per compensare l'attenuazione della radiazione da parte della schermatura, o a causa di artefatti che richiedono re-esposizioni. Di conseguenza, l'applicazione di routine della schermatura pelvica nelle pazienti in gravidanza non è più raccomandata nella pratica radiologica, con l'eccezione di specifici casi dove può ancora avere un ruolo. I progressi nella tecnologia di imaging, compreso il controllo automatico dell'esposizione e le tecniche di ricostruzione iterativa negli scanner TC moderni, hanno ridotto sostanzialmente l'esposizione del paziente in modo più efficace e sicuro.
In ogni caso, è di fondamentale importanza che il radiologo sia sempre informato dello stato di gravidanza della donna o della possibilità di una gravidanza, in modo da poter adottare le misure più appropriate e garantire la massima sicurezza.
Risonanza Magnetica (RM) in Gravidanza: Un'Alternativa Non Ionizzante
Nell'ambito della diagnostica per immagini, la risonanza magnetica (RM) si presenta come un'alternativa preziosa, soprattutto in gravidanza, poiché non utilizza radiazioni ionizzanti, come la TAC e le radiografie. Invece, la risonanza magnetica utilizza campi elettrici e magnetici, misurati in Tesla, per generare immagini dettagliate degli organi e dei tessuti interni del corpo.
La letteratura scientifica attuale ci dice che non esistono prove di danni al feto derivanti dall'esposizione ai campi magnetici e alle radiofrequenze utilizzati nella RM. Questo rende la risonanza magnetica una metodica preferibile quando è necessario ottenere immagini dettagliate in gravidanza, soprattutto quando le radiazioni ionizzanti sono controindicate o sconsigliate.
Tuttavia, anche se non vi sono evidenze scientifiche dirette di effetti dannosi, in via cautelativa si sconsiglia la risonanza magnetica nel primo trimestre di gravidanza. La ragione di questa precauzione è che i campi magnetici possono potenzialmente riscaldare i tessuti del corpo, e c'è la preoccupazione che un aumento significativo della temperatura fetale possa teoricamente superare la soglia di sicurezza, specialmente in un periodo così delicato dello sviluppo embrionale. Per questo motivo, a meno di situazioni cliniche di estrema urgenza e gravità, si preferisce posticipare l'esame RM al secondo o terzo trimestre, quando il feto è più sviluppato e meno vulnerabile a variazioni termiche, e quando la massa fetale consente una migliore dissipazione del calore. Nonostante questa cautela, la risonanza magnetica rimane uno strumento diagnostico di grande valore e sicurezza relativa in gravidanza, quando indicato.
Farmaci e Vaccini in Gravidanza: Chiarimenti Necessari
Oltre alle preoccupazioni relative alle radiazioni, molte donne in attesa di un bimbo si pongono domande sulla sicurezza di assumere farmaci o ricevere vaccini durante i mesi della gestazione. È una domanda legittima, preoccupate per gli effetti collaterali che potrebbero avere sul nascituro. In realtà, una comune convinzione, secondo cui nessun farmaco possa essere somministrato in gravidanza, è falsa. Con gli opportuni accorgimenti e in casi di effettiva necessità, è possibile assumere farmaci ed eseguire esami diagnostici, inclusi quelli radiografici, anche durante i mesi della gestazione.
I dati indicano che una donna su due assume farmaci in gravidanza, e i numeri sono in aumento, il che sottolinea l'importanza di informazioni accurate. Secondo la campagna istituzionale dell’Agenzia Italiana del Farmaco (AIFA) sui farmaci in gravidanza, durante i nove mesi d’attesa possono essere assunti tranquillamente i medicinali necessari e prescritti dal medico. Farmaci come l’amoxicillina (non in associazione all’acido clavulanico), il paracetamolo, alcuni anestetici locali come la lidocaina e l’adrenalina non comportano controindicazioni se assunti nelle dosi indicate e sotto supervisione medica.
Non tutti i farmaci assunti dalla madre attraversano la placenta e raggiungono il feto, con effetti tossici diretti o teratogeni. L’effetto di un farmaco sul feto è determinato in gran parte dall’età del feto stesso al momento dell’esposizione, dalla potenza e dal dosaggio del farmaco. Similmente alle radiazioni, esistono periodi di maggiore o minore vulnerabilità per il feto anche per quanto riguarda l'esposizione ai farmaci:
- Entro il 20esimo giorno successivo alla fecondazione: i farmaci assunti in questo periodo hanno un effetto di tipo “tutto o nulla”, cioè possono provocare la morte dell’embrione o non danneggiarlo affatto. Se l'embrione sopravvive, è probabile che non ci siano stati danni permanenti.
- Durante l’organogenesi (tra il 20esimo e il 56esimo giorno dopo la fecondazione): questa è la fase in cui la teratogenesi (la formazione di malformazioni) è più probabile. In questo periodo, l'esposizione a farmaci teratogeni può avere le conseguenze più gravi sullo sviluppo degli organi.
- Dopo l’organogenesi (nei trimestri 2o e 3o): in queste fasi più avanzate, la teratogenesi è improbabile. Tuttavia, i farmaci possono comunque alterare la crescita e la funzionalità di organi e tessuti fetali normalmente formati, o causare effetti collaterali specifici a seconda della loro azione farmacologica.
Per quanto riguarda i vaccini, la situazione richiede una valutazione attenta. I vaccini con virus vivi devono essere evitati nelle donne in stato di gravidanza, a meno che il beneficio potenziale superi chiaramente il rischio. Questo perché esiste un rischio teorico, sebbene spesso molto basso, che il virus attenuato del vaccino possa causare un'infezione placentare o fetale. Un esempio è il vaccino per la rosolia, un vaccino ottenuto da virus vivi attenuati. Sebbene possa causare un’infezione placentare o fetale subclinica, nessun difetto nei neonati è stato attribuito al vaccino della rosolia. Per questo motivo, alle donne inavvertitamente vaccinate nelle fasi iniziali della gravidanza non deve essere consigliata l’interruzione della gravidanza unicamente sulla base del rischio teorico derivato dal vaccino. Un altro vaccino ottenuto da virus vivi attenuati è quello per la varicella, che può infettare potenzialmente il feto; in questo caso, il rischio è considerato massimo tra la 13^ e la 22^ settimana di gestazione.
Altri vaccini, non a virus vivi, vanno riservati a situazioni in cui la donna o il feto sono a rischio significativo di esposizione a un’infezione pericolosa e il rischio di effetti avversi da parte del vaccino è bassa. La vaccinazione antinfluenzale, ad esempio, è generalmente raccomandata in gravidanza per proteggere sia la madre che il feto. In ogni caso, la decisione sull'assunzione di farmaci o sulla somministrazione di vaccini in gravidanza deve essere sempre presa in stretta consultazione con il proprio medico, che valuterà attentamente il rapporto rischio/beneficio per la specifica situazione clinica.