Introduzione al Varicocele Pelvico Femminile
Il varicocele è un disturbo che viene spesso attribuito esclusivamente agli uomini, ma pochi sanno che può interessare anche le donne. Nel contesto femminile, si parla di varicocele pelvico femminile o sindrome da congestione pelvica. Questa condizione si riferisce a una dilatazione patologica delle vene della zona pelvica, in particolare quelle ovariche e quelle iliache interne, che si verifica per effetto di un ristagno di sangue nei medesimi vasi venosi. L'insufficienza venosa pelvica è una tipologia di insufficienza venosa comune nell'area pelvica, e può essere causa di dolore, da cui il nome alternativo di sindrome da congestione pelvica.
Per motivi legati alla particolare anatomia della pelvi femminile, il varicocele pelvico è una condizione che colpisce quasi esclusivamente le donne. Infatti, l'assetto anatomico della loro pelvi le predispone, assai di più degli uomini, al problema. I medici tendono a considerarlo un problema prettamente femminile e in questo articolo, faremo lo stesso, riferendoci alla "paziente".
Si tratta di una patologia relativamente frequente, si stima che circa 250.000 donne nel nostro Paese ne siano affette, ma è anche sottostimata. Questo accade perché i suoi sintomi, quando presenti, sono spesso sovrapponibili a quelli di altre patologie, e quindi non sempre si arriva in tempi brevi a una diagnosi accurata. Fino al 15% di tutte le donne in età fertile presenta varicosità pelviche, sebbene non tutte queste donne mostrino sintomi. L'esatta incidenza del varicocele pelvico non è nota, ma è sicuramente una condizione sottodiagnosticata, in quanto un discreto numero di donne ne è affetto, ma non mostra alcun sintomo o segno correlato. Precisato ciò, secondo diversi studi statistici, tra le donne con accertato varicocele pelvico la percentuale di casi sintomatici varia tra il 15 e il 40%.
In presenza di varicocele pelvico, il sangue che dovrebbe essere pompato verso il cuore tende a ristagnare nelle vene del basso ventre e a dilatarle. Questo induce una pressione sulle strutture circostanti come la vescica, l’intestino e gli organi riproduttivi, causando una serie di disturbi che possono variare da lievi a più gravi.
Cos'è il Varicocele Pelvico: Anatomia e Fisiopatologia
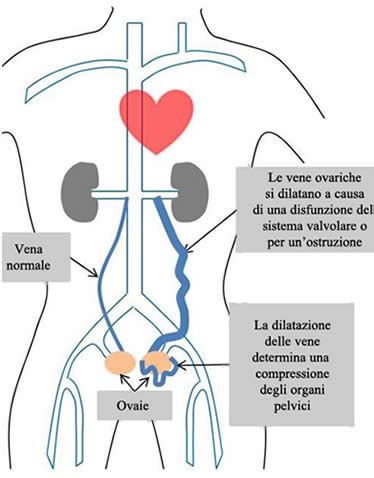
Per comprendere appieno il varicocele pelvico, è essenziale partire dalla definizione e dal funzionamento del sistema venoso. Le vene sono sistemi a bassa pressione contenenti valvole che aiutano il ritorno di sangue al cuore. In condizioni normali, questo sistema di valvole obbliga il sangue a viaggiare in un'unica direzione, verso il cuore. Il varicocele pelvico è una dilatazione patologica delle vene della zona pelvica, che insorge a seguito di un ristagno di sangue nei medesimi vasi venosi. Molto semplicemente, si parla di varicocele pelvico femminile quando c’è un reflusso nella vena ovarica. L’ingrossamento delle vene, che ha luogo a causa del ristagno di sangue, ricorda molto quello osservabile in presenza delle cosiddette vene varicose, o varici. Secondo l'OMS (Organizzazione Mondiale della Sanità), le vene varicose (o varici) sono dilatazioni abnormi e sacculari dei vasi venosi. Le sedi maggiormente interessate sono gli arti inferiori (cioè le gambe), ma come vedremo, i problemi alle vene possono localizzarsi anche in altre sedi, in particolare a livello della zona genitale.
La somiglianza tra varicocele pelvico e vene varicose non è casuale, in quanto con molta probabilità il meccanismo patofisiologico - ciò che scatena prima il ristagno e poi l'ingrossamento venoso - è lo stesso per entrambe le condizioni.
Nelle donne, il varicocele pelvico interessa in particolar modo quattro vene: le vene ovariche, di destra e di sinistra, e le vene iliache interne, di destra e di sinistra. Le vene ovariche sono i vasi venosi che raccolgono il sangue fluito nelle ovaie. La vena ovarica destra si immette direttamente nella vena cava inferiore; la vena ovarica sinistra raggiunge la vena renale sinistra, la quale è unita, a sua volta, alla vena cava inferiore. Le vene iliache, invece, sono i vasi venosi che accolgono il sangue refluo dai distretti pelvici. Situate nella parte inferiore dell'addome, insieme alle vene iliache esterne, si immettono nelle vene iliache comuni. Questa tipologia di insufficienza venosa può essere mono o bilaterale.
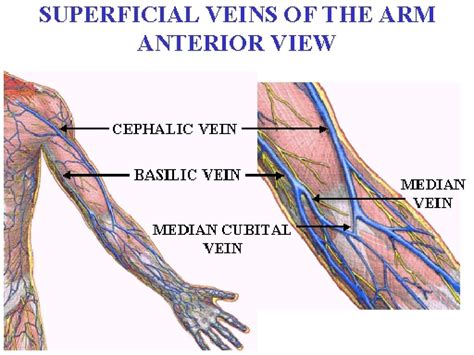
Le Cause del Varicocele Pelvico Femminile
Il ristagno di sangue nei vasi venosi pelvici può avere due possibili cause principali, che non sempre si escludono a vicenda:
Malfunzionamento del sistema di valvole venose: Può avere luogo per colpa di un malfunzionamento del sistema di valvole presente sulla parete interna delle vene. In caso di varicocele pelvico, il suo cattivo funzionamento permette al sangue di tornare indietro e modificare l'anatomia dei vasi venosi in cui ristagna. La modificazione consiste nella loro dilatazione patologica. Se le valvole funzionano male, quasi sempre sono normali alla nascita e si guastano durante la vita.
Ostruzione al flusso sanguigno: Può verificarsi come conseguenza di un'ostruzione che blocca il flusso sanguigno in risalita verso il cuore. Tutto ciò fa sì che il sangue permanga nei distretti pelvici, accumulandosi e dilatando le vene che lo accolgono.
Diversi fattori possono contribuire allo sviluppo del varicocele pelvico femminile:
Gravidanza e ormoni: È più comune nelle donne che hanno avuto più gravidanze e con età tra i 25 e i 45 anni. Un classico esempio di ostruzione, che può rallentare il flusso sanguigno in risalita, è la presenza del feto nell'utero. Durante una gravidanza, infatti, l'utero può ingrandirsi al punto da spingere sui vasi venosi adiacenti, deputati al trasporto del sangue in direzione del cuore. Si ritiene che in questi casi le quantità alte di estrogeni in circolo possano determinare un indebolimento delle pareti vascolari e vasodilatazione. Secondo medici ed esperti, gli estrogeni - che, insieme al progesterone, costituiscono gli ormoni sessuali femminili - favoriscono la vasodilatazione (quindi l'afflusso di sangue all'interno dei vasi). Nelle vene con un problema al sistema valvolare o di tipo ostruttivo, questa vasodilatazione incrementa ulteriormente il volume di sangue che ristagna. Quindi, maggiore è la quantità degli estrogeni in circolo, più è probabile che, in presenza di un problema del sistema venoso, insorga un varicocele pelvico. La gestazione, inoltre, comporta cambiamenti della struttura pelvica (in preparazione del parto e per il peso del bambino e della placenta) che possono influire negativamente sulla circolazione venosa.
Anomalie del sistema valvolare cardiaco: Questo avviene in particolare e più facilmente in pazienti che hanno anomalie del sistema valvolare cardiaco, per cui il sangue non riesce a spostarsi adeguatamente e ristagna nelle vene, provocando congestione.
Ostruzioni di varia origine: Un'altra casistica è quella dovuta ad ostruzioni di varie origini, come la presenza di una cisti ovarica. Vari studi scientifici hanno evidenziato un'associazione tra ovaio policistico e varicocele pelvico. A detta degli esperti, è un fenomeno poco comune, ma possibile. A provocare la dilatazione venosa è la pressione sulle vene adiacenti operata dall'ovaio (o dalle ovaie) che, a causa delle cisti, occupano più spazio.
Obesità: Anche l'obesità può interferire allo stesso modo, contribuendo a rallentare il flusso sanguigno e a favorire il ristagno.
Sintomi e Complicanze del Varicocele Pelvico
Il varicocele pelvico non necessariamente provoca dei sintomi. Tuttavia, nel momento in cui le vene coinvolte dalla dilatazione comprimono gli organi pelvici adiacenti, una serie di sintomi e segni può manifestarsi. Gli organi della pelvi più comunemente interessati sono la vescica, l'intestino (specialmente la parte terminale del crasso, chiamata retto) e la vagina. Il dolore pelvico femminile è molto più frequente di quello che si possa pensare. Secondo un recente studio, negli Stati Uniti il 15% delle donne tra 18 e 50 anni ha dolore cronico alla pelvi, cioè al basso ventre. Si stima che, tra le donne con dolore pelvico, il 30% circa soffra di sindrome da congestione pelvica femminile.
I sintomi più caratteristici consistono in:
Dolore pelvico/addominale: Il sintomo principale è un dolore costante, cronico, più o meno intenso a seconda dei casi. Questa sensazione di dolore, talvolta descritta come oppressiva o come un senso di fastidio e "qualcosa che tira", è localizzata in regione lombare e/o pelvica e nel basso addome. Le sensazioni tendono ad aumentare in stazione eretta (cioè in piedi), mentre migliorano da distese. Il dolore può essere peggiore alla fine del giorno, dopo il mantenimento prolungato della stazione eretta o dopo l’esercizio fisico. Inoltre, peggiora non solo stando in piedi molte ore, ma anche sollevando pesi, in caso di stanchezza (dovuta per esempio a una giornata faticosa), e poco prima e/o durante le mestruazioni. Durante una gravidanza, il dolore può peggiorare ulteriormente poiché la presenza del feto nell'utero riduce ancora di più lo spazio a livello pelvico, quindi gli organi adiacenti subiscono una pressione maggiore.
Pesantezza degli arti inferiori: Un senso di pesantezza o gonfiore agli arti inferiori è un sintomo comune. Il gonfiore a piedi e alle caviglie e le vene gonfie e bluastre alle gambe sono relativamente comuni e possono causare disagio e dolore, specialmente se la futura mamma è naturalmente predisposta all’insufficienza venosa e alle varici.
Malessere durante un rapporto sessuale (dispareunia): Il dolore o il malessere durante i rapporti sessuali è un sintomo frequente, che aumenta in prossimità o durante il ciclo mestruale.
Incontinenza da stress: Tende a peggiorare con la progressione della condizione.
Intestino irritabile: Con conseguente comparsa di tutti i sintomi associati alla cosiddetta sindrome dell'intestino irritabile.
Varici vulvari: Le varici vulvari sono una manifestazione comune del varicocele pelvico femminile. Con il termine “varici vulvari” si intende la presenza di vene varicose a livello dei genitali esterni femminili, che sono la vulva e il clitoride. Si tratta di vene ingrossate che compaiono nelle parti intime soprattutto durante la gravidanza. Sono vene dilatate e flaccide che hanno perso la capacità di drenare il sangue. In questi casi il reflusso può non originare dalla vena safena, come accade nelle varici delle gambe, ma dalle vene pelviche. A volte questi fastidi causano difficoltà a camminare e minzione frequente o dolorosa.
Le complicanze associate al varicocele pelvico e alle varici vulvari possono essere significative. Le varici vulvari, come le varici delle gambe, possono complicarsi con trombosi ed embolie. Siccome all’interno delle varici vulvari il sangue ristagna, è più facile che si coaguli provocando un processo di trombosi. Di solito ci si accorge perché compaiono dolore, arrossamento e indurimento della vena colpita. Il rischio è che un frammento di coagulo si stacchi e, seguendo la circolazione del sangue, vada a finire ai polmoni, causando un'embolia. Queste complicazioni si manifestano sia in gravidanza che dopo il parto. Inoltre, il problema può creare disagio e difficoltà relazionali nelle donne affette, sottolineando l'importanza dell'aspetto psicologico.
Dott. Tommaso Lupattelli: Varicocele Pelvico e Trattamenti Integrati
Il Varicocele Pelvico, la Gravidanza e il Parto
La gravidanza e il feto che cresce possono determinare pressione sulle vene ovariche, causando dilatazione e disfunzione valvolare. L’insufficienza venosa pelvica si riscontra più spesso nelle donne che hanno avuto più di una gravidanza. Vari studi recenti hanno dimostrato che oltre il 90% delle donne con varici vulvari ha avuto almeno due gravidanze a termine.
Talvolta, la gravidanza può rappresentare l'evento che, per la prima volta, fa scoprire a una donna di soffrire di varicocele pelvico. In questi frangenti, al termine della gravidanza, la sintomatologia scompare senza ricorrere a trattamenti particolari. La gravidanza può anche essere il motivo che induce la comparsa di vene varicose tra vagina e vulva, nella parte interna delle gambe oppure nella parte posteriore delle gambe (vicino all'ano o al perineo o nella piega della natica). Anche in tali situazioni, i suddetti segni tendono a dissolversi da sé, dopo il parto. Le varici vulvari compaiono tipicamente dopo 12-24 settimane di gestazione e di solito iniziano a regredire già dal giorno del parto, per poi ridursi progressivamente fino a scomparire nel giro di 30-40 giorni. Il problema, però, è che possono persistere anche dopo il parto o addirittura ingrossarsi nel 4-8% dei casi.
C’è una correlazione anche con l’allattamento: prima si finisce di allattare, prima scompaiono le varici vulvari. Non c’è da stupirsi di questo dato, perché, come abbiamo detto, c’è una stretta connessione tra varici vulvari e ormoni. L’utero di una donna incinta, infatti, comprime le vene della pelvi e delle gambe ostacolando la risalita del sangue. Gli ormoni sessuali femminili favoriscono la dilatazione delle vene. Questo ha certamente un senso dal punto di vista biologico, perché l’organismo di una donna in gravidanza deve prepararsi a fornire sangue al feto. Le vene sono un ottimo serbatoio di sangue proprio perché si dilatano facilmente accogliendone una gran quantità. Durante la gravidanza si sviluppa la placenta, un organo che funge da “interfaccia” tra utero e feto. A questo livello le arterie della madre nutrono la placenta stessa e si collegano alle vene del feto. Questo significa che se le resistenze circolatorie sono basse, tutte le vene addominali di una donna in gravidanza tenderanno a dilatarsi.
Per quanto riguarda il parto, si potrebbe pensare che il parto vaginale sia più a rischio di emorragie se ci sono varici vulvari. Secondo alcuni studi, la presenza di varici vulvari non è una controindicazione assoluta al parto vaginale, sebbene le complicazioni quali le flebiti e le trombosi rimangano un'attenzione.
Diagnosi del Varicocele Pelvico
Per una diagnosi accurata del varicocele pelvico, un semplice esame pelvico non è sufficiente; servono, infatti, esami strumentali più specifici. La diagnosi è un passaggio cruciale per impostare il trattamento più adeguato.
In genere, l'iter diagnostico per individuare la presenza di varicocele pelvico prevede: un esame pelvico, un'ecografia transvaginale, una risonanza magnetica nucleare (RMN) e/o una TAC (Tomografia Assiale Computerizzata). In alcuni casi, in aggiunta a queste procedure, è utile anche una venografia.
Esame Pelvico: L'esame pelvico è un esame obiettivo, durante il quale il medico (in genere un ginecologo) esamina manualmente, prima dall'esterno e poi anche dall'interno (grazie a uno speculum), la vagina, l'utero (cervice in particolare), il retto, le ovaie e il bacino. In altre parole, è un'analisi dei principali organi pelvici. Della durata di pochi minuti, permette una valutazione della salute ginecologica di una donna. Tuttavia, le informazioni raccolte sono di carattere generale, pertanto richiedono quasi sempre un approfondimento tramite esami strumentali più specifici. L'esame pelvico permette di individuare alquanto agevolmente le vene varicose, che, nelle donne incinte con varicocele pelvico, insorgono tra vagina e vulva oppure nella parte interna o in quella posteriore delle gambe.
Ecografia Transvaginale: L'ecografia transvaginale è un normale esame ecografico, nel corso del quale il medico introduce la sonda a ultrasuoni (o trasduttore) all'interno della vagina, per osservare in maniera dettagliata gli organi pelvici. Non prevede né l'uso di aghi, né la somministrazione di anestetici o sedativi e nemmeno l'esposizione a radiazioni ionizzanti nocive; l'unico inconveniente (o presunto tale, perché per molte donne non è affatto doloroso) è l'inserimento del trasduttore in vagina. Dura tra i 20 e i 30 minuti e i risultati forniti sono decisamente di qualità superiore, rispetto a una più semplice ecografia addominale degli organi pelvici. Con la sonda ecografica si individua la vena bersaglio e si può seguire il decorso dell'ago quando si esegue una puntura per trattamenti.
Risonanza Magnetica Nucleare (RMN) e TAC (Tomografia Assiale Computerizzata): La risonanza magnetica nucleare permette di visualizzare le strutture interne del corpo umano, mediante l'utilizzo di uno strumento che genera campi magnetici. Infatti, a contatto con il paziente, questi campi magnetici emettono dei segnali che un rilevatore apposito, abbinato allo strumento, capta e trasforma in immagini. La TAC funziona in modo totalmente diverso: sfrutta le radiazioni ionizzanti (o raggi X) per creare un'immagine tridimensionale, altamente dettagliata, degli organi interni del corpo. RMN e TAC sono entrambe indolori - benché la seconda sia da considerarsi minimamente invasiva per l'esposizione ai raggi X - e forniscono degli ottimi risultati in termini di qualità delle immagini elaborate. Pertanto, proprio per la loro efficacia, i medici vi fanno ricorso quando hanno bisogno di chiarire o accertare un dubbio diagnostico.
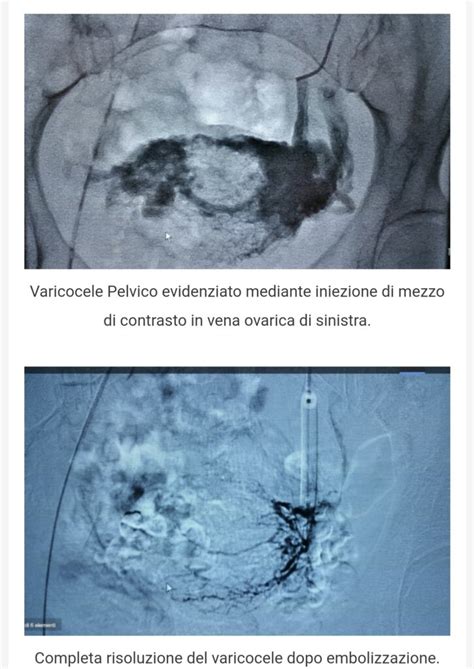
Venografia: La venografia è una procedura diagnostica che consente al medico di studiare nel dettaglio le caratteristiche delle vene interessate dal varicocele, in modo tale da pianificare il trattamento più adeguato. Purtroppo, questa sua notevole specificità ha un prezzo: è un esame assai invasivo. Infatti, prevede il collocamento, nelle vene con varicocele, di un catetere, per mezzo del quale il medico diffonde un liquido di contrasto visibile esclusivamente ai raggi X. La distribuzione del liquido di contrasto nei vasi venosi sotto osservazione è il parametro con cui stabilire le caratteristiche e la gravità del varicocele. Al termine della procedura, il medico rimuove il catetere e la paziente deve rimanere in osservazione per qualche ora (massimo 4), in quanto il mezzo di contrasto o l'anestetico locale, usato per l'introduzione del catetere, potrebbero avere spiacevoli effetti collaterali (reazioni allergiche, confusione, stanchezza ecc.).
È di vitale importanza rivolgersi allo specialista giusto. Il problema è che quasi sempre le pazienti vagano facendo un ecodoppler dopo l’altro, senza che qualcuno dia un’indicazione pratica. Non serve a niente che il medico documenti che ci sono varici vulvari se poi non si fa carico del problema e non lo sa trattare. Nella gran parte dei casi, gli ospedali e le case di cura non hanno specialisti che trattano questi problemi; ovviamente dipende dalla singola realtà territoriale, ma queste patologie non hanno mai goduto di tanta considerazione soprattutto tra i chirurghi vascolari.
Opzioni di Trattamento per il Varicocele Pelvico
Di fronte a un caso di varicocele pelvico sintomatico, i medici possono ricorrere a due diversi tipi di trattamento: farmacologico o chirurgico. Il trattamento farmacologico è generalmente l'opzione di prima istanza, perché meno invasiva. Solo se risulta inefficace, è indispensabile ricorrere alla terapia chirurgica. Solitamente durante la gravidanza non sono indicati provvedimenti chirurgici, che vengono rimandati a parto (e possibilmente allattamento) completati.
Trattamento Farmacologico
Al momento attuale, i farmaci per la cura del varicocele pelvico sono principalmente il medrossiprogesterone acetato e la goserelina. Secondo alcuni studi clinici, questi due medicinali risulterebbero efficaci nel ridurre la sensazione dolorosa e le dimensioni della dilatazione venosa in circa il 75% delle donne trattate. In genere, vengono prescritti antidolorifici e terapie ormonali, ma non sono risolutivi, alleviano semplicemente i sintomi.
Un'altra classe di sostanze che rientra nella terapia conservativa sono i flebotonici. Si tratta di sostanze provenienti dal mondo vegetale, quindi del tutto naturali, che hanno diverse proprietà benefiche sulle vene. Numerosi studi mostrano l’efficacia dei flebotonici nel ridurre i sintomi legati ai problemi di vene (dolore, pesantezza, bruciore). Poiché agiscono aumentando la forza di spinta delle vene, essi sono in grado di migliorare la circolazione del sangue e aumentare il drenaggio dei liquidi. Ovviamente non fanno sparire le varici, perché la loro azione si limita a ridurre i fastidi. Generalmente, si troverà scritto nei bugiardini che l’uso in gravidanza e in allattamento non è sufficientemente testato, quindi sconsigliato. Ci sono però studi recenti che hanno mostrato la sicurezza di alcune sostanze flebotoniche in gravidanza. L’autoprescrizione non è corretta, è sempre bene consultare un medico.
Trattamenti Mini-Invasivi e Chirurgici
Quando la terapia farmacologica non fornisce i risultati sperati o in presenza di sintomi importanti, diventa indispensabile ricorrere a trattamenti più incisivi. Questi possono includere scleroterapia, flebectomie e procedure di embolizzazione. Come per qualsiasi intervento chirurgico, esistono dei rischi associati al trattamento del varicocele pelvico femminile, sebbene le tecniche moderne siano minimamente invasive e con basso rischio di complicanze.
Embolizzazione Venosa Pelvica (Scleroembolizzazione Retrograda): Questa procedura è una tecnica minimamente invasiva e rappresenta una buona risoluzione. È eseguita in anestesia locale e prevede il rilascio di sostanze embolizzanti o il collocamento di piccole spirali metalliche a livello delle vene con varicocele, allo scopo di chiudere i suddetti vasi venosi e impedirne così la dilatazione patologica. Dopo la somministrazione dell’anestetico locale, si esegue un accesso venoso attraverso la puntura della vena femorale all’inguine. Non vengono eseguiti tagli, quindi non si hanno solitamente cicatrici. Si esegue una flebografia al fine di localizzare la vena ovarica incompetente che viene navigata tramite piccoli cateteri e “chiusa” (=embolizzata) mediante spirali in platino o acciaio. Il medico curante si avvale di un catetere, che introduce nel sistema venoso a partire da una vena del collo o dell'inguine. Lo stesso catetere serve per diffondere un liquido di contrasto, visibile ai raggi X, che permette di individuare il punto esatto in cui applicare gli elementi di chiusura. Terminata la procedura, estrae il catetere e, se necessario, sutura la zona di inserimento ed estrazione dello stesso. La paziente deve rimanere in osservazione per qualche ora, in attesa che si riprenda dagli effetti dell'anestesia locale e che elimini dall'organismo tutto il liquido di contrasto. In genere, le dimissioni avvengono lo stesso giorno della procedura.
- Vantaggi: È sicura e a basso rischio di complicazioni. Migliora sensibilmente la sintomatologia e in molti casi il dolore scompare del tutto. Non prevede incisioni chirurgiche particolari, se non un piccolo buco per inserire il catetere nel sistema venoso. Prevede un ricovero ospedaliero molto breve, massimo di 4 ore. I suoi tempi di recupero sono alquanto rapidi: dopo circa una settimana, la maggior parte delle donne è nelle condizioni di riprendere le normali attività quotidiane; dopo due settimane circa, può considerarsi pienamente ripresa.
- Rischi: Rischio (minimo) di una reazione allergica al liquido di contrasto, di infezioni, di lesione ai danni dei vasi venosi, o che le spirali metalliche si stacchino e migrino altrove. Il rischio di recidiva accade nel 10% dei casi.
- Dettagli sulle sostanze: Esistono due tipologie di sostanze embolizzanti: i cosiddetti agenti sclerosanti liquidi e una colla liquida. Entrambi agiscono creando un embolo all'interno dei vasi venosi, bloccando il flusso sanguigno. Le piccole spirali metalliche sono generalmente in acciaio inossidabile o platino, con dimensioni variabili a seconda del calibro delle vene da occludere.
- Indicazioni: Secondo la maggior parte degli studi, l’embolizzazione va fatta in presenza di reflusso nella vena ovarica associato a sindrome da congestione pelvica, quindi in presenza di sintomi importanti.
Scleroterapia: La scleroterapia consiste nell’iniettare dentro una vena una sostanza farmacologicamente attiva, con lo scopo di chiuderla o quanto meno restringerla, attraverso un processo di infiammazione. È una terapia molto conosciuta per i capillari, ma che va bene anche per le vene più grosse. La scleroterapia è molto utile nel trattamento delle varici vulvari perché è minimamente invasiva (si effettua solo una puntura) e si può fare in ambulatorio, tornando subito alle proprie attività senza limitazioni. L’effetto immediato dello sclerosante è uno spasmo della vena, cioè una sua contrazione. Prima di tutto bisogna capire da dove parte il reflusso. In particolare, è utile per trattare i "punti di fuga", ovvero punti precisi nella zona perineale e genitale dove le vene pelviche non funzionanti si collegano alle vene superficiali, generando le varici vulvari. Secondo Claude Franceschi, uno dei più importanti studiosi delle vene, ci si può limitare alla scleroterapia dei punti di fuga quando non ci sono sintomi importanti. A causa di un reflusso pelvico, infatti, le varici vulvari potrebbero anche riformarsi, ma la scleroterapia è facilmente ripetibile.
Flebectomia: Quando le varici vulvari sono particolarmente grosse, può essere opportuno toglierle con una flebectomia. La flebectomia consiste nell’asportazione della vena varicosa e si effettua in anestesia locale e con una tecnica mini-invasiva.
Dott. Tommaso Lupattelli: Varicocele Pelvico e Trattamenti Integrati
Prevenzione e Stili di Vita per la Salute Venosa
La prevenzione e la gestione dello stile di vita giocano un ruolo cruciale nel mitigare i sintomi e, in alcuni casi, prevenire la progressione del varicocele pelvico e delle varici vulvari, soprattutto in gravidanza. Nonostante si possa pensare che la prevenzione non sia così importante, ci sono fattori ambientali e comportamentali sui quali si può avere il controllo e che possono fare la differenza.
Controllo del peso: L’obesità è una malattia che ha effetti negativi sul cuore e sulla circolazione, aumentando il carico sulle vene. Mantenere un peso sano può ridurre la pressione sul sistema venoso pelvico e degli arti inferiori.
Esercizio fisico regolare: Per prevenire varici vulvari e vene varicose in generale, l’esercizio deve essere focalizzato sull’attivazione delle pompe muscolari (polpaccio e piede). Camminare è l’attività più utile, sollevando bene i talloni e respirando adeguatamente, poiché favorisce il ritorno del sangue al cuore.
Evitare la stasi prolungata: È importante evitare di stare fermi in piedi o seduti per molte ore, in quanto ciò favorisce il ristagno di sangue nelle vene. Se si è costretti a mantenere tali posizioni, è consigliabile fare brevi pause per muoversi.
Calze elastocompressive: Nonostante sia odiata da molte donne, la calza elastica è il miglior modo di prevenire i problemi di insufficienza venosa. Dato che si parla di varici vulvari, può essere più utile il collant perché comprime anche la zona pubica. Durante la gravidanza, esistono collant elastici muniti di “panciotto” per non comprimere l’addome, che variano con i gradi dell’insufficienza venosa. Questo tipo di supporto, spesso su prescrizione specialistica, aiuta a migliorare la circolazione.
Posture corrette: Evitare di incrociare le gambe quando si è seduti. Sollevare periodicamente le gambe per migliorare la circolazione è una pratica consigliata. Durante la gravidanza, dormire sul lato sinistro contribuirà ad alleviare la pressione sulla vena cava inferiore, migliorando il ritorno venoso.
Alimentazione e idratazione: Ridurre l’assunzione di sodio per evitare complicanze metaboliche e combattere l’eventuale ipertensione. Bere molta acqua e assumere regolarmente fibre per prevenire la stitichezza, un fattore che può aumentare la pressione addominale e influire sulla circolazione venosa pelvica.
Controlli medici regolari: Effettuare regolari controlli angiologici ed ecografici è fondamentale per monitorare la salute delle vene e intervenire precocemente in caso di problemi. Applicare tutte le sere un prodotto cutaneo specifico per la patologia può aiutare a mantenere idratati ed elastici i tessuti degli arti inferiori, sebbene non esistano creme o rimedi “fai da te” che possano eliminare le varici vulvari.
È cruciale non trascurarsi e non ascoltare gli innumerevoli luoghi comuni sulle varici (es. "non trattarle se non ti danno fastidio", "curarle non serve perché tanto si riformano"). Spesso sono proprio i medici di base ad alimentare queste dicerie, probabilmente perché sono rimasti fermi a 50 anni fa. Oggi la mentalità dovrebbe essere più moderna e basata su prevenzione e trattamenti il meno invasivi possibile. Le varici vulvari non possono essere considerate solo un problema estetico; c’è anche e soprattutto un problema funzionale di circolazione e ci sono possibili complicazioni che richiedono attenzione medica.
tags: #ho #partorito #con #varicocele #pelvico #bilaterale