Il concepimento è quel fenomeno straordinario e fondamentale che si verifica in seguito all’unione tra la cellula sessuale maschile, nota come spermatozoo, e la cellula sessuale femminile, definita ovulo, e che porta alla formazione dell’embrione, segnando l'inizio di una nuova vita umana. Anzitutto, il concepimento può avvenire in modo naturale, attraverso un rapporto sessuale, oppure può essere “favorito” ricorrendo a tecniche di fecondazione assistita, a seconda delle circostanze e delle necessità individuali.
I. Gametogenesi: La Creazione delle Cellule della Vita
La gametogenesi è il processo biologico di sviluppo dalle cellule germinali primordiali ai gameti maturi, un passaggio essenziale per la riproduzione sessuale. Nelle femmine, questo processo è chiamato oogenesi, mentre nei maschi è denominato spermatogenesi. In entrambi i sessi, inizia con cellule germinali diploidi che poi vanno incontro a mitosi, meiosi e citodifferenziazione, trasformandosi in gameti aploidi, ciascuno con la metà del corredo cromosomico necessario per formare un nuovo organismo.
Oogenesi: Sviluppo e Maturazione dell'Ovulo Femminile
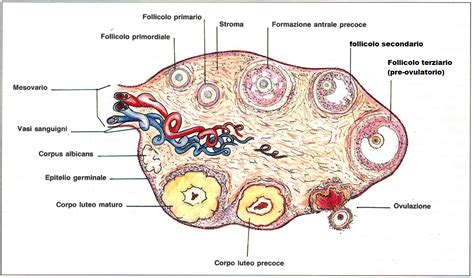
Il numero di cellule uovo di una donna è geneticamente predeterminato e definito fin dalla nascita, anzi, fin dal periodo fetale. Gli ovociti primari, infatti, cominciano a formarsi già a partire dal terzo mese di vita uterina, e verso il sesto mese raggiungono il numero massimo di 6-7 milioni, per poi iniziare a ridursi progressivamente durante il resto della vita. Al giorno della sua nascita, una bambina “dispone” nelle sue ovaie di circa 2 milioni di cellule uovo, che all’inizio della pubertà scendono ulteriormente a 200-400 mila unità.
Gli ovociti sono contenuti nei follicoli, strutture che li “nutrono” e li proteggono. Ogni mese, con l’avvio del ciclo mestruale, comincia a maturare un certo numero di follicoli. Di questi, però, solo uno, il follicolo dominante, continuerà a crescere fino a liberare l’ovulo pronto per essere fecondato, mentre per gli altri il processo di maturazione si interromperà. Questo significa che, sebbene i follicoli siano molto numerosi, nel corso della vita di una donna soltanto circa 400-500 ovuli arriveranno alla completa maturazione, uno al mese, per tutto il periodo che va dal primo ciclo mestruale (menarca) fino alla menopausa. Questo ciclo selettivo assicura che solo l'ovulo più vitale abbia la possibilità di essere fecondato.
Spermatogenesi: La Produzione Continua dello Spermatozoo Maschile
A differenza delle cellule uovo, predefinite alla nascita, gli spermatozoi vengono prodotti in continuazione nei testicoli, dalla pubertà fino alla vecchiaia, con un processo chiamato spermatogenesi che dura circa 72 giorni. Questo processo complesso e finemente regolato di trasformazione cellulare si verifica nei tubuli seminiferi dei testicoli e non solo produce spermatozoi, ma garantisce anche che essi siano geneticamente diversi e funzionalmente ottimizzati per la fecondazione.
Le fasi principali della spermatogenesi includono:
- Spermatogonio: Queste sono le cellule staminali situate alla periferia dei tubuli seminiferi. Si dividono mitoticamente per mantenere costante il loro numero e per produrre altre cellule.
- Spermatocita primario: Una parte degli spermatogoni si differenzia in spermatociti primari. Queste cellule diploidi sono le più grandi nella linea germinale.
- Spermatocita secondario: Gli spermatociti primari vanno incontro alla meiosi I, dividendosi per formare spermatociti secondari, che sono aploidi.
- Spermatide: Gli spermatociti secondari completano la meiosi II, formando gli spermatidi, che rappresentano una forma immatura dello spermatozoo.
- Spermatozoo: Alla fine della spermiogenesi, un processo di citodifferenziazione, gli spermatidi si trasformano in spermatozoi completamente maturi e funzionali, acquisendo la loro caratteristica forma e motilità.
Ogni giorno, milioni di spermatozoi vengono prodotti nei testicoli, garantendo così una costante disponibilità di gameti maschili per la riproduzione. La scoperta degli spermatozoi rappresenta un momento fondamentale nella storia della biologia e della medicina riproduttiva. Antony van Leeuwenhoek, grazie ai suoi avanzamenti nella tecnologia microscopica, che includevano lenti di qualità superiore e tecniche di illuminazione migliorate, fu il primo a descrivere queste cellule in una lettera inviata alla Royal Society di Londra, rendendo possibile la visualizzazione di queste strutture microscopiche.
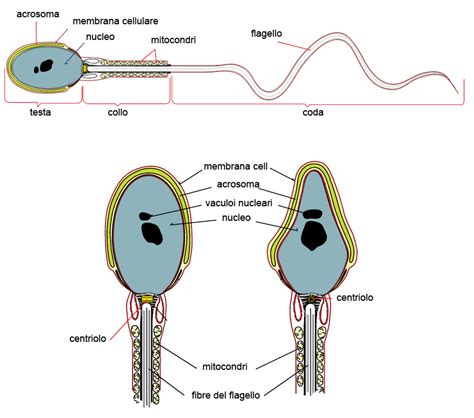
La Struttura Dello Spermatozoo: Un Capolavoro di Specializzazione
Lo spermatozoo è la cellula germinale maschile aploide, prodotta dalle gonadi maschili (testicoli) a partire dallo sviluppo puberale. È lungo all’incirca 70 micrometri ed è una cellula altamente specializzata, ottimizzata per il trasporto del materiale genetico maschile all’ovocita femminile. La sua struttura unica è essenziale per la sua funzione e comprende tre parti principali:
- Testa: La testa dello spermatozoo è prevalentemente occupata dal nucleo, che contiene il DNA aploide altamente condensato. Questo DNA è protetto da una capsula, chiamata acrosoma, che si trova all’apice della testa. L'acrosoma contiene enzimi idrolitici cruciali per penetrare gli strati esterni dell'ovulo.
- Corpo o parte intermedia: Questa sezione dello spermatozoo contiene numerosi mitocondri, che sono le "centrali energetiche" della cellula. Essi forniscono l’energia necessaria per il movimento dello spermatozoo attraverso la produzione di ATP, alimentando il flagello.
- Flagello o coda: Il flagello è una struttura filamentosa estesa che emerge dal corpo dello spermatozoo. È composto da microtubuli disposti in un pattern specifico, noto come axonema, che è tipico anche di altri tipi di cilia e flagelli. La motilità del flagello permette allo spermatozoo di muoversi in modo propulsivo attraverso l’ambiente delle vie riproduttive femminili, guidandolo verso l'ovulo.
La funzione primaria dello spermatozoo è quella di fecondare l’ovocita femminile, un processo che richiede una serie di eventi altamente coordinati e specializzati. Questi includono la motilità e la migrazione attraverso le vie genitali femminili, la capacitazione (un processo di attivazione fisiologica che lo rende capace di fecondare), il riconoscimento e il legame all’ovocita, l'incorporazione e l'attivazione dell’ovocita e, infine, la formazione dello zigote con la ricostituzione del corredo cromosomico diploide.
II. Il Ciclo Mestruale e l'Ovulazione: Il Momento Propizio
Per comprendere il processo di fecondazione, è fondamentale avere una perfetta conoscenza del proprio organismo e dei suoi ritmi, in particolare del ciclo mestruale femminile, che determina i periodi di fertilità.
Le Fasi del Ciclo Mestruale
Il ciclo mestruale è un processo complesso e regolare che prepara il corpo femminile alla possibilità di una gravidanza. A partire dal secondo giorno dall’inizio delle mestruazioni inizia la fase follicolare del ciclo mestruale. In questo periodo, i follicoli che portano a maturazione la cellula uovo all’interno dell’ovaio si attivano per far maturare l’ovulo e provvedere alla sintesi degli ormoni, principalmente estrogeni e progesterone, necessari per ricostituire l’endometrio. L'endometrio è il tessuto che riveste la parete interna dell’utero, dove si annida l’embrione, e la sua corretta preparazione è cruciale per l'impianto.
L'Ovulazione: Il Rilascio dell'Ovocita
Quando la cellula uovo è matura, viene espulsa dall’ovaio e si verifica l’ovulazione, che di solito avviene intorno al 14° giorno del ciclo in una donna con cicli mestruali di 28 giorni. Al momento dell'ovulazione, il follicolo dominante rilascia un ovocita (gamete aploide femminile) che entra nella tuba di Falloppio attraverso l'estremità fimbriata. Questo ovocita è vitale solo per un breve periodo, tipicamente 12-24 ore. L'ovulazione è un processo necessario per la fecondazione umana, poiché senza di essa non c'è possibilità di gravidanza.
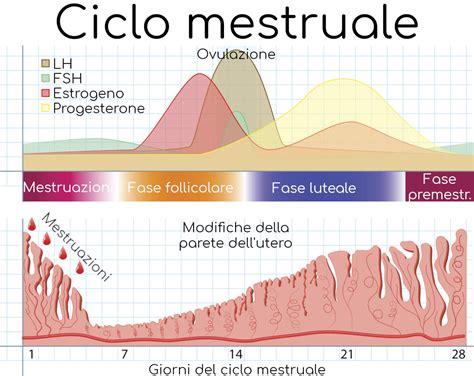
Monitoraggio dell'Ovulazione e Giorni Fertili
Un attento monitoraggio dell’ovulazione consente infatti di individuare i giorni fertili della donna, durante i quali aumenta la probabilità di concepire un bambino. Per fare questo, ci si può basare sia sul calcolo aritmetico, poiché l’ovulazione si verifica a metà del ciclo mestruale, a distanza di circa 14 giorni dall’inizio del ciclo, sia ricorrendo ai test per l’ovulazione presenti in commercio. Questi test sono composti da stick che reagiscono con l’urina e segnalano se la donna si trova o meno nella fase ovulatoria, rilevando l'aumento dell'ormone luteinizzante (LH).
Esistono anche dei metodi un po’ “datati”, definiti “metodi di controllo della fertilità”, la cui efficacia non è del tutto assicurata ma possono fornire indicazioni:
- Metodo della temperatura basale: Si basa sulla misurazione della temperatura basale del corpo, che aumenta leggermente (di circa 0.2-0.5°C) dopo l’ovulazione a causa dell'aumento del progesterone.
- Metodo Billings: Questo metodo si basa sulla valutazione del muco cervicale. Secondo questo metodo, il periodo fertile inizia il giorno precedente alla comparsa di perdite di muco fluido, trasparente e filante dai genitali esterni, spesso descritto come simile alla "chiara d'uovo". Questo muco facilita il passaggio degli spermatozoi.
- Metodo sintotermico: Combina la misurazione della temperatura basale, la valutazione del muco cervicale e l'osservazione delle caratteristiche del collo dell’utero. In questi giorni, il collo dell’utero si modifica diventando più soffice, si sposta in alto e l’orifizio si apre un po’.
Al momento dell'ovulazione, il muco cervicale diventa meno viscoso, facilitando il rapido movimento degli spermatozoi verso l'ovocita, un meccanismo che la natura ha affinato per ottimizzare le possibilità di fecondazione.
III. Il Viaggio degli Spermatozoi e l'Incontro Fatale
Il concepimento avviene quando gli spermatozoi incontrano la cellula uovo femminile e la fecondano. Non è facile capire esattamente quando avviene dopo il rapporto, se subito dopo o dopo quanti giorni, a causa della complessità e della durata variabile delle diverse fasi.
Una "Mission Impossible": Il Percorso dello Spermatozoo
Tutto comincia con l’atto sessuale, che libera dagli 80 fino a 300 milioni di spermatozoi nella vagina. Quella degli spermatozoi è una sorta di "mission impossible", un viaggio irto di ostacoli. Milioni di loro muoiono subito, uccisi dall’ambiente acido della vagina, un ambiente ostile e selettivo. Chi sopravvive, difficilmente riesce ad andare oltre la cervice, una barriera ulteriore. Solo gli spermatozoi più forti e sani riescono a superare la mucosa protettiva. Per aprirsi un varco, sbattono letteralmente da una parete all’altra come gli autoscontri, come spiegato dagli scienziati in uno studio pubblicato su PNAS, la rivista dell’Accademia delle Scienze degli Stati Uniti, nel 2012.
Dei 300 milioni di spermatozoi iniziali, solo “poche” migliaia riusciranno a raggiungere le tube e di questi, solo 2-300 raggiungeranno l’uovo da fecondare. Lo spermatozoo può sopravvivere nelle vie genitali femminili fino a circa 3-5 giorni dopo il rapporto sessuale, un periodo che estende la finestra di fertilità.
Il Ruolo del Liquido Seminale: Protezione e Nutrimento
Questi "supereroi" non affrontano la sfida completamente impreparati. C’è il liquido seminale del maschio che li protegge, come se fosse un’armatura. Questa sostanza alcalina, prodotta nell’uretra, contrasta l’ambiente acido della vagina. Ma non solo: fornisce loro il nutrimento essenziale per tenerli in forze durante la "gara", assicurando che una frazione significativa possa proseguire il suo arduo viaggio. Inoltre, se è presente del muco fertile (quello trasparente e filante, chiamato anche “a chiara d’uovo”), gli spermatozoi “superstiti” vengono catturati dalla secrezione vaginale, che li mantiene in vita per un periodo prolungato, mediamente 3 giorni, fino a un massimo di 5 giorni.
L'incontro 'scintillante' tra spermatozoo e ovulo
L'Incontro nell'Ampolla Tubarica: Le Tube di Falloppio
L’incontro tra l’ovulo e lo spermatozoo avviene generalmente nelle tube di Falloppio, i canali che consentono il passaggio dell’ovulo dall’ovaio all’utero. Per la fecondazione, gli spermatozoi (gameti aploidi maschili) migrano attraverso il canale cervicale, la cavità uterina e nelle tube di Falloppio. L'ovocita, una volta rilasciato dall'ovaio, viaggia attraverso la tuba di Falloppio e poi passa nella cavità uterina. Esattamente in uno di questi due tubi simmetrici, chiamati anche salpingi, che collegano le ovaie all’utero, avviene la "magia". L’uovo, portato a maturazione nell’ovaio e chiamato ovocita secondario prima della fecondazione, inizia la migrazione verso l’utero. Grazie a dei segnali chimici emessi in questo canale, l’ovocita secondario diventa come una calamita per gli spermatozoi, che riescono a risalire l’utero, attirati nelle Tube di Falloppio.
IV. La Fecondazione: L'Unione Sacra
Siamo nel tratto finale della gara, dove avviene l'evento cruciale che darà inizio alla vita. La fecondazione si verifica in genere quando l'ovocita si trova nella tuba di Falloppio.
L'Attivazione dello Spermatozoo e la Capacitazione
Sebbene non sia un processo noto a tutti, i gameti maschili subiscono la cosiddetta attivazione degli spermatozoi. Questa fase comprende il processo di capacitazione dello sperma, un fenomeno che si verifica naturalmente durante il transito attraverso il tratto riproduttivo femminile. In questa fase, avvengono dei cambiamenti fisiologici che permettono a uno spermatozoo di acquisire la capacità di fecondare l'ovulo. Una volta nelle tube di Falloppio, la parete uterina causa una reazione nello sperma, che inizia a sbattersi con veemenza e ad agitare la coda come un pazzo, aumentando la sua motilità e preparando l'acrosoma per la reazione acrosomiale.
La Penetrazione degli Strati Protettivi dell'Ovulo
Lo spermatozoo deve penetrare nella corona radiata dell'ovulo, cioè l'insieme di cellule che lo circonda, un cumulo granuloso che avvolge la zona pellucida, la membrana protettiva dell’ovocita. Su questo muro lo spermatozoo si apre un varco. È grazie alla zona pellucida dei gameti femminili che si assicura che un singolo spermatozoo fecondi l'ovulo. La zona pellucida è un rivestimento che, una volta attraversato da uno spermatozoo, induce cambiamenti nella struttura dell'ovulo, rendendolo più rigido, in un processo noto come reazione della zona. Questa depolarizzazione disattiva tutti i segnali chimici che avevano attirato gli spermatozoi fin lì, impedendo l’accesso agli altri, rimasti fuori. In genere, 1 spermatozoo fertilizza 1 ovocita. È importante notare che più di 1 spermatozoo può penetrare un singolo ovocita, ma questo si traduce in uno zigote anormale, non vitale.
La Fusione dei Pronuclei: La Nascita dello Zigote
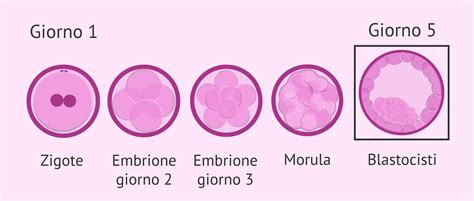
Non appena dentro l'ovocita, entra solo l’acrosoma dello spermatozoo - così si chiama la testa - che muta in nucleo e va in cerca del nucleo dell’ovocita. L’ingresso dello spermatozoo nell’ovocita non coincide immediatamente con l’origine dello zigote, la prima cellula da cui si svilupperà l’embrione. Per le prime 12-24 ore, il nucleo dello spermatozoo rimane separato da quello dell’ovocita, pur trovandosi entrambi all’interno della cellula uovo. Prendono il nome di pronucleo maschile e pronucleo femminile. Quando questi due nuclei si fondono, avviene la fecondazione. Questo è il momento in cui nasce la prima cellula della vita, detta zigote, la cellula embrionale. L'ovulo fecondato (zigote) è diploide, composto da 46 cromosomi o 23 coppie di cromosomi, la "striscia" di mamma e di papà, con tutte le informazioni genetiche uniche che ci costruiscono, determinando il sesso, il colore dei capelli, degli occhi, della pelle e tante altre caratteristiche. Se si pensa al primo giorno da cellula, è avvenuto esattamente questo.
La Determinazione del Sesso e delle Caratteristiche Genetiche
In questo istante cruciale, si stabilisce che aspetto fisico avrà il bambino (ad esempio, colore degli occhi e dei capelli, altezza) e quale sarà il suo sesso. Quest’ultimo è determinato dal padre, perché dipende dal fatto che l’ovulo della donna sia fecondato da uno spermatozoo che contiene il cromosoma sessuale X (femminile) o Y (maschile). L’ovulo femminile è caratterizzato, infatti, sempre e solo dal cromosoma sessuale X, mentre gli spermatozoi possono contenere indifferentemente l’uno o l’altro cromosoma, rendendo il gamete maschile il determinante del sesso biologico del nascituro.
V. Le Prime Fasi dello Sviluppo Embrionale: Dal Concepimento all'Impianto
Una volta avvenuta la fecondazione e formatosi lo zigote, inizia un viaggio complesso e dinamico che lo porterà a impiantarsi nell'utero materno.
La Mitosi e la Formazione della Morula
A questo punto comincia la mitosi, ovvero la divisione cellulare. Praticamente, lo zigote inizia a ripiegarsi su se stesso, separandosi prima nelle prime due cellule, poi in 4, 8, 16 e così via. Durante il suo spostamento attraverso il secondo tratto della tuba, muta anche di forma: entro poche ore incomincia a dividersi ripetutamente. Dopo circa 3 giorni dalla fecondazione, si sarà formato un agglomerato di 16 cellule che prendono il nome di morula. Il nome deriva dalla sua somiglianza con una mora, sia per la forma che per la consistenza.
La Blastocisti: Il Primo Livello di Complessità
Dopo 3-4 giorni di “discesa”, la morula raggiunge l’utero dove diventa una struttura ancora più complessa, con più di 100 cellule, chiamata blastocisti. La blastocisti è il primo livello di complessità dell’evoluzione di una cellula embrionale. Immaginate la blastocisti come una palla di cellule ancora circondata dalla zona pellucida. Questa membrana serve a proteggere la blastocisti mentre comincia a rotolare lungo la cavità uterina. Al momento dell'impianto, lo zigote è divenuto una blastocisti, che è uno strato di cellule che circonda una cavità. La parete della blastocisti ha un singolo strato di cellule eccetto il polo embrionale, formato da 3 o 4 strati di cellule.
L'Impianto nell'Endometrio: L'Ancoraggio della Nuova Vita
Una volta che trova le condizioni giuste nell'utero, la blastocisti si libera di questa protezione (il processo chiamato hatching) e si impianta nell’utero. Circa 6 giorni dopo la fecondazione, la blastocisti si impianta nell'endometrio; il polo embrionale, che si svilupperà nell'embrione, è il primo punto dell'impianto. Se questa fase va a buon fine, è il momento in cui la blastocisti inizia a produrre l’ormone della gravidanza, la gonadotropina corionica umana (hCG), che comunica alle ovaie di smettere di produrre ovuli secondari. Questo è il momento in cui il ciclo mestruale si interrompe, e l'assenza di mestruazioni (amenorrea) rimane il segnale più importante della presenza di una gravidanza.
VI. Dallo Zigote all'Embrione e al Feto: La Costruzione di un Organismo
L'impianto della blastocisti segna l'inizio di una fase di rapida differenziazione e organizzazione cellulare, che porterà alla formazione di tutti gli organi e sistemi del nuovo individuo.
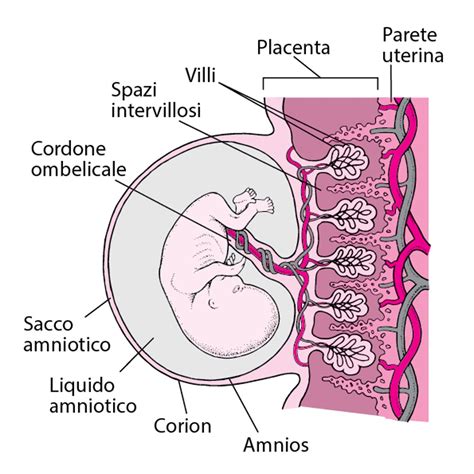
Sviluppo delle Membrane e del Sacco Amniotico
Entro 1 o 2 giorni dall'impianto, uno strato di cellule, le cellule del trofoblasto, si sviluppa intorno alla blastocisti. Questa formazione impiantata nell’utero si divide poi in due parti. Le cellule progenitrici dei villi del trofoblasto, ovvero le cellule staminali della placenta, si differenziano in 2 linee cellulari: il Citotrofoblasto e il Sinciziotrofoblasto. Il Citotrofoblasto (trofoblasto extravilloso non proliferativo) è composto da cellule che penetrano nell'endometrio, facilitando l'impianto e ancorando la placenta. Il Sinciziotrofoblasto è uno strato multinucleato di cellule che produce gonadotropina corionica entro il 10° giorno e altri ormoni trofici poco dopo, essenziali per il mantenimento della gravidanza.
Uno strato interno (amnios) e uno strato esterno (corion) delle membrane si sviluppano a partire dal trofoblasto; queste membrane formano il sacco amniotico, che contiene il prodotto del concepimento, termine usato per i derivati dello zigote in qualunque stadio. Quando il sacco è formato e la cavità della blastocisti si chiude (approssimativamente entro il 10° giorno), il prodotto del concepimento viene considerato un embrione. Il sacco amniotico si riempie di liquido e si espande al crescere dell'embrione, riempiendo la cavità endometriale verso le 12 settimane circa dopo il concepimento; a questo punto, il sacco amniotico è la sola cavità rimanente nell'utero. L'embrione misura circa 4,2 cm in questa fase.
La Formazione della Placenta: Il Motore della Vita
Le cellule del trofoblasto si differenziano in cellule che formano la placenta. Il trofoblasto extravilloso forma i villi, che penetrano nell'utero. Il sinciziotrofoblasto copre i villi e sintetizza ormoni trofici, fornendo scambi arteriosi e venosi tra la circolazione embrionale e quella materna. La placenta è il motore del feto; è il mezzo attraverso cui la madre gli fornisce nutrimento e ossigeno usando il cordone ombelicale come pompa di scambio e anche per rimuovere prodotti di scarto. La placenta è completamente formata entro le 18-20 settimane ma continua a crescere, fino a raggiungere il peso di circa 500 g al termine della gravidanza.
L'Organogenesi: La Nascita degli Organi
Intorno al 10° giorno circa dopo la fecondazione si possono solitamente distinguere all'interno dell'embrione 3 foglietti germinativi: l'ectoderma, il mesoderma e l'endoderma. Da questi foglietti si svilupperanno tutti i tessuti e gli organi del corpo. Allora inizia a svilupparsi la stria primitiva, che diventa poi il tubo neurale, precursore del sistema nervoso centrale.
Intorno al 16° giorno, la porzione cefalica del mesoderma si ispessisce formando un canale centrale che darà origine al cuore e ai grossi vasi. Il cuore inizia a pompare il plasma intorno al 20° giorno e il giorno successivo compaiono i globuli rossi fetali, che sono inizialmente immaturi e nucleati. Questi globuli rossi fetali sono subito sostituiti da globuli rossi maturi e i vasi sanguigni si sviluppano in tutto l'embrione. Infine, si formano l'arteria e la vena ombelicale che collegano i vasi dell'embrione alla placenta, stabilendo il circuito vitale di scambio. La maggior parte degli organi si forma tra i 21 e i 57 giorni dopo la fecondazione (5-10 settimane di gestazione); tuttavia, il sistema nervoso centrale continua a svilupparsi durante tutta la gravidanza, mostrando una notevole complessità nello sviluppo biologico.
Dall'Embrione al Feto: Le Prime Semblanze Umane
La seconda parte dell'impianto, ovviamente, è la cellula ancora embrionale che continua la divisione cellulare e inizia a sviluppare i primi organi, la spina dorsale, i primi ossicini sottilissimi che si allungano sotto uno strato di pelle trasparente. Siamo verso la fine della 10° settimana: il cuore si è formato e inizia a battere, segnando un'altra pietra miliare nello sviluppo. Questo è il momento in cui l'embrione diventa un feto e misura appena 1 cm. Il feto è ora una piccola forma umana, sebbene ancora estremamente fragile e in rapido sviluppo.
VII. La Gravidanza e i Suoi Eventi Speciali
Mettere al mondo un figlio è un momento molto importante per una coppia, e il concepimento è un processo che deve seguire delle fasi ben precise per fare in modo che si generi una vita umana. Con il termine gravidanza si definisce il periodo compreso tra il concepimento e il parto e dura in media 9 mesi. Le fasi della gravidanza sono dei fenomeni biologici molto complessi e alcuni di questi, ancora oggi, non sono conosciuti nel dettaglio.
Calcolo della Data del Parto e Sintomi Precoci
La data del concepimento non coincide con quella in cui ha inizio la gravidanza. Le prime due settimane di gravidanza sono quindi un po’ anomale e di solito la donna non avverte alcun sintomo fino a quando non si verifica il concepimento. La data del parto viene calcolata contando 280 giorni (ossia 40 settimane) a partire dal primo giorno dell’ultima mestruazione. Informazioni più attendibili possono essere acquisite dopo l’ecografia del primo trimestre: in questi casi, le misurazioni delle dimensioni della camera gestazionale e dell’embrione permettono di fare una stima più affidabile della data del concepimento e di quando nascerà il bambino.
Una volta avvenuto il concepimento, i primissimi sintomi possono essere vari, ma il segnale più importante della presenza di una gravidanza rimane comunque l’assenza di mestruazioni (amenorrea).
Gravidanze Multiple: Gemelli Monozigoti e Dizigoti
In alcuni casi, la donna produce in un mese non uno, ma due ovuli: se vengono fecondati entrambi da due spermatozoi, saranno concepiti due zigoti. Questa gravidanza si chiamerà, quindi, “biovulare” (cioè generata da due ovuli) e i due gemelli avranno ognuno il suo sacco amniotico e la sua placenta, cioè saranno “biamniotici” e “bicoriali”.
I gemelli monozigoti o monovulari derivano dalla fecondazione di una singola cellula uovo da parte di uno spermatozoo, con la successiva divisione dell'embrione in due entità distinte. I gemelli dizigoti invece, che sono più comuni (circa i 2/3 di tutti i parti gemellari), derivano da due zigoti diversi. In questo caso, si verifica quindi la fecondazione di due diverse cellule-uovo da parte di due diversi spermatozoi. Una gestazione multipla di ordine superiore (p. es., triplette, quadruplette) può verificarsi se vengono liberati e fecondati più di 2 ovociti, ma questo è raro.
L'Importanza dei Controlli Medici Pre-concezionali
Un ultimo punto, ma non per questo meno importante, riguarda l’esecuzione di controlli medici allo scopo di accertare l’assenza di problematiche di salute, ad esempio infezioni genitali, che possono interferire con il concepimento o con la normale prosecuzione di una gravidanza. Tutte queste raccomandazioni sono state affrontate anche nell’ambito del progetto “Pensiamoci prima” del Ministero della Salute, sottolineando l'importanza della prevenzione e della consapevolezza per una gravidanza sana. È stato infatti dimostrato che per una coppia sana, all’epoca della sua massima fertilità (25 anni) e con una regolare attività sessuale nel periodo fertile senza protezioni contraccettive, la probabilità di dare inizio a una gravidanza è pari al 20-25% per ogni ciclo mestruale.
VIII. La Scienza dietro la Fecondazione: Ricerca e Implicazioni Future
Per secoli siamo stati affascinati dall'incontro tra gameti - ovvero l'ovulo e lo spermatozoo - la cui unione ha come risultato la creazione di un nuovo organismo. La fecondazione naturale o in vivo è il processo standard, ma è anche possibile effettuare la fecondazione in vitro in un laboratorio di riproduzione assistita, offrendo speranza a molte coppie.
La Scoperta dei Recettori ZP3 e le Nuove Prospettive
Gli scienziati hanno capito che durante questo processo lo spermatozoo si lega alle proteine nel rivestimento extracellulare dell'ovulo, chiamato zona pellucida (ZP) nei mammiferi e involucro vitellino (IV) nei non-mammiferi. Fino ad oggi, i dettagli molecolari di questo fondamentale evento biologico sono rimasti oscuri, ma tutto questo è destinato a cambiare grazie a recenti studi.
Alcuni ricercatori in Svezia sono riusciti a svelare i segreti della fusione tra ovulo e spermatozoo che avviene all'inizio della fecondazione e hanno descritto la struttura tridimensionale (3D) di un recettore dell'ovulo. I risultati, pubblicati sulla rivista Cell, contribuiscono a farci capire meglio l'infertilità e potrebbero portare allo sviluppo di nuovi tipi di contraccettivi. Questa ricerca è stata finanziata in parte dal progetto "ZP DOMAIN STRUCTURE", a cui sono stati assegnati 40.000 euro tramite una borsa di studio Marie Curie per le risorse umane e la mobilità, del Sesto programma quadro (6° PQ) dell'UE.
Condotto da Luca Jovine del Karolinska Institutet in Svezia, in collaborazione con il professor Tsukasa Matsuda dell'Università di Nagoya in Giappone e con il dott. David Flot del Laboratorio europeo di radiazione di sincrotrone (ESFR) con sede in Francia, i ricercatori hanno trovato la struttura 3D della molecola recettore che lega lo spermatozoo, chiamata ZP3. Le informazioni strutturali dettagliate, basate su dati raccolti presso l'ESRF, rendono possibile per gli scienziati cominciare a esplorare a livello molecolare come l'ovulo interagisce con lo spermatozoo nella fecondazione, spiega il team.
Potenziali Applicazioni in Infertilità e Contraccezione
"Trent'anni dopo l'identificazione della ZP3, questo lavoro ci dà informazioni su di una regione proteica dell'ovulo riconosciuta direttamente dallo spermatozoo all'inizio della fecondazione," scrivono gli autori. "Insieme agli studi di legame mutazionali e in vitro, la struttura fornisce informazioni su molti aspetti della biologia della ZP3, dalla secrezione e polimerizzazione all'interazione con lo sperma. Lo studio suggerisce che parti del recettore vengono probabilmente a contatto diretto con lo spermatozoo e fornisce nuove informazioni su come il recettore di spermatozoi viene assemblato e secreto dall'ovulo. "I risultati danno una visione straordinaria del lato femminile della fecondazione," ha detto il dott. Jovine. "Ma questo non è che metà della storia ovviamente."
I risultati hanno importanti implicazioni per la medicina riproduttiva umana perché potrebbero spiegare come le mutazioni del recettore dello spermatozoo possano causare l'infertilità, secondo i ricercatori. Studi precedenti hanno già mostrato che gli anticorpi contro le proteine ZP possono essere "potenti strumenti per evitare la fecondazione di animali domestici e selvatici, compresi i primati". Qualsiasi progresso in questo campo sarebbe altamente apprezzato dalle coppie che hanno problemi di concepimento, secondo le stime sono una su sette in tutto il mondo.
La ricerca potrebbe anche potenzialmente portare alla progettazione di contraccettivi non-ormonali che agiscano in modo specifico sull'interazione ovulo-sperma, afferma il team. Tali contraccettivi potrebbero essere un'invitante alternativa alla tradizionale pillola contraccettiva, sviluppata 60 anni fa, e potrebbero avere molti meno effetti indesiderati. Alcune donne che prendono la pillola si lamentano di sbalzi di umore e nausea e sono più a rischio di trombosi e ipertensione. Inoltre, la qualità degli spermatozoi può essere migliorata adottando uno stile di vita sano, che include una dieta equilibrata, esercizio fisico regolare e l’evitamento di sostanze nocive come il fumo e l’alcol. Le cause principali della ridotta motilità degli spermatozoi includono fattori genetici, infezioni, esposizione a sostanze tossiche e variazioni ormonali. Gli spermatozoi possono essere danneggiati da vari fattori ambientali come l’esposizione a radiazioni, sostanze chimiche tossiche e temperature estreme.
IX. La Nascita: Il Culmine del Processo
Alla fine del secondo trimestre, il feto assume sempre di più le sembianze di un bambino, e il pancione della mamma continua a crescere, fino ad arrivare alla fase finale della gravidanza, il momento del parto.
La Rottura delle Acque: Il Liquido Amniotico
La cosiddetta “rottura delle acque” è un evento che precede o accompagna l'inizio del travaglio. Le acque sono contenute nel sacco amniotico, una sorta di palloncino pieno d’acqua - il liquido amniotico appunto - che inizia a formarsi già nella fase embrionale. Il feto cresce dentro questo palloncino che serve a proteggerlo dagli urti, ammortizzando i movimenti della madre e favorendo lo sviluppo muscolo-scheletrico. Nel momento di massima pressione durante il travaglio, come un palloncino che viene compresso, il sacco amniotico si rompe, liberando il liquido.
Il Travaglio: Le Contrazioni e la Dilatazione
A due settimane circa dalla fine della gravidanza, inizia il momento più emozionante della nascita di un figlio, ma sicuramente il più doloroso per una madre: il travaglio. Tecnicamente, il travaglio è il processo che porta alla fuoriuscita del feto dal corpo materno. Anche in questo caso c’è una sinergia di meccanismi che la natura umana combina con una perfezione incredibile.
Il travaglio comincia con le contrazioni, delle stimolazioni della muscolatura liscia dell’utero che spingono il feto verso il canale d’uscita. Queste contrazioni sono stimolate dall’ormone dell’ossitocina, spesso chiamato l'ormone dell'amore o del legame. Agisce come un comando, inizialmente meno frequente e costante nelle prime fasi del travaglio, per poi diventare sempre più insistente e frequente e aiutare il feto a dilatare la cervice, la parte inferiore dell’utero. La cervice si dilata progressivamente da 0 a 3 cm fino a un massimo di 10 cm, un'apertura sufficiente per il passaggio del bambino. Questo chiaramente è il momento più doloroso perché tutto l’apparato riproduttivo della donna è nel momento di massima compressione. In un parto normale e senza complicazioni, il feto ruota su se stesso, modellando leggermente la forma della testa per scivolare più facilmente sulle pareti uterine, completando così il ciclo straordinario della riproduzione umana.