La possibilità di costruire una famiglia e di accogliere un figlio è un desiderio profondo per molte coppie. Tuttavia, la natura non sempre segue i nostri piani, e sempre più spesso si presentano condizioni di infertilità che rendono questo percorso più complesso. L'infertilità, come riportato sul sito dell’Istituto Superiore di Sanità, in Italia riguarda circa il 15% delle coppie, una percentuale significativa che sale a circa il 10-12% a livello mondiale. Si tratta di una condizione patologica che può interessare indifferentemente l’uomo, la donna o entrambi, configurandosi in quest'ultimo caso come infertilità di coppia. Quando una coppia non riesce a concepire un figlio in modo naturale, può decidere di accedere a tecniche di procreazione medicalmente assistita (PMA), un insieme di metodologie e procedure scientifiche finalizzate a supportare il concepimento e realizzare una gravidanza. Questo percorso è regolamentato da precise disposizioni, illustrate nel dettaglio nelle “Linee guida contenenti le indicazioni delle procedure e delle tecniche di procreazione medicalmente assistita”. In questo articolo, approfondiremo il mondo della fecondazione assistita, dalle sue definizioni e cause alle tecniche disponibili, analizzando anche l'importanza della copertura offerta dai fondi sanitari integrativi, come il Fondo Fasa, per gli esami di fertilità.
Cos'è la Procreazione Medicalmente Assistita (PMA)
Le tecniche di procreazione medicalmente assistita, citando direttamente le Linee Guida, si intendono come: “Tutti quei procedimenti che comportano il trattamento di oociti umani, di spermatozoi o embrioni nell’ambito di un progetto finalizzato a realizzare una gravidanza.” Questa definizione abbraccia una vasta gamma di interventi, tutti orientati a superare gli ostacoli naturali al concepimento. La PMA non è un unico procedimento, ma un "ombrello" che racchiude diverse procedure altamente specialistiche, ciascuna con le proprie peculiarità e indicazioni specifiche.
I procedimenti principali che rientrano nella sfera della PMA includono:
- L’inseminazione: Tecnica meno invasiva che prevede l'introduzione degli spermatozoi, opportunamente trattati, direttamente nell'utero della donna o in altri distretti dell'apparato riproduttivo femminile.
- La fecondazione in vitro (FIVET): Una delle tecniche più note, in cui la fecondazione avviene al di fuori del corpo della donna, in laboratorio. Gli ovociti vengono prelevati e fecondati con gli spermatozoi in una capsula di coltura.
- Il trasferimento embrionale: Successivo alla fecondazione in vitro, consiste nell'impianto dell'embrione (o degli embrioni) sviluppatosi in laboratorio nell'utero materno.
- Il trasferimento intratubarico dei gameti (GIFT): Un tempo utilizzata, prevede il prelievo degli ovociti e degli spermatozoi e il loro trasferimento diretto nelle tube di Falloppio, dove si spera avvenga la fecondazione naturale.
- La microiniezione intracitoplasmatica dello spermatozoo (ICSI): Una variante della FIVET particolarmente indicata in caso di grave fattore maschile. Consiste nell'iniettare un singolo spermatozoo direttamente all'interno dell'ovocita.
- La crioconservazione dei gameti e degli embrioni: Permette di conservare ovociti, spermatozoi o embrioni a basse temperature per un utilizzo futuro, offrendo alle coppie maggiori possibilità e flessibilità nel percorso di PMA.
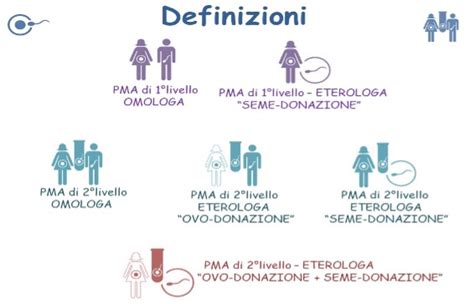
Queste tecniche possono essere distinte in due macro-categorie fondamentali: le omologhe e le eterologhe. Le tecniche omologhe sono quelle in cui ovociti e/o spermatozoi provengono dai membri della coppia interessata. Al contrario, le tecniche eterologhe prevedono l'utilizzo di gameti (spermatozoi o ovociti) provenienti da donatori e donatrici esterni alla coppia. È importante sottolineare che la fecondazione eterologa, non consentita inizialmente dalla Legge 40/2004 che regolamenta la PMA in Italia, è stata reintrodotta e resa possibile in seguito a una storica sentenza della Corte Costituzionale (la 162/2014), che ha modificato in maniera sostanziale il quadro normativo precedente.
Le diverse procedure che confluiscono nelle tecniche di procreazione medicalmente assistita sono, inoltre, suddivise in 3 gruppi principali, in base alla loro invasività e complessità. Questa classificazione è fondamentale per guidare il percorso terapeutico della coppia, privilegiando sempre le tecniche meno invasive laddove possibile e progredendo verso quelle più complesse solo se strettamente necessario. Approfondiremo questa suddivisione nei paragrafi successivi.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
La Distinzione Cruciale tra Infertilità e Sterilità nel Contesto della PMA
Quando si affronta il tema della procreazione medicalmente assistita, è necessario partire dalla nozione di infertilità, una condizione che, impedendo la fecondazione o l'instaurarsi di una gravidanza, può spingere una coppia a optare per queste tecniche. Tuttavia, per comprendere appieno le implicazioni di tale condizione, è fondamentale distinguere tra infertilità e sterilità, termini che, pur essendo spesso usati in modo interscambiabile nel linguaggio comune, presentano differenze sostanziali in ambito medico.
Le linee guida definiscono in modo chiaro queste due condizioni: “Una coppia è infertile quando non è stata in grado di concepire e di procreare un bambino dopo un anno o più di rapporti sessuali non protetti, mentre è sterile la coppia nella quale uno o entrambi i coniugi sono affetti da una condizione fisica permanente che non rende possibile la procreazione.” Leggendo attentamente questo passaggio, si può immediatamente percepire che la sterilità è una condizione considerata più grave e spesso irreversibile rispetto all’infertilità. L'infertilità, infatti, descrive una difficoltà nel concepimento che può dipendere da molteplici variabili, non necessariamente di natura patologica irreversibile, e in alcuni casi può essere superata attraverso trattamenti medici o chirurgici mirati, o modifiche agli stili di vita. Non riuscire a concepire un figlio nonostante ripetuti tentativi non implica necessariamente una barriera insormontabile, ma piuttosto la necessità di indagini approfondite per identificare le cause sottostanti.
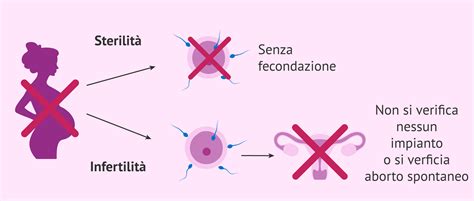
Nonostante questa distinzione clinica, è interessante notare come ai fini del ricorso alla procreazione medicalmente assistita, le linee guida tendano a utilizzare i due termini in modo quasi sinonimo, ricavandone una sorta di sintesi operativa. Per esempio, viene definita sterilità (infertilità) l’assenza di concepimento, oltre ai casi di patologia riconosciuta, dopo 12/24 mesi di regolari rapporti sessuali non protetti in una coppia eterosessuale. Questa equiparazione pratica è dovuta alla necessità di stabilire un criterio temporale e diagnostico oltre il quale la coppia può essere presa in carico per percorsi di PMA, indipendentemente dalla reversibilità o meno della causa sottostante la difficoltà di concepimento. Ciò significa che, sia in presenza di una chiara condizione di sterilità che impedisce fisicamente la procreazione, sia in una situazione di infertilità persistente dopo un periodo di tentativi, l'accesso alle tecniche di PMA diventa una concreta possibilità terapeutica.
Le Molteplici Cause dell'Infertilità: Un Quadro Complesso
L'infertilità non è una singola patologia, ma un sintomo che può derivare da un'ampia varietà di fattori, la cui incidenza è in aumento nella società contemporanea. Le cause dell’aumento dell’infertilità sono molteplici e possono essere classificate in due categorie principali: di natura endogena, ovvero legate a disturbi o alterazioni intrinseche del nostro organismo, e di natura esogena, cioè condizionate da fattori esterni e ambientali, come ad esempio l’inquinamento atmosferico o determinate abitudini di vita. Comprendere queste cause è il primo passo fondamentale per una diagnosi accurata e per la scelta del percorso terapeutico più efficace, inclusa l'eventuale necessità di ricorrere alla procreazione medicalmente assistita.
Il Ministero della Salute ha elencato le principali cause di infertilità, fornendo un quadro esaustivo della complessità di questa condizione:
- Aumento dell’età media delle donne che decidono (o ne hanno la possibilità) di avere un figlio: Questo è uno dei fattori più significativi. La fertilità femminile diminuisce fisiologicamente con l'età, in particolare dopo i 35 anni, a causa di una riduzione della quantità e della qualità degli ovociti. Molte donne, per motivi personali, professionali o sociali, posticipano la maternità, scontrandosi con questa realtà biologica.
- Dimezzamento, negli ultimi 50 anni, del numero di spermatozoi: Anche la fertilità maschile è in declino. Studi scientifici hanno evidenziato un preoccupante calo della concentrazione e della motilità degli spermatozoi, un fenomeno globale le cui cause sono ancora oggetto di ricerca ma che si ritiene legato a fattori ambientali e stili di vita.
- Disturbi alimentari: Condizioni come l'anoressia o la bulimia possono alterare gravemente l'equilibrio ormonale, compromettendo l'ovulazione nelle donne e la produzione di gameti in entrambi i sessi, influenzando negativamente la capacità riproduttiva.
- Infezioni: Infezioni a carico dell'apparato riproduttivo, sia maschile che femminile, se non trattate, possono causare danni permanenti alle strutture coinvolte nella riproduzione, come le tube di Falloppio o gli epididimi.
- Stili di vita scorretti: Un'alimentazione sbilanciata, la mancanza di attività fisica e l'eccessivo stress sono fattori che possono influire negativamente sulla fertilità di entrambi i partner, alterando l'equilibrio ormonale e la salute generale.
- Disturbi ovulatori strutturali e non strutturali: Questi includono una vasta gamma di condizioni che impediscono o rendono irregolare il rilascio dell'ovocita dall'ovaio, essenziale per il concepimento. Possono essere dovuti a disfunzioni ormonali o a problematiche anatomiche.
- Ovaio policistico (PCOS): È una delle cause endocrine più comuni di infertilità femminile. Caratterizzata da squilibri ormonali, cicli mestruali irregolari o assenti, e la presenza di piccole cisti sulle