Nel percorso della vita, il desiderio di avere un figlio rappresenta per molte coppie una delle aspirazioni più profonde e significative. Tuttavia, la natura non sempre segue un percorso lineare, e l'infertilità di coppia può diventare un ostacolo imprevisto. Secondo le linee guida dell’Organizzazione Mondiale della Sanità (OMS), in caso di mancato concepimento, si può ricorrere alla Procreazione assistita dopo almeno 12/24 mesi di rapporti liberi e non protetti. La Procreazione medicalmente assistita (PMA) è finalizzata alla diagnosi e alla terapia dell’infertilità di coppia, offrendo risposte efficaci grazie alla tecnologia e alla scienza a numerose coppie che non riescono a concepire un bambino in modo naturale.
Le metodiche di PMA rappresentano un cammino impegnativo per la coppia, sia dal punto di vista medico-biologico che psicologico. Per questo, un primo incontro tra il medico e le coppie è fondamentale per pianificare l’intero percorso del programma. Questo incontro iniziale consente di comprendere quali sono le fasi del processo, esaminare tutta la documentazione pertinente, pianificare i tempi e definire la necessità e le modalità di accesso ai trattamenti. È un momento importante: per questo è utile che siano presenti entrambi i partners ed è fondamentale portare con sé tutti gli accertamenti, le cartelle cliniche e, se il caso, i documenti relativi ai trattamenti eseguiti in altra sede. Gli specialisti consigliano sempre di condurre una vita normale prima, durante e anche dopo il trattamento per permettere alla donna di affrontare un ciclo di Procreazione medicalmente assistita in tutta serenità. Infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell'instaurarsi o meno di una gravidanza. Le procedure chirurgiche necessarie, laddove previste, prevedono interventi minimamente invasivi e poco dolorosi e sono considerate a basso rischio chirurgico; le complicanze gravi sono, infatti, molto rare.

Le Tecniche di Procreazione Medicalmente Assistita: Una Classificazione
Per comprendere appieno come funziona la fecondazione assistita in Italia, è utile distinguere le tecniche e le procedure a cui si può ricorrere, classificate in base al loro livello di complessità. Questa classificazione aiuta a orientare le coppie verso la metodica più adeguata alle loro specifiche esigenze cliniche.
Il I livello (meno invasivo) include tecniche in cui la fecondazione avviene nell’apparato riproduttivo femminile. Un esempio è la IUI (Inseminazione Intra Uterina).Il II livello comprende tecniche in cui la fecondazione avviene in provetta, in un laboratorio sterile. Questo livello contempla due tecniche principali, anche se non le uniche: la FIVET (fecondazione in vitro con trasferimento dell’embrione) e la ICSI (iniezione intracitoplasmatica dello spermatozoo).Il III livello è il più complesso e include tecniche avanzate come la IMSI e la GIFT. In tutti i casi di primo e secondo livello, si procede preventivamente con il prelievo dei gameti e poi con il trasferimento in utero degli embrioni al 3°-5° giorno.
I centri di PMA: 1°, 2° e 3° livello
La FIVET: Fertilizzazione in Vitro con Embryo Transfer
Con il termine FIVET (fertilizzazione in vitro con embryo transfer) si indica la fecondazione in vitro, ossia la fusione dell’ovulo con lo spermatozoo effettuata in laboratorio con l’obiettivo di ottenere embrioni già fecondati da trasferire nell’utero materno. Questa tecnica rappresenta una delle colonne portanti della Procreazione Medicalmente Assistita e si articola in diverse fasi, ciascuna attentamente monitorata dagli specialisti.
Fasi della Procedura FIVET
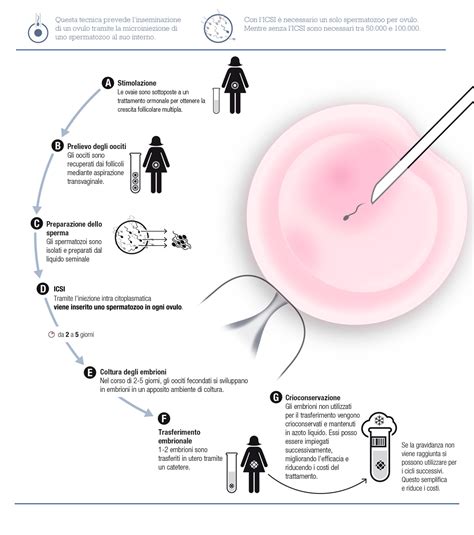
La prima fase del trattamento FIVET consiste nell'indurre la crescita di più follicoli mediante la somministrazione di farmaci, in particolare le gonadotropine, allo scopo di ottenere più ovociti maturi invece di uno come avviene naturalmente ogni mese. Questa stimolazione ormonale è cruciale per massimizzare le possibilità di successo. La risposta alla terapia viene monitorata mediante vari prelievi di sangue ed ecografie transvaginali che consentono eventuali variazioni terapeutiche per adattare il trattamento alle specifiche reazioni della paziente.
Una volta che i follicoli raggiungono una maturità adeguata, si procede al prelievo ovocitario, noto anche come pick-up ovocitario. Questa procedura viene effettuata in anestesia generale senza necessità di intubazione, tipicamente in day hospital. La durata dell'intervento è all’incirca una decina di minuti e il risveglio è immediato, con la paziente che può tornare a casa lo stesso giorno. Il numero degli ovociti prelevati non sempre corrisponde al numero dei follicoli, e non sempre tutti gli ovociti prelevati sono maturi o idonei per la fecondazione.
Il giorno del prelievo ovocitario si procede all’inseminazione. Contemporaneamente, il partner maschile procede alla raccolta del liquido seminale. Il numero degli ovociti che verranno inseminati dipenderà da due fattori: in primo luogo, il numero di embrioni che la coppia richiede di trasferire/impiantare e, in secondo luogo, se la coppia ha firmato o meno il consenso per l'eventuale congelamento degli embrioni in esubero. Questo perché la legge in vigore non permette di sopprimere gli embrioni se sono vitali. Non sempre tutti gli ovociti inseminati fecondano; l’avvenuta fecondazione si verifica il giorno dopo. A volte la fecondazione può essere anomala e gli embrioni che ne conseguono vengono scartati. È necessario ancora un giorno per verificare la formazione o meno degli embrioni.
Quindi, a partire dal 2° giorno, gli embrioni sono pronti per poter essere inseriti nella cavità uterina. Dopo 3-5 giorni in laboratorio, gli ovociti fecondati (zigoti) generano dei pre-embrioni successivamente trasferiti nell’utero materno, in attesa del successivo sviluppo in feto. Il transfer degli embrioni viene eseguito senza anestesia. Il ginecologo inserisce lo speculum e deterge l’ambiente vaginale. Il catetere molto sottile contenente gli embrioni viene poi inserito nella cavità uterina dove vengono rilasciati gli embrioni. Successivamente il biologo verifica che nessun embrione sia rimasto all’interno del catetere. Se ciò dovesse verificarsi, viene ripetuto il transfer per inserire l'embrione o gli embrioni rimasti. Mediamente si ottiene il 20-30% di gravidanza dopo il transfer.
L’Ospedale Santa Maria, ad esempio, è stato uno dei primi Centri in Italia ad applicare la tecnica ICSI, effettuando dal 1991 ad oggi oltre 10.000 prelievi ovocitari, da cui sono state ottenute circa 2.500 gravidanze e altrettanti bambini nati. Da più di 25 anni, questa struttura sostiene le coppie nel desiderio più grande, quello di avere un figlio. Agli aspiranti genitori, l'Ospedale offre servizi creati intorno alle loro esigenze, assicurando personale altamente specializzato, tecnologie innovative ed ambienti confortevoli.
L'ICSI: Iniezione Intracitoplasmatica dello Spermatozoo
L’ICSI (iniezione intracitoplasmatica dello spermatozoo) è una terapia evoluta spesso complementare alla FIVET, particolarmente indicata per trattare l’infertilità maschile o quando si prevedono difficoltà nella fecondazione con metodi convenzionali. Consiste nella microiniezione di un singolo spermatozoo direttamente all’interno della cellula uovo.
La fecondazione FIVET con ICSI è solitamente riservata ai casi in cui si teme che, con la fecondazione in vitro convenzionale, possano esserci problemi nell’ottenere la fecondazione. Questo include situazioni di oligozoospermia severa, astenozoospermia grave o teratozoospermia, dove la quantità o la qualità degli spermatozoi è insufficiente per una fecondazione spontanea in vitro. Un vantaggio significativo della tecnica ICSI è un notevole risparmio di spermatozoi, in quanto ne basta solo uno per ogni ovocita.
La procedura ICSI ha una durata e relativi tempi IVI e dura tra i 10 e i 20 giorni, a seconda del protocollo utilizzato e della risposta di ciascuna paziente. È considerata una metodica di PMA di III livello quando è necessario l’utilizzo di spermatozoi prelevati chirurgicamente dal testicolo, ad esempio in casi di azoospermia ostruttiva o non ostruttiva. Dopo la microiniezione, gli ovociti fecondati vengono tenuti in coltura nel laboratorio di embriologia, e gli embrioni risultanti vengono trasferiti nell'utero materno con le stesse modalità della FIVET standard.
L'Inseminazione Intrauterina (IUI): Una Metodica di Primo Livello
L’inseminazione intrauterina (IUI) è una metodica di primo livello nella quale gli spermatozoi del partner vengono selezionati ed inseriti direttamente in cavità uterina, al fine di favorire l’incontro con i gameti femminili (ovociti). È una procedura totalmente ambulatoriale, meno invasiva rispetto alla FIVET o ICSI.
L’inseminazione intrauterina consiste nell’inserire gli spermatozoi direttamente all’interno dell’utero materno nei giorni prossimi all’ovulazione. Il liquido seminale, una volta prelevato, viene opportunamente trattato in laboratorio con un procedimento chiamato capacitazione, in modo da selezionare gli spermatozoi più mobili e resistenti. Questi spermatozoi selezionati vengono poi inseriti direttamente all’interno della cavità uterina con l’ausilio di un tubicino di plastica e senza procurare alcun dolore alla paziente.
La fecondazione intrauterina è indicata per le coppie in cui non viene evidenziato alcun problema apparente, la cosiddetta "fattore idiopatico", e per quei casi in cui l’uomo ha lievi problematiche come oligozoospermia (numero di spermatozoi bassi) e/o astenozoospermia (motilità bassa). La procedura IUI prevede che il ciclo mestruale venga monitorato attentamente con ecografie e spesso l'ovulazione viene indotta attraverso farmaci per ottimizzare i tempi dell'inseminazione.
Se il ciclo di inseminazione intrauterina fallisce, la donna avrà la mestruazione circa 14 giorni dopo. Se la donna non ha la mestruazione, dovrà effettuare un dosaggio plasmatico quantitativo dell’hCG che, se positivo, viene ripetuto 2 giorni dopo. Se il valore del secondo dosaggio plasmatico dell’hCG è almeno raddoppiato rispetto a quello del primo, si esegue un’ecografia pelvica con sonda vaginale bidimensionale 2-3 settimane dopo la IUI propriamente detta. Con la sonda transvaginale si può visualizzare la camera gestazionale già alla quarta settimana di amenorrea (assenza di mestruazione). La localizzazione del sacco gestazionale all’interno dell’utero è importante per escludere la presenza di una gravidanza ectopica o extrauterina, una complicanza rara ma potenziale.
Crioconservazione di Ovociti e Embrioni: Preservare la Fertilità
La crioconservazione di gameti (ovociti e spermatozoi) ed embrioni rappresenta una risorsa fondamentale nella PMA, offrendo alle coppie e ai singoli individui la possibilità di preservare la propria fertilità per il futuro. Questa tecnica è divenuta essenziale per diverse ragioni, inclusi ostacoli etici al congelamento embrionario nel passato e la necessità di preservare la fertilità in pazienti con patologie specifiche.
Crioconservazione Ovocitaria
Le pazienti accettate nel programma di crioconservazione degli ovuli vengono sottoposte a induzione farmacologica di una ovulazione multipla, un processo simile a quello descritto per la FIVET. L'induzione dell'ovulazione multipla viene attentamente monitorata con valutazioni ecografiche e ormonali. Al termine della stimolazione, si effettua il prelievo degli ovociti per via transvaginale, una procedura di chirurgia ambulatoriale eseguita in sedoanalgesia. La durata dell'intera procedura, dall'inizio della stimolazione al prelievo degli ovociti, varia a seconda della fase del ciclo in cui la paziente si trova al momento dell'inizio della stimolazione, ma, di massima, non è superiore ai 14 giorni.
Gli ovociti maturi non utilizzati nel ciclo corrente possono essere crioconservati per un futuro trattamento, se la donna ha scelto tale opzione. Al momento del loro utilizzo, che può avvenire anche dopo molti anni, gli ovociti crioconservati potranno essere inseminati mediante la tecnica di iniezione dello spermatozoo nel citoplasma dell'ovocita (ICSI - Intra-Cytoplasmic Sperm Injection). Questa metodica è stata sviluppata e ha trovato i maggiori campi di applicazione nel nostro Paese. Inizialmente pensata per la preservazione della fertilità in pazienti oncologiche, ha trovato applicazione nelle coppie infertili che avessero ostacoli etici al congelamento embrionario e per il lungo periodo (2004-2009) di divieto del congelamento embrionario. Oggi viene utilizzata per aumentare le possibilità di dare un supporto alle scelte riproduttive della donna e limitare gli effetti negativi dell’età. Al momento, numerosi studi scientifici hanno preso in considerazione migliaia di casi e hanno accertato l’assoluta sicurezza della procedura e dei risultati, anche a distanza di tempo.
Crioconservazione Embrionaria
Con la tecnica ICSI è possibile crioconservare sia gli ovociti che gli embrioni vitali in esubero per un ulteriore tentativo. Come già menzionato per la FIVET, la legge italiana non permette di sopprimere gli embrioni se sono vitali, rendendo la crioconservazione una pratica essenziale per la gestione degli embrioni non trasferiti. La legge italiana consente tutti i trattamenti di fecondazione assistita, omologa ed eterologa, nonché la possibilità di crioconservare gli embrioni e di preservare la fertilità attraverso il social freezing.

Il Quadro Normativo e l'Accesso alla PMA in Italia
La regolamentazione della Procreazione Medicalmente Assistita in Italia è un tema complesso e in continua evoluzione, influenzato da leggi, decreti e pronunce giudiziarie. La legge che regolamenta la fecondazione assistita è la n° 40 del 2004, con tutte le sue successive modifiche. Questa normativa ha stabilito i paletti entro cui la PMA può essere praticata nel Paese, determinando chi può accedervi e a quali condizioni.
Requisiti di Accesso e Aggiornamenti Normativi
Tradizionalmente, l’accesso a tali procedure era concesso esclusivamente a coppie maggiorenni, eterosessuali, coniugate o conviventi, in età potenzialmente fertile, ma sempre e comunque con infertilità o sterilità accertata. L'infertilità si stabilisce con un iter diagnostico che viene avviato in seguito a mancato concepimento dopo 6-12 mesi di tentativi senza successo. In base ai risultati, lo specialista potrà proporre la tecnica più adeguata.
I nuovi aggiornamenti nella normativa hanno comunque ampliato il ventaglio dei requisiti. Oggi possono accedere alla PMA anche coppie fertili portatrici di patologie genetiche trasmissibili, come misura preventiva; coppie sierodiscordanti (ad esempio, HIV+, HBV, HCV) che necessitano di tecniche specifiche per prevenire la trasmissione; e persone che hanno effettuato crioconservazione preventiva di gameti o tessuti gonadici per varie ragioni, incluso il "social freezing" per scelte riproduttive posticipate.
La PMA nei Livelli Essenziali di Assistenza (LEA)
La PMA, con queste modalità, è inclusa nei Livelli Essenziali di Assistenza (LEA). Ciò significa che le regioni devono fornire i trattamenti gratuitamente o con ticket. In linea con la delibera N. 51.087 del 2018, la fecondazione omologa sarà gratuita, mentre per quella eterologa si prevede un costo di circa 1.500,00€ che potrà variare di regione in regione, in base alla provenienza dei gameti.
Il 1° aprile 2024 la PMA sarebbe dovuta entrare a far parte pienamente dei LEA. Tuttavia, un condizionale è subentrato a seguito delle proteste di un cospicuo numero di Regioni che hanno chiesto e ottenuto il rinvio di questo provvedimento. La richiesta delle Regioni deriva dalla necessità di far fronte alle proteste di laboratori e associazioni private per la riduzione delle tariffe. Gli addetti ai lavori, infatti, chiedono, da una parte, un’ulteriore valutazione delle quotazioni e, dall’altra, una graduale transizione al nuovo tariffario.
Nonostante queste sfide, ci sono stati importanti sviluppi normativi. Il 20 Marzo 2024 sono state approvate con decreto ministeriale nuove linee guida al riguardo della fecondazione assistita. Un atto di regolamentazione necessario per accogliere e recepire le varie pronunce giudiziarie susseguite all’ultimo aggiornamento normativo del 2015. La pubblicazione del decreto in Gazzetta Ufficiale il 9 maggio 2024 (GU n. 107) ha rese effettive queste nuove disposizioni.
I centri di PMA: 1°, 2° e 3° livello
Accesso ai Servizi di PMA e il Registro Nazionale
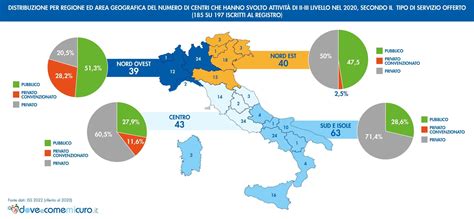
In Italia per accedere alla fecondazione assistita è possibile rivolgersi a centri pubblici (con il ticket), convenzionati o privati autorizzati. Un elenco pubblico a cui fare riferimento per tutte le strutture è presente nel Registro Nazionale PMA, gestito dall’Istituto Superiore di Sanità, e accessibile tramite un sito internet dedicato. Qui è possibile consultare l’elenco completo suddiviso per Regione, con la tipologia di livello autorizzato. Questo registro è uno strumento fondamentale per la trasparenza e l'orientamento delle coppie.
Tra i centri privati autorizzati, Raprui rappresenta un’eccellenza italiana, non solo perché è in grado di offrire alle coppie tutte le procedure mediche necessarie, anche le più complesse, ma soprattutto per i suoi tassi di successo. Raprui si distingue inoltre per l’approccio personalizzato, grazie ad un team multidisciplinare che comprende ginecologi, endocrinologi, biologi della riproduzione e psicologi, che lavorano insieme secondo gli standard previsti dalla normativa vigente, per accompagnare le coppie verso l’obiettivo della genitorialità. In pratica, questa struttura garantisce valutazione e diagnosi completa e personalizzata dell’infertilità della coppia, accesso a tutte le tecniche di PMA, anche di III livello, e assistenza alla crioconservazione e PGT‑M ove necessario.
Nel caso delle strutture sanitarie pubbliche che erogano trattamenti di PMA, si stima che i tempi di attesa varino ad esempio da tre mesi a due anni per il primo ciclo, a seconda della regione italiana di appartenenza. Il percorso, in questo caso, avverrà prima di tutto tramite una visita conoscitiva iniziale durante la quale verrà valutata la fattibilità del trattamento e le possibili tecniche da applicare. Nel caso in cui l’equipe medica ritenesse queste tecniche le uniche applicabili, la coppia verrà inserita in un apposito registro che riporta la lista d’attesa. Uno dei tanti vantaggi di rivolgersi ad Eugin per la ricerca di una gravidanza è che non esiste alcuna lista d’attesa per accedere al trattamento di procreazione medicalmente assistita. Ciò significa che ogni coppia sarà accompagnata nel proprio percorso secondo le tempistiche più adeguate alle proprie esigenze, anche quando queste comportano un inizio immediato del trattamento.
Le Sfide Attuali e l'Evoluzione Demografica in Italia
Oggi, la fecondazione assistita non può più essere considerata una branca della medicina appannaggio di pochi, dal momento che per ragioni biologiche, economiche e sociali il tasso di infertilità tra le coppie è salito in modo preoccupante, arrivando al 15%. Questo dato si inserisce in un quadro demografico italiano che presenta diverse criticità.
Il Declino della Natalità e i Fattori Correlati
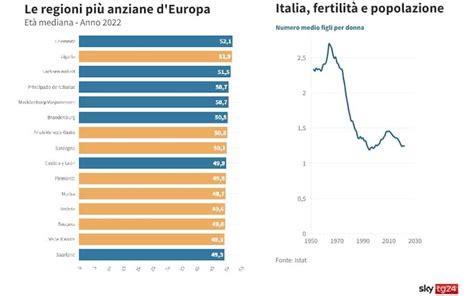
In Italia, il tasso di fertilità è uno dei più bassi d’Europa, attestandosi a 1,3 figli in media per donna, fortemente al di sotto del tasso di mantenimento della popolazione (2,1). Il calo della natalità è un dato presente da diversi anni. In particolare, le nascite hanno cominciato a scendere dal 2008, quando si era registrato il più alto numero di nati dal 2000; e dal 2010 in cui, invece, si era registrato il più alto numero di nati negli ultimi vent’anni, ed ha toccato un picco negativo nel 2022 con 393mila nuovi nati, ovvero 1,7% in meno rispetto all’anno precedente.
Le ragioni di questa denatalità derivano da diversi fattori: economici, biologici e sociali. A livello economico, i dati parlano in maniera evidente. A livello biologico si registra una diminuzione delle donne in età fertile; acuita dal fatto che le statistiche tendono a considerare erroneamente la stessa compresa tra i 15 e i 49 anni d’età, termine a dir poco lasco per le donne. Molte donne associano ancora l’infertilità alla menopausa, pensando di essere fertili, ovvero di poter concepire naturalmente un figlio fino a quando hanno il ciclo mestruale. Al contrario, fertilità e menopausa sono due fenomeni indipendenti l’uno dall’altro. Ovvero, si possono avere anche le mestruazioni fino a 48 o 50 anni ma questo non implica la possibilità di rimanere naturalmente incinte. L’infertilità è direttamente legata allo stato della riserva ovarica che può risultare carente ben prima della menopausa. Il patrimonio ovocitario femminile è lo stesso fin dalla nascita e con il tempo (già verso i 32 anni) inizia a decrescere. Già dopo i 35 anni l’ottenimento di una gravidanza naturale non è un fenomeno così scontato.
A livello sociale, basti considerare che i percorsi di formazione si sono notevolmente allungati; e che l’ingresso nel mondo del lavoro e l’acquisizione di una posizione stabile all’interno dello stesso richiede più tempo che in passato. Ciò porta a un aumento dell’età media in cui si ricerca la prima gravidanza, che soprattutto per le donne è dirimente. Nel 2022 questo dato si era attestato intorno ai 32,4 anni, ma bisogna notare notevoli variazioni nell’arco della penisola. Infatti, mentre in Sicilia l’età media al parto nel 2022 è stata di 31,5 anni; nel Lazio ha raggiunto una media di 33 anni. Quindi, sicuramente anche per lo stile di vita più improntato alla carriera al Centro Nord si riscontra un’età media al parto più alta rispetto al Mezzogiorno. Il valore del tasso di fertilità nel 2022 si era attestato a 1,24 figli per donna, in lieve calo rispetto al 2021 in cui era arrivato all’1,25; mentre, le prospettive per il 2023 sono in decrescita con un valore medio di figli dell’1,22.
Il Ruolo della PMA e le Disparità Regionali
Alla luce di queste evidenze, emerge come rendere la fecondazione assistita accessibile a tutti in maniera uniforme sia un valido aiuto per invertire il crollo delle nascite. Del resto, i dati parlano chiaro, sempre più coppie fanno ricorso alla PMA. Nel 2021, oltre 86mila coppie si erano sottoposte a tecniche di fecondazione assistita con circa 16.625 nati attraverso questi percorsi, pari al 4,2% del totale dei nati.
Questo ingresso rappresenta l’inizio e non la fine di un percorso, con l’aprirsi di nuove sfide. Prima tra tutte: quella di rendere la PMA effettivamente fruibile in tutte le regioni d’Italia, andando a colmare l’attuale divario presente tra nord e sud del Paese e riducendo i tempi di attesa delle coppie che attualmente possono essere tanto lunghi da impedire l’accesso ai trattamenti. Cambiamenti possibili attraverso un alleggerimento dei procedimenti burocratici e l’assunzione di personale qualificato, ad oggi carente soprattutto nelle strutture pubbliche. L’età massima per accedere alla PMA viene uniformata a 46 anni in tutto il Paese, abolendo le attuali differenze regionali e il numero di tentativi viene fissato a sei. Mentre al momento ogni Regione prevede ticket diversi, con l’ingresso della PMA nei LEA il costo della fecondazione omologa verrà equiparato in tutta Italia ad un ticket pari a 38,00 €, praticamente, pressoché azzerato.
Statistiche e Dati del Registro Nazionale PMA: Uno Sguardo Storico
Il Registro Nazionale PMA dell’Istituto Superiore di Sanità (ISS) è uno strumento cruciale per monitorare l'applicazione delle tecniche di procreazione medicalmente assistita in Italia, raccogliendo dati essenziali che delineano l'evoluzione e l'impatto di queste pratiche. Il Registro compie 10 anni di raccolta dati e offre un quadro dettagliato degli interventi eseguiti nel nostro Paese.
Andamento e Risultati delle Tecniche di PMA nel Tempo
In Italia, l'applicazione delle tecniche di riproduzione assistita è in costante crescita, rappresentando oggi il 2,2% dei nati. Già la Relazione al Parlamento sulla PMA del 2013, riferita alle attività del 2011, confermava l’andamento osservato negli anni precedenti. Dal 2005 al 2022 si è assistito a un'evoluzione significativa. I cicli totali di PMA eseguiti sono stati quasi 80 mila in un anno, con circa 11.685 gravidanze e 9137 bambini nati vivi.
Le tecniche di PMA di I livello, come l'inseminazione intrauterina (IUI), hanno mostrato una diminuzione relativa. La percentuale dei cicli di IUI sul totale delle tecniche è scesa dal 23,2% del 2005 al 5,9% del 2022, attestandosi a 9686 cicli, rappresentando il 9,8% dei cicli totali. Questo indica una preferenza crescente per le tecniche più complesse o un cambiamento nelle indicazioni cliniche.
Al contrario, le tecniche di II e III livello hanno visto un aumento costante. In particolare, il trasferimento di embrioni su cicli di tecniche a fresco è passato dal 16,3% del 2005 al 33% del 2022. La percentuale di gravidanza per trasferimento embrionario su tecniche a fresco è aumentata dal 20,7% del 2005 al 34% del 2022. Anche i cicli con crioconservazione hanno registrato un incremento. Nel 2022, i cicli con trasferimento di embrioni o ovociti crioconservati (FER e FO) sono stati 15.131, rappresentando il 13,8% dei cicli totali. L'incremento dei cicli con scongelamento di embrioni o ovociti crioconservati è stato significativo, passando da 18.672 nel 2017 a 20.905 cicli.
I dati del Ministero della Salute a dicembre 2021 hanno evidenziato che l’età media delle donne che si sottopongono a queste tecniche è di 36,7 anni. Questo dato conferma l'andamento dell'aumento dell'età in cui si cerca la prima gravidanza, come discusso in precedenza. La Relazione al Parlamento sulla Pma, pubblicata a novembre 2022 con i dati relativi al 2021, aveva già sottolineato queste tendenze. Nel 2022, i cicli iniziati in Italia sono stati 96.539, un dato in aumento rispetto agli anni precedenti, ad eccezione del 2020 a causa delle restrizioni introdotte dalla pandemia COVID-19.Nel 2022 il numero dei nati da Pma è cresciuto, passando da 12.720 a 12.836, con un aumento dello 0,9%. Anche il numero dei nati è aumentato, da 11.933 a 11.974.
L'Impatto della Legge 40 e delle Sentenze della Corte Costituzionale
Le modifiche alla Legge 40/2004, attuate dalla Corte Costituzionale con sentenza n. 151 del 15 maggio 2009, hanno avuto un impatto significativo sull'applicazione delle tecniche di PMA. Ad esempio, la possibilità di crioconservare gli embrioni, inizialmente limitata, è stata ampliata, influenzando le strategie di trattamento e i tassi di successo. I dati hanno anche mostrato una diminuzione delle gravidanze e dei bambini nati in certi periodi, attribuibili in parte alle restrizioni introdotte dalla legge, come la bassa possibilità di successo con un elevato numero di embrioni e un'incidenza più elevata di parti plurimi. Tuttavia, gli aggiornamenti successivi hanno cercato di bilanciare le esigenze etiche con l'efficacia clinica.
Informazione e Prevenzione
Accanto all'applicazione delle tecniche, l'informazione e la prevenzione dell’infertilità sono aspetti cruciali. Ministeri e associazioni hanno promosso iniziative, come il Festival "Corti d’Autore sulla Pma" e il progetto "Fai bella la tua età", volti a sensibilizzare l'opinione pubblica. Si è evidenziato l'importanza di una corretta informazione sull'età fertile, e nel 2008 è stato promosso un servizio di visite ginecologiche e andrologiche gratuite per i giovani in alcune Regioni, come parte di un progetto nazionale di prevenzione dell’infertilità e della sterilità. Sicuramente la prima "cura" dell’infertilità è l’informazione.