La fecondazione in vitro (FIVET) rappresenta uno dei pilastri della moderna medicina della riproduzione. Questo complesso percorso clinico e biologico si articola in diverse fasi critiche, ognuna delle quali richiede una precisione meticolosa per massimizzare le probabilità di successo. Comprendere la dinamica che intercorre tra la stimolazione ovarica, il recupero degli ovociti e il loro sviluppo in laboratorio fino al quinto giorno è essenziale per ogni paziente che intraprende questo cammino verso la genitorialità.
La Stimolazione Ovarica: Fondamento del Ciclo
Praticamente tutti i processi di fecondazione in vitro includono il trattamento di stimolazione ovarica. Lo scopo è quello di favorire la maturazione di più di un uovo, che è ciò che avviene naturalmente, per ottenere un numero maggiore di uova e aumentare le probabilità di gravidanza. Il processo di stimolazione ovarica applicato nei trattamenti di FIV-ICSI si basa sulla somministrazione di ormoni per controllare esternamente il ciclo ovarico. Questa fase dura circa 8 giorni e può essere prolungata se il medico indica l'uso di contraccettivi nel ciclo precedente.
La risposta a tale stimolazione non è uniforme, ma varia da una donna all'altra a seconda delle qualità di ogni individuo, del programma di cura indicato e dello stato di fertilità. Possiamo distinguere tre profili principali:
- Low responders: Secondo la SEF (Società Spagnola di Fertilità), si tratta di donne da cui è stato possibile ottenere solo un massimo di 3 ovuli dopo la stimolazione (altre entità pongono il limite a 5). In questo gruppo troviamo spesso donne con una bassa riserva ovarica, spesso legata all'età avanzata.
- Normoresponders: La maggior parte delle donne rientra in questo gruppo, con un numero di ovuli ottenuti generalmente compreso tra 6-7 e 9-10 per ciclo.
- Hyperresponders: Questo profilo, comune nelle donatrici di ovociti, permette di ottenere in media 20 ovociti, con casi eccezionali che raggiungono le 50 unità.
È fondamentale che, durante questo periodo, la donna sia monitorata tramite ecografie e controlli analitici per valutare la risposta ovarica e aggiustare la dose dei farmaci ormonali. La stimolazione dolce delle ovaie, mirata a ottenere una crescita multipla dei follicoli, deve essere personalizzata per evitare rischi ed ottimizzare il risultato.
La Puntura Follicolare e il Reclutamento degli Ovociti
La puntura ovarica (o follicolare) è la procedura chirurgica in cui si estraggono gli ovuli dopo la stimolazione. Lo scopo di questa operazione è recuperare le uova quando si trovano in una fase di maturazione nota come metafase II, lo stadio ottimale per la fecondazione.
Per programmare correttamente l'intervento ed evitare l'ovulazione spontanea, vengono analizzati due parametri chiave:
- Dimensione follicolare: Utilizzando l'ecografia transvaginale, il medico monitora i follicoli. Quando un follicolo raggiunge circa 16-18 mm, si stima che contenga un ovocita maturo. La puntura viene programmata 24-48 ore dopo il raggiungimento di tali dimensioni.
- Concentrazione di estradiolo: Ogni follicolo maturo produce circa 200-300 pg/ml di estradiolo. Una concentrazione totale nel sangue di 3000 pg/ml suggerisce, ad esempio, la possibilità di prelevare circa 15 follicoli.
Presso centri specializzati, come il San Carlo di Torino, la procedura avviene tramite tecnica ecoguidata in anestesia locale e blanda sedazione. Un ago montato su una sonda ecografica penetra attraverso la parete vaginale fino a raggiungere i follicoli. Raramente questo momento risulta fastidioso, e la dimissione avviene solitamente dopo circa due ore. È importante ricordare che il numero di follicoli visibili ecograficamente non corrisponde sempre al numero finale di ovociti recuperati, poiché alcuni potrebbero risultare immaturi o assenti.
Il giorno dopo il prelievo ovocitario: la fertilizzazione
Qualità contro Quantità: Il Paradosso della FIVET
Una domanda comune riguarda l'importanza del numero di ovuli. Sebbene un numero elevato di uova aumenti statisticamente le probabilità di successo, non è la quantità a determinare l'esito finale, bensì la qualità degli ovociti e degli spermatozoi. Se gli ovuli estratti sono di bassa qualità, il concepimento risulta difficile indipendentemente dal numero di ovociti recuperati. Al contrario, un numero minore di ovuli di alta qualità può essere sufficiente a garantire un embrione vitale in grado di impiantarsi nell'utero.
Sul totale delle uova estratte, circa il 60-80% risulterà maturo e, di queste, il 70-80% verrà fecondato correttamente. Tuttavia, non tutti gli embrioni proseguono il loro sviluppo. Si stima che una percentuale variabile tra il 10% e il 15% degli embrioni in FIVET subisca un blocco di divisione, spesso dovuto ad alterazioni cromosomiche.
Sviluppo Embrionale: L'Importanza della Coltura Prolungata
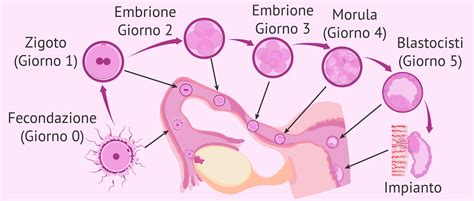
Dopo il recupero, segue un lasso di tempo di 16-19 ore in cui ovociti e spermatozoi vengono lasciati insieme in provetta. In un laboratorio di fecondazione assistita, gli ovociti fecondati vengono mantenuti in coltura per un tempo variabile dai 2 ai 5 giorni.
Il superamento del terzo giorno di sviluppo rappresenta uno spartiacque critico. Al secondo e terzo giorno, l'embrione soffre le prime divisioni cellulari e il suo potenziale dipende ancora in gran parte dalla qualità dell'ovocito originale, poiché non sono ancora attivi i processi di espressione genetica embrionale autonoma. Dal terzo giorno in poi, l'embrione acquisisce una propria identità biologica.
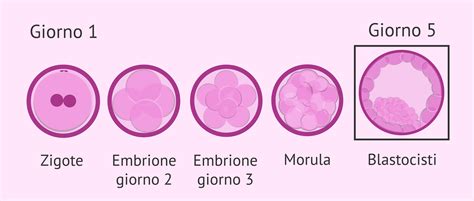
Conservare gli embrioni fino al quinto giorno, ovvero allo stadio di blastocisti, offre numerosi vantaggi:
- Selezione naturale: Solo gli embrioni con un reale potenziale di sviluppo raggiungono questo stadio, evitando trasferimenti futili di embrioni destinati a morire.
- Sincronizzazione: Si ottiene una migliore sincronizzazione tra l'endometrio materno e l'embrione.
- Biopsie: Nel caso di diagnosi genetica pre-impianto, la biopsia effettuata al quinto giorno su una blastocisti è tecnicamente più affidabile rispetto a quella eseguita al terzo giorno.
Presso centri di eccellenza, come l'Instituto Bernabeu, l'adozione di mezzi di coltura avanzati e condizioni di laboratorio controllate permette di ottenere tassi di formazione di blastocisti elevati, che si aggirano intorno al 60% (fino al 70% in caso di ovodonazione). Questa pratica riduce drasticamente il rischio di gravidanze gemellari multiple, privilegiando il trasferimento di un singolo embrione sano con alte probabilità di impianto.
Il successo della FIVET non risiede nella massimizzazione indiscriminata del numero di ovociti, ma nell'integrazione di una stimolazione ovarica controllata, una tecnica di prelievo precisa e una gestione colturale in grado di selezionare, entro il quinto giorno, gli embrioni con il più alto potenziale di dare origine a una gravidanza sana e in evoluzione.