L'infertilità maschile è un fenomeno in costante aumento nei paesi occidentali. La risposta alla domanda se la fertilità stia peggiorando è un chiaro "sì". I dati indicano che gli spermiogrammi attuali mostrano parametri peggiori rispetto a quelli di vent’anni fa, sebbene sia necessario considerare che le metodiche di analisi e le scuole di pensiero si sono evolute nel tempo. È tuttavia scientificamente riconosciuto che vi sia una reale diminuzione del numero e della motilità degli spermatozoi nella popolazione generale. Oggi più che mai, la fertilità maschile è un problema da non sottovalutare, ma che, con i corretti accorgimenti, può essere preservata e, in molti casi, migliorata. In questo articolo approfondiremo le cause che possono compromettere la fertilità nell’uomo e analizzeremo i consigli degli esperti per tutelarla.
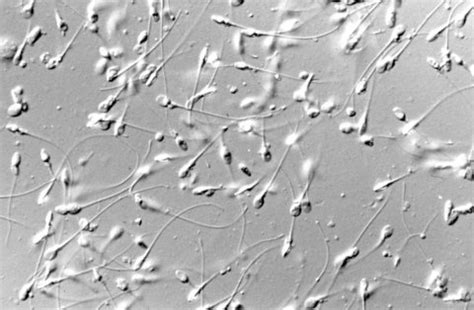
Comprendere lo spermiogramma: i parametri di valutazione
L’analisi dello sperma, nota come spermiogramma, è un test essenziale nello studio dell’infertilità maschile. Fornisce informazioni preziose sulla qualità dello sperma e sulla salute riproduttiva. È importante sottolineare che un singolo esame non va mai giudicato isolatamente; è prassi clinica eseguire almeno due o tre spermiogrammi in tempi diversi prima di formulare un parere diagnostico.
L'OMS (Organizzazione Mondiale della Sanità), attraverso le sue linee guida, stabilisce dei parametri di normalità che devono essere analizzati sia sotto il profilo macroscopico che microscopico.
Parametri macroscopici
L’analisi inizia con l'osservazione del liquido seminale "a occhio nudo":
- Volume: Espresso in millilitri, un volume normale è considerato pari o superiore a 1,4 ml.
- Liquefazione: Dopo l’eiaculazione, il campione deve passare da uno stato gelatinoso a uno fluido. Solitamente, questo processo avviene entro 10-20 minuti.
- Viscosità: Si valuta la presenza di filamenti quando il campione viene toccato con una pipetta; se questi sono inferiori a 2 cm, la viscosità è considerata normale.
- pH: Gli intervalli considerati normali per il pH seminale sono compresi tra 7,2 e 8,0.
- Colore: Il colore deve essere grigio-biancastro. Aspetti differenti (giallognoli o bruni) possono indicare infezioni o contaminazioni.
Parametri microscopici
L'analisi al microscopio permette di valutare la funzionalità vera e propria degli spermatozoi:
- Concentrazione spermatica: La concentrazione per millilitro è considerata normale a partire da 16 milioni/ml, mentre il numero totale nell’eiaculato dovrebbe superare i 39-40 milioni.
- Motilità: Si analizza la capacità di movimento. La motilità totale deve essere almeno del 40%, mentre quella progressiva (spermatozoi che avanzano in linea retta) deve superare il 30%.
- Vitalità: Consiste nel verificare quanti spermatozoi sono vivi. Un campione è normale se almeno il 54-58% degli spermatozoi è vivo.
- Morfologia: Si analizza la forma di testa, collo e coda. È considerato normale un campione in cui almeno il 4% degli spermatozoi presenti una struttura integra.
Classificazione delle problematiche seminali
È fondamentale distinguere tra le diverse condizioni che possono influenzare la fertilità:
- Azoospermia: Assenza totale di spermatozoi nell'eiaculato. Può essere secretiva (il testicolo non ne produce) o ostruttiva (i dotti sono ostruiti). Spesso richiede indagini genetiche o biopsie testicolari.
- Oligoastenoteratozoospermia (OAT): È il referto più frequente e indica una combinazione di numero ridotto, motilità scarsa e morfologia alterata. Spesso, una lieve alterazione di questi parametri non ha un significato clinico immediato, ma richiede test di capacitazione per una valutazione corretta.
Il ruolo dello stile di vita: cause di peggioramento e soluzioni
Il benessere dell’organismo è direttamente speculare alla qualità del liquido seminale. La buona notizia è che molti dei danni alla fertilità maschile sono reversibili in un arco di 2-3 mesi, il tempo necessario per la maturazione di un nuovo ciclo di spermatozoi.
Alimentazione e Peso
Non esiste un "alimento miracoloso", ma una dieta equilibrata, come la mediterranea, è la base di partenza. Molta verdura, pesce e limitato consumo di carni (spesso ricche di estrogeni) sono raccomandati. È altresì fondamentale tenere sotto controllo il peso: il tessuto adiposo in eccesso produce estrogeni, che influenzano negativamente la qualità dello sperma, riducendone il numero e aumentando la frammentazione del DNA spermatico.
Caffeina, Alcol e Fumo
- Fumo: È un nemico giurato. Intossica direttamente i testicoli e va eliminato.
- Alcol e Caffeina: Un bicchiere di vino rosso al giorno può essere ammesso (grazie al resveratrolo, un antiossidante), così come 1-2 caffè, ma non bisogna superare queste soglie per evitare stress ossidativo.
Temperatura e abbigliamento
I testicoli si trovano nello scroto perché necessitano di una temperatura inferiore ai 37°C corporei. Indossare biancheria o pantaloni troppo stretti (o praticare attività come il ciclismo intensivo) surriscalda l'area, riducendo la vitalità degli spermatozoi. Anche mestieri che comportano una posizione seduta prolungata possono incidere negativamente.
Attività sportiva
Lo sport fa bene, ma l'eccesso è controproducente. L'attività fisica moderata migliora la circolazione e il benessere generale, mentre l'uso di sostanze dopanti è deleterio sia per la produzione di sperma che per l'erezione nel lungo periodo.
La giusta alimentazione che può migliorare la fertilità maschile. Dieta per la fertilità
Gestione dei rapporti e stress
Molte coppie cadono nell'errore di "mirare" il rapporto sessuale al giorno dell'ovulazione. Questo comportamento genera un forte stress psicologico che può portare a difficoltà di erezione. La scienza suggerisce che un'attività sessuale regolare, circa ogni 3 giorni, sia la strategia migliore. L'astinenza troppo lunga, pur aumentando il numero di spermatozoi, ne riduce la velocità e la freschezza.
Approfondimenti diagnostici: cosa fare se i risultati sono scarsi
Se dopo un anno di rapporti non protetti (o 6 mesi se la donna ha superato i 35 anni) non si ottiene un concepimento, è bene non perdere tempo. Se lo spermiogramma evidenzia anomalie, il medico può prescrivere test di secondo livello:
- Spermiocoltura: Per escludere infezioni batteriche (come Chlamydia o E. coli) che possono causare leucospermia (presenza eccessiva di globuli bianchi).
- Test di frammentazione del DNA: Molto utile quando, pur con un buon numero di spermatozoi, non avviene la fecondazione. Analizza l'integrità del materiale genetico.
- Test HALO: Un esame di primo livello per valutare l'indice di frammentazione del DNA attraverso la dispersione della cromatina.
- FISH degli spermatozoi: Per valutare anomalie nel numero di cromosomi, solitamente indicato in casi di grave infertilità.
Il ruolo degli integratori
È importante chiarire che non esiste la "pillola magica" in grado di risolvere una patologia severa, ma esistono integratori formulati con micronutrienti specifici, come FertilUp Uomo, che possono supportare la qualità spermatica.
Questi integratori contengono solitamente un mix di:
- Zinco: Fondamentale per la fertilità e la riproduzione.
- Selenio: Contribuisce alla corretta spermatogenesi.
- Vitamina B6: Supporta l'equilibrio ormonale.
- L-carnitina e Coenzima Q10: Antiossidanti che migliorano la qualità del DNA e l'energia metabolica degli spermatozoi.
Il miglioramento della qualità del DNA spermatico è particolarmente utile nei mesi che precedono le tecniche di Procreazione Medicalmente Assistita (PMA).
Quando ricorrere alla Procreazione Assistita
Le tecniche di PMA, come la ICSI (iniezione intracitoplasmatica di spermatozoi), sono in grado di lavorare anche con pochissimi spermatozoi. Se il tempo passa e la natura non è riuscita a farcela, "imbottirsi" di integratori per anni senza una guida specialistica è sconsigliato. Il problema maschile è spesso quello che le attuali tecniche di riproduzione assistita riescono ad aggirare con maggiore successo.
Ricordate che il percorso diagnostico deve sempre essere gestito da biologi specializzati in centri di PMA esperti, in grado di interpretare i dati non solo come numeri freddi, ma nel contesto di un'anamnesi completa della coppia. Se la natura presenta una sfida, la scienza offre oggi strumenti efficaci, a patto di affrontarli con consapevolezza e senza inutili ritardi.