La procreazione medicalmente assistita (PMA), comunemente detta "fecondazione artificiale", rappresenta l’insieme delle tecniche utilizzate per aiutare il concepimento in tutte le coppie, nei casi in cui il concepimento spontaneo è impossibile o estremamente remoto e nei casi in cui altri interventi farmacologici e/o chirurgici siano inadeguati. Queste metodiche sono diventate, negli ultimi anni, un pilastro fondamentale nella risposta alla crescente crisi demografica e al preoccupante aumento del tasso di infertilità, che in Italia ha raggiunto il 15%. La PMA si avvale di diversi tipi di tecniche che comportano la manipolazione di ovociti, spermatozoi o embrioni nell'ambito di un trattamento finalizzato a realizzare una gravidanza, offrendo la possibilità di procreazione anche a chi, solo qualche tempo fa, pensava di non poter avere figli. Nonostante i progressi, l'accesso a questi trattamenti e il loro rimborso attraverso il Servizio Sanitario Nazionale (SSN) sono stati, e in parte continuano ad essere, oggetto di un acceso dibattito e di significative evoluzioni normative e giurisprudenziali.
Le Tipologie di Procreazione Medicalmente Assistita e i Fattori Determinanti
Le tecniche di PMA si suddividono in base alla complessità e al grado di invasività. Le metodiche di I livello sono semplici e poco invasive e caratterizzate dal fatto che la fecondazione si realizza all’interno dell’apparato genitale femminile. Le tecniche di II e III livello, invece, sono più complesse e invasive e prevedono che la fecondazione avvenga in vitro. Il livello del Centro di PMA è definito proprio dalle tipologie di metodiche che è autorizzato ad erogare, distinguendo così tra centri che gestiscono cicli a fresco (FIVET, ICSI) e congelamento di ovociti e embrioni, e quelli che offrono tecniche meno complesse.
Un aspetto cruciale nella procreazione medicalmente assistita è la distinzione tra fecondazione omologa ed eterologa. La fecondazione omologa si riferisce alle tecniche in cui i gameti (ovociti e spermatozoi) provengono dalla coppia stessa. Al contrario, la fecondazione eterologa implica che uno o entrambi i gameti provengano da un donatore esterno alla coppia. Questa distinzione ha avuto un percorso legislativo e giurisprudenziale particolarmente articolato nel nostro Paese.
Oltre a diverse condizioni patologiche che possono condizionare negativamente la capacità riproduttiva sia dell’uomo sia della donna, l’età della donna rappresenta il fattore che più riduce la possibilità di avere un bambino con i trattamenti di PMA. Le percentuali di successo, dopo i 40 anni, sono comunque limitate, sebbene le tecniche di PMA continuino a rappresentare un'opportunità significativa. Molte donne, infatti, associano ancora l’infertilità alla menopausa, pensando di essere fertili, ovvero di poter concepire naturalmente un figlio fino a quando hanno il ciclo mestruale. Al contrario, fertilità e menopausa sono due fenomeni indipendenti l’uno dall’altro. Si possono avere anche le mestruazioni fino a 48 o 50 anni ma questo non implica la possibilità di rimanere naturalmente incinte. L’infertilità è direttamente legata allo stato della riserva ovarica che può risultare carente ben prima della menopausa. Il patrimonio ovocitario femminile è lo stesso fin dalla nascita e con il tempo (già verso i 32 anni) inizia a decrescere. Questa consapevolezza è fondamentale per un approccio informato e tempestivo alla procreazione assistita.
Il Percorso Giuridico della PMA in Italia: Dall'Esclusione all'Inclusione nei LEA
La regolamentazione della procreazione medicalmente assistita in Italia è stata a lungo definita dalla legge 40/2004, la quale prevedeva inizialmente il divieto di fecondazione eterologa. Le linee guida sulla PMA, previste dalla stessa legge, indicavano l’utilizzo in prima istanza delle opzioni terapeutiche più semplici e meno invasive. Un punto di svolta fondamentale è avvenuto dal 2014, quando la Corte Costituzionale ha fatto decadere il divieto di fecondazione eterologa nel nostro Paese con la sentenza 10 giugno 2014, n. 162. Questa decisione ha aperto la strada all'utilizzo sia di tecniche omologhe che eterologhe.
Nonostante la sentenza sia stata considerata, da più parti, idonea a delineare il quadro complessivo della disciplina dell’eterologa, quasi a porsi in funzione sostitutiva della legge, la realtà è ben diversa. La stessa sentenza ammetteva (testualmente) l’esistenza di un vuoto normativo relativo al numero massimo di donazioni, che avrebbe dovuto essere fissato o con regolamento oppure in sede di aggiornamento delle linee guida di cui all’art. 7 della l. n. 40 del 2004. Nel frattempo, all’indomani del provvedimento, la questione dell’immediata accessibilità ai trattamenti sanitari di fecondazione eterologa, unitamente a quella della loro rimborsabilità a carico del Servizio Sanitario Nazionale, hanno dato luogo ad una accesa contrapposizione tra Stato e Regioni (e Province autonome).
Secondo la tesi governativa, esposta dal Ministro della Salute, la fecondazione eterologa non può essere considerata una semplice variante di quella omologa, perché implica un’azione in più, totalmente nuova rispetto all’omologa: la selezione di un donatore di gameti. Per tale ragione - sottolineava il Ministro - l’applicazione della nuova tecnica richiederebbe un previo intervento normativo statale che stabilisca i criteri di selezione del donatore, il numero massimo delle donazioni e l’istituzione di un Registro Nazionale dei Donatori idoneo a garantire la tracciabilità donatore-nato. A riprova del fatto che la differenza tra fecondazione omologa ed eterologa, almeno sotto il profilo squisitamente “tecnico”, è abbastanza chiara anche alle Regioni, soccorre la lettura delle Linee guida approvate dalle Regioni nel settembre scorso. In esse si prende atto che la possibilità di inserire anche la PMA eterologa nei LEA (Livelli Essenziali di Assistenza) dovrebbe considerare passaggi complessi, tra cui: valutazioni cliniche dei donatori, indagini di screening per la selezione dei donatori, test del seme e crioconservazione dei gameti, eventuale rimborso per giornate di lavoro perdute dei donatori o delle donatrici, indagini cliniche e di screening nei riceventi e nei loro partner, impiego farmacologico per l’induzione dell’ovulazione, preparazione al transfer per la donna ricevente, monitoraggio ecografico dell’ovulazione e prelievo degli ovociti.
Le Regioni hanno dato un’autonoma lettura della sent. n. 162 del 2014, ritenendo che non fosse loro preclusa l’immediata applicabilità delle indicazioni provenienti dalla Consulta indipendentemente da un previo intervento statale. Tuttavia, le soluzioni in concreto adottate si sono differenziate nel profilo del regime di rimborsabilità delle prestazioni. A fare da apripista è stata la Regione Toscana che, con delibera della Giunta regionale dello scorso luglio (riferimento implicito al 2014), ha adottato proprie “Direttive sulla Procreazione medicalmente assistita eterologa”. Tuttavia, l’esempio è rimasto sostanzialmente isolato perché le Regioni hanno atteso l’approvazione, da parte della Conferenza delle Regioni e delle Province autonome, del “Documento sulle problematiche relative alla fecondazione eterologa a seguito della sentenza della Corte costituzionale nr. 162/2014” del 4 settembre 2014, contenente “un accordo interregionale che verrà recepito dalle singole Regioni e PP.AA.”, con valenza transitoria fino all’adozione di una regolazione statale.
Con decreto 20 marzo 2024, il Ministero della Salute ha pubblicato le nuove linee guida sulla procreazione assistita, aggiornando ulteriormente il quadro.
L'Ingresso della PMA nei Livelli Essenziali di Assistenza e le Implicazioni Economiche
Un momento cruciale per l'accessibilità della PMA è stato l'inserimento nel 2017 delle relative prestazioni nei Livelli Essenziali di Assistenza (LEA), con il DPCM del 12 gennaio 2017. Con i LEA 2017, sono state inserite nel nuovo nomenclatore della specialistica ambulatoriale tutte le prestazioni necessarie nelle diverse fasi del percorso di procreazione medicalmente assistita, omologa ed eterologa. Per tutte le spese connesse alle prestazioni di raccolta, conservazione e distribuzione di cellule riproduttive finalizzate alla PMA eterologa, è previsto un contributo il cui importo è fissato dalle singole Regioni.
Tuttavia, l'effettiva operatività di queste disposizioni ha richiesto tempo e ulteriori passaggi normativi. Il 1° aprile 2024 la PMA sarebbe dovuta entrare a far parte dei LEA a pieno titolo. Questo condizionale è purtroppo subentrato a seguito delle proteste di un cospicuo numero di Regioni che hanno chiesto e ottenuto il rinvio di questo provvedimento. La richiesta delle Regioni deriva dalla necessità di far fronte alle proteste di laboratori e associazioni private per la riduzione delle tariffe. Gli addetti ai lavori, infatti, chiedono, da una parte, un’ulteriore valutazione delle quotazioni e, dall’altra, una graduale transizione al nuovo tariffario.
Finalmente, con l’approvazione del Decreto ministeriale 25 novembre 2024 (il cosiddetto “Decreto Tariffe”), la Procreazione Medicalmente Assistita è entrata ufficialmente nei Livelli Essenziali di Assistenza, diventando parte integrante delle prestazioni garantite dal Servizio Sanitario Nazionale. A partire da gennaio 2024, ogni donna in qualunque Regione risieda potrà ricorrere alla procreazione medicalmente assistita dietro il pagamento di un ticket. Lo ha sottolineato il 14 settembre il ministro della Salute Orazio Schillaci, definendo questa «la strada giusta per sostenere le donne che dinanzi a difficoltà nel concepire scelgono la Pma». Il ministro ha ribadito che «dopo sei anni di attesa abbiamo messo fine ad un’iniquità che non era più tollerabile».
I nuovi LEA prevedono una standardizzazione dei costi e dei criteri di accesso. La fecondazione omologa sarà gratuita o, meglio, pressoché azzerata, con un ticket pari a 38,00 euro in tutta Italia. Per l’eterologa, invece, il costo del ticket sarà deciso dalle singole regioni e potrà essere indicativamente intorno ai 1.500 euro; in questo caso il prezzo dipende dall’importazione di gameti, il cui acquisto è specificatamente escluso da Cadiprof, ad esempio, per i rimborsi. Queste cifre contrastano nettamente con i costi precedenti: prima dell'approvazione del decreto, moltissime coppie si rivolgevano al privato spendendo dai 3.500 a 6-7.000 euro per una fecondazione omologa e dai 5.000 ai 9.000 euro per una eterologa, cifre influenzate anche dalla provenienza degli ovociti, che sono quasi sempre importati.
Tuttavia, non sono mancate le controversie. Il documento del settembre 2014 non è stato recepito da tutte le Regioni, e tra quelle che lo hanno fatto si registrano posizioni estremamente differenziate in merito al regime della rimborsabilità delle prestazioni, stante il mancato aggiornamento del Lea in merito alla fecondazione assistita di tipo eterologo. Sul punto, la Regione Lombardia ha decisamente negato il rimborso a carico del SSR in assenza del previo aggiornamento dei LEA da parte del Governo. E ciò facendo, la Regione non ha fatto altro che allinearsi ad un preciso indirizzo giurisprudenziale della stessa Corte Costituzionale volto ad escludere interpretazioni estensive delle garanzie connesse ai livelli essenziali di assistenza. Secondo i giudici di Palazzo Spada, “pur nell’ambito della complessità e della delicatezza proprie delle questioni, allo stato sembra condivisibile la censura di disparità di trattamento sotto il profilo economico tra la Procreazione medicalmente assistita omologa e quella eterologa, stante l’incontestata assunzione a carico del servizio sanitario regionale lombardo - salvo il pagamento di ticket - della prima“.
Introduzione nella PMA: IL PROF CLAUDIO MANNA DI BIOFERTILITY SPIEGA
L’ordinanza del Consiglio di Stato, obbligando la Regione Lombardia a garantire livelli di tutela più elevati rispetto a quelli imposti dalla normativa statale di riferimento, va pericolosamente in senso contrario non solo all’interpretazione suddetta, ma anche a quanto stabilito dalle Linee guida regionali, in cui si specifica che “ai fini del riconoscimento economico, le Regioni e le PP.AA. evidenziano la necessità di inserire nel d.P.C.M. (DPCM Tariffe) le nuove prestazioni”. Non è difficile immaginare lo scenario che apre l’ordinanza del Consiglio di Stato: se in fase di merito dovesse essere confermato l’obbligo per la Regione Lombardia di interpretare estensivamente i LEA, fino a ricomprendervi prestazioni non inserite - come la fecondazione eterologa - una siffatta estensione sarebbe un pericoloso “precedente”. Invero, in assenza della contestuale concessione da parte dello Stato di maggiori risorse finanziarie per farvi fronte, condurrebbe a gravi squilibri finanziari all’interno del SSR ed a ulteriori, prevedibili deficit assistenziali. Dimodoché anche ciò che il Consiglio di Stato vorrebbe evitare - la disparità di trattamento - finirà per essere notevolmente aumentata. Non bisogna dimenticare, infatti, che un tale obbligo non potrà essere imposto alle Regioni che, nella sanità, presentano situazioni gravemente compromesse.
Le risorse finanziarie destinate all’attuazione dei nuovi LEA sembrano, oggi, del tutto insufficienti, come sottolineato da numerosi studi e report. Anche secondo l’Associazione Italiana di Igiene. Questa carenza di fondi avrebbe un impatto diretto sulla capacità di attuare il decreto, vanificando di fatto l’implementazione dei nuovi LEA. E quello che si è verificato con la sospensione temporanea prodottasi in seguito all’emissione del Decreto cautelare da parte del TAR del Lazio. La sospensione avrebbe potuto determinare una serie di problematiche gravi, tra cui il blocco dell’erogazione delle nuove prestazioni previste, lasciando migliaia di cittadini senza l’accesso a cure essenziali. Di fronte a questo scenario critico, il Ministero della Salute ha cercato di spiegare al TAR le difficoltà derivanti da un blocco del decreto: la sospensione delle misure avrebbe avuto un impatto diretto su migliaia di prestazioni, mettendo a rischio la continuità dei servizi sanitari, con conseguenze potenzialmente devastanti per i cittadini.
La Rete dei Centri PMA e le Disparità Regionali
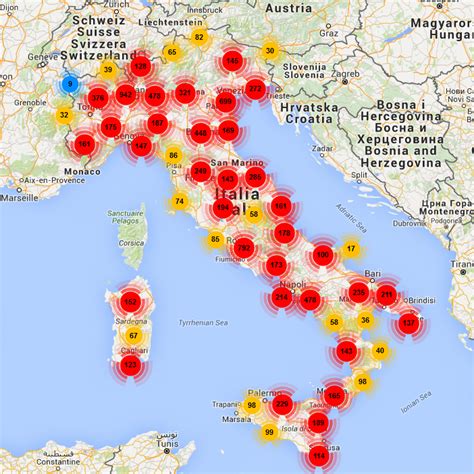
In Italia, il Registro nazionale PMA, gestito dall’Istituto Superiore di Sanità (ISS), raccoglie i dati delle strutture autorizzate all’applicazione delle tecniche di PMA, degli embrioni formati e dei nati con tecniche di PMA e li elabora per la Relazione annuale del Ministro al Parlamento. Questo Registro consente una visione costante del trend negli anni, anche al fine di consentire la trasparenza e la pubblicità delle tecniche di procreazione medicalmente assistita adottate e dei risultati conseguiti. Inoltre, fornisce la mappa dettagliata dei centri autorizzati in ogni regione italiana.
Nonostante l'introduzione dei nuovi LEA, permangono però delle differenze nella distribuzione dei centri PMA sul territorio nazionale. Infatti, secondo l’Istituto Superiore di Sanità, su 312 centri attivi in Italia, 27 sono centri privati convenzionati e ben 191 sono strutture private che non offrono rimborsi. In particolare, per le strutture private convenzionate, le tariffe prevedono 2.700 euro di rimborso per la PMA omologa e 3.000 euro per l’eterologa, cifre considerate troppo basse. Questo, come ha sottolineato l’Osservatorio di Salutequità, aumenterà ulteriormente i tempi di attesa dato l’incremento della domanda. Il servizio pubblico nel settore è molto debole e questo sarà un ostacolo, almeno all’inizio, all’applicazione del nuovo LEA.
Diverse regioni hanno adottato strategie specifiche per organizzare la propria rete di PMA. Nella Regione del Veneto, ad esempio, i Centri di medicina della Riproduzione (HUB regionali) sono individuati nelle Aziende ospedaliere universitarie di Padova e Verona, che sono in grado di fornire tutte le prestazioni medico-chirurgiche, comprese le tecniche più evolute anche attraverso collegamenti funzionali. Esistono poi Centri di PMA (Hub) come ULSS 1- Pieve di Cadore; ULSS 2 - Conegliano; ULSS 2-Oderzo; ULSS 5 -Trecenta; ULSS 6 -Cittadella; ULSS 7 -Santorso. A questi si aggiungono i centri di PMA di primo livello (centri Spoke) e gli Ambulatori di prossimità. Il ruolo dei centri HUB è quello di seguire tutto il percorso dell’infertilità di coppia nonché le tecniche di livello I (specialistica ambulatoriale), II (chirurgia ambulatoriale) e III (chirurgia con ricovero) omologhe ed eterologhe. La delibera istitutiva della Rete DGR n.839/2022 indica in dettaglio anche i criteri di inclusione ed esclusione alle tecniche di PMA. La delibera di istituzione della Rete Veneta per la PMA prevede inoltre l’istituzione di una Cabina di Regia con il compito di verificare la qualità, la sicurezza e l’appropriatezza degli interventi assistenziali di PMA.
Altre regioni si stanno adeguando: la Puglia, ad esempio, pagherà il conto per chi si rivolgerà ai centri privati, mentre organizza i centri pubblici. Nel Lazio è stata istituita la Rete della Procreazione medicalmente assistita resa possibile attraverso una pianificazione capillare e organica del Servizio sanitario regionale, partendo dalla messa a terra graduale della Rete ospedaliera 2024-2026 e dalle 14mila assunzioni, l’investimento più importante degli ultimi 20 anni, pari a 661,5 milioni di euro, per il reclutamento del personale. Spiega Luca Mencaglia, che coordina la rete PMA, “avviamo 5 centri pubblici e apriamo alle manifestazioni di interesse dei privati. Così accoglieremo anche a chi arriva da fuori Lazio”. Fino ad oggi, circa il 30% dei cicli era fatto a cittadini che cambiavano Regione. “Ora - dice Mencaglia - i cittadini che si sposteranno aumenteranno, visto che le Regioni dovranno rimborsare il trattamento anche se svolto altrove".
Per quanto riguarda l'accesso, la legge italiana consente tutti i trattamenti di fecondazione assistita, omologa ed eterologa. L’età massima per accedere alla PMA viene uniformata a 46 anni in tutto il Paese, abolendo le attuali differenze regionali (ad esempio, in Umbria era fissata a 42 anni, mentre in Veneto arrivava fino a 50 anni). Il numero di tentativi viene fissato a sei. Il ricorso alle tecniche di procreazione medicalmente assistita (PMA) è consentito solo quando sia accertata l’impossibilità di rimuovere altrimenti le cause impeditive della procreazione ed è comunque circoscritta ai casi di sterilità o di infertilità inspiegate documentate da atto medico nonché ai casi di sterilità o di infertilità da causa accertata e certificata da atto medico (come previsto dall’art. 4 della legge 40/2004).
La Crisi Demografica Italiana e il Ruolo Strategico della PMA
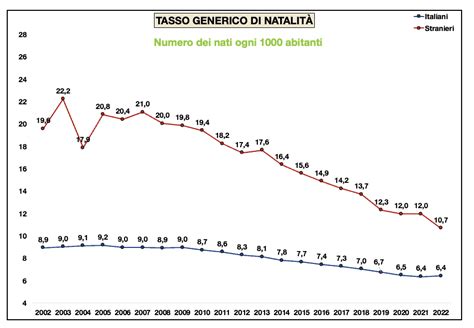
L'Italia si confronta da anni con una profonda crisi demografica. In Italia il tasso di fertilità è uno dei più bassi d’Europa (1,3 figli in media per donna), fortemente al di sotto del tasso di mantenimento della popolazione (2,1). Le nascite hanno cominciato a scendere dal 2008, quando si era registrato il più alto numero di nati dal 2000; e dal 2010 in cui, invece, si era registrato il più alto numero di nati negli ultimi vent’anni, ed ha toccato un picco negativo nel 2022 con 393mila nuovi nati, ovvero 1,7% in meno rispetto all’anno precedente. Le ragioni di questa denatalità ovviamente derivano da diversi fattori: economici, biologici e sociali.
A livello biologico si registra una diminuzione delle donne in età fertile; acuita dal fatto che le statistiche tendono a considerare erroneamente la stessa compresa tra i 15 e i 49 anni d’età, termine a dir poco lasco per le donne, considerando - come anticipato sopra - che la riserva ovarica femminile è limitata nel tempo e che già dopo i 35 anni l’ottenimento di una gravidanza naturale non è un fenomeno così scontato. Tale valore, nel 2022, si era attestato a 1,24 figli per donna, in lieve calo rispetto al 2021 in cui era arrivato all’1,25; mentre, le prospettive per il 2023 sono in decrescita con un valore medio di figli dell’1,22.
Questa decrescita si deve anche all’aumento dell’età media in cui si ricerca la prima gravidanza che, soprattutto per le donne, è dirimente. Nel 2022 questo dato si era attestato intorno ai 32,4 anni, ma bisogna notare notevoli variazioni nell’arco della penisola. Infatti, mentre in Sicilia l’età media al parto nel 2022 è stata di 31,5 anni; nel Lazio ha raggiunto una media di 33 anni. Quindi, sicuramente anche per lo stile di vita più improntato alla carriera al Centro Nord si riscontra un’età media al parto più alta rispetto al Mezzogiorno. A livello sociale, basti considerare che i percorsi di formazione si sono notevolmente allungati; e che l’ingresso nel mondo del lavoro e l’acquisizione di una posizione stabile all’interno dello stesso richiede più tempo che in passato. In Italia, i figli nascono spesso tra i 30 e i 35 anni. Secondo l’ISTAT, nel 2023 l’età media delle madri al primo figlio è stata di 31,7 anni, in aumento rispetto ai 28 anni del 1995. Inoltre, l’età media al parto per l’intera popolazione femminile residente è rimasta quasi invariata rispetto al 2022, attestandosi a 32,5 anni.
La fertilità femminile raggiunge il suo picco tra i 20 e i 30 anni, diminuendo gradualmente dopo i 30 e in modo più significativo dopo i 35. Una donna sana di 30 anni ha circa il 20% di probabilità di concepire per ciclo mestruale, probabilità che scende a meno del 5% a 40 anni. È importante considerare che, oltre alla diminuzione della fertilità, l’aumento dell’età materna comporta un incremento del rischio di complicazioni durante la gravidanza e il parto, nonché una maggiore probabilità di anomalie cromosomiche nel nascituro.
Alla luce di queste evidenze emerge come rendere la fecondazione assistita accessibile a tutti in maniera uniforme sia un valido aiuto per invertire il crollo delle nascite. I dati parlano chiaro (oggi raccolti in maniera trasparente nel Registro della PMA): sempre più coppie fanno ricorso alla PMA. Nel 2021, oltre 86mila coppie si erano sottoposte a tecniche di fecondazione assistita con circa 16.625 nati attraverso questi percorsi, pari al 4,2% del totale dei nati. Questi numeri mostrano come l'ingresso della PMA nei LEA rappresenti l’inizio e non la fine di un percorso, con l’aprirsi di nuove sfide, prima tra tutte: quella di rendere la PMA effettivamente fruibile in tutte le regioni di Italia, andando a colmare l’attuale divario presente tra nord e sud del Paese e riducendo i tempi di attesa delle coppie che attualmente possono essere tanto lunghi da impedire l’accesso ai trattamenti. Cambiamenti possibili attraverso un alleggerimento dei procedimenti burocratici e l’assunzione di personale qualificato, ad oggi carente soprattutto nelle strutture pubbliche.
Supporti Complementari e Nuove Prospettive per la Salute Riproduttiva
Oltre all'integrazione nel SSN, esistono altre forme di supporto per le coppie che si rivolgono alla PMA. Le spese mediche sostenute all’estero seguono lo stesso trattamento previsto per quelle effettuate in Italia, in casi specifici. La legge dice che sono autorizzate le cure all’estero se la prestazione richiesta non è disponibile in Italia o non è disponibile entro un determinato lasso di tempo. In questo contesto, il paziente anticipa i costi dell’assistenza sanitaria autorizzata nei casi previsti, e successivamente richiede il rimborso al Servizio sanitario di appartenenza (cure transfrontaliere per assistenza indiretta).
La spesa per gli interventi di procreazione medicalmente assistita (PMA, Legge 104/2004) è detraibile da entrambi i componenti della coppia e, in particolare, dal soggetto intestatario della fattura. Alcuni fondi integrativi, come CADIPROF, rimborsano le spese sostenute in caso di fecondazione assistita (PMA) effettuata nel rispetto delle leggi vigenti dello Stato Italiano. Possono pertanto accedere alla garanzia coppie composte da soggetti maggiorenni di sesso diverso, coniugati o conviventi. È prevista qualsiasi tecnica di PMA (FIVET, ICSI, IU/IUV/IUI/ICI/ITI, IAC/IAD/AIH), e rientra sia la fecondazione omologa che eterologa. Tuttavia, non rientra la spesa relativa all’acquisto degli ovociti e/o di liquido seminale per l’eterologa, né sono comprese le spese per il congelamento embrioni. Non rientrano tutte le prestazioni/esami/analisi di indagine preliminare e/o preparatorie ed altre prestazioni o farmaci durante e dopo il percorso differenti da quelle indicate.
I nuovi LEA introducono anche importanti misure di supporto per le donne in gravidanza, come l’ampliamento delle prestazioni legate alla maternità. Queste modifiche includono l’aumento del numero di visite ginecologiche, ecografie e altri esami diagnostici per monitorare la salute della madre e del feto durante il periodo gestazionale. Tuttavia, nonostante queste innovazioni, la Società Italiana di Ginecologia e Ostetricia (SIGO) ha sottolineato che la copertura effettiva di questi servizi resta ancora parziale e inadeguata. Secondo la SIGO, ci sono diverse problematiche che limitano l’efficacia delle nuove misure.
Il contributo del personale sanitario è fondamentale per il supporto alla natalità. In particolare ginecologi, ostetriche e anche medici di medicina generale e tutte le figure che, grazie al rapporto di fiducia con le proprie assistite, possono promuovere conoscenza e consapevolezza. È necessario un ulteriore impegno affinché sia garantita a tutte le coppie la possibilità di accedere a strutture e servizi preposti alla tutela della salute riproduttiva. Questo significa anche garantire una diffusa presenza di strutture consultoriali che nella sanità del Terzo millennio devono essere messe in rete con i Medici di Medicina Generale, le ASL e le strutture ospedaliere. I consultori, che fin dalla loro istituzione hanno assicurato una preziosa presa in carico prima, durante e dopo la gravidanza, rappresentano un presidio indispensabile di salute e un tassello fondamentale nella strategia di sostegno alla natalità.
tags: #fecondazione #eterologa #possibilita #rimborso