I trattamenti di fertilità, come la Fecondazione in Vitro (FIV), l'Inseminazione Artificiale (IA) e la Donazione di Ovuli, richiedono l'impiego di numerosi farmaci. Questi supporti farmacologici variano in complessità e nella potenziale insorgenza di effetti collaterali, che in alcuni casi possono essere percepiti con maggiore intensità. È fondamentale comprendere la funzione di ogni medicinale, le modalità di somministrazione e i possibili effetti indesiderati, sempre sotto la stretta supervisione di uno specialista.
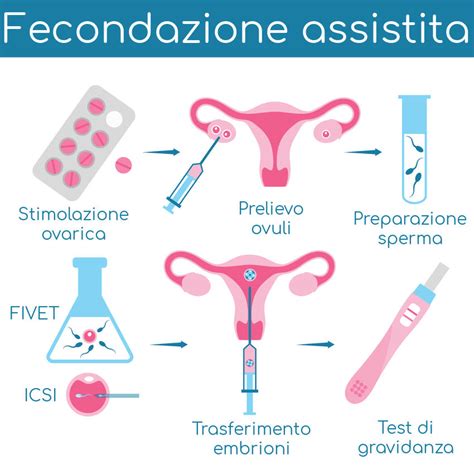
Questo articolo si propone di esplorare il ruolo di Climara 50, un farmaco a base di estrogeni, sia nel contesto della preparazione endometriale per la fecondazione assistita, sia come parte della terapia ormonale sostitutiva (TOS) per la menopausa, delineando i suoi principi attivi, le modalità d'uso, le precauzioni e le considerazioni cliniche.
Il Ruolo degli Estrogeni e Climara 50 nella Preparazione Endometriale per la Riproduzione Assistita
Nei trattamenti di riproduzione assistita, in particolare nell'ovodonazione, nell'embrioadozione, nella ROPA (ricezione di ovociti dalla partner) e nel cryotransfer (trasferimento di embrioni vitrificati), le riceventi devono sottoporsi a una meticolosa preparazione endometriale. Questo processo, attraverso un trattamento ormonale, mira a ottenere un endometrio ottimale e ricettivo per favorire l'impianto dell'embrione dopo il transfer. La preparazione si articola in due fasi: una fase proliferativa, caratterizzata dalla somministrazione di estrogeni, e una fase successiva, secretiva, in cui si aggiunge il progesterone.
Climara 50 è uno dei farmaci impiegati in questa fase. È una terapia ormonale sostitutiva (TOS) che contiene l'ormone femminile estrogeno. Il suo principio attivo è il 17-Beta Estradiolo, un ormone che, seppur ottenuto sinteticamente, risulta strutturalmente e funzionalmente identico a quello endogeno. Nello specifico contesto della fecondazione assistita, i cerotti di estrogeni come Climara 50 servono per far aumentare l'endometrio e favorire l'impianto, non per l'ovulazione.
La somministrazione transdermica di estradiolo, attraverso cerotti, si rivela particolarmente efficace e sembra presentare un minor profilo di rischio rispetto alla terapia orale, contribuendo a migliorare la qualità di vita delle donne sottoposte a terapia. I cerotti sono progettati per un rilascio graduale del principio attivo attraverso la pelle.
Modalità di Applicazione e Dosaggio
L'applicazione del cerotto richiede di scegliere un'area cutanea pulita e asciutta del basso addome o delle natiche, evitando zone con peli, cicatrici, ustioni, pelle irritata e pieghe. Non si deve applicare Climara sul seno. È importante applicare il cerotto su una zona diversa di volta in volta, non sulla stessa zona due volte di seguito, ed evitare il giro vita poiché indumenti stretti possono provocarne il distacco. Dopo aver tolto la pellicola protettiva, il cerotto va premuto saldamente con il palmo della mano per circa 10 secondi, assicurando un buon contatto con la pelle, soprattutto ai margini.
La dose di Climara 50 può variare; ad esempio, esistono cerotti Climara 100 che in pratica corrispondono a due Climara 50. La terapia sostitutiva dovrebbe essere iniziata sempre con l'applicazione di cerotti a minor dosaggio e, solo dopo aver valutato l'efficacia e la tollerabilità della terapia, si può provvedere ad un eventuale adeguamento del dosaggio. I cerotti vengono sostituiti una volta alla settimana, o secondo le specifiche indicazioni mediche, che potrebbero prevedere applicazioni progressive. La gestione della somministrazione dei farmaci ormonali nelle riceventi è generalmente semplice, sebbene possano sorgere dubbi sulla correttezza dell'applicazione. Se il cerotto si stacca prima del termine dei 7 giorni, è possibile riapplicarlo o, se necessario, applicarne uno nuovo da mantenere in loco per il resto dei 7 giorni.
Un esempio di protocollo di preparazione al transfer prevede l'inizio con un determinato dosaggio di estrogeni (es. Progynova compresse), seguito da un monitoraggio dei livelli di estradiolo. Se i livelli non raggiungono l'obiettivo desiderato, il medico può optare per la sostituzione del farmaco, ad esempio passando da compresse a cerotti di Climara 50, da cambiare ogni 48 ore. Fluttuazioni nei livelli di estradiolo sono possibili e vanno valutate dallo specialista, che deciderà se è opportuno continuare con il cerotto o tornare a un'altra formulazione.
La mutuabilità dei cerotti come Climara 50 può dipendere dall'indicazione. A volte, vengono rimborsati solo come terapia ormonale per le donne in menopausa, rendendo la prescrizione per la fecondazione assistita a carico della paziente. Questo aspetto pratico è importante per le coppie che affrontano un percorso di PMA.
Problematiche Comuni con i Cerotti Transdermici
Nonostante l'efficacia, alcune donne riscontrano problemi pratici con i cerotti transdermici, come il distacco o la formazione di bolle d'aria. Questi inconvenienti possono generare il dubbio che il principio attivo non venga assorbito correttamente. In questi casi, è utile consultare il medico per esplorare alternative, come il passaggio alla via orale o l'utilizzo di marchi diversi che offrano una migliore aderenza. Alcune pazienti, ad esempio, hanno segnalato una migliore esperienza con i cerotti Evopad rispetto ad altri come Estraderm, elogiandone la maggiore adesione e stabilità. Se l'applicazione è corretta, è possibile fare il bagno o la doccia come di consueto, sebbene bagni molto caldi o saune siano sconsigliati per evitare il distacco del cerotto.
Climara: Oltre la Fecondazione Assistita - Terapia Ormonale Sostitutiva (TOS) per la Menopausa
Climara, come altri farmaci estrogenici, ha la sua indicazione principale come terapia ormonale sostitutiva (TOS) per alleviare i sintomi che si manifestano dopo la menopausa. Durante la menopausa, la quantità di estrogeni prodotta dal corpo di una donna diminuisce, causando sintomi come calore al viso, collo e petto, le cosiddette "vampate di calore". Climara contribuisce ad alleviare questi sintomi, venendo prescritto solo se questi compromettono seriamente la vita quotidiana.
La normale produzione "ciclica" di questo ormone che accompagna la donna durante tutto il suo periodo fertile, viene meno con l'avvento della menopausa, portando alla comparsa di un quadro sintomatologico complesso. Questo quadro è caratterizzato da sintomi neurologici quali depressione, disturbi del sonno, vampate di calore, sindrome urologica con atrofia vaginale, e manifestazioni patologiche a lungo termine come osteoporosi e affezioni cardiologiche. La terapia sostitutiva può incidere significativamente sul miglioramento della sintomatologia descritta e sulla prevenzione di patologie fortemente invalidanti.
Prevenzione dell’Osteoporosi
Dopo la menopausa, alcune donne possono sviluppare fragilità ossea (osteoporosi). Se una donna è ad alto rischio di fratture a causa dell'osteoporosi e non può assumere altri medicinali, Climara può essere utilizzato per la prevenzione dell'osteoporosi dopo la menopausa, ma tutte le opzioni disponibili devono essere discusse con il medico.
Esame Medico e Controlli Regolari nella TOS
L'uso della TOS comporta dei rischi che devono essere attentamente considerati quando si decide di iniziare o continuare la terapia. L'esperienza di trattamento in donne con menopausa precoce è limitata, e i rischi legati all'uso della TOS in questi casi possono essere diversi. Prima di iniziare qualsiasi trattamento con Climara, il medico raccoglierà informazioni sulla storia clinica personale e familiare della paziente, potendo decidere di effettuare esami quali l'esame del seno e/o un esame interno, se necessario. Una volta iniziato il trattamento, sono richiesti controlli regolari (almeno una volta all'anno).
Avvertenze e Precauzioni Speciali
È cruciale informare il medico su qualsiasi condizione preesistente prima di iniziare il trattamento con Climara, poiché alcune di queste condizioni possono ripresentarsi o peggiorare durante la terapia. Se ciò dovesse accadere, la paziente dovrà effettuare controlli medici più frequenti. Queste condizioni includono:
- Fibromi all’interno dell’utero
- Crescita di mucosa dell’utero in altre sedi (endometriosi) o storia di crescita eccessiva della mucosa dell’utero (iperplasia endometriale)
- Aumentato rischio di sviluppare coaguli di sangue
- Aumentato rischio di cancro del seno sensibile agli estrogeni (familiarità)
- Pressione alta
- Patologia del fegato, come un tumore benigno al fegato
- Diabete
- Calcoli alla cistifellea
- Emicrania o forti mal di testa
- Lupus eritematoso sistemico (LES)
- Epilessia
- Asma
- Patologia che colpisce il timpano e l’udito (otosclerosi)
- Livello molto elevato di grassi nel sangue (trigliceridi)
- Ritenzione idrica dovuta a problemi cardiaci o renali
- Angioedema ereditario (può causare la ricomparsa o il peggioramento dei sintomi)
Controindicazioni Assolute
Non si deve usare Climara se sono presenti le seguenti condizioni:
- Iperplasia dell’endometrio non trattata.
- Presenza o storia di coaguli di sangue in una vena (trombosi), come nelle gambe (trombosi venosa profonda) o nei polmoni (embolia polmonare).
- Disturbi trombofilici (es. deficit di proteina C, proteina S o antitrombina).
- Se ha o ha avuto un cancro sensibile agli estrogeni, come il cancro del seno o dell’utero, o se vi è il sospetto di tali condizioni.
- Sanguinamento vaginale di origine sconosciuta.
- Qualsiasi patologia epatica acuta o storia di patologia epatica finché i test di funzionalità epatica non sono tornati alla normalità.
- Una malattia rara del sangue chiamata porfiria.
- Allergia (ipersensibilità) all'estradiolo o ad uno qualsiasi degli eccipienti di Climara.
Interruzione Immediata del Trattamento
È necessario interrompere immediatamente il trattamento con Climara e consultare il medico se si nota una qualsiasi delle seguenti condizioni durante l'assunzione di TOS:
- Qualsiasi condizione descritta nella sezione delle controindicazioni.
- Colorazione giallastra della pelle o del bianco degli occhi (ittero), segni di una patologia epatica.
- Marcato aumento della pressione del sangue (sintomi: mal di testa, stanchezza, capogiri).
- Cefalea di tipo emicranico di nuova insorgenza.
- Gravidanza (Climara non è un contraccettivo; se sono trascorsi meno di 12 mesi dall’ultimo ciclo mestruale o se si ha un’età inferiore ai 50 anni, potrebbero essere necessarie misure contraccettive addizionali).
- Segni di un coagulo del sangue, quali gonfiore doloroso e arrossamento delle gambe, improvviso dolore toracico, difficoltà nella respirazione.
Rischi Associati alla Terapia Ormonale Sostitutiva (TOS)
- Cancro della mucosa dell’utero (carcinoma endometriale): L’assunzione di TOS a base di soli estrogeni aumenta il rischio di ispessimento della mucosa dell’utero (iperplasia endometriale) e di cancro della mucosa dell’utero. L’aggiunta di un progestinico per almeno 12 giorni di ogni ciclo di 28 giorni protegge da questo rischio aggiuntivo. In donne che hanno ancora l’utero e che non usano TOS, in media, a 5 su 1000 verrà diagnosticato un carcinoma dell’endometrio tra i 50 e i 65 anni. Per le donne nella stessa fascia d'età che usano TOS a base di soli estrogeni, a 10-60 donne su 1000 verrà diagnosticato un carcinoma endometriale, con un aumento tra 5 e 55 casi, in funzione della dose e della durata del trattamento. Durante l'uso di Climara, si può verificare un sanguinamento ogni mese, il cosiddetto sanguinamento da sospensione.
- Cancro del seno: Sembra che l'assunzione di TOS estro-progestiniche, e forse anche di TOS a base di soli estrogeni, aumenti il rischio di cancro del seno. Questo rischio aggiuntivo dipende dalla durata della TOS e scompare entro pochi anni (al massimo 5) dalla sospensione. Per le donne il cui utero è stato rimosso e che usano TOS a base di soli estrogeni per 5 anni, è stato dimostrato un piccolo o nessun incremento del rischio. In donne fra i 50 e i 79 anni che non assumono la TOS, a 9-17 casi su 1000 verrà diagnosticato un cancro al seno in 5 anni. Per quelle che assumono TOS estro-progestinica oltre i 5 anni, ci saranno 13-23 casi su 1000 utilizzatrici (un aumento di 4-6 casi). È consigliabile controllare regolarmente il seno e partecipare a programmi di screening mammografici, informando l'operatore sanitario dell'uso della TOS, poiché può aumentare la densità del seno e alterare i risultati.
- Cancro dell’ovaio: Il cancro ovarico è raro. L'uso di una terapia a base di soli estrogeni o di estro-progestinici è stato associato a un lieve aumento del rischio. Nelle donne di età compresa tra 50 e 54 anni che non seguono una TOS, circa 2 donne su 2.000 riceveranno una diagnosi di cancro dell'ovaio nell'arco di 5 anni.
- Coaguli di sangue in una vena (trombosi): Il rischio è da 1,3 a 3 volte più alto nelle utilizzatrici di TOS rispetto alle non-utilizzatrici, specialmente durante il primo anno di utilizzo. I coaguli possono essere pericolosi e, se raggiungono i polmoni, possono essere fatali. Il rischio aumenta con l'età e in presenza di determinate condizioni (es. immobilità prolungata, grave sovrappeso, problemi di coagulazione, familiarità, LES, cancro). Per le donne intorno ai 50 anni che non assumono TOS, 4-7 casi su 1000 avranno un coagulo in 5 anni. Per quelle che assumono TOS estro-progestinica per oltre 5 anni, ci saranno 9-12 casi su 1000 (un aumento di 5 casi). Se l'utero è stato rimosso e si assume TOS a base di soli estrogeni per oltre 5 anni, ci saranno 5-8 casi su 1000 (un aumento di 1 caso).
- Malattia cardiaca (infarto): Non c’è evidenza che la TOS prevenga un infarto. Donne che hanno superato i 60 anni di età che usano TOS estro-progestinica hanno una probabilità leggermente più elevata di sviluppare una patologia cardiaca. Per le donne il cui utero è stato rimosso e che stanno assumendo TOS a base di soli estrogeni non vi è un aumento di rischio.
- Ictus: Il rischio di avere un ictus è di circa 1,5 volte più alto nelle utilizzatrici di TOS. Il numero di casi aggiuntivi aumenterà con l'età. Per le donne intorno ai 50 anni che non assumono TOS, 8 casi su 1000 avranno un ictus in 5 anni. Per quelle che assumono TOS oltre i 5 anni, ci saranno 11 casi su 1000 utilizzatrici (un aumento di 3 casi).
- Altre condizioni: La TOS non previene la perdita di memoria, il cui rischio può essere maggiore nelle donne che iniziano la TOS dopo i 65 anni. In caso di tendenza a sviluppare macchie marroni a chiazze (cloasma) sul viso, è consigliabile evitare l'esposizione al sole o ai raggi ultravioletti.
Menopausa e sessualità: i benefici della terapia ormonale sostitutiva
Farmaci per la Stimolazione Ovarica Controllata
I farmaci per la stimolazione ovarica controllata sono i medicinali per eccellenza utilizzati in un trattamento di fertilità. Servono a stimolare in modo controllato il funzionamento delle ovaie per poter raccogliere successivamente gli ovuli o ovociti che si sono sviluppati. La via di somministrazione di questi farmaci è generalmente sottocutanea.
- Elonva: Contiene il principio attivo della follitropina delta, che appartiene al gruppo di ormoni noti come gonadotropine. La dose di questo farmaco nel primo trattamento di stimolazione ovarica sarà calcolata dal medico sulla base dei livelli ematici di ormone anti-mulleriano (AMH) e dell’indice di massa corporea (BMI).
- Gonal-f: Contiene una molecola denominata “follitropina alfa”, il cui principio attivo è quasi identico all’ormone naturale prodotto dall’organismo, l’ormone follicolo-stimolante (FSH). Nelle donne, l’ormone FSH è necessario per la crescita e lo sviluppo dei follicoli ovarici che contengono gli ovuli. Deve essere conservato in frigorifero fino alla somministrazione; dopo la prima dose, può essere conservato a temperatura ambiente (non superiore a 25°C) per un massimo di 28 giorni. Si presenta come una cartuccia di soluzione iniettabile trasparente e incolore, da caricare in una penna fornita dal centro di medicina della riproduzione.
- Fostipur/Fostimon: Il suo principio attivo è l’urofollitropina. Questo trattamento deve essere iniziato sotto la supervisione di un medico specializzato nella gestione clinica dei problemi di fertilità e nelle tecniche di riproduzione assistita. La sua somministrazione produce una stimolazione ovarica controllata con l’obiettivo di indurre lo sviluppo multifollicolare. Si presenta sotto forma di flaconcini di polvere liofilizzata e solvente per soluzione iniettabile, da conservare a temperatura ambiente (inferiore a 25°C). Può essere somministrato per via intramuscolare o sottocutanea.
- Meriofert: Il suo principio attivo è una gonadotropina urinaria umana della menopausa altamente purificata. Si presenta sotto forma di fiale con polvere liofilizzata e fiale di solvente liquido. Può essere iniettato sia per via sottocutanea che intramuscolare.
- Menopur 75 e 1200: Il principio attivo sia di Menopur 75 che 1200 è la menotropina altamente purificata ottenuta dall’urina delle donne dopo la menopausa. Si usa nel contesto della riproduzione assistita per stimolare le ovaie in modo controllato, inducendo lo sviluppo di vari follicoli.
- Pergoveris: Contiene due principi attivi: follitropina alfa e lutropina alfa. Entrambi appartengono alla famiglia degli ormoni denominati “gonadotropine”. La follitropina è una molecola simile al FSH (ormone follicolo stimolante) endogena.
Farmaci per l'Induzione dell'Ovulazione e Prevenzione dell'Ovulazione Prematura
Oltre alla stimolazione ovarica, è cruciale controllare il momento dell'ovulazione e prevenire quella prematura.
- Ovitrelle: Contiene l’ormone hCG (Gonadotropina Corionica Umana) ricombinante. È il farmaco responsabile del completamento della maturazione degli ovociti e dell’attivazione dell’ovulazione circa 36 ore dopo la somministrazione. A seconda del trattamento che si desidera eseguire, sia inseminazione artificiale (IA) o fecondazione in vitro (FIV), lo si utilizzerà in un modo o nell'altro, rispettando sempre la corretta cronologia di somministrazione. È un induttore dell’ovulazione.
- Cetrotide: Il principio attivo è il ganirelix. Nelle donne sottoposte a trattamenti di riproduzione assistita, in alcuni casi si potrebbe produrre un’ovulazione prematura degli ovociti prima della realizzazione della puntura ovarica. Questo farmaco è impiegato per prevenire tale evenienza e si presenta sotto forma di siringhe pronte e monodose. Ci sono vari tipi di farmaci con azione simile e si possono somministrare in differenti momenti del ciclo di FIV a seconda dell’effetto che si desidera ottenere.
Supporto della Fase Lutea e Preparazione dell'Endometrio: i Progestinici
La fase lutea del ciclo, successiva all'ovulazione, richiede un adeguato supporto ormonale, soprattutto in caso di insufficienza o quando il trattamento di riproduzione assistita lo richiede. I progestinici giocano un ruolo fondamentale in questa fase, e sono essenziali anche per la preparazione dell'endometrio in vari trattamenti.
- Prolutex: Il suo principio attivo è il progesterone. Può essere iniettato sia per via sottocutanea che intramuscolare.
- Progesterone Vaginale: Abitualmente utilizzato via vaginale sotto forma di ovuli. Questo metodo di somministrazione proporziona un supporto ormonale nella fase lutea del ciclo (dopo l’ovulazione) quando questa è insufficiente o il trattamento realizzato lo richiede.
Nei trattamenti di donazione di ovuli, trasferimento di embrioni vitrificati, ecc., questi farmaci sono utilizzati per preparare l’endometrio, rendendolo più ricettivo per l’embrione che si desidera impiantare e dare così luogo a una gravidanza evolutiva.
Gestione degli Effetti Collaterali e Considerazioni Generali sui Farmaci per la Fertilità
Molti farmaci utilizzati nei trattamenti di fertilità possono avere effetti secondari, che spesso possono essere percepiti più intensamente. È essenziale la gestione e il monitoraggio da parte del medico. La fase iniziale del trattamento con farmaci ormonali è spesso accompagnata da numerose manifestazioni a carico di differenti organi ed apparati, che fortunatamente tendono a regredire facilmente con il tempo o con la sospensione della terapia.
Effetti Collaterali Comuni (Esempio Climara):
Tra le reazioni avverse più comuni si possono annoverare: variazioni ponderali, aumento delle dimensioni e della tensione mammaria, alterazioni della funzionalità epatica, alterazioni della tolleranza al glucosio, emicrania, palpitazioni, malessere generale, vertigini, depressione, cambiamenti della libido, iperplasia dell'endometrio, incontinenza urinaria, cistite, ipercolesterolemia, dispnea e rinite.
Interazioni Farmacologiche:
È importante segnalare al medico tutti i medicinali che si stanno assumendo, inclusi quelli da banco e i rimedi erboristici, poiché potrebbero esserci interazioni. Alcuni medicinali, ad esempio, utilizzati per le infezioni da HIV e da virus dell’epatite C (inibitori delle proteasi e inibitori non-nucleosidici della trascrittasi inversa come nevirapina, efavirenz, ritonavir e nelfinavir) o il rimedio erboristico contenente l’erba di S. Giovanni, possono alterare l'efficacia dei trattamenti ormonali. L'alterazione della normale attività di questi enzimi potrebbe ripercuotersi sull'efficacia della terapia ormonale, accentuando o riducendone i potenziali effetti terapeutici e collaterali.
Esami di Laboratorio:
Se si deve eseguire un esame del sangue, è fondamentale informare il medico o il personale del laboratorio che si sta assumendo farmaci come Climara, perché questo medicinale può influenzare i risultati di alcuni test.
In sintesi, i farmaci impiegati nei trattamenti di riproduzione assistita sono strumenti essenziali, utilizzati in diverse maniere a seconda dell’effetto che si cerca in ogni caso. Il loro impiego, sebbene altamente efficace, richiede un'attenta valutazione medica preliminare, un monitoraggio costante e una piena consapevolezza da parte della paziente riguardo alle modalità di somministrazione, agli effetti attesi e ai potenziali effetti collaterali. Ogni protocollo terapeutico è personalizzato e deve essere supervisionato da un medico specializzato nella gestione clinica dei problemi di fertilità e nelle tecniche di riproduzione assistita.

tags: #fecondazione #assistita #trattamento #con #climara #50