La fertilità umana è la capacità biologica di concepire un figlio in seguito al rapporto sessuale tra un uomo e una donna e di far sì che la gravidanza instauratasi sia di durata adeguata ad assicurare la vitalità del bambino dopo il parto. Questa capacità, particolarmente per la donna, è un processo complesso e finemente regolato, strettamente connesso al funzionamento del sistema endocrino e al delicato equilibrio degli ormoni che regolano il ciclo mestruale. Comprendere i meccanismi sottostanti, le modalità di valutazione e i fattori che possono influenzarla, è essenziale non solo per chi desidera una gravidanza, ma anche per una più ampia consapevolezza della propria salute riproduttiva.
La Fertilità Umana e il Ciclo Mestruale: Fondamenti Biologici
La fertilità femminile è intrinsecamente legata al ciclo mestruale, un processo ricorrente che, nel corso della vita riproduttiva di una donna, porta a maturazione la cellula uovo e prepara un "ambiente" adatto al suo eventuale impianto. Al contrario dei testicoli dell’uomo, che producono spermatozoi in qualunque momento della sua vita fertile, le ovaie di una donna non producono continuamente ovociti, ma solo uno al mese, e solo nel periodo compreso fra il menarca (la prima mestruazione) e la menopausa (l’ultima mestruazione). L’intero processo ha inizio nel cervello e dura mediamente 28 giorni, cioè dal 1° giorno di una mestruazione al giorno precedente l'inizio del flusso successivo.
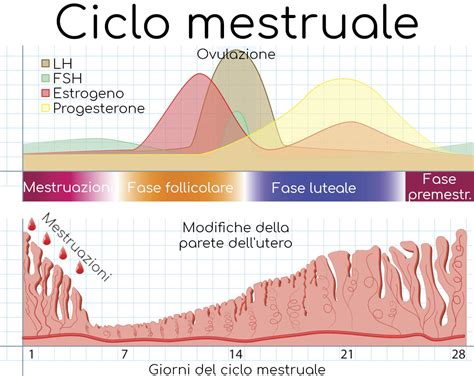
Il ciclo mestruale è controllato da determinati ormoni e si divide in tre fasi principali, ognuna con ruoli specifici e coordinati per la potenziale gravidanza:
- Fase Follicolare (o Antrale): Questa fase, che di solito dura circa 14 giorni ma può variare da donna a donna, inizia con la mestruazione. L’ipofisi, una ghiandola situata alla base del cranio, produce gonadotropine, ormoni che stimolano l’ovaio a sviluppare i follicoli. L'ormone follicolo-stimolante (FSH) stimola lo sviluppo dei follicoli nelle ovaie, minuscoli involucri che contengono gli ovociti. A questo punto i follicoli iniziano a svilupparsi e a produrre estrogeni. Uno di questi follicoli maturerà per rilasciare un ovulo. Parallelamente all'incremento degli estrogeni, il sintomo del muco cervicale sviluppa caratteristiche di alta fertilità.
- Ovulazione: La fase ovulatoria inizia quando i livelli dell’ormone LH (ormone luteinizzante) raggiungono il picco, stimolando il rilascio dell’ovulo. Dopo circa 14 giorni dall'inizio della fase follicolare, il follicolo, sviluppato in precedenza, è maturo, si rompe e l’ovulo esce dall’ovaio per incanalarsi nelle tube di Falloppio. Questo momento coincide con l'ovulazione ed ha una durata di circa 24 ore. L’ultimo giorno fertile è il giorno dell’ovulazione. Se l’ovulo non viene fecondato dallo spermatozoo entro le 12-24 ore, si decompone e viene espulso.
- Fase Luteale (o Post-ovulatoria): L’ultima fase, la luteale, inizia il 15° giorno del ciclo e dopo l’ovulazione. Dopo l’ovulazione, il follicolo vuoto si trasforma nel corpo luteo, una formazione prodotta a partire dal follicolo che era stato rilasciato dall'ovulo. Il corpo luteo produce progesterone, un ormone che serve all’utero proprio per accogliere l’eventuale embrione stabilizzando il rivestimento uterino per favorire l'impianto. Se non c’è stata la fecondazione, il rivestimento interno dell’utero si sfalda e si trasforma nel flusso mestruale.
Questi processi fisiologici che si susseguono nel corso di questo periodo predispongono, dunque, all'inizio di un'eventuale gravidanza, nel caso avvenisse la fecondazione dell'ovocita da parte di uno spermatozoo di origine maschile. Comprendere il proprio ciclo mestruale e monitorare gli ormoni è un passo cruciale per aumentare le possibilità di concepimento.
Valutazione Ormonale della Fertilità: Il Bilancio Ovarico
L’analisi ormonale è un esame specifico e rapido per le donne, che si riduce a un prelievo di sangue. Secondo la Dott.ssa Marta Colodrón, "l’analisi o profilo ormonale consiste in un esame del sangue che serve a determinare il valore di vari ormoni riguardanti il ciclo ovarico". Se possibile, quest’analisi si deve realizzare all’inizio del ciclo mestruale, tra il secondo e il quarto giorno della mestruazione. Questo studio ormonale basale è un esame diagnostico che permette ai medici di individuare possibili anomalie nella funzione ovarica.
Si prendono in esame diversi ormoni chiave:
- FSH (Ormone Follicolo-Stimolante): È responsabile dell’attivazione dei follicoli per selezionarli e farli crescere. Livelli alti all'inizio del ciclo possono indicare una ridotta riserva ovarica.
- LH (Ormone Luteinizzante): È l’ormone che induce l’ovulazione. Un picco di LH segnala l'imminenza dell'ovulazione.
- Estradiolo: È l’ormone prodotto dai follicoli quando maturano. Livelli alterati possono indicare problemi nello sviluppo follicolare.
- AMH (Ormone Anti-Mulleriano): Questo ormone è un indice della riserva ovarica, ovvero del numero di follicoli ovarici residui. Il suo livello indica l’età fertile della donna ed è un eccellente marcatore della riserva ovarica. Si misura con un semplice prelievo del sangue fatto in qualsiasi momento del ciclo. Un AMH alto (superiore a 3,1 ng/ml) significa che la riserva ovarica è alta, mentre se è basso (meno di 1 ng/ml), vuol dire che la riserva è diminuita e la finestra riproduttiva, cioè la durata della vita fertile, sarà più breve e finirà prima. È anche utile per sapere quale può essere la risposta al trattamento di stimolazione ovarica. È importante notare che un valore basso di AMH, soprattutto in una donna giovane, non significa che non si possa rimanere incinta in quel momento, ma indica che la vita fertile finirà prima. Un ormone antimulleriano basso, in donne tra i 25 e i 35 anni e con cicli mestruali normali, rappresenta un campanello d’allarme; esso non significa che avranno necessariamente problemi di infertilità, ma indica la necessità di controlli più frequenti e, se parliamo di donne di 35 anni, anche l’eventuale scelta di pensare al congelamento del patrimonio ovocitario. L’efficacia del test per l’ormone antimulleriano è ormai scientificamente assodata.
- Progesterone: Prodotto dal corpo luteo dopo l'ovulazione, è cruciale per preparare l'utero all'impianto.
- Prolattina: Livelli elevati di prolattina possono influire negativamente sull’ovulazione e sulla fertilità.
Questi ormoni forniscono informazioni cruciali, ma per ottenere risultati validi è necessario fare l’analisi nei primi giorni del ciclo mestruale (tra il terzo e il quinto giorno) per FSH, LH ed Estradiolo, mentre l'AMH può essere misurato in qualsiasi momento. L’esame del sangue ormonale si realizza anche con il trattamento di riproduzione assistita già avviato, per controllarne l’evoluzione. Se l’esame del sangue mostra uno squilibrio ormonale, questo può indicare l’esistenza di qualche disfunzione che sta interferendo nel concepimento. In qualsiasi caso, non bisogna ossessionarsi con questi valori. Sono gli specialisti medici a dover interpretarli in relazione alla cartella clinica di ogni donna e ai risultati di altri esami.
Che esami fare per capire se sono infertile?
Un altro metodo diagnostico per la valutazione della riserva ovarica è il Conteggio dei Follicoli Antrali (AFC). Questo richiede un’ecografia transvaginale, e il momento migliore per fare questo conteggio è tra il terzo e il quinto giorno del ciclo, cioè il primo giorno in cui inizia il sanguinamento. I follicoli antrali sono come delle “sacche di fluido” che contengono un potenziale ovulo.
Riconoscere il Periodo Fertile: Metodi di Monitoraggio
Il periodo fertile è quella finestra del ciclo mestruale in cui la probabilità di concepire è massima. Riconoscerlo può essere utile sia per chi cerca una gravidanza, sia come metodo naturale di contraccezione. Gli ormoni della fertilità femminile giocano un ruolo fondamentale nel processo di ovulazione, nella preparazione dell’utero per l’impianto e nella creazione delle condizioni ottimali per il concepimento.
La finestra fertile varia a seconda della lunghezza del ciclo della donna. I giorni più favorevoli al concepimento sono 6 e coincidono con l'ovulazione e con il periodo immediatamente precedente alla stessa. Il tempo che intercorre dall'inizio delle mestruazioni fino all'ovulazione è mediamente di 14 giorni, ma esistono delle variazioni individuali che è importante considerare nel calcolare il periodo fertile. Gli spermatozoi, infatti, possono vivere molte ore nell’utero in attesa dell’arrivo di un ovocita maturo. Di conseguenza, sono fertili anche i giorni che precedono immediatamente la fase ovulatoria, fino a cinque giorni prima dell'ovulazione, più le 24 ore della fase ovulatoria stessa. Qualsiasi rapporto sessuale entro cinque giorni dall'ovulazione può esitare, quindi, nella fecondazione della cellula uovo.
Per identificare i giorni fertili è necessario prima di tutto conoscere il ritmo e la lunghezza del proprio ciclo mestruale, quindi osservarlo per qualche mese.
Il Muco Cervicale come Indicatore di Fertilità
La regolazione naturale della fertilità è la capacità di leggere i cambiamenti ormonali nel corpo della donna per determinare giorno per giorno la sua infertilità o la sua fertilità. Uno dei segni più affidabili è il muco cervicale, che non necessita di visite interne vaginali, ma semplicemente dell’osservazione del muco a livello vulvare.
Il Metodo dell’Ovulazione Billings, ideato dai coniugi John ed Evelyn Billings, si basa sulla rilevazione da parte della donna del sintomo del muco cervicale. In ogni ciclo fertile, l’ovulazione è preceduta ed accompagnata da una secrezione dal collo dell'utero di un particolare tipo di muco, che costituisce un fattore indispensabile per la fertilità della coppia. Questo muco consente il passaggio selettivo degli spermatozoi attraverso il collo dell'utero e favorisce la loro sopravvivenza nell’organismo femminile. La donna può riconoscere con facilità la secrezione del muco facendo attenzione alla sensazione percepita a livello vulvare, durante lo svolgimento delle sue normali attività quotidiane, e all’eventuale presenza di muco ai genitali esterni senza effettuare esplorazioni interne.
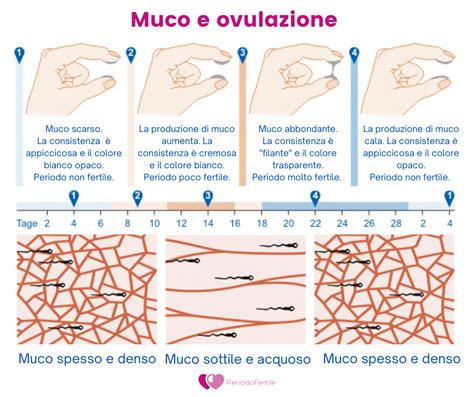
Parallelamente all'incremento degli estrogeni, il sintomo del muco sviluppa caratteristiche di alta fertilità (una sensazione intensa di bagnato, di lubrificazione, accompagnata o meno dalla rilevazione visiva di un muco sempre più fluido ed acquoso). Il muco cervicale è anche un fattore indispensabile per la fertilità della coppia. Il Quadro Non Fertile di Base (QNFB) è caratterizzato anche dalla presenza a livello della cervice uterina di una secrezione sfavorevole agli spermatozoi: il muco di tipo G individuato da Odeblad.
In cicli di lunghezza media, terminata la mestruazione, la donna può rilevare a livello vulvare una chiara sensazione di asciutto e assenza di muco, che corrisponde al QNFB di Asciutto, oppure una sensazione di lieve umidità accompagnata o meno da una perdita che non si modifica da un giorno all’altro e ciclo dopo ciclo, che corrisponde al QNFB di Perdita che non cambia.
L’identificazione del "picco" è fondamentale per riconoscere il momento di più alta fertilità del ciclo, quando maggiore è la probabilità di concepimento. Il picco è in stretto rapporto temporale con l’ovulazione, ed è caratterizzato dalla presenza nella cervice di una secrezione con le caratteristiche chimico-fisiche e strutturali più favorevoli al passaggio e alla sopravvivenza degli spermatozoi. Dal mattino del 4° giorno dopo il picco inizia la fase non fertile post-ovulatoria. Se non avviene il concepimento, la mestruazione si verifica 11-16 giorni dopo il picco.
Il Metodo dell’Ovulazione Billings consente di identificare in modo preciso non soltanto la fase fertile e il verificarsi dell’ovulazione, ma anche la fase non fertile preovulatoria, e il suo eventuale protrarsi in tutte le situazioni in cui l'ovulazione si verifica con molto ritardo o manca del tutto. Non è necessario alcun tipo di calcolo aritmetico né la rilevazione della temperatura; non richiede assunzione di sostanze chimiche o farmaci, né impiego di strumenti o dispositivi particolari.
La Temperatura Basale: Monitoraggio Termico
Per temperatura basale si intende quella temperatura misurata in condizioni ideali di completo riposo, al mattino, al risveglio, dopo alcune ore di sonno continuato e prima di intraprendere qualsiasi attività, rilevata per via rettale, vaginale oppure orale. È un metodo semplice e non invasivo che sfrutta l’effetto termogenico del progesterone. Per misurarla occorre munirsi di un termometro specifico che si acquista in farmacia, che avendo le tacche meno ravvicinate, permette di individuare anche variazioni minime. Occorre poi registrarla su un apposito grafico per notare il suo andamento.
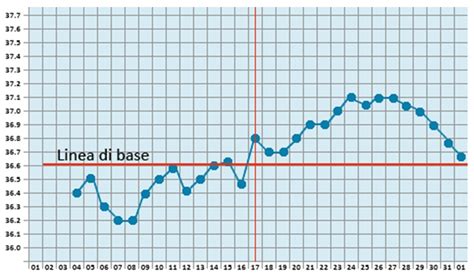
Questo parametro, infatti, aumenta dopo l'ovulazione di circa 0,2-0,5°C, solitamente oltre i 37°C, per l'effetto del progesterone (ormone prodotto dal corpo luteo nell'ovaio) e rimane costante per alcuni giorni, prima della mestruazione successiva. L'ultimo valore più basso, registrato prima dell'aumento della temperatura basale, corrisponde al giorno dell'ovulazione.
Indicativamente, durante il ciclo mestruale, la temperatura basale è compresa tra 36.3 e 36.9; poco prima dell’ovulazione si abbassa bruscamente di circa 0.5°C. Costruendo quindi un grafico della temperatura, si può individuare il giorno dell’ovulazione trovando questo picco.
Tuttavia, non sempre la curva termica presenta un chiaro rialzo termico: questo può essere graduale, a scalini, a denti di sega, ecc. Per interpretare queste curve termiche atipiche sono stati messi a punto vari sistemi. Ciò può essere dovuto al fatto che la temperatura basale è influenzata da molti fattori come sonno, ora del risveglio, assunzione di alcol, bevande calde, stress fisico ed emotivo, febbre, cambiamento della temperatura ambientale e del clima, squilibri ormonali.
Metodi Sintotermici: Un Approccio Integrato
Anche se alcuni studiosi segnalano l'importanza di tenere conto di tutti i suddetti segni e sintomi, la maggior parte dei metodi Sintotermici, per l'identificazione del periodo fertile si basa generalmente su tre parametri principali, costituiti da: calcoli di probabilità, muco cervicale e temperatura basale. La combinazione in diversa maniera di questi segni e sintomi determina la possibilità di avere più metodi sintotermici, come il metodo sintotermico CAMEN e il metodo sintotermico Rötzer.
In particolare, per definire l'inizio del periodo fertile si fanno dei calcoli sulla base dei cicli precedenti, e/o si tiene conto dell'inizio della secrezione del muco cervicale. Per valutare la fine del periodo fertile si fa riferimento alle indicazioni fornite dalla temperatura e dal muco, che si confermino a vicenda.
Calcoli e Test Ausiliari
- Metodo del Calendario (Ogino-Knaus): Conoscendo il susseguirsi nel tempo delle fasi del ciclo mestruale è possibile fare un calcolo del periodo fertile. Il periodo completo secondo Ogino-Knaus va da due giorni prima a due giorni dopo quello centrale. Generalmente, il periodo fertile durante il ciclo mestruale si calcola sottraendo 18 giorni dalla durata del più breve dei 12 cicli precedenti e 11 giorni dal più lungo. Se il ciclo mestruale si ripete regolarmente ogni 28 giorni, l'ovulazione sarà intorno al 14° giorno (ovvero 14 giorni prima delle successive mestruazioni) e la "finestra fertile" inizierà il 10° giorno. Fatta eccezione per le variazioni individuali, che sono sempre possibili, il 14° e il 15° giorno dopo l’inizio della precedente mestruazione sono i giorni in cui l’ovulazione è più probabile. Il calcolo utilizza il giorno presunto del prossimo ciclo che quindi è noto solo per le donne che hanno un ciclo regolare. Tuttavia, occorre evidenziare che il metodo del calendario è spesso impreciso e suscettibile di errore, anche per le donne che hanno cicli mestruali regolari. Se il ciclo mestruale è più lungo o, al contrario, più corto, la questione cambia. In simili casi, sarà più difficile riconoscere il periodo fertile; tuttavia, è possibile ricorrere ad altri metodi, come valutare i segnali inviati dal nostro corpo (es. muco cervicale, temperatura basale). A volte, infatti, l’ovulazione può essere anticipata o ritardata rispetto al giorno previsto rendendo, in tal modo, vano il calcolo numerico.
- Test di Ovulazione (Stick LH): Questi test sono in vendita in farmacia e in molti supermercati. Rilevano il picco dell’ormone luteinizzante (LH) nelle urine, che precede l’ovulazione, indicando che l’ovulazione è imminente. Il test va ripetuto per alcuni giorni, ad iniziare dalla data in cui è più probabile che avvenga l'ovulazione. Quando si riscontra un esito positivo, significa che l'LH ha raggiunto un'elevata concentrazione, quindi la fase ovulatoria è imminente e ci si trova nel periodo più fertile del ciclo. Possono aiutare a individuare il momento più fertile. Tuttavia, possono dare falsi negativi o positivi (per esempio nei cicli molto irregolari o con variazioni ormonali). Vanno sempre usati insieme ad altri parametri (muco cervicale, temperatura basale) e interpretati con cautela. Un test di ovulazione digitale con doppio indicatore ormonale può identificare quattro giorni fertili in ogni ciclo mestruale, cioè i giorni che precedono e comprendono il giorno dell'ovulazione.
Che esami fare per capire se sono infertile?
Avere rapporti nei giorni che precedono l’ovulazione fa sì che nel momento in cui l’ovocita viene liberato esso si trovi immediatamente circondato da un ambiente ricco di spermatozoi. Avere frequenti rapporti sessuali è sicuramente il metodo più efficace per concepire un figlio. Per quanto riguarda il periodo e la frequenza dei rapporti sessuali, alcuni specialisti consigliano di avere rapporti a giorni alterni a partire dalla 9° giornata del ciclo mestruale fino alle 17°.
La Riserva Ovarica e l'Impatto dell'Età sulla Fertilità
La riserva ovarica può variare tra le donne, ma è sempre limitata e completa dalla nascita. In altre parole, nasciamo con tutti gli ovuli che possiamo potenzialmente usare durante la nostra vita. La riserva ovarica raggiunge un picco alla 20a settimana intrauterina (6-7 milioni) e da quel punto in poi inizia il declino. Tuttavia, non bisogna preoccuparsi perché, all’inizio, questo declino è molto progressivo. Alla nostra nascita abbiamo tra 1 e 2 milioni di follicoli; nella pubertà, circa 400 000. Il calo più significativo inizia dopo i 35 anni, dopodiché il tasso di perdita si accelera di anno in anno. È quindi consigliabile avere figli prima di questa età per avere maggiori possibilità di ottenere una gravidanza. L’età della donna è un fattore che pesa molto anche nel caso in cui ci si rivolga alla procreazione medicalmente assistita (PMA) e spesso rende vani i trattamenti.
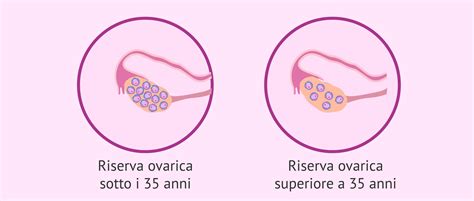
Devi anche sapere che solo perché sei giovane o hai cicli mestruali regolari e abbondanti non significa che tu abbia una buona riserva ovarica. È vero che prima dei 30 anni poche donne considerano di diventare madri, e sapere di avere una bassa riserva ovarica a 25 o 30 anni può causare stress o pressione aggiunta.
Le cause della bassa riserva ovarica possono essere molte e non sono sempre associate a dei problemi di fertilità. L’età è un fattore determinante, poiché è un problema molto comune a partire dai 40 anni, ma può anche essere legato a un’insufficienza ovarica precoce.
Non bisogna allarmarsi in anticipo. In generale, il fatto di avere una bassa riserva ovarica non significa che tu non possa ottenere una gravidanza in modo naturale, o che tu non possa usare i tuoi ovuli per ottenere una gravidanza, a meno che tu non abbia un’età fertile avanzata o altri problemi di fertilità aggiunti. Quando il problema viene rilevato in donne giovani che non desiderano diventare madri a breve termine, si può scegliere di fare un trattamento di preservazione della fertilità, che consiste nello stimolare le ovaie e poi prelevare e congelare gli ovociti. Questo permette di avere un certo numero di ovuli propri in riserva nel caso in cui se ne abbia bisogno in futuro. La qualità degli ovuli congelati dipenderà principalmente dall’età in cui vengono vitrificati, ma la loro effettiva competenza non è nota finché non vengono utilizzati.
Gestione della Fertilità e Procreazione Responsabile
La regolazione naturale della fertilità viene spesso impropriamente confusa con un tipo di contraccezione "ecologica" non dannosa per l'organismo, in quanto non altera i ritmi biologici di fertilità. Oggi è frequente rilevare un atteggiamento conflittuale nei confronti della fertilità: spesso è percepita come una malattia da cui difendersi o, all'opposto, come un diritto da esigere ad ogni costo.
I Metodi Naturali, quando vengono correttamente appresi ed applicati, hanno una buona efficacia per distanziare/evitare la gravidanza, tenendo conto della valutazione WHO 2000, che considera efficaci i metodi che hanno tassi di gravidanza di 2-9%. Quando si valutano le gravidanze verificatesi durante l'uso dei metodi naturali, si possono riscontrare non solo concepimenti dovuti al limite biologico o ad errore nell'uso del metodo diagnostico impiegato (i tassi di gravidanze da errore di insegnamento/applicazione secondo Hilgers 1998 e WHO 1981 sono rispettivamente di 3,2- 3,9%), ma anche concepimenti conseguenti alla scelta consapevole della coppia di non seguire le regole del metodo (WHO 1981: tassi di gravidanza di 15.4). L'Organizzazione Mondiale della Sanità nella sua Guida all'organizzazione dei servizi per la regolazione naturale della fertilità, 1988, riconosce che i servizi di insegnamento dei metodi naturali sono principalmente educativi e che la chiave per il successo della loro realizzazione è quella di disporre di insegnanti competenti.
La scelta del metodo naturale per la pianificazione familiare mette in atto un particolare dinamismo all'interno della coppia. Entrambi i partners sono stimolati a condividere la responsabilità della procreazione, sviluppando una maggiore disponibilità al confronto, al dialogo, all'attenzione e al rispetto reciproco.
Se una gravidanza non è desiderata, si può utilizzare lo stesso criterio per evitare i rapporti sessuali durante il periodo fertile. L’efficacia del calcolo del periodo fertile come metodo contraccettivo è tuttavia inferiore a quella di altri metodi (pillola anticoncezionale, profilattico, diaframma vaginale, spirale intrauterina).
Quando Rivolgersi a uno Specialista
Se dopo 12 mesi (o 6 mesi, se la donna è sopra i 35 anni) di rapporti non protetti durante i giorni fertili non si ottiene una gravidanza, è consigliabile rivolgersi a uno specialista. Anche in presenza di cicli molto irregolari, assenza di ovulazione o condizioni note come endometriosi, sindrome da ovaio policistico o patologie tiroidee, la consulenza precoce può aiutare a identificare eventuali ostacoli. Affidarsi a specialisti della fertilità, è essenziale per ricevere una valutazione completa e un piano di trattamento personalizzato. Ogni donna è diversa ed è importante studiare ogni caso individualmente per fare una valutazione globale e prendere la decisione migliore.
Consigli per Supportare la Fertilità
Alcuni semplici cambiamenti nello stile di vita possono supportare la fertilità:
- Mantenere un peso corporeo ottimale: Sia il sottopeso che il sovrappeso possono influire negativamente sull'equilibrio ormonale.
- Praticare attività fisica regolare ma non eccessiva: L'esercizio fisico moderato è benefico, ma l'eccesso può stressare il corpo.
- Ridurre lo stress: Lo stress fisico ed emotivo può influenzare il ciclo mestruale e l'ovulazione.
- Dormire a sufficienza: Un riposo adeguato è fondamentale per la regolazione ormonale.
- Adottare una dieta equilibrata: Con frutta, verdura, proteine magre, è un fattore che può favorire cicli regolari e un corretto funzionamento ormonale.
In conclusione è opportuna una riflessione sul ruolo degli operatori sanitari nel fornire un'adeguata informazione alle donne e alle coppie sugli strumenti disponibili per l'attuazione di una procreazione responsabile. Spesso si pensa che sia doveroso offrire un'informazione "asettica" sui vari strumenti a disposizione della coppia. Le informazioni contenute in questo articolo non intendono e non devono in alcun modo sostituire il rapporto diretto fra professionisti della salute e l’utente. È pertanto opportuno consultare sempre il proprio medico curante e/o specialisti per qualsiasi dubbio o per un percorso personalizzato.