La fecondazione assistita, nota anche come Procreazione Medicalmente Assistita (PMA), rappresenta un insieme di tecniche mediche mirate a favorire il concepimento in coppie in cui la possibilità di una gravidanza è nulla o estremamente bassa e per le quali non sono attuabili altre strategie. La PMA è finalizzata alla diagnosi e alla terapia dell'infertilità di coppia. Il termine indica l'insieme di trattamenti che possono includere inseminazione artificiale, fecondazione in vitro (FIVET, ICSI) e altre metodologie più avanzate.
Evoluzione Storica e Radici Scientifiche
L'inizio degli studi sulla fecondazione artificiale iniziò dalle sperimentazioni di Stephan Ludwig Jacobi, un contadino tedesco che aveva studiato scienze naturali a Marburgo. Gli studi sulla fecondazione artificiale furono successivamente ripresi dall'emiliano Lazzaro Spallanzani, il quale, nel 1777, riuscì a fecondare le uova di rane e rospi. Le prime notizie accertate sulla fecondazione assistita praticata sugli esseri umani risalgono al 1838. Da allora, il campo ha vissuto un'evoluzione esponenziale, trasformando la percezione sociale e medica della riproduzione umana.
Principi Biologici: La Qualità Ovocitaria
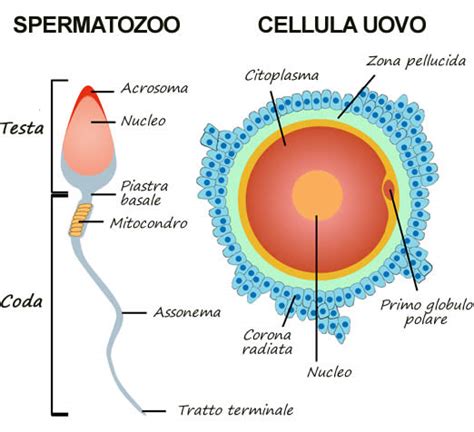
La qualità ovocitaria è il maggiore determinante della fertilità sia naturale sia ottenuta con tecniche di riproduzione assistita. La qualità ovocitaria dipende strettamente dall'età della donna e dall'età ovocitaria. L’età della donna è uno dei fattori più determinanti nel successo della procreazione medicalmente assistita. Per questa ragione, una donna che sa di dover ritardare la ricerca di gravidanza potrebbe effettuare una stimolazione ormonale, il prelievo ovocitario e il bancaggio per usi futuri, in accordo con la legislazione nazionale riguardante queste pratiche. Il 30 novembre 2007, durante il secondo congresso mondiale sul tema della crioconservazione degli ovociti tenutosi a Bologna, venne dato l'annuncio da parte della dottoressa Eleonora Porcu della prima gravidanza ottenuta con fecondazione in vitro di ovociti crioconservati.
Metodologie e Tecniche di PMA
La Procreazione Medicalmente Assistita si suddivide in tecniche di diversa complessità, classificate solitamente per livelli in base alla loro invasività e alla sede in cui avviene l'incontro tra i gameti.
Inseminazione Intrauterina (IUI)
L'inseminazione intrauterina è una metodica di primo livello nella quale gli spermatozoi del partner vengono selezionati ed inseriti direttamente in cavità uterina, al fine di favorire l'incontro con i gameti femminili (ovociti). È una procedura totalmente ambulatoriale. Il liquido seminale, una volta prelevato, viene opportunamente trattato in laboratorio con un procedimento chiamato capacitazione in modo da selezionare gli spermatozoi più mobili e resistenti. La IUI è indicata per le coppie in cui non viene evidenziato alcun problema apparente (cosiddetto "fattore idiopatico") e per quei casi in cui l'uomo ha lievi problematiche come oligozoospermia (numero di spermatozoi bassi) e/o astenozoospermia (motilità bassa).
FIVET (Fecondazione in vitro con transfer embrionale)
La FIVET è una delle tecniche di fecondazione assistita più diffuse e conosciute. Essa si basa sull'incontro dello spermatozoo con l'ovulo al di fuori della loro sede fisiologica. Si tratta di indurre la crescita di più follicoli mediante la somministrazione di farmaci (le gonadotropine) allo scopo di ottenere più ovociti maturi invece di uno, come avviene naturalmente ogni mese. Dopo aver indotto un'ovulazione multipla, si procede al prelievo degli ovociti (pick-up ovocitario).
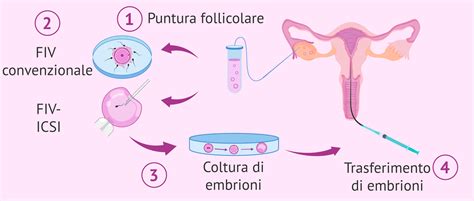
ICSI (Iniezione intracitoplasmatica dello spermatozoo)
L'ICSI è una terapia evoluta per trattare l'infertilità maschile. La fecondazione FIVET con ICSI consiste nella micro-iniezione di un singolo spermatozoo direttamente all'interno della cellula uovo. È considerata una metodica di PMA di III livello, quando è necessario l'utilizzo di spermatozoi prelevati chirurgicamente dal testicolo. Con la tecnica ICSI c'è inoltre un risparmio notevole di spermatozoi, in quanto ne basta solo uno per ogni ovocita. Questa metodica è stata sviluppata e ha trovato i maggiori campi di applicazione nel nostro Paese, inizialmente pensata per la preservazione della fertilità in pazienti oncologiche.
Considerazioni Bioetiche e il Quadro Legislativo in Italia
La fecondazione assistita è stata oggetto negli anni di un articolato dibattito, in particolare relativo all'uso di alcune tecniche, come la fecondazione eterologa, la clonazione, la commercializzazione di embrioni, la maternità surrogata e la produzione di embrioni a fini di ricerca, che suscitano controversie di tipo bioetico. In Italia, la legge 19 febbraio 2004 n. 40 ha rappresentato un punto di svolta, sebbene nel tempo, in seguito a decisioni della Corte costituzionale, sia stata via via dichiarata l'illegittimità degli elementi essenziali di tale norma.
Si parla di fecondazione omologa quando il seme e l'ovulo utilizzati nella fecondazione assistita appartengono alla coppia di genitori del nascituro, il quale presenterà quindi un patrimonio genetico ereditato da coloro che intendono allevarlo. Il dibattito sulla fecondazione eterologa - ovvero quando si ricorre a donatori esterni - è stato lungo e complesso, portando a diverse pronunce del giudice delle leggi.
La Sfida della Crioconservazione
Frequentemente si è posto il problema della crioconservazione dei gameti o dell'embrione in azoto liquido. La crioconservazione degli ovociti consente di eliminare il problema del congelamento e distruzione degli embrioni non trapiantati. In precedenza, la legge italiana ammetteva il congelamento solo se l'embrione era già stato richiesto da una coppia, ma le criticità biologiche e bioetiche hanno spinto la ricerca verso protocolli più sicuri. Con i migliori protocolli attualmente disponibili ci si deve attendere che degli ovociti congelati il 70% sopravvive allo scongelamento, mentre un tasso di gravidanza inferiore si ottiene rispetto agli ovociti freschi.
Rimozione di una cellula degenerata dopo Crioconservazione 3D - GENERA PMA
Fattori di Infertilità e Impatto sulla Vita Quotidiana
La fertilità è influenzata da diversi fattori. L'endometriosi è una delle principali cause di infertilità femminile; il tessuto endometriale che si sviluppa al di fuori dell'utero può compromettere il funzionamento delle ovaie e delle tube di Falloppio. Parallelamente, la sindrome dell'ovaio policistico (PCOS) può alterare i livelli ormonali e interferire con l'ovulazione. È fondamentale comprendere che la PMA è un percorso medico impegnativo sia dal punto di vista medico-biologico che psicologico. Gli specialisti consigliano di condurre una vita normale prima, durante e anche dopo il trattamento, poiché il riposo assoluto non ha valore nell'instaurarsi o meno di una gravidanza.
La Prospettiva Internazionale e il Turismo Riproduttivo
Numerose coppie italiane si sono recate all'estero dopo l'approvazione della legge 40 nel 2004. La Spagna è una delle destinazioni privilegiate del cosiddetto turismo riproduttivo poiché adotta una legge che consente la fecondazione assistita per le donne single, coppie eterosessuali e lesbiche insieme all'ovodonazione e l'embrio-donazione. Anche in Danimarca e nel Regno Unito sono presenti legislazioni che permettono opzioni diverse, come la scelta di donatori aperti, dove il bambino, una volta compiuti i 18 anni, può richiedere informazioni sul donatore, o donatori privati.
Approcci Innovativi: Stimolazione Dolce e Tecniche Emergenti
Negli ultimi anni si è diffuso l'interesse verso la cosiddetta "stimolazione dolce", poiché è stato dimostrato che l'iperstimolazione ovarica ha una ricaduta negativa sullo sviluppo e sull'impianto degli embrioni nonché sulla loro costituzione cromosomica. Non conta il numero di ovociti recuperati, ma che questi siano un gruppo omogeneo di ovociti di buona qualità biologica. Altre tecniche, come l'Assisted Hatching (che facilita l'impianto dell'embrione nell'endometrio interrompendo la zona pellucida) o la coltura della blastocisti, rappresentano soluzioni per pazienti con mancato impianto dopo ripetuti tentativi di fecondazione in vitro.
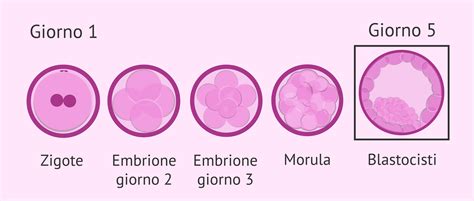
La ricerca continua a progredire, con l'obiettivo di migliorare non solo le percentuali di successo, che per un transfer embrionale si attestano mediamente intorno al 20-30%, ma anche la sicurezza clinica e la tutela del benessere psicofisico della coppia. Ogni percorso di PMA inizia dal primo incontro tra il medico e la coppia, momento fondamentale per pianificare i tempi e definire le necessità, esaminando tutta la documentazione clinica pregressa.
tags: #fecondazione #assistita #strina