La difficoltà nel concepire è un'esperienza che molte coppie affrontano, portando spesso a un percorso diagnostico e terapeutico delicato. Quando il desiderio di avere un bambino si scontra con ostacoli biologici, la medicina riproduttiva offre soluzioni che spaziano da terapie farmacologiche mirate all'induzione dell'ovulazione fino a tecniche di fecondazione assistita. Un elemento cruciale in questo processo, e spesso trascurato, è la comprensione del ciclo ovulatorio femminile e del ruolo fondamentale del muco cervicale. Questo articolo esplora i farmaci utilizzati per stimolare l'ovulazione, il loro meccanismo d'azione, i potenziali effetti collaterali, e approfondisce la scienza dietro il muco cervicale, la sua evoluzione durante il ciclo e la sua importanza per il concepimento.
Comprendere l'Ovulazione e i Suoi Ostacoli
L'ovulazione è il processo mensile in cui le ovaie maturano e rilasciano un oocita, la cellula uovo. Questo complesso meccanismo è orchestrato da una cascata di ormoni, dove il GnRH, l'FSH (ormone follicolo-stimolante) e l'LH (ormone luteinizzante) giocano ruoli primari, stimolando le ovaie a produrre estrogeni e progesterone. Questi ultimi, a loro volta, preparano l'utero per una potenziale gravidanza. L'ovulazione si verifica quando un picco di estrogeni stimola ulteriormente il rilascio di FSH e LH.
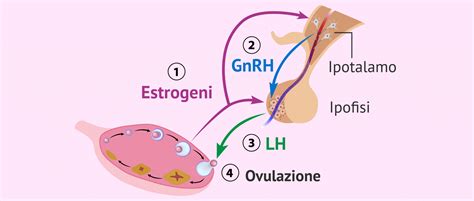
Tuttavia, questo delicato equilibrio può essere compromesso da una miriade di fattori. L'età è un fattore noto, con gli oociti che iniziano a invecchiare dopo i 30 anni, aumentando il rischio di alterazioni genetiche. Stile di vita scorretto, come stress, eccessiva magrezza (anoressia), obesità, uso di sostanze stupefacenti e abuso di alcol, possono influenzare negativamente l'ovulazione. Inoltre, condizioni mediche come alterazioni congenite (es. sindrome di Turner), traumi, tumori (es. prolattinoma) o patologie come l'endometriosi possono interrompere il normale meccanismo ovulatorio.
Quando i tentativi di concepimento naturale si protraggono per oltre un anno senza successo, dopo aver escluso problemi legati all'utero, alle tube e alla qualità dello sperma, l'attenzione si sposta sulla valutazione della fertilità femminile. Metodi come il controllo della temperatura basale, i dosaggi ormonali e l'ecografia transvaginale sono impiegati per accertare la presenza di un disturbo ovulatorio, come l'assenza di ovulazione, un'ovulazione irregolare o la sindrome dell'ovaio policistico (PCOS).
Farmaci per Indurre l'Ovulazione: Stimolare la Fertilità
Quando un disturbo dell'ovulazione viene diagnosticato, la terapia farmacologica rappresenta spesso il primo passo per ripristinare la fertilità. L'obiettivo è quello di stimolare le ovaie a produrre e rilasciare uno o più oociti maturi.
Clomifene Citrato: Il Primo Approccio
Il clomifene citrato è uno dei farmaci più comunemente prescritti per indurre l'ovulazione. Agisce come un antiestrogeno, occupando i recettori degli estrogeni nell'ipotalamo e nell'ipofisi. Questo "inganna" il cervello, facendogli percepire bassi livelli di estrogeni, il che porta a un aumento del rilascio di FSH e LH. Questo incremento ormonale stimola la crescita dei follicoli ovarici.
Il clomifene citrato viene tipicamente somministrato per via orale per cinque giorni, a partire dalla fine del ciclo mestruale. Se il sistema riproduttivo funziona correttamente, l'ovulazione può avvenire entro cinque giorni dalla fine del trattamento. In questi giorni, alle coppie viene solitamente consigliato di avere rapporti sessuali non protetti.
È risaputo che il clomifene citrato è efficace nell'indurre l'ovulazione nel 70-80% delle donne che lo utilizzano, con circa il 50% di queste che ottiene una gravidanza entro sei mesi. Tuttavia, l'uso del clomifene non è privo di effetti collaterali e comporta un aumento del rischio di gravidanze gemellari (circa il 10%).
Effetti Collaterali del Clomifene Citrato:
- Disturbi della visione: Alcune donne possono sperimentare visione offuscata o lampi di luce.
- Vampate di calore: Sintomi simili a quelli della menopausa, come vampate di calore, possono verificarsi.
- Mal di testa: Cefalea è un altro effetto collaterale comune.
- Disturbi digestivi: Problemi gastrointestinali possono manifestarsi.
- Alterazioni del ciclo mestruale: Il ciclo può diventare più abbondante o presentare spotting tra le mestruazioni.
- Alterazioni dell'umore: Nervosismo e insonnia sono possibili.
- Impatto sul muco cervicale: Questo è un punto cruciale e sarà discusso in dettaglio più avanti.
L'abuso di clomifene citrato è una preoccupazione, dato il suo costo contenuto e la facilità di somministrazione. Non dovrebbe mai essere assunto per più di sei mesi consecutivi senza una rigorosa supervisione medica. È importante sfatare il mito che il clomifene porti al cancro alle ovaie; studi scientifici non hanno confermato questa correlazione, e l'infertilità stessa è considerata un fattore di rischio per il carcinoma ovarico.
Gonadotropine: Stimolazione Diretta delle Ovaie
Quando il clomifene citrato non produce risultati o è controindicato, si ricorre alle gonadotropine. Questi farmaci mimano direttamente l'azione dell'FSH e dell'LH, stimolando la maturazione dei follicoli ovarici.
Storicamente, venivano utilizzate preparazioni come la menotropina (contenente sia FSH che LH) e la urofillina (principalmente FSH). Con il progresso biotecnologico, oggi sono disponibili gonadotropine ricombinanti (rFSH e rLH), prodotte in laboratorio, che permettono una maggiore personalizzazione del trattamento e una migliore risposta.
Le gonadotropine vengono somministrate per iniezione, e il loro utilizzo richiede un monitoraggio ecografico costante dei follicoli ovarici, spesso associato a dosaggi ormonali, per evitare la stimolazione multifollicolare, che aumenta il rischio di gravidanze multiple e di sindrome da iperstimolazione ovarica (OHSS).
Nuove Frontiere nelle Gonadotropine:
Recentemente, è stata sviluppata la corifollitropina alfa, una forma di FSH a lunga durata d'azione che può essere somministrata in un'unica iniezione sottocutanea, stimolando l'ovaio in modo continuo per sette giorni.
Per tecniche di fecondazione assistita, come la FIVET (Fecondazione In Vitro con Embryo Transfer) o l'ICSI (Iniezione Intracitoplasmatica dello Spermatozoo), l'obiettivo è spesso quello di stimolare la maturazione di un numero elevato di oociti. In condizioni fisiologiche, un meccanismo di "freno di sicurezza" blocca la maturazione dei follicoli non dominanti una volta che uno raggiunge la maturità. La stimolazione controllata con gonadotropine mira a sopprimere questo meccanismo, permettendo a più follicoli di svilupparsi.
Quando gli oociti sono maturi, viene somministrata una dose di gonadotropina corionica umana (hCG) per via iniettiva, che innesca il processo finale di maturazione e il rilascio dell'ovulo (ovulazione).
Sindrome da Iperstimolazione Ovarica (OHSS): Una Complicanza da Monitorare
L'OHSS è una complicanza temibile della stimolazione ovarica controllata. Si verifica quando le ovaie rispondono in modo eccessivo alla stimolazione ormonale, aumentando notevolmente di dimensioni e causando sintomi quali dolore addominale, nausea, aumento di peso e, nei casi più gravi, accumulo di liquidi. Le donne più a rischio sono quelle giovani, con un basso indice di massa corporea (BMI) e una tendenza spontanea a far maturare più follicoli. La gestione dell'OHSS prevede l'aggiustamento delle dosi dei farmaci, la riduzione dei tempi di trattamento e la scelta oculata dei farmaci stessi.
Il Ruolo Cruciale del Muco Cervicale nella Fertilità
Mentre i farmaci stimolano la produzione e il rilascio degli oociti, un altro fattore biologico gioca un ruolo essenziale nel successo del concepimento: il muco cervicale. Spesso sottovalutato, il muco cervicale è una secrezione prodotta dalle ghiandole all'interno e intorno alla cervice uterina. La sua composizione, quantità e consistenza variano significativamente durante il ciclo mestruale, fungendo da indicatore naturale della fertilità.
Cos'è il Muco Cervicale e Come Funziona?
Le perdite vaginali, in generale, sono un fenomeno normale che mantiene la vagina sana, rimuovendo cellule morte e batteri. Il muco cervicale è uno dei componenti di queste perdite, secreto specificamente dalle ghiandole dell'endocervice. La cervice, una struttura a forma di "ciambellina" che collega la vagina all'utero, ha una parte esterna (ectocervice) rivestita da cellule squamose e una parte interna (endocervice) con cellule ghiandolari che producono il muco.
Il ruolo primario del muco cervicale è duplice:
- Favorire il concepimento: Durante il periodo fertile, il muco cervicale diventa più abbondante, trasparente, elastico e scivoloso, simile all'albume d'uovo crudo. Questa consistenza alcalina crea un ambiente favorevole alla sopravvivenza e alla migrazione degli spermatozoi attraverso il canale cervicale, proteggendoli dall'acidità vaginale e filtrando quelli meno vitali o con anomalie. Questo tipo di muco, definito "muco fertile", facilita il passaggio degli spermatozoi verso l'utero e le tube di Falloppio.
- Proteggere l'utero: Dopo l'ovulazione, sotto l'influenza del progesterone, il muco cervicale diventa più denso, opaco e appiccicoso. Questa consistenza forma una barriera protettiva che sigilla il canale cervicale, impedendo l'ingresso di batteri e altri agenti patogeni nell'utero, proteggendo così una potenziale gravidanza. Durante la gravidanza, questo muco si accumula formando il "tappo mucoso", che ostruisce il canale cervicale fino al termine della gestazione.
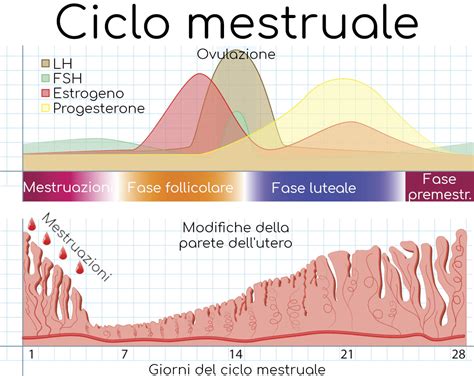
Le Fasi del Muco Cervicale nel Ciclo Mestruale
La produzione e le caratteristiche del muco cervicale sono strettamente legate ai livelli ormonali, in particolare agli estrogeni e al progesterone.
- Fase Post-Mestruale (Giorni "Asciutti"): Subito dopo la fine delle mestruazioni, la produzione di muco è minima o assente. Si possono notare solo lievi secrezioni biancastre o quasi impercettibili sulla biancheria intima. Questa fase è considerata non fertile.
- Fase Pre-Ovulatoria e Fertile: Con l'aumentare dei livelli di estrogeni, il muco cervicale inizia a cambiare. Diventa più abbondante, trasparente, elastico e scivoloso, simile all'albume d'uovo crudo. Questa è la fase di massima fertilità, che precede e coincide con l'ovulazione. La sensazione di "bagnato" è tipica di questo periodo.
- Fase Post-Ovulatoria (Fase Luteale): Una volta avvenuta l'ovulazione, i livelli di progesterone aumentano. Il muco cervicale torna a diventare più denso, opaco, appiccicoso e meno abbondante. Questa consistenza meno favorevole agli spermatozoi indica la fine del periodo fertile.
Come riconoscere i giorni fertili in maniera facile
Fattori che Influenzano il Muco Cervicale
Oltre ai normali cambiamenti ciclici, diversi fattori possono influenzare la qualità e la quantità del muco cervicale:
- Farmaci: Il clomifene citrato, essendo un antiestrogeno, può ridurre la produzione di muco cervicale fertile o alterarne la consistenza, rendendolo più denso e meno scivoloso. Anche altri farmaci, come quelli a base di estrogeni prescritti per la fertilità, possono aumentare la produzione di muco. I contraccettivi ormonali e le spirali intrauterine modificano il muco cervicale per impedirne il passaggio degli spermatozoi.
- Infezioni: Infezioni sessualmente trasmissibili (IST) o infezioni vaginali (come vaginosi batterica o candida) possono alterare il colore, l'odore e la consistenza del muco, indicando la presenza di un problema di salute.
- Stile di Vita e Salute Generale: Sovrappeso o eccessiva magrezza possono influenzare i livelli ormonali e, di conseguenza, la produzione di muco. Lo stress cronico può avere un impatto.
- Prodotti per l'igiene: L'uso di lavande vaginali o di altri prodotti aggressivi può alterare l'equilibrio della flora vaginale e del muco cervicale.
Monitorare il Muco Cervicale: Un Alleato per il Concepimento
Per le coppie che cercano una gravidanza, il monitoraggio del muco cervicale è uno strumento prezioso per identificare la finestra fertile. Osservare e registrare quotidianamente le caratteristiche del muco (quantità, colore, consistenza, sensazione) a partire dalla fine delle mestruazioni può aiutare a prevedere l'ovulazione con buona precisione.
Come Monitorare il Muco Cervicale:
- Osservazione Regolare: Controllare il muco ogni giorno, possibilmente alla stessa ora.
- Valutazione: Osservare la quantità, la consistenza (liquido, appiccicoso, cremoso, elastico) e il colore (trasparente, bianco, giallastro) sulla carta igienica o, delicatamente, con le dita pulite.
- Test di Elasticità: Prendere una piccola quantità di muco tra pollice e indice e allontanare lentamente le dita. La capacità del muco di allungarsi in filamenti (spinnbarkeit) è un indicatore di fertilità.
- Documentazione: Tenere un diario o utilizzare un'app dedicata per tracciare i cambiamenti nel tempo.
Il Clomifene e il Muco Cervicale: Una Sfida da Affrontare
Una delle preoccupazioni più frequenti tra le donne che assumono clomifene citrato è l'impatto negativo sul muco cervicale. L'attività antiestrogenica del farmaco può ridurre la produzione di muco fertile, rendendo più difficile il passaggio degli spermatozoi. Questo può rappresentare un ostacolo al concepimento, anche se l'ovulazione avviene.
Strategie per Gestire l'Impatto del Clomifene sul Muco:
- Idratazione: Bere abbondante acqua può aiutare a fluidificare il muco corporeo generale, compreso quello cervicale.
- Farmaci Associati: In alcuni casi, i medici possono associare al clomifene citrato farmaci a base di estrogeni (come estradiolo) per compensare la riduzione del muco. Tuttavia, questa combinazione deve essere strettamente prescritta e monitorata da un medico.
- Lubrificanti Fertili: Esistono lubrificanti specifici progettati per mimare il muco cervicale fertile, mantenendo la vitalità degli spermatozoi.
- Comunicazione con il Medico: È fondamentale discutere apertamente con il proprio ginecologo gli effetti del clomifene sul muco cervicale. Il medico potrà valutare la necessità di aggiustamenti terapeutici, come l'aumento delle dosi di clomifene (entro i limiti di sicurezza), l'aggiunta di estrogeni, o il passaggio a terapie alternative come le gonadotropine o tecniche di inseminazione intrauterina (IUI), che bypassano la cervice.
È importante ricordare che, anche in presenza di scarsità di muco fertile, il concepimento è ancora possibile, specialmente se si ricorre a tecniche di procreazione medicalmente assistita che depositano gli spermatozoi direttamente nell'utero. Tuttavia, la qualità del muco cervicale rimane un fattore significativo per il concepimento naturale.
Considerazioni sulla Salute a Lungo Termine
Le donne che si sottopongono a trattamenti di stimolazione ovarica, specialmente per lunghi periodi, possono avere preoccupazioni riguardo alla loro salute a lungo termine. Tra queste, il timore di un aumento del rischio di sviluppare tumori. Studi scientifici, come quello pubblicato su JAMA nel 2016 da Alexandra W. van den Belt-Dusebout, hanno indagato il legame tra la stimolazione ovarica per la FIVET e il rischio di cancro al seno, concludendo che, nel complesso, non vi è un aumento significativo del rischio a lungo termine. Tuttavia, la ricerca in questo campo è in continua evoluzione.
Altri disturbi frequentemente riportati durante la stimolazione ovarica includono sintomi simili alla menopausa (vampate di calore, cefalea), alopecia e occasionali disturbi visivi. Inoltre, la stimolazione può portare a un aumento del numero di oociti maturi contemporaneamente, aumentando la probabilità di gravidanze gemellari.

Le probabilità di successo delle metodiche di induzione dell'ovulazione e di fecondazione assistita variano considerevolmente, generalmente tra il 15% e il 30% per ciclo, a seconda della causa dell'infertilità, dell'età della donna e delle specifiche tecniche utilizzate.
In conclusione, la gestione dell'infertilità è un percorso complesso che richiede un approccio olistico, che integri la comprensione dei meccanismi biologici con le opzioni terapeutiche disponibili. I farmaci per l'ovulazione rappresentano uno strumento potente per superare gli ostacoli alla fertilità, ma la loro efficacia è intrinsecamente legata alla salute riproduttiva generale della donna, inclusa la qualità del muco cervicale. Una collaborazione stretta con il proprio medico, un monitoraggio attento e una comprensione approfondita di questi aspetti sono fondamentali per ottimizzare le possibilità di successo.
tags: #farmaci #ovulazione #muco