Il dibattito sulla fecondazione eterologa, acceso subito dopo il via libera della Consulta in Italia, non accenna a placarsi. Ginecologi, esperti di diritto e associazioni sono intervenuti a più riprese, evidenziando come al momento siano stati imposti troppi paletti. Queste restrizioni sollevano interrogativi significativi non solo sull'accesso alle tecniche di procreazione medicalmente assistita (PMA), ma anche sulle implicazioni etiche, sociali ed economiche per le coppie che aspirano alla genitorialità. La complessità della situazione è data da un intreccio di normative, linee guida regionali e considerazioni clinico-scientifiche, che spesso divergono, creando un quadro frammentato e non sempre equo.
Il Quadro Normativo e i Paletti Iniziali per l'Accesso
La Legge 40/2004, la normativa che regolamenta la procreazione medicalmente assistita e, di conseguenza, anche la fecondazione eterologa, stabilisce requisiti precisi per le coppie che intendono intraprendere questa strada. Secondo tale legge, le uniche a poter accedere ai trattamenti sono le coppie infertili in età potenzialmente fertile, maggiorenni e di sesso diverso. Questa impostazione legislativa, fin dalle sue origini, ha definito un perimetro ben delimitato, da cui sono automaticamente precluse alcune categorie di individui.
Nello specifico, la donazione di gameti è esclusa per le donne single, che desiderano una gravidanza in autonomia, e per le coppie omosessuali, alle quali è negata la possibilità di accedere a percorsi di PMA attraverso il Servizio Sanitario Nazionale o comunque regolamentati dalla normativa italiana. Questa limitazione ha rappresentato fin da subito un punto di forte discussione, con molti che ne contestano la legittimità e l'aderenza ai principi di uguaglianza e non discriminazione. L'approccio della legge si concentra sulla necessità di affrontare un'infertilità diagnosticata all'interno di un nucleo familiare tradizionale, tralasciando altre configurazioni personali o familiari che pure manifestano un desiderio di genitorialità.
Il Limite di Età per le Donne: Una Discriminazione in Rassegna
Un altro aspetto estremamente dibattuto e oggetto di forti critiche riguarda il limite di età imposto alle donne che desiderano accedere alla fecondazione eterologa tramite il servizio sanitario regionale. Le linee guida sulla fecondazione eterologa prevedono che la tecnica sia offerta, gratuitamente o dietro pagamento di un ticket, solo alle donne che hanno meno di 43 anni. La giustificazione addotta per questa soglia è legata alle scarse risorse economiche a disposizione, una motivazione che, tuttavia, secondo numerosi esperti, configura una grave discriminazione.
L'avvocato Filomena Gallo, docente di Legislazione ed etica nelle biotecnologie in campo umano dell’Università di Teramo, ha affermato con chiarezza: “Questo limite è incostituzionale perché discrimina in base alla gravità dello stato di infertilità e all’età, anche alla luce del fatto che la legge madre, tra i requisiti, prevede un’età potenzialmente fertile, non indicando quella definitiva, in considerazione del fatto che vi è differenza tra donna e donna. La discriminazione effettuata è insomma gravissima: proviamo a immaginare se trasferissimo questo limite e la relativa giustificazione alle altre patologie. Sarebbe come prevedere che un malato di cancro possa accedere alla chemio se ha meno di 50 anni altrimenti no, meglio risparmiare quei soldi pubblici”. Le sue parole evidenziano come la Legge 40, nel suo testo originario, indichi un generico "età potenzialmente fertile", lasciando al medico la decisione caso per caso e riconoscendo la variabilità biologica individuale. Fissare un limite così rigido a 43 anni per l'accesso ai trattamenti pubblici va contro lo spirito di questa previsione e, secondo le critiche, lede il diritto alla salute e alla genitorialità.
Questo limite di età ha generato notevoli disparità a livello regionale, complicando ulteriormente l'accesso alle cure. Mentre alcune regioni mantengono la soglia dei 43 anni con un massimo di 3 cicli, altre hanno esteso il limite, talvolta fino a 46 anni e con 6 cicli di trattamento. Per esempio, si osserva che in Umbria le donne possono accedere alla fecondazione assistita fino all’età di 42 anni, sia che si tratti di omologa che di eterologa, con un massimo di tre cicli. Similmente, per regioni come Puglia, Calabria, Sicilia, Friuli Venezia Giulia e la Provincia Autonoma di Bolzano, il limite di accesso alle tecniche di PMA si attesta a 43 anni e un massimo di 3 tentativi.
In contrasto, regioni quali Sardegna, Piemonte, Emilia Romagna, Abruzzo, Marche e Campania, hanno adottato un approccio più inclusivo, fissando a 46 anni il limite per poter accedere e a 6 il numero massimo di cicli, a carico del Sistema Sanitario Regionale. La Campania, in particolare, dal 2019, garantisce l'accesso alle metodiche a tutte le donne fino al 46° anno di età e per un massimo di 6 cicli di trattamento nel servizio pubblico. Anche il Veneto ha mostrato un'attenzione particolare attraverso una deliberazione della giunta regionale del 2019. Questi esempi regionali illustrano chiaramente la frammentazione del sistema e la mancanza di una politica uniforme a livello nazionale, che genera un quadro confuso e disomogeneo.
Il Numero di Cicli Rimborsabili: Un Limite Arbitrario e le Sue Conseguenze
Anche sulla questione del rimborso dei cicli di trattamento, i paletti sono considerati da molti esperti troppo severi. Il Servizio Sanitario Nazionale, infatti, copre i costi delle tecniche della fecondazione eterologa solo per un massimo di tre cicli. Questa restrizione comporta incertezze significative e potenziali oneri economici per le coppie. Non è sempre chiaro, infatti, se questo limite riguardi soltanto le tecniche di I livello, ossia l’inseminazione degli spermatozoi nell’utero, o se comprenda anche quelle di II livello, che includono la fecondazione in vitro degli ovociti.
Nel caso in cui il limite dei tre cicli dovesse comprendere anche le tecniche di II livello, si profilerebbe una situazione in cui moltissime coppie sarebbero costrette a pagare di tasca propria le cure. È un dato di fatto che il successo non si ottiene sempre ai primi tentativi e al primo step, rendendo spesso necessari più cicli per raggiungere l'obiettivo della gravidanza. Questa limitazione risulta particolarmente problematica dal punto di vista clinico-scientifico. Come spiega Giovanni La Sala, direttore di ostetricia e ginecologia dell’arcispedale S-Maria Nuova-Irccs di Reggio Emilia: “Fra l’altro tale limite è del tutto arbitrario dal punto di vista clinico-scientifico in quanto è ormai dimostrato che l’efficacia delle tecniche di Pma si riduce drasticamente non dopo tre cicli, ma dopo sei”. L'imposizione di un limite così restrittivo, quindi, non solo non trova un solido fondamento nelle evidenze scientifiche attuali, ma rischia anche di penalizzare quelle coppie che, con qualche tentativo in più, potrebbero avere buone probabilità di successo.
La mancanza di un numero di cicli adeguato per il rimborso si aggiunge alle difficoltà già riscontrate nell'accesso alla PMA, come le lunghe liste di attesa e le differenze regionali. La fatica fisica e psicologica sono fattori importanti nella scelta di continuare o di fermarsi, ma la variabile economica, in particolare per le tecniche di II livello, può diventare un ostacolo insormontabile. Non esiste una regola valida per stabilire quanti cicli di PMA occorrano in un trattamento di fecondazione assistita; teoricamente, si possono fare i tentativi che si vogliono, purché le condizioni fisiche lo consentano. Tuttavia, la realtà dei rimborsi pubblici spesso costringe le coppie a decisioni difficili, che non tengono conto del loro percorso clinico personalizzato.
5. CREDENZA O SCIENZA | L'esito di un ciclo di PMA è prevedibile?
La Fecondazione Assistita nel Sistema Sanitario Nazionale: Tra Promesse e Rinvii
La Procreazione Medicalmente Assistita (PMA) rappresenta una speranza concreta per molte coppie che affrontano problemi di infertilità, una condizione che, per ragioni biologiche, economiche e sociali, è aumentata in modo preoccupante, arrivando al 15%. In Italia, il tasso di fertilità è tra i più bassi d'Europa (1,3 figli in media per donna), ben al di sotto del tasso di mantenimento della popolazione (2,1), come indicato dall'ISS - Istituto Superiore di Sanità. Questo contesto di denatalità rende l'accesso alla PMA un tema di rilevanza strategica per il futuro demografico del Paese.
In questo quadro, il 1° aprile 2024 era la data prevista per l'ingresso della PMA nei LEA (Livelli Essenziali di Assistenza). Tuttavia, questo condizionale è subentrato a seguito delle proteste di un cospicuo numero di Regioni che hanno chiesto e ottenuto il rinvio di questo provvedimento. La richiesta delle Regioni, come si evince dal nome del decreto, deriva dalla necessità di far fronte alle proteste di laboratori e associazioni private per la riduzione delle tariffe. Gli addetti ai lavori, infatti, chiedono da una parte un’ulteriore valutazione delle quotazioni e, dall’altra, una graduale transizione al nuovo tariffario.
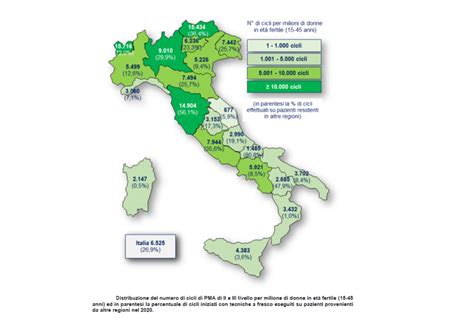
La mancata approvazione delle tariffe ha peggiorato le disparità esistenti e ha determinato la sospensione delle compensazioni tra Regioni per la mobilità interregionale. Oggi, la fecondazione assistita non può più essere considerata una branca della medicina appannaggio di pochi. I dati, raccolti in maniera trasparente nel Registro della PMA, parlano chiaro: sempre più coppie fanno ricorso alla PMA. Nel 2021, oltre 86mila coppie si erano sottoposte a tecniche di fecondazione assistita, con circa 16.625 nati attraverso questi percorsi, pari al 4,2% del totale dei nati. Questo ingresso della PMA nei LEA rappresenta l’inizio e non la fine di un percorso, con l’aprirsi di nuove sfide, prima tra tutte quella di rendere la PMA effettivamente fruibile in tutte le regioni d’Italia. L’obiettivo è colmare l’attuale divario presente tra nord e sud del Paese e ridurre i tempi di attesa delle coppie, che attualmente possono essere tanto lunghi da impedire l’accesso ai trattamenti. Tali cambiamenti sono possibili attraverso un alleggerimento dei procedimenti burocratici e l’assunzione di personale qualificato, ad oggi carente soprattutto nelle strutture pubbliche.
Le ragioni di questa denatalità ovviamente derivano da diversi fattori: economici, biologici e sociali. A livello economico, i dati sono evidenti, mentre a livello sociale, i percorsi di formazione si sono notevolmente allungati e l’ingresso nel mondo del lavoro, con l’acquisizione di una posizione stabile, richiede più tempo che in passato. Il calo della natalità è un dato presente da diversi anni: le nascite hanno iniziato a scendere dal 2008 e dal 2010, raggiungendo un picco negativo nel 2022 con 393mila nuovi nati, ovvero l’1,7% in meno rispetto all’anno precedente. Alla luce di queste evidenze emerge come rendere la fecondazione assistita accessibile a tutti in maniera uniforme sia un valido aiuto per invertire il crollo delle nascite.
Le Variabili Biologiche e l'Età: Una Realtà Complessa per la Fertilità
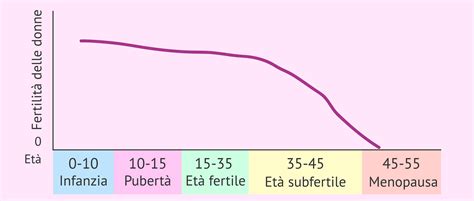
A livello biologico, si registra una diminuzione delle donne in età fertile. Le statistiche tendono a considerare erroneamente l'età fertile compresa tra i 15 e i 49 anni d’età, un termine a dir poco lasco per le donne, considerando che la riserva ovarica femminile è limitata nel tempo e che già dopo i 35 anni l’ottenimento di una gravidanza naturale non è un fenomeno così scontato. Molte donne associano ancora l’infertilità alla menopausa, pensando di essere fertili, ovvero di poter concepire naturalmente un figlio, fino a quando hanno il ciclo mestruale. Al contrario, fertilità e menopausa sono due fenomeni indipendenti l’uno dall’altro. Ovvero, si possono avere anche le mestruazioni fino a 48 o 50 anni, ma questo non implica la possibilità di rimanere naturalmente incinte. L'infertilità è direttamente legata allo stato della riserva ovarica, che può risultare carente ben prima della menopausa. Il patrimonio ovocitario femminile è lo stesso fin dalla nascita e con il tempo, già verso i 32 anni, inizia a decrescere.
Questa realtà biologica si scontra con l'aumento dell'età media in cui si ricerca la prima gravidanza, un fattore dirimente soprattutto per le donne. Nel 2022, questo dato si attestava intorno ai 32,4 anni, ma bisogna notare notevoli variazioni nell’arco della penisola. Infatti, mentre in Sicilia l’età media al parto nel 2022 è stata di 31,5 anni, nel Lazio ha raggiunto una media di 33 anni. Quindi, sicuramente anche per lo stile di vita più improntato alla carriera al Centro Nord si riscontra un’età media al parto più alta rispetto al Mezzogiorno. Il valore del tasso di fertilità nel 2022 si era attestato a 1,24 figli per donna, in lieve calo rispetto al 2021 in cui era arrivato all’1,25; mentre le prospettive per il 2023 sono in decrescita con un valore medio di figli dell’1,22.
La prima "cura" dell’infertilità è l’informazione. Comprendere la diminuzione della riserva ovarica con l'età è fondamentale per una pianificazione consapevole della maternità. Per quanto riguarda la fecondazione omologa, il limite è sicuramente 44 anni, poiché le fecondazioni in vitro non riescono a migliorare la qualità dei gameti propri. Nella fecondazione eterologa, invece, il limite secondo la norma di legge è di 50 anni. Tuttavia, come sottolinea Alberto Vaiarelli, ginecologo e coordinatore ricerca area medica del centro GeneraLife Roma, "Più si va avanti con l’età, infatti, e più abbiamo un depauperamento, una diminuzione qualitativa e quantitativa di ovociti. Se dovessimo identificare un limite di età sarebbe 44-45 anni". Dobbiamo tener presente che elevati valori di FSH, come anche l’età superiore a 45 anni, non danno la possibilità di prescrivere le gonotropine, che in Italia vengono rimborsate dal Servizio Sanitario Nazionale. Di conseguenza, il buon senso suggerisce di considerare che le gravidanze dopo i 45 anni, anche con ovodonazione, comportano dei rischi molto elevati. L'ISS stesso, infatti, avvalora l’opinione secondo cui, nel caso di fecondazione con donazione di gameti, l’età della donna potrebbe essere maggiore, qualora si tratti di donazione di ovociti. È proprio per questo che si arriva a contestare la ratio stessa del fissare un limite di età, soprattutto quando si utilizzano gameti di donatori giovani e fertili, che aumentano sensibilmente le percentuali di successo.
Le Raccomandazioni sul Numero di Tentativi: Oltre i Limiti Ufficiali
Nei trattamenti di riproduzione assistita, il termine "tentativi" si riferisce alle volte in cui una coppia subisce una qualsiasi delle tecniche destinate ad aiutare a raggiungere una gravidanza. Sebbene non ci siano limiti legali universali al numero di tentativi che possono essere fatti, esistono una serie di raccomandazioni basate sulla percentuale di successo cumulativo previsto e sulle particolarità cliniche di ogni caso specifico. La decisione di continuare o modificare la strategia riproduttiva sarà presa tenendo conto della probabilità di gravidanza e valutando i risultati ottenuti nei cicli precedenti.
L'obiettivo di limitare il numero di tentativi è evitare trattamenti non necessari nei casi in cui non vi è alcuna possibilità di successo riproduttivo, poiché ogni tentativo comporta un'usura emotiva dei pazienti e una serie di rischi, oltre a un notevole esborso economico nella maggior parte dei casi. Molti specialisti ritengono che sia fondamentale una valutazione personalizzata per stabilire quando fermarsi o cambiare strategia, considerando le probabilità di successo, lo stress e il prezzo. Non ci sono condizioni ottimali fisse, poiché ogni paziente è diverso, ma è necessario avere un buon requisito di salute fisica e psicologica per portare a termine una gravidanza.
Inseminazione Artificiale (IA)
L'inseminazione artificiale consiste nel depositare una piccola quantità di sperma precedentemente selezionato e condensato nell’utero della donna al momento dell'ovulazione. Questo processo permette di selezionare i migliori spermatozoi mobili. L'inseminazione artificiale può essere eseguita con il partner o con il donatore di sperma. Quest'ultima opzione è utilizzata in casi di coppie lesbiche, donne single o quando lo sperma del partner non è adatto al trattamento. Questa tecnica è di solito la prima opzione nei casi di sterilità di origine sconosciuta, nei pazienti con problemi di ovulazione e nelle donne che non hanno un partner maschile. L’indicazione dell’inseminazione artificiale influenzerà anche la decisione sul numero di cicli eseguiti con questa tecnica, cioè si terrà conto del motivo dell’inseminazione.
In generale, si ritiene che se dopo quattro inseminazioni artificiali una gravidanza non è stata raggiunta, le possibilità di raggiungerla difficilmente miglioreranno nelle inseminazioni successive. Si consiglia quindi di passare a un trattamento più invasivo, come la fecondazione in vitro (FIVET). Nel caso di inseminazioni artificiali con sperma di donatore, i tassi di gravidanza migliorano fino al sesto ciclo. Sarà dopo quel trattamento che si raccomanderà un cambiamento di strategia. Tuttavia, raggiungere le 4-6 inseminazioni non è così comune.
Fecondazione In Vitro (FIVET)
La fecondazione in vitro (FIV) è una tecnica riproduttiva in cui la fecondazione avviene in laboratorio. Ci sono due tipi principali: la FIVET convenzionale e l'iniezione intracitoplasmatica dello sperma (ICSI). In entrambi i casi, l'obiettivo è stimolare la donna a livello ormonale per ottenere un numero maggiore di ovuli maturi. Questi vengono estratti dalle ovaie mediante una puntura follicolare e fecondati per ottenere embrioni, che verranno poi lasciati in coltura per valutarne lo sviluppo e trasferire i migliori nell’utero della madre.
Nel caso della FIVET, il numero massimo di cicli raccomandati non è così chiaro. Alcuni studi lo limitano a tre, mentre altri consigliano fino a quattro tentativi. Secondo le parole del dottor Miguel Dolz: “Alla fine dobbiamo porre un limite, perché anche se sono già trattamenti controllati e abbiamo esperienza, ovviamente penso che con 3-4 cicli al massimo sarebbe il numero normale per arrivare dove dovremmo andare”. È importante notare che, in questi trattamenti, i tentativi vengono conteggiati in base al numero di stimolazioni ovariche eseguite. Pertanto, se si ottengono molti ovuli in un trattamento ormonale, è possibile effettuare diversi trasferimenti di embrioni vitrificati, il che aumenterà le possibilità di gravidanza. Se dopo questo numero di tentativi la gravidanza non viene raggiunta, lo specialista raccomanderà molto probabilmente di ricorrere alla donazione di gameti (ovuli o sperma), con l'ovodonazione come opzione più comune.
Il tasso di gravidanza dopo un primo trattamento di fertilità è approssimativamente del 25-35% dopo un primo trasferimento. Il tasso di gravidanza cumulato dopo vari trasferimenti può raggiungere l’80-90%. In caso di insuccesso, è importante affrontare la situazione sia dal punto di vista medico che emotivo, considerare ulteriori esami, e rivedere e adattare il piano terapeutico. I progressi nelle tecniche di riproduzione assistita e il quadro legale in viga in Spagna hanno permesso di moltiplicare le opzioni di trattamento per ottenere una gravidanza, tra cui la donazione di sperma, di ovuli e di embrioni. Ciononostante, ci sono ancora persone che non ci riescono, anche dopo molti tentativi.
L'Impatto Emotivo ed Economico della PMA: Oltre la Scienza Medica
La maggior parte delle coppie che inizia un trattamento riproduttivo lo fa piena di speranza e di entusiasmo, spesso con aspettative troppo alte. Questo rende difficile accettare un possibile fallimento, che in molte situazioni porta alla frustrazione. Il tasso di abbandono dei trattamenti di riproduzione assistita da parte delle coppie che desiderano avere figli è molto alto: quasi il 50% delle coppie che si recano nei centri di fertilità si arrendono dopo un primo tentativo.
A volte il motivo dell'abbandono è esclusivamente economico, ma il più delle volte entrano in gioco altre circostanze, come lo stress e l'ansia che questi trattamenti causano alla coppia. Il pedaggio emotivo è molto alto, e alcune coppie non riescono a gestire la pressione. Per questo motivo, è importante considerare prima di iniziare il trattamento quanti tentativi saranno fatti e fino a che punto si intende arrivare. La durata dei trattamenti di riproduzione assistita è un argomento che preoccupa tutte le pazienti, poiché quando si prolungano più del previsto, aumenta l’affaticamento fisico ed emotivo, così come i costi. Tuttavia, è noto che è possibile non ottenere una gravidanza al primo tentativo e, a volte, neanche al secondo o addirittura al terzo.
Oltre alle difficoltà emotive, è inevitabile considerare il fattore economico. Il costo di un'inseminazione artificiale varia da 500 a 1700 euro, mentre una tecnica in vitro comporta un investimento di almeno 3000 euro. Se si passa ai gameti donati, il prezzo aumenta notevolmente e può arrivare anche a 9000 euro. Inoltre, se sono necessarie tecniche complementari, come la diagnosi genetica preimpianto (DGP), il prezzo sarà ancora più alto. In generale, se si tratta dello stesso trattamento, tutti i tentativi hanno lo stesso prezzo. Nel caso della FIVET, va ricordato che questi sono rappresentati da cicli di stimolazione ormonale, non da trasferimenti, quindi un trasferimento è più economico, ma non è un tentativo in quanto tale. Molti centri di procreazione assistita offrono la possibilità di effettuare vari cicli di fecondazione in vitro a un prezzo fisso o con sconti, per alleviare questo onere.
Fortunatamente, in Italia i pazienti possono far eseguire un trattamento di PMA attraverso il Servizio Sanitario Nazionale. All’articolo 24 del Decreto si legge: "il Servizio Sanitario Nazionale garantisce alle coppie consulenza e assistenza per i problemi di sterilità e infertilità e per la procreazione assistita". Tuttavia, per accedere al trattamento della fertilità attraverso il sistema sanitario pubblico, devono essere soddisfatti determinati requisiti, che variano a seconda della regione. Uno di questi è un limite generale di età di 43 anni per le aspiranti madri, e non è possibile effettuare più di tre cicli di riproduzione assistita rimborsati. Le coppie che non soddisfano questi requisiti o che non superano i tre tentativi, hanno come alternativa l'accesso a un centro privato.
Prospettive Future e le Sfide dell'Accesso Uniforme
Il problema principale in Italia è che ci sono molte differenze tra le Regioni nell’erogazione delle tecniche di PMA, e ci si sta battendo per eliminare i divieti della Legge 40 e per cercare di fare in modo che tutte le Regioni prevedano l’accesso a queste tecniche in regime di SSN. Come anticipato, l’età massima per accedere alla PMA dovrebbe essere uniformata a 46 anni in tutto il Paese, abolendo le attuali differenze regionali, e il numero di tentativi dovrebbe essere fissato a sei. Per quanto riguarda le quotazioni, la fecondazione omologa sarà gratuita, mentre per quella eterologa si prevede un costo di circa 1.500,00 € che potrà variare di regione in regione, in base alla provenienza dei gameti. Mentre al momento ogni Regione prevede ticket diversi, con l’ingresso della PMA nei LEA il costo della fecondazione omologa verrà equiparato in tutta Italia ad un ticket pari a 38,00 €, praticamente quasi azzerato.
La legge italiana consente tutti i trattamenti di fecondazione assistita, omologa ed eterologa, nonché la possibilità di crioconservare gli embrioni e di preservare la fertilità attraverso il social freezing. Tuttavia, al momento ogni Regione ha un suo regolamento, e la disuguaglianza nell'accesso alle cure tra regioni del Nord e del Sud Italia permane. Le associazioni, come “Cerco un Bimbo” e “L’altra cicogna”, stanno chiedendo al governo e alle regioni di abbattere alcuni dei paletti che limitano la fecondazione eterologa in Italia. Durante l’emergenza da Covid-19, questi limiti hanno leso ancora di più il diritto di accesso alle cure, in quanto il tempo passa e molte coppie stanno superando i limiti di età per accedere ai trattamenti, a carico del SSR e non. Così, alcune associazioni hanno chiesto al Ministro della Salute che questi limiti siano eliminati dai LEA, in osservanza della Legge 40 e della giurisprudenza costituzionale e, ai presidenti delle Regioni, di riattivare, in sicurezza e in minor tempo possibile, la PMA nelle strutture pubbliche, soprattutto nelle situazioni più urgenti per motivi di età, e di emanare un atto urgente che preveda un’estensione dei limiti di età, dalla ripresa, di almeno un anno.
Il legislatore, consapevole che ogni persona è diversa dall’altra dal punto di vista biologico, ha deciso di non fissare un limite di età universalmente valido. E, a rendere ancora più confuso il quadro, sono le modifiche ed i rimaneggiamenti compiuti sulla Legge 40. L’ingresso della PMA nei LEA è un inizio e non la fine di un percorso, con l’aprirsi di nuove sfide, prima tra tutte: quella di rendere la PMA effettivamente fruibile in tutte le regioni di Italia, andando a colmare l’attuale divario presente tra nord e sud del Paese e riducendo i tempi di attesa delle coppie che attualmente possono essere tanto lunghi da impedire l’accesso ai trattamenti. Sembrerebbe permanere il solo problema delle lunghe liste di attesa dovuto ad un’eccessiva richiesta.
La ricerca di gravidanza nelle coppie risponde a un naturale bisogno di coronare un progetto d’amore, ma ci sono delle situazioni particolari in cui il percorso di maternità risulta ostacolato. La programmazione di una fecondazione eterologa con ovodonazione o con donazione di liquido seminale è un iter molto semplice, che passa attraverso la selezione di una donatrice/un donatore compatibile con la coppia ricevente: le donatrici, come da normativa vigente, sono giovani donne senza problemi di fertilità, e dunque le percentuali di successo di una ovodonazione sono sensibilmente più alte rispetto a quelle di riuscita di una fecondazione omologa. La chiave è conoscere le reali probabilità di successo per ogni paziente e affidarsi a specialisti qualificati con esperienza.