La gravidanza è un periodo di profonde trasformazioni fisiologiche per la donna, durante il quale il sistema emostatico, responsabile della coagulazione del sangue, subisce modifiche significative. Queste alterazioni sono essenziali per garantire l'arresto delle emorragie durante il parto, ma possono anche aumentare il rischio di complicanze tromboemboliche. Pertanto, il monitoraggio dell'attività coagulativa attraverso specifici esami di laboratorio assume un'importanza cruciale per la salute materna e fetale.
Il Processo di Coagulazione Sanguigna: Un Equilibrio Delicato
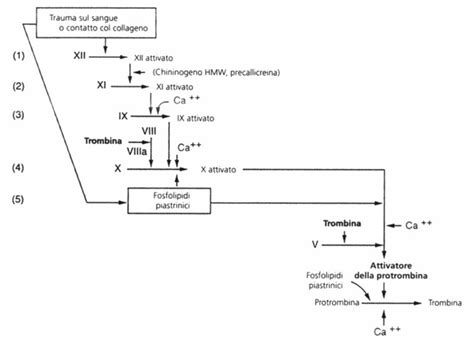
La coagulazione del sangue è un complesso processo biochimico che si innesca in risposta a una lesione vascolare, con l'obiettivo di arrestare l'emorragia. Questo meccanismo coinvolge una serie di proteine plasmatiche, note come fattori della coagulazione, e le piastrine. In condizioni normali, questi fattori sono presenti nel circolo sanguigno in forma inattiva e la loro azione è finemente regolata da fattori anticoagulativi endogeni.
Quando si verifica una ferita, le piastrine sono le prime a intervenire, formando un "tappo emostatico" per tamponare la fuoriuscita di sangue. Contemporaneamente, se la lesione è estesa, vengono attivati i fattori della coagulazione. La protrombina, una proteina essenziale, si attiva trasformandosi in trombina, la quale a sua volta converte il fibrinogeno in fibrina. La fibrina forma una rete tridimensionale che stabilizza il coagulo, consolidando la riparazione del vaso danneggiato. Una volta completata la riparazione, entra in gioco la fibrinolisi, un processo che scioglie il coagulo e avvia la rigenerazione dei tessuti.
L'Importanza degli Esami della Coagulazione in Gravidanza
Durante la gestazione, il corpo della donna si adatta per sostenere la crescita fetale e prepararsi al parto. Questo adattamento comporta modifiche nei livelli di alcuni fattori della coagulazione, che tendono ad aumentare, rendendo il sangue più propenso a coagulare. Sebbene questo aumento sia fisiologico e protegga dalla perdita di sangue eccessiva durante il parto, può anche predisporre a condizioni come la trombosi venosa profonda (TVP) e l'embolia polmonare (EP), che rappresentano una delle principali cause di morbilità e mortalità materne.
Gli esami della coagulazione in gravidanza servono a monitorare questo delicato equilibrio, identificando eventuali anomalie che potrebbero mettere a rischio la salute della madre e del bambino. Non tutte le donne necessitano di uno screening completo per la trombofilia, ma la valutazione dei parametri coagulativi è fondamentale per indirizzare verso ulteriori approfondimenti solo le donne che ne hanno effettivamente bisogno, evitando così un'eccessiva medicalizzazione e l'ansia correlata.
Esami in gravidanza
Principali Esami della Coagulazione e Loro Significato
La diagnostica di laboratorio per la valutazione della coagulazione è ampia e complessa. Alcuni dei test più comunemente impiegati includono:
Tempo di Protrombina (PT) e Tempo di Tromboplastina Parziale Attivata (aPTT)
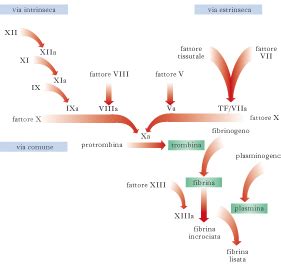
Il Tempo di Protrombina (PT) misura la rapidità con cui il sangue coagula, valutando l'efficacia della via estrinseca e comune della cascata coagulativa. È noto anche come fattore II, poiché la protrombina stessa è un fattore chiave in questo processo.
Il Tempo di Tromboplastina Parziale Attivata (aPTT), invece, valuta l'efficacia della via intrinseca e della via comune della coagulazione. Generalmente, il tempo rilevato dall'aPTT è più breve rispetto a quello del PT. Entrambi gli esami, PT e aPTT, sono fondamentali per valutare la funzionalità e la quantità dei fattori della coagulazione.
Fibrinogeno
Il fibrinogeno è una proteina prodotta dal fegato che svolge un ruolo centrale nel meccanismo della coagulazione. Il suo dosaggio permette di quantificare la concentrazione di fibrinogeno circolante nel sangue. La conversione del fibrinogeno in fibrina ad opera della trombina è una tappa fondamentale nella formazione del coagulo stabile.
Antitrombina III (AT-III)
L'Antitrombina III è una glicoproteina epatica che agisce come un potente inibitore di diversi fattori della coagulazione, in particolare della trombina (fattore II attivato), ma anche dei fattori IX, X, XI e XII, e della plasmina. È inoltre un cofattore essenziale per l'azione degli anticoagulanti eparinici. Valori plasmatici aumentati di AT-III possono essere riscontrati durante l'uso di anticoagulanti dicumarolici, in stati di ipergammaglobulinemia e in presenza di processi infiammatori.
Proteina S e Proteina C Coagulativa
La Proteina S è un fattore che limita la coagulazione attraverso la degradazione dei fattori V e VIII. La sua efficacia è legata alla sua forma libera, non legata a un'altra proteina (C4b). Una bassa percentuale di proteina S libera è considerata un fattore predisponente alla trombofilia. Le carenze di proteina S possono essere dovute a una quantità globale insufficiente, a una ridotta attività biologica o a un eccesso della sua forma legata.
La Proteina C Coagulativa, in cooperazione con la Proteina S, regola la velocità di formazione dei trombi e ne limita l'estensione. La sua attivazione deriva dalla trombina, che si lega alla trombomodulina. La proteina C attivata, legandosi alla proteina S, accelera la degradazione dei fattori V e VIII, che a loro volta attivano la trombina. Carenze di proteina C possono essere congenite o acquisite, legate a iperconsumo, carenza di vitamina K o all'assunzione di contraccettivi orali o terapie con estradiolo.
La resistenza alla Proteina C attivata è un test coagulativo che valuta la capacità del sangue di rispondere all'aggiunta di proteina C attivata, misurando l'allungamento dei tempi di coagulazione.
Fattori Genetici e Rischio Trombofilico
Alcune alterazioni genetiche possono predisporre allo sviluppo di trombofilia, una condizione di eccessiva coagulazione del sangue. Queste alterazioni possono aumentare significativamente il rischio di eventi trombotici, inclusi aborti spontanei e complicanze in gravidanza.
Fattore V di Leiden
Il Fattore V di Leiden è una mutazione genetica (variante G1691A) che rende il Fattore V resistente alla degradazione da parte della Proteina C attivata. Nei soggetti con questa mutazione, il Fattore V attivato persiste più a lungo, aumentando il rischio di trombosi. La presenza di questa mutazione, sia in forma eterozigote che omozigote, è associata a un aumentato rischio di eventi trombotici e poliabortività. L'incidenza di questa mutazione è relativamente alta in Europa, con una maggiore frequenza in forma eterozigote.
Mutazione della Protrombina (G20210A)
Una mutazione genetica a carico del gene della Protrombina (Fattore II), nota come G20210A, è associata a un aumento dei livelli di protrombina nel sangue e a un conseguente aumento del rischio trombofilico.
Omocisteina e MTHFR
L'omocisteina è un amminoacido che gioca un ruolo importante tra i fattori predisponenti alla trombofilia e al rischio cardiovascolare. I suoi livelli ematici sono influenzati da fattori genetici, nutrizionali (vitamine del gruppo B, acido folico) e abitudini di vita. L'iperomocisteinemia può causare tossicità diretta sull'endotelio vascolare e influenzare negativamente i meccanismi coagulativi.
L'enzima Metilentetraidrofolatoreduttasi (MTHFR) è coinvolto nel metabolismo dell'omocisteina. Polimorfismi a carico del gene MTHFR, in particolare la variante C677T, possono portare a livelli elevati di omocisteina nel sangue, soprattutto in omozigosi. Questi elevati livelli di omocisteina sono considerati un fattore di rischio per trombosi e poliabortività.
PAI-1 (Inibitore dell'Attivatore del Plasminogeno 1)
Il PAI-1 è un inibitore che svolge un ruolo nella regolazione della fibrinolisi. Un polimorfismo nel gene PAI-1 (Del/Ins 4G/5G) è stato associato a un rischio più elevato di interruzioni precoci della gravidanza o di preeclampsia.
Esami Specifici in Gravidanza: Un Calendario Guidato
Il percorso della gravidanza è scandito da una serie di esami del sangue e delle urine, prescritti in base alla settimana di gestazione e alle condizioni cliniche della donna.
Conferma della gravidanza e primo trimestre: Dopo un test di gravidanza positivo, viene eseguito un esame di laboratorio per confermare la fecondazione e stabilire la datazione della gravidanza (es. dosaggio di hCG). Dalla 7ª settimana, si effettuano esami per il gruppo sanguigno e fattore Rh, test di Coombs indiretto, emocromocitometrico completo con conta piastrinica, dosaggio delle emoglobine, screening infettivi (robeotest, toxotest, epatite C, HIV), glicemia e test sierologici per la sifilide. Viene anche richiesto un esame delle urine e urinocoltura. Tra la 9ª e l'11ª settimana, si dosano hCG e PAPP-A per il calcolo del rischio di anomalie cromosomiche, in associazione all'ecografia del primo trimestre.
Secondo trimestre: Tra la 14ª e la 18ª settimana, si ripetono i test infettivi se risultati negativi al primo prelievo. Tra la 16ª e la 18ª settimana, si esegue la curva glicemica (OGTT) per individuare o escludere il diabete gestazionale, specialmente in donne con fattori di rischio.
Terzo trimestre: Tra la 24ª e la 27ª settimana, si ripete l'esame delle urine e i test infettivi. Per donne con fattori di rischio o risultate negative alla curva glicemica, viene ripetuto l'OGTT tra la 24ª e la 27ª settimana. Tra la 27ª e la 29ª settimana, si ripete il test di Coombs indiretto per donne Rh negative. Tra la 28ª e la 32ª settimana, si controlla la conta piastrinica e si ripetono i test infettivi.
Fine gravidanza: Tra la 35ª e la 37ª settimana, si effettuano un esame emocromocitometrico completo, un esame delle urine e si ripetono i test infettivi. Questi ultimi esami sono quelli da presentare al momento del ricovero per il parto.
L'emocromo viene ripetuto più volte per monitorare i cambiamenti fisiologici, come l'emodiluizione, che riflette una buona funzionalità placentare. La valutazione del gruppo sanguigno e del fattore Rh è fondamentale per identificare le donne Rh negative, che potrebbero necessitare di immunoglobuline anti-Rh per prevenire l'isoimmunizzazione nelle gravidanze successive.

Gestione dei Disturbi Coagulativi e Trombofilia in Gravidanza
I disturbi coagulativi, come la trombosi venosa profonda e l'embolia polmonare, rappresentano una seria minaccia per le donne in gravidanza e nel periodo post-parto. La gravidanza aumenta intrinsecamente il rischio trombotico, e questo rischio permane per circa sei settimane dopo il parto.
Diagnosi e Trattamento
In caso di sospetta trombosi venosa profonda, viene utilizzato l'ecodoppler per valutare il flusso sanguigno nelle gambe. Per la diagnosi di embolia polmonare, si ricorre alla tomografia computerizzata (TC) con mezzo di contrasto (angio-TC) o, in casi dubbi, all'angiografia polmonare.
Il trattamento dei disturbi coagulativi durante la gravidanza si basa sull'uso di eparina, un anticoagulante che non attraversa la placenta e non danneggia il feto. La terapia con eparina viene generalmente continuata per 3-6 mesi, con una dose ridotta per almeno sei settimane dopo il parto. Successivamente, può essere sostituita dal warfarin, specialmente se è necessario un trattamento prolungato.
Trombofilia e Gravidanza
La trombofilia, sia ereditaria che acquisita (come la sindrome da anticorpi antifosfolipidi), aumenta significativamente il rischio di trombosi durante la gravidanza. La gravidanza stessa è uno stato protrombotico, e la coesistenza di trombofilia può esacerbare questo rischio.
Donne con trombofilia nota, storia familiare di trombosi, o che hanno avuto episodi tromboembolici in precedenti gravidanze, dovrebbero pianificare la gestazione con un team multidisciplinare che includa ginecologo, ematologo e altri specialisti. Una gravidanza con trombofilia, se gestita correttamente, può comunque portare a un esito positivo.
Deficit dei Fattori della Coagulazione
I deficit congeniti di alcuni fattori della coagulazione (es. malattia di von Willebrand, emofilia A o B, deficit di FXIII o fibrinogeno) possono causare complicanze emorragiche durante la gravidanza o difficoltà nel concepimento, poiché alcuni fattori della coagulazione sono cruciali per l'impianto dell'embrione.
Disturbi Piastrinici
I disturbi piastrinici, come la piastrinopenia (riduzione del numero di piastrine), sono i disturbi emostatici più frequenti in gravidanza. Una riduzione fisiologica del 20% è considerata normale (piastrinopenia gestazionale). Riduzioni più marcate possono essere segno di patologie come la piastrinopenia autoimmune (ITP) o la pre-eclampsia/eclampsia, che richiedono un attento monitoraggio.
Conclusione: Un Approccio Personalizzato alla Salute Coagulativa
La gestione della coagulazione in gravidanza richiede un approccio personalizzato, basato su un'attenta valutazione dei fattori di rischio individuali e sul monitoraggio regolare attraverso esami specifici. La conoscenza dei propri fattori della coagulazione, attraverso test come il pannello trombofilico, permette di intervenire precocemente, riducendo i rischi e aumentando le probabilità di una gravidanza serena e di un esito favorevole. La collaborazione tra la donna, il ginecologo e gli specialisti ematologi è fondamentale per garantire la salute materna e fetale durante questo periodo cruciale.
tags: #esami #coagulazione #gravidanza