L'anestesia regionale è una delle tecniche più utilizzate per eliminare il dolore durante interventi chirurgici e procedure mediche. Tra le metodologie più comuni vi sono l'anestesia epidurale e quella spinale, entrambe mirate a bloccare la trasmissione del dolore inibendo i nervi spinali. La comprensione delle loro caratteristiche, meccanismi d'azione, indicazioni e potenziali effetti collaterali è fondamentale per medici e pazienti. Analizzare le differenze tra anestesia epidurale e spinale richiede una comprensione approfondita delle loro caratteristiche tecniche, delle specifiche indicazioni cliniche e dei potenziali effetti collaterali, permettendo una scelta consapevole e mirata in base alle esigenze individuali e al contesto chirurgico.
Fondamenti dell'Anestesia Loco-Regionale: Una Panoramica
L'anestesia loco-regionale è una categoria di tecniche anestesiologiche che consente di annullare le sensazioni dolorose e della sensibilità in una specifica porzione del corpo, senza però indurre l'addormentamento della persona, la quale rimane cosciente durante la procedura, a meno che non venga associata una blanda sedazione. Questa capacità di selettività nel blocco del dolore, mantenendo il paziente sveglio e collaborativo, rappresenta un vantaggio significativo in molteplici scenari clinici. Lo scopo principale è quello di bloccare la trasmissione degli impulsi nervosi che veicolano il dolore, agendo direttamente sulle vie nervose periferiche o centrali.
Le tecniche di anestesia loco-regionale sono in costante evoluzione per ampliare la gamma di opzioni disponibili per gli anestesisti, offrendo soluzioni sempre più personalizzate e sicure. I farmaci utilizzati per queste procedure sono anestetici locali, spesso combinati con analgesici maggiori (come gli oppioidi) o altre sostanze che hanno svariate funzioni, permettendo di modulare l'intensità e la durata dell'effetto. La scelta della tecnica più appropriata dipende da numerosi fattori, tra cui il tipo e la durata dell'intervento chirurgico, le condizioni cliniche generali del paziente e la necessità di gestione del dolore post-operatorio.
L'Anatomia Cruciale della Colonna Vertebrale e del Midollo Spinale
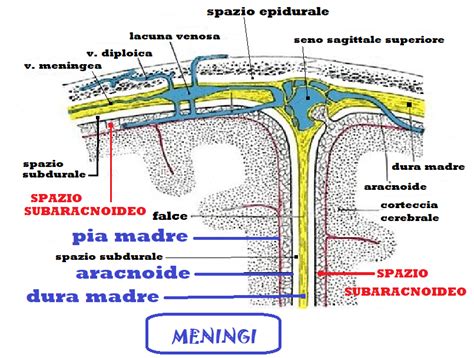
Per comprendere appieno le differenze tra anestesia epidurale e spinale, è indispensabile conoscere l'anatomia della colonna vertebrale e le sue strutture interne, poiché queste tecniche agiscono direttamente su di esse. La colonna vertebrale, che è il principale sostegno del corpo umano, presenta al suo interno un canale chiamato canale vertebrale. Dentro questo canale è contenuto e protetto il midollo spinale, una struttura tubulare lunga e fragile che inizia dal cervello e termina quasi al fondo della colonna vertebrale.
Il midollo spinale è avvolto e protetto da tre membrane concentriche, note come meningi: la pia madre (la più interna, a contatto con il midollo), l'aracnoide e la dura madre (la più esterna e robusta). Tra la pia madre e l'aracnoide si trova lo spazio subaracnoideo, contenente il liquido cefalorachidiano (LCR), che circonda e nutre il midollo spinale e il cervello. Appena al di fuori delle meningi, e in particolare tra la dura madre e il periostio che riveste la parete ossea del canale vertebrale, si trova un'altra area anatomica fondamentale: lo spazio epidurale (o peridurale). Questo spazio contiene grasso, fibre connettive, vasi sanguigni e linfatici, e rappresenta il sito di iniezione per l'anestesia epidurale.
Attraverso sottili filamenti, chiamati nervi spinali, il midollo spinale collega il sistema nervoso centrale al resto dell'organismo, consentendo una trasmissione delle informazioni da e verso organi e arti. Il blocco di questi nervi a specifici livelli della colonna vertebrale è il principio alla base di entrambe le tecniche anestetiche, le quali si distinguono per il punto esatto di somministrazione dei farmaci rispetto a queste strutture delicate.
L'Anestesia Epidurale: Un Approccio Adattabile e Prolungato
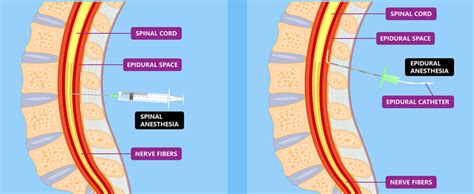
L'anestesia epidurale, conosciuta anche come peridurale, è un tipo di anestesia loco-regionale centrale che, a differenza dell'anestesia spinale, prevede l'iniezione di anestetico all'esterno dello spazio subaracnoideo, tra il periostio e la meninge dura madre, nello spazio epidurale. Questo posizionamento esterno al sacco durale che contiene il liquido cerebrospinale è una delle sue principali caratteristiche distintive.
Definizione e Meccanismo d'Azione dell'Anestesia Epidurale
L'anestesia epidurale si caratterizza per l'inserimento di un cateterino che può essere mantenuto per un tempo variabile. Attraverso questo catetere è possibile dosare nel tempo la somministrazione di farmaci, consentendo un controllo prolungato del dolore. I farmaci anestetici locali o oppioidi vengono somministrati direttamente nello spazio epidurale del midollo spinale, protetto dalla colonna vertebrale.
Questa tecnica permette di ottenere sia un effetto puramente analgesico che un effetto anestetico, a seconda della concentrazione e della quantità di farmaco utilizzato. Con dosi più basse di farmaco, si ottiene un effetto puramente analgesico: viene annullato il dolore senza che vengano inficiate le capacità motorie. In questo scenario, il paziente mantiene la capacità di muoversi, camminare e può avere solo qualche difficoltà a urinare, che viene facilmente risolta tramite l'uso del catetere urinario. Questo tipo di analgesia è quella maggiormente utilizzata durante il travaglio di parto, per cui la donna ha per tutto il tempo una libera capacità di movimento (oltre che di spinta e di percezione delle contrazioni, che tuttavia non sono più avvertite in accompagnamento al dolore).
Nel caso in cui si desideri un effetto anestetico, la dose di farmaco utilizzata è più elevata. Oltre all'abolizione della sensazione dolorifica, si associa anche un blocco dell'innervazione motoria dei muscoli degli arti inferiori, per cui in questo caso il paziente non riesce a muoversi e l'effetto finale è molto simile a quello dell'anestesia spinale. Questo tipo di anestesia è usato per esempio nel caso in cui si renda necessario, durante il travaglio, un cesareo urgente; se la donna è già stata sottoposta ad anestesia epidurale, è solo necessario aumentare il dosaggio dei farmaci anestetici e sarà pronta in pochi istanti al taglio cesareo. Inoltre, grazie a questa tecnica, dopo l'intervento la donna disporrà di un miglior controllo del dolore e potrà quindi accudire da subito il suo bambino, favorendo tra l'altro un più efficace inizio dell'allattamento al seno.
Indicazioni Cliniche e Vantaggi dell'Epidurale
L'applicazione più nota ed utile della peridurale è soprattutto quella analgesica come tecnica ‘accessoria’, ma le sue indicazioni cliniche sono ampie e variegate. È estremamente utile nell'analgesia durante e dopo interventi chirurgici a livello toracico, addominale, pelvico e agli arti inferiori. In particolare, si usa perciò abbastanza nei grandi interventi di ortopedia e, durante e dopo l'intervento, anche nelle operazioni al polmone (peridurale toracica). L'epidurale è inoltre ampiamente utilizzata nell'analgesia del parto spontaneo e per il taglio cesareo, spesso in associazione con anestesia spinale (CSE).
Un vantaggio significativo dell'anestesia epidurale è la sua versatilità in età pediatrica. Sino ai 7 anni, si utilizza molto come tecnica anestesiologica di prima scelta, associata a blanda sedazione, per interventi di chirurgia addominale e agli arti inferiori. Questa tecnica consente un controllo prolungato del dolore grazie alla possibilità di somministrare ulteriori dosi di anestetico tramite un catetere, risultando particolarmente utile per interventi chirurgici di lunga durata o per il controllo del dolore post-operatorio.
L'epidurale ha lo scopo di aiutare il controllo del dolore durante e soprattutto dopo l'intervento chirurgico, permettendo in questo modo un più rapido recupero e ritorno alla normalità per il paziente. Per esempio, si può condurre un'anestesia generale cosiddetta ‘combinata’ o "blended" in cui si ottiene l'induzione del sonno del paziente con l'anestesia generale mentre con il cateterino peridurale si somministra l'analgesico, dosandolo nel tempo e gestendolo al meglio, con minore invasività e uso di farmaci ridotto. In più, offre la possibilità di continuare la terapia del dolore anche dopo l'operazione. Quella che si ottiene combinando due tecniche è un'anestesia cosiddetta ‘bilanciata’, particolarmente vantaggiosa quando si trattano pazienti a rischio (anziani, cardiopatici, diabetici e in generale persone con precario o difficoltoso equilibrio generale di salute), perché oltre a gestire meglio il dolore si usano meno farmaci, il che significa minor impatto farmacologico, importante soprattutto per i pazienti affetti da patologie cardiovascolari.
La Procedura di Inserimento dell'Epidurale
La procedura per l'esecuzione di un'anestesia epidurale richiede precisione e attenzione. In previsione dell'intervento chirurgico, il paziente viene invitato a sottoporsi ad una visita pre-operatoria in cui il medico anestesista ne valuta le condizioni fisiche, la presenza di eventuali controindicazioni all'anestesia e illustra come avverrà la procedura. Per i pazienti che lo richiedono, prima della procedura può essere somministrato un farmaco tranquillante che aiuti a gestire la normale ansia per l'intervento.
L'anestesia epidurale viene eseguita dall'anestesista all'interno della sala operatoria dove avverrà l'intervento chirurgico. Durante tutta la procedura il paziente è sveglio e vigile e dovrà seguire le istruzioni che gli verranno date riguardo la posizione da tenere. È infatti molto importante che durante la puntura il paziente rimanga il più possibile fermo nella posizione richiesta per non incorrere in complicazioni. Le posizioni tipiche includono: seduto sopra il lettino operatorio con le gambe a penzoloni, la schiena il più possibile inarcata e la testa verso il basso in modo da creare il maggior spazio possibile tra le vertebre così che l'ago passi facilmente senza creare traumi; oppure steso su un fianco, con le ginocchia rannicchiate al petto e anche in questo caso la schiena il più possibile inarcata.
La procedura è totalmente sterile. Come primo passo richiede quindi un'accurata disinfezione della cute della zona interessata della schiena. Successivamente viene somministrata al paziente un'anestesia locale in modo da annullare il dolore legato all'iniezione. L'anestesista procede quindi all'inserimento dell'ago da epidurale e, con l'aiuto di una siringa riempita di soluzione fisiologica, arriva a raggiungere lo spazio epidurale. Una volta raggiunto, verrà fatto passare attraverso l'ago un piccolo catetere che rimane in sede mentre l'ago viene subito estratto. Il catetere è un piccolo tubicino di plastica che viene fissato alla pelle del paziente con un cerotto e non provoca nessun fastidio né impedisce i movimenti. Tramite questo catetere verranno infusi i farmaci necessari per l'analgesia per tutto il tempo dovuto; infatti il catetere può essere utilizzato in qualsiasi momento senza dover ricorrere a nuove punture.
L'insorgenza dell'effetto è graduale e generalmente nel giro di qualche minuto il paziente comincia ad avvertire un crescente intorpidimento dalla schiena in giù, fino alle gambe; alla sensazione di formicolio si associa quella di calore e nel giro di poco si sviluppa anche l'effetto analgesico. La massima efficacia si raggiunge generalmente entro 20-30 minuti dall'iniezione della dose, che può essere aumentata in qualsiasi momento in base alle sensazioni riferite dal paziente. Con la rimozione del catetere, l'effetto svanisce nel giro di 1-2 ore e il paziente riprende completamente la sensibilità, compresa quella vescicale (recuperando lo stimolo ad urinare). Nonostante lo smaltimento dell'anestesia sia molto rapido, viene comunque consigliato al paziente di rimanere steso a riposo per qualche ora in modo da assicurarsi che la ripresa sia completa e non vi siano complicanze di alcun tipo.La procedura non è considerata dolorosa. A favorire ulteriormente la massima riduzione del disagio, è preceduta da un'anestesia locale. Generalmente la sensazione che si prova durante l'inserimento dell'ago prima e del catetere poi è quella di pressione sulla schiena, ma non è affatto un dolore, quanto piuttosto un fastidio di breve durata. Nel caso in cui l'anestesista inserendo l'ago venga inavvertitamente a contatto con un nervo spinale, è possibile avvertire una sensazione simile ad una scossa elettrica in una gamba, ma anche in questo caso la sensazione è limitata a pochi attimi.
Anestesia Spinale. Quasi tutto quello che un paziente deve sapere
L'Anestesia Spinale: Rapidità ed Efficacia Concentrata
L'anestesia spinale è una tecnica anestesiologica che consente di eliminare la sensazione di dolore nella parte inferiore del corpo, rendendola particolarmente adatta a interventi chirurgici su arti inferiori, addome e pelvi. È una forma di anestesia loco-regionale che prevede l'iniezione di anestetici direttamente nello spazio subaracnoideo, dove è presente il liquido cefalorachidiano. Questa iniezione diretta nel liquido che circonda il midollo spinale conferisce alla spinale caratteristiche peculiari in termini di rapidità e intensità dell'effetto.
Definizione e Meccanismo d'Azione dell'Anestesia Spinale
L'anestesia spinale prevede l'iniezione dell'anestetico direttamente nello spazio subaracnoideo, dove è presente il liquido cerebrospinale. Questa tecnica comporta un'azione rapida e un blocco motorio e sensitivo più completo rispetto all'epidurale. L'effetto è solitamente visibile entro pochi minuti dall'iniezione, il che la rende ideale per situazioni che richiedono un'anestesia immediata. La spinale prevede una singola iniezione, i cui effetti hanno durata di qualche ora, a differenza dell'anestesia epidurale che richiede invece il posizionamento di un catetere per somministrazioni prolungate.
Indicazioni Cliniche e Vantaggi della Spinale
L'anestesia spinale è una tecnica sicura ed efficace per numerosi interventi chirurgici, consentendo un rapido recupero e un buon controllo del dolore intraoperatorio. È particolarmente indicata per interventi chirurgici di breve durata, come quelli ginecologici, urologici e ortopedici degli arti inferiori. La sua rapidità d'azione e l'efficacia del blocco motorio e sensitivo rendono questa tecnica particolarmente adatta per procedure che richiedono un'anestesia rapida e completa. Ad esempio, nei cesarei d'urgenza, l'effetto analgesico ‘perfetto’ che si ottiene in pochi minuti con la spinale non è paragonabile con quello più lento (onset time) e talora impreciso che si ottiene con una peridurale.
La possibilità di ottenere un blocco sensitivo e motorio completo in tempi rapidi, con una singola iniezione, la rende preferibile in contesti dove la velocità di instaurazione dell'anestesia è critica. Tuttavia, proprio per l'immediatezza dell'effetto, non è consigliabile per le persone con problemi cardiaci ed emodinamici severi, in quanto può indurre variazioni repentine della pressione arteriosa.
Confronto Dettagliato: Epidurale vs. Spinale
L'anestesia epidurale e quella spinale rappresentano due pilastri dell'anestesia loco-regionale, ma differiscono in aspetti fondamentali che ne determinano l'uso specifico. Comprendere queste distinzioni è cruciale per la scelta della tecnica più appropriata per ogni paziente e procedura.
Differenze Chiave nel Sito di Iniezione e nella Durata dell'Effetto
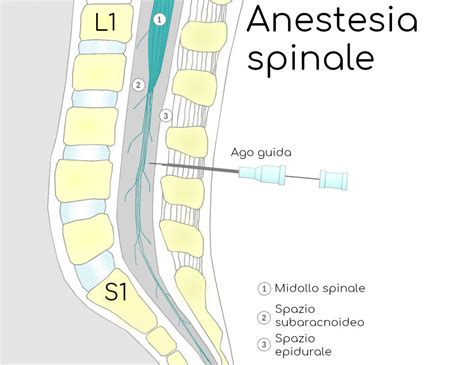
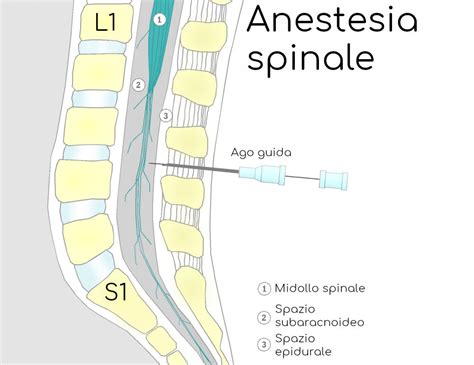
Come anticipato, l'anestesia epidurale e quella spinale differiscono principalmente per il sito di iniezione dell'anestetico. Nell'anestesia epidurale, l'anestetico viene iniettato nello spazio epidurale, situato tra il legamento giallo e la dura madre, al di fuori del sacco durale che contiene il liquido cerebrospinale. L'anestesia spinale, invece, prevede l'iniezione dell'anestetico direttamente nello spazio subaracnoideo, dove è presente il liquido cerebrospinale. Questa differenza anatomica è la causa delle diverse caratteristiche delle due tecniche. Con l'anestesia epidurale i farmaci anestetici vengono iniettati più “lontani” dal midollo spinale rispetto all'anestesia spinale, che prevede invece che i farmaci vengano iniettati dentro alle meningi, nel liquido cefalo rachidiano. Per questo motivo nell'anestesia epidurale è necessaria una maggiore quantità di farmaco per indurre l'effetto anestetico rispetto alla spinale.
Un'altra differenza tecnica significativa riguarda la durata dell'effetto anestetico e la modalità di somministrazione. L'anestesia epidurale consente un controllo prolungato del dolore grazie alla possibilità di somministrare ulteriori dosi di anestetico attraverso un catetere posizionato nello spazio epidurale, risultando particolarmente utile per interventi chirurgici di lunga durata o per il controllo del dolore post-operatorio. Il catetere può rimanere in sede per un arco di tempo che può raggiungere i 2-3 giorni, coprendo quindi non solo la durata dell'intervento (e di eventuali complicanze che richiedano tempi più lunghi), ma anche dell'immediato post-operatorio. L'anestesia spinale, invece, è una tecnica single-shot; il posizionamento di un catetere è molto raro, e i suoi effetti hanno una durata di qualche ora.
In termini di insorgenza dell'effetto, l'anestesia spinale ha un effetto rapido, solitamente entro pochi minuti dall'iniezione. La sua azione è immediata e il blocco sensitivo e motorio è più completo. Al contrario, l'insorgenza dell'effetto dell'epidurale è graduale, con la massima efficacia raggiunta generalmente entro 20-30 minuti dall'iniezione iniziale. Un altro vantaggio dell'analgesia epidurale è che in genere viene mantenuta la capacità di movimento degli arti inferiori, specialmente con dosi più basse e mirate all'analgesia piuttosto che all'anestesia completa.
Scelta della Tecnica in Base alle Esigenze Cliniche
La scelta tra anestesia epidurale e spinale dipende da vari fattori, tra cui la durata dell'intervento, la necessità di controllo del dolore post-operatorio e le condizioni cliniche del paziente. L'anestesia epidurale è spesso preferita per interventi chirurgici di lunga durata, come quelli ortopedici e addominali, grazie alla possibilità di somministrare dosi aggiuntive di anestetico attraverso un catetere. Questo la rende ideale anche per la gestione del dolore post-operatorio prolungato, fornendo un sollievo continuo e personalizzabile.
L'anestesia spinale, invece, è indicata per interventi chirurgici di breve durata, come quelli ginecologici, urologici e ortopedici degli arti inferiori. La sua rapidità d'azione e l'efficacia del blocco motorio e sensitivo rendono questa tecnica particolarmente adatta per procedure che richiedono un'anestesia rapida e completa, specialmente quando un recupero veloce della mobilità non è la priorità immediata, o quando un controllo post-operatorio più limitato nel tempo è sufficiente.
Un altro fattore da considerare nella scelta tra anestesia epidurale e spinale è la necessità di un controllo post-operatorio del dolore. In questo contesto, l'epidurale offre un vantaggio significativo grazie al catetere che permette somministrazioni continue o intermittenti di analgesici, riducendo la necessità di farmaci sistemici e i loro potenziali effetti collaterali.
Infine, le condizioni cliniche del paziente possono influenzare la scelta tra anestesia epidurale e spinale. Ad esempio, pazienti con coagulopatie o infezioni locali nella zona di iniezione possono essere candidati più appropriati per una tecnica rispetto all'altra, o per nessuna delle due, a causa del rischio aumentato di complicanze emorragiche o infettive. L'immediatezza dell'effetto della spinale la rende meno indicata per pazienti con instabilità emodinamica o gravi problemi cardiaci.
La Tecnica Combinata Spinale-Epidurale (CSE)
Esiste anche una terza tecnica che unisce i vantaggi di entrambe le metodologie: l'anestesia epidurale-spinale combinata (CSE). Questa tecnica è una combinazione tra spinale ed epidurale, ovvero viene effettuata prima l'anestesia spinale per ottenere un effetto rapido, e in seguito si possono continuare ad infondere farmaci con l'epidurale attraverso un catetere precedentemente posizionato.
Unire i Vantaggi: Anestesia Combinata Spinale-Epidurale (CSE)
L'anestesia combinata spinale-epidurale sfrutta il meglio di entrambi gli approcci. La componente spinale fornisce un inizio d'azione rapido e un blocco denso e affidabile, caratteristico dell'anestesia spinale pura. Questo è particolarmente vantaggioso in situazioni dove è richiesta un'analgesia o anestesia immediata. Successivamente, il catetere epidurale, già in sede, può essere utilizzato per prolungare l'analgesia o l'anestesia per tutta la durata dell'intervento e nel periodo post-operatorio, modulando l'effetto e la durata in base alle necessità.
È la tecnica maggiormente utilizzata nell'analgesia del travaglio di parto, permettendo un più rapido effetto analgesico rispetto alla sola epidurale. La rapidità dell'effetto spinale allevia il dolore in modo quasi istantaneo, mentre la possibilità di somministrare farmaci attraverso il catetere epidurale assicura un controllo del dolore per l'intera durata del travaglio, che può essere molto variabile. Questa flessibilità la rende una scelta ottimale per procedure che richiedono un'analgesia iniziale rapida seguita da un controllo del dolore prolungato e adattabile.
Farmaci, Effetti e Gestione del Dolore Post-Operatorio
La scelta e la somministrazione dei farmaci sono elementi cruciali per il successo delle tecniche anestesiologiche loco-regionali, influenzando direttamente gli effetti desiderati e la gestione del dolore.
I Farmaci Utilizzati e i Loro Effetti
Per l'anestesia epidurale e spinale si possono somministrare anestetici locali in diverse concentrazioni, anestetiche e/o analgesiche, ed analgesici maggiori, come gli oppioidi. La tecnica anestetica e i farmaci utilizzati sono gli stessi, cambia semplicemente la quantità di medicinale richiesta e il sito di iniezione.
Nel caso dell'analgesia, questa è impiegata soprattutto nel travaglio di parto e nel trattamento del dolore cronico, come ad esempio dopo l'amputazione di un arto per la prevenzione e la cura della sindrome dell'arto fantasma. L'obiettivo è ridurre il dolore senza bloccare completamente le funzioni motorie.
Nel caso dell'anestesia, invece, può essere usata durante interventi chirurgici di vario tipo, come per esempio interventi ortopedici, di chirurgia addominale, chirurgia toracica, vascolare, urologica e ginecologica. Qui, l'obiettivo è un blocco sensitivo e motorio più completo, che elimini completamente la sensazione di dolore e la capacità di movimento nella zona interessata dall'intervento.
Ruolo nella Gestione del Dolore Post-Operatorio
Un aspetto fondamentale in cui l'anestesia epidurale eccelle è la gestione del dolore post-operatorio. Con il cateterino peridurale si somministra l'analgesico, dosandolo nel tempo e gestendolo al meglio, con minore invasività e uso di farmaci ridotto. In più, offre la possibilità di continuare la terapia del dolore anche dopo l'operazione. Questo è particolarmente vantaggioso perché permette un controllo del dolore efficace senza ricorrere esclusivamente a farmaci sistemici (come gli oppioidi orali o endovenosi), che possono avere effetti collaterali indesiderati come nausea, sonnolenza e depressione respiratoria.
L'epidurale ha lo scopo di aiutare il controllo del dolore durante e soprattutto dopo l'intervento chirurgico, permettendo in questo modo un più rapido recupero e ritorno alla normalità per il paziente. Questa tecnica contribuisce a una riabilitazione precoce e a una dimissione più rapida, riducendo i tempi di degenza ospedaliera e migliorando la soddisfazione del paziente. La possibilità di modulare l'analgesia in base alle esigenze individuali del paziente, riducendo il consumo totale di farmaci, ne sottolinea l'importanza in protocolli moderni di recupero accelerato (Enhanced Recovery After Surgery - ERAS).
Controindicazioni, Limiti e Complicazioni
Nonostante siano tecniche sicure ed efficaci, l'anestesia epidurale e spinale presentano controindicazioni, limiti di applicazione e potenziali effetti collaterali che devono essere attentamente valutati prima della loro esecuzione.
Controindicazioni Generali e Specifiche
È bene non utilizzare l'anestesia epidurale e spinale in pazienti portatori di disturbi della coagulazione e/o piastrinopenici, dove siano presenti lesioni settiche della cute in sede d'iniezione, in caso di lesioni della meninge dura madre, o in presenza di allergie nei confronti degli anestetici locali o dei conservanti. Questi fattori aumentano significativamente il rischio di complicanze emorragiche, infettive o reazioni allergiche gravi.
Infine, come la spinale, è controindicata per i pazienti con patologie a carico del sistema nervoso centrale. Altre controindicazioni includono l'ipovolemia grave non corretta e, per la spinale in particolare, non è consigliabile per le persone con problemi cardiaci ed emodinamici a causa dell'immediatezza e della potenziale rapidità dell'effetto ipotensivo.
Limiti di Applicazione dell'Epidurale
L'anestesia epidurale, pur essendo versatile, presenta alcuni limiti tecnici e di efficacia. È una tecnica difficoltosa, soprattutto a livello toraco-cervicale, richiedendo un'elevata esperienza da parte dell'anestesista. Inoltre, non prenderà mai piede come anestesia pura in tutti i contesti, poiché non dà la certezza assoluta di copertura della zona e richiede un tempo abbastanza lungo perché si instauri un'adeguata anestesia e/o analgesia. La regione peridurale è uno spazio ‘virtuale’ contenente grasso, fibre connettive, vasi sanguigni e linfatici; per questo il risultato può essere un'anestesia cosiddetta ‘a macchia di leopardo’, cioè non omogenea in tutta la zona interessata dal livello dell'iniezione dell'anestetico. Questa non omogeneità può rendere l'epidurale meno prevedibile rispetto alla spinale in termini di blocco completo e uniforme.
Potenziali Effetti Collaterali e Complicanze
L'anestesia epidurale e spinale, pur essendo tecniche sicure e ampiamente utilizzate, possono comportare effetti collaterali e complicanze, sebbene la maggior parte sia gestibile o rara.
Uno degli effetti collaterali più comuni di entrambe le tecniche è l'ipotensione, causata dalla vasodilatazione indotta dal blocco simpatico. Questo può essere gestito attraverso la somministrazione di fluidi intravenosi e farmaci vasopressori. L'anestesia spinale, d'altra parte, può causare una diminuzione rapida e significativa della pressione arteriosa, soprattutto nei pazienti con ipovolemia o disfunzione cardiaca, a causa della sua insorgenza d'azione più immediata e completa.
Altri effetti collaterali comuni includono la cefalea post-puntura durale (PDPH). Questa si verifica in conseguenza di una puntura accidentale della dura madre (nel caso dell'epidurale) ed è causata dalla fuoriuscita di liquido cefalo-rachidiano dal punto di iniezione. Quando ciò succede, insorge una cefalea che si accentua con la stazione eretta o seduta e invece regredisce in posizione sdraiata. Questo mal di testa si risolve spontaneamente nel giro di qualche giorno, ma può essere molto fastidioso. Si verifica in un caso ogni 1000 pazienti circa per le punture accidentali durante l'epidurale, ma può essere più comune con la spinale diretta, dove il rischio di comparsa di un mal di testa severo e persistente a seguito di anestesia loco-regionale è stimato in un caso ogni 100-500 iniezioni, a seconda delle fonti consultate; viene percepito sulla fronte o a livello della nuca e migliora in posizione distesa.
Possono verificarsi anche bradicardia (diminuzione della frequenza cardiaca), nausea e vomito, che sono in genere una conseguenza dell'ipotensione, ma possono anche essere causati dall'uso di farmaci oppioidi come antidolorifici. Reazioni allergiche o anafilattiche, sebbene rare, sono possibili.
Complicanze specifiche legate all'epidurale includono la puntura accidentale della dura madre, dove l'anestesista inserendo l'ago va troppo a fondo e, al posto di rimanere nello spazio epidurale, punge la dura madre. In questo caso, l'anestesista se ne accorge perché fuoriesce dall'ago qualche goccia di liquido cerebro spinale. Una diretta conseguenza di ciò è l'iniezione subaracnoidea dell'anestetico: l'anestesista andando troppo a fondo con l'ago e pungendo la dura madre entra nello spazio subaracnoideo; iniettando il farmaco in questa zona, quello che ne consegue non è un'anestesia epidurale bensì una vera e propria anestesia subaracnoidea o spinale.
Un'altra complicanza dell'epidurale può essere la ritenzione urinaria: può mantenersi per qualche ora la perdita della sensibilità vescicale, il paziente non percepisce quindi lo stimolo ad urinare e viene aiutato tramite l'uso di un catetere vescicale. Il mal di schiena è la complicanza che si presenta più frequentemente e generalmente si risolve spontaneamente nel giro di qualche settimana. Infine, le lesioni neurologiche temporanee o permanenti sono complicanze rarissime che si verificano in un caso ogni 200.000 pazienti, richiedendo un'estrema cautela e competenza da parte dell'anestesista.
La Formazione dell'Anestesista e la Diffusione della Tecnica
La somministrazione delle anestesie epidurale e spinale non è priva di sfide, e la diffusione routinaria di queste tecniche dipende da molteplici fattori, tra cui la formazione del personale medico e l'organizzazione sanitaria.
L'Importanza della Formazione e dell'Esperienza
Per poter praticare una peridurale ‘in sicurezza’ servono anestesisti con una preparazione particolare. Sì, occorrono una certa dimestichezza con la procedura ed il materiale necessario ed un periodo di formazione, non essendo neanche questa tecnica esente dal rischio di complicanze come lesioni nervose ed ematomi. Un anestesista poco esperto potrebbe non essere all'altezza di una corretta ed adeguata gestione del piano anestesiologico. La curva di apprendimento per queste tecniche è significativa, e l'acquisizione di abilità manuali e di giudizio clinico richiede tempo e supervisione.
Per rendersi conto di quanta strada resti da percorrere, va tenuto conto che per esempio la Scuola di Specialità in Anestesia di Milano ha introdotto solo recentemente, nel nuovo piano di studi, l'obbligo di frequentare per un periodo predefinito una struttura dove si eseguano prevalentemente anestesie loco-regionali. Questo sottolinea come la formazione specialistica e l'esposizione pratica siano essenziali per garantire la sicurezza e l'efficacia di queste procedure.
Ostacoli alla Diffusione Routinaria dell'Epidurale
L'anestesia epidurale, pur offrendo notevoli benefici, stenta a diventare di routine in tutti i contesti. Questo non facilita la strada verso la pratica routinaria dell'epidurale, sia per un discorso di economia, cioè numero di professionisti consono al servizio richiesto, sia per il necessario periodo di formazione previsto per acquisire l'esperienza e le capacità manuali. La richiesta di un organico anestesiologico dedicato, disponibile 24 ore su 24, per coprire servizi come l'analgesia in travaglio di parto, rappresenta una sfida significativa per molti sistemi sanitari.
La peridurale sarebbe la soluzione al dolore in travaglio di parto, ma occorrerebbe assicurare il servizio a tutte le donne, 24 ore su 24, con un organico anestesiologico che lo consenta. Questa scelta dipende anche da una cultura di base che deve ancora maturare. Basti pensare che solo in alcune realtà esiste un Progetto Regionale chiamato ‘Ospedale senza dolore’ che prevede un servizio di Terapia del Dolore 24 ore su 24, con personale dedicato. Tendenze globali nel settore sanitario, come l'aumento della chirurgia in ambulatorio, che permette al paziente di tornare a casa lo stesso giorno dell'intervento, condizionano la scelta degli anestesisti quando si tratta di fornire l'anestesia loco-regionale, spingendo verso tecniche che offrano un rapido recupero e un controllo ottimale del dolore post-operatorio.
Ricerca e Studi Comparativi
La ricerca scientifica gioca un ruolo fondamentale nel delineare le migliori pratiche e nel confrontare l'efficacia e la sicurezza delle diverse tecniche anestesiologiche. Numerosi studi comparativi hanno analizzato le differenze tra anestesia epidurale e spinale in termini di efficacia, sicurezza e soddisfazione del paziente.
L'Evidenza Clinica a Confronto
Uno studio del "Dipartimento di Anestesiologia e Terapia Intensiva" dell'Ospedale di Lindesbergs in Svezia, condotto da Holmström, Laugaland, Rawal e Hallberg nel 1993, ha confrontato l'efficacia dell'anestesia epidurale e spinale, inclusa la combinata spinale-epidurale, in pazienti sottoposti a interventi chirurgici ortopedici. Questi studi contribuiscono a orientare la pratica clinica verso la scelta più appropriata per specifici tipi di chirurgia.
Un altro studio, pubblicato su "British Journal of Anaesthesia", ha esaminato la sicurezza delle due tecniche in pazienti sottoposti a interventi chirurgici addominali. I risultati hanno indicato che l'anestesia epidurale è associata a un rischio maggiore di ipotensione intraoperatoria, mentre l'anestesia spinale comporta un rischio maggiore di cefalea post-puntura durale. Questi risultati evidenziano che, sebbene entrambe le tecniche siano generalmente sicure, presentano profili di rischio leggermente diversi che devono essere considerati nel processo decisionale.
Un'ulteriore ricerca, svoltasi nel 2013 e pubblicata su "Malaysian Journal of Medical Sciences" da Bonnet, Dharmalingam e Ahmad Zainuddin, ha valutato la soddisfazione del paziente e il controllo del dolore post-operatorio in pazienti sottoposti a parto cesareo, confrontando l'anestesia spinale con l'epidurale. Tali studi sono cruciali per migliorare l'esperienza del paziente e ottimizzare i protocolli di gestione del dolore.
Infine, un'analisi di Morris et al. pubblicata su "Global Spine Journal" nel 2019, ha esaminato la costo-efficacia dell'anestesia spinale rispetto all'anestesia generale per la chirurgia della colonna lombare in vari contesti ospedalieri. Sebbene non direttamente un confronto tra spinale ed epidurale, questo tipo di ricerca evidenzia come le considerazioni economiche e logistiche, oltre a quelle cliniche, influenzino la scelta delle tecniche anestesiologiche.
Questi studi, insieme a testi di riferimento come "Miller Anestesia" di Ronald Miller e "Anestesia locoregionale e terapia del dolore" di Pierfrancesco Fusco et al., forniscono la base di conoscenza per una pratica anestesiologica informata e basata sull'evidenza, continuamente aggiornata per offrire la massima sicurezza ed efficacia ai pazienti.